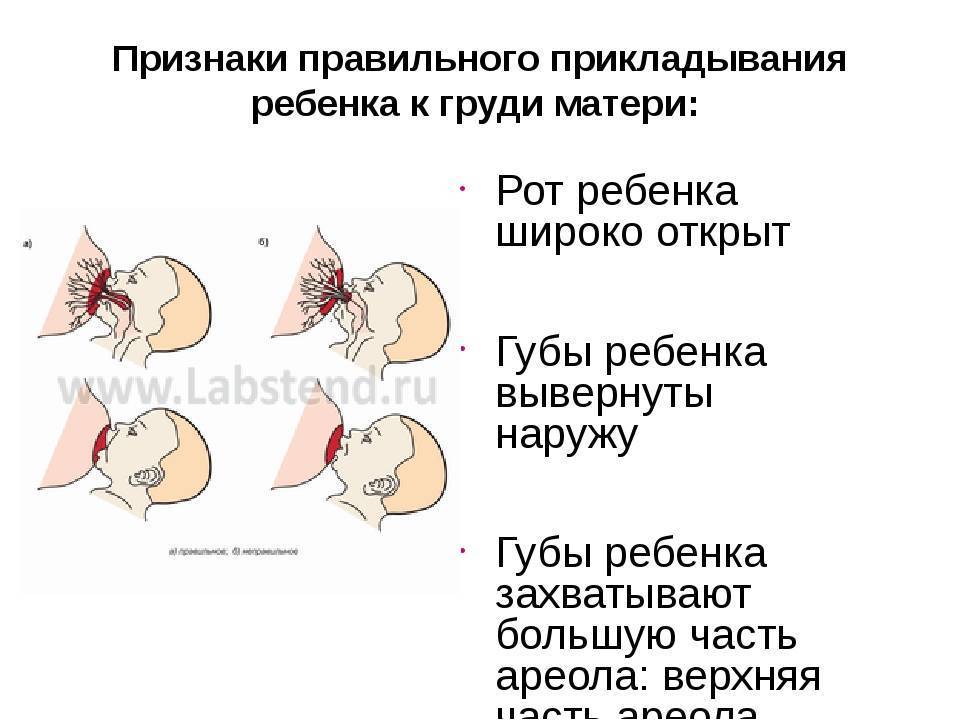
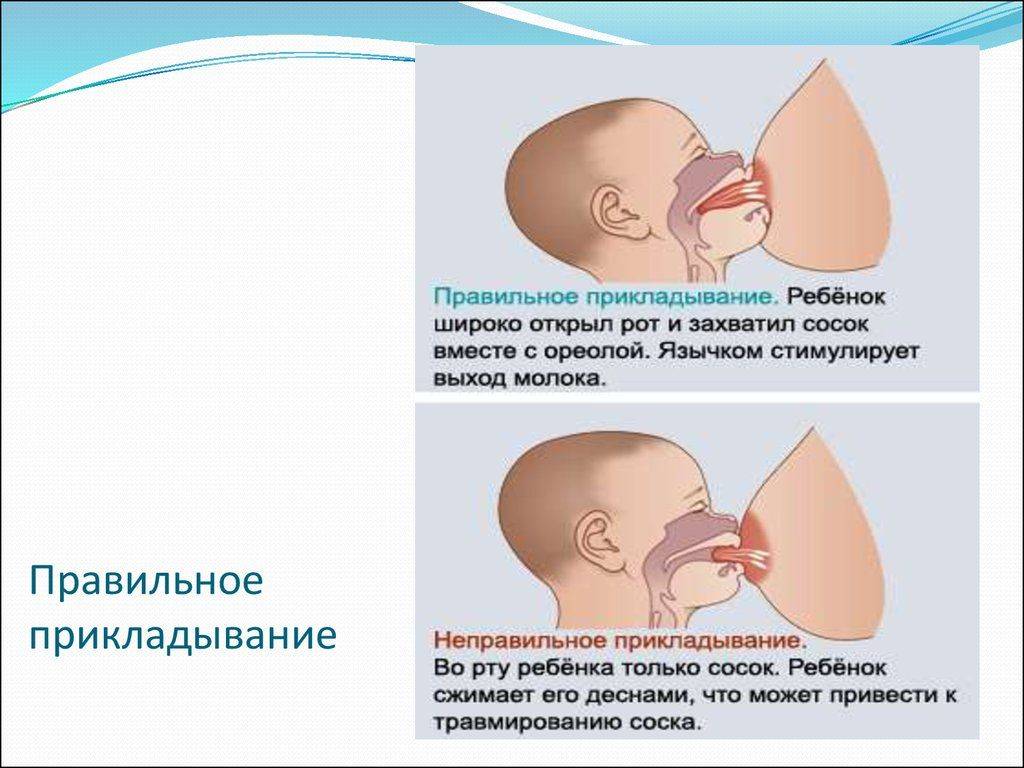
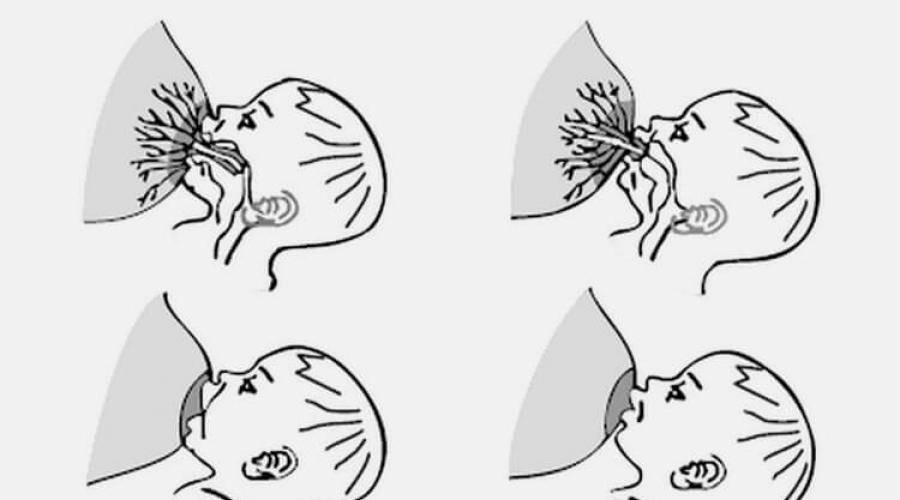
Ведущие симптомы мастита
Проявления мастита сложно спутать с какими-либо другими видами патологий. Для него типичны специфические симптомы.
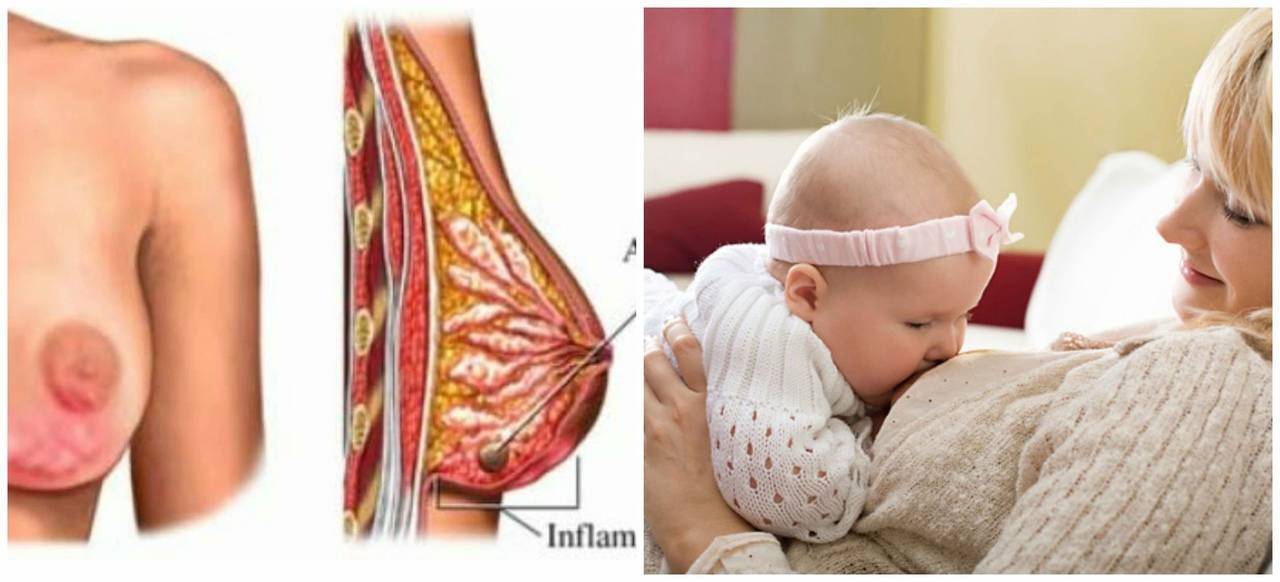
- Застой и воспаление молочной железы.
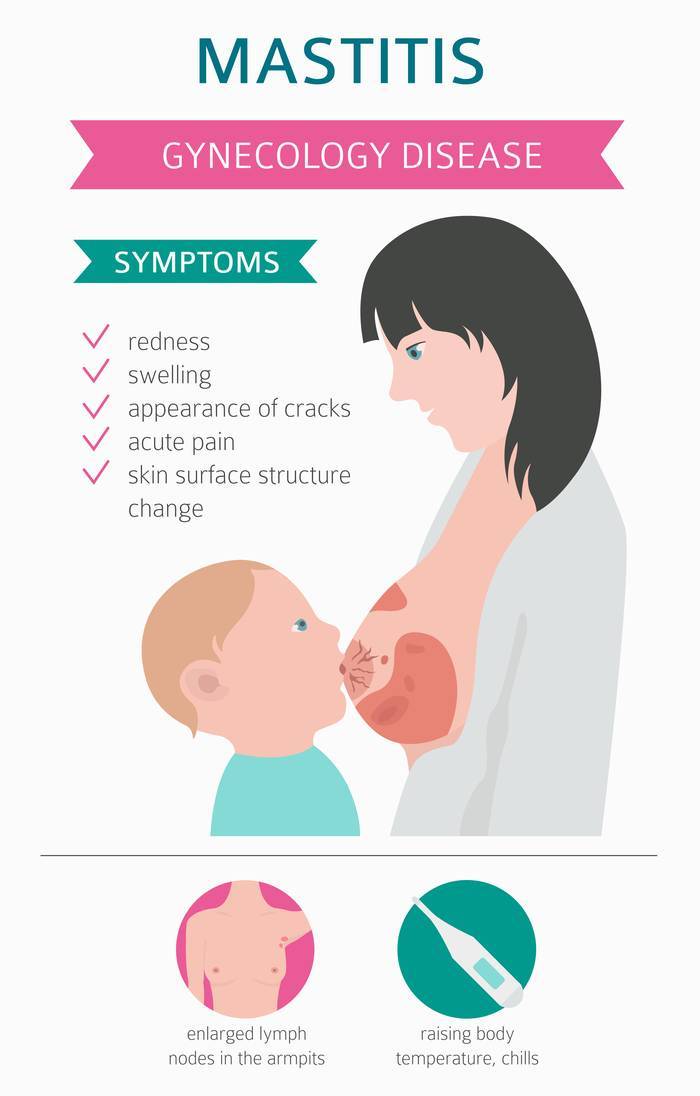
- Покраснение груди, эти области более горячие при прикосновении.
- Пораженная часть груди при прощупывании плотная и отечная.
- Острая боль и припухлость груди.
- Жжение во время кормления грудью.
- Белые или желтоватые выделения из соска.
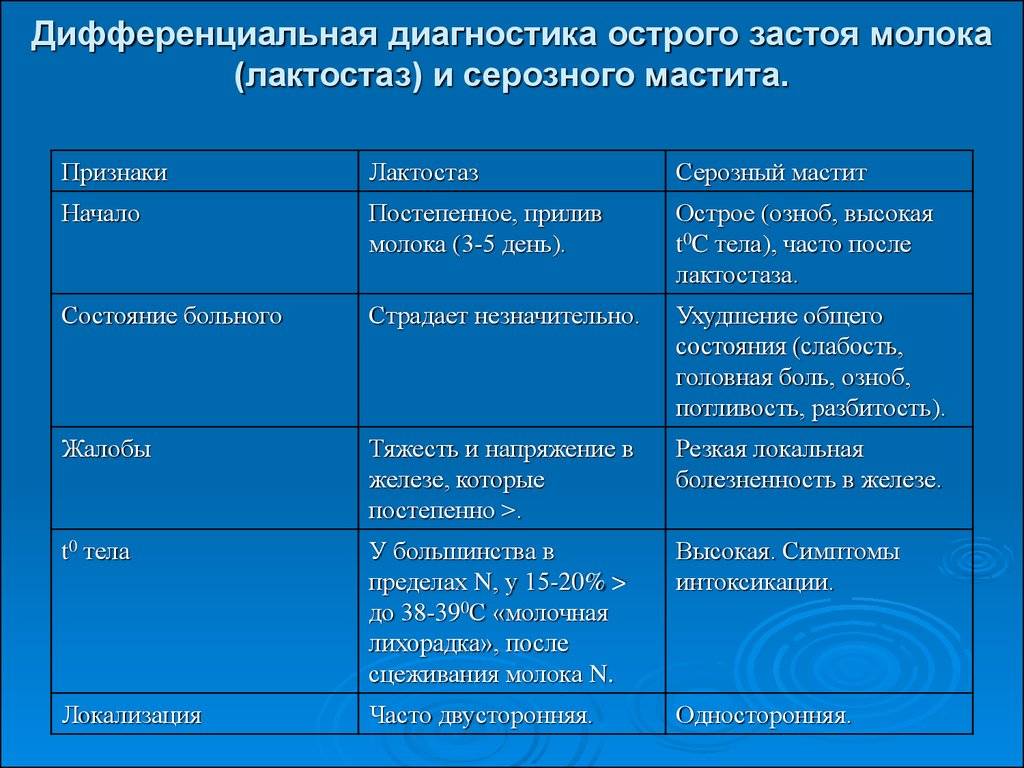
Кроме того, типичные и общие признаки, включающие боль в теле, озноб, ломоту, слабость и повышение температуры до 38-39° C. Если мать заметила какой-либо из этих симптомов, нужно обратиться к врачу в самое ближайшее время. Ваш врач будет диагностировать мастит с помощью следующих процедур: внешний осмотр и тщательная фиксация всех жалоб женщины. Далее следует оценка состояния сосков, прикладывания, длительности болезни и всех остальных вышеописанных факторов. Если из груди наблюдаются выделения, врач может отправить образец для лабораторного анализа, чтобы обнаружить присутствие патогенных микроорганизмов.
Если диагноз мастита положительный, врач предложит варианты лечения.
Пройдите тестТест: ты и твое здоровье Пройди тест и узнай, насколько ценно для тебя твое здоровье.
Использованы фотоматериалы Shutterstock
Источник
Лечение мастита: вопрос для эксперта
Уход за молочной железой
Вопрос ухода за молочной железой окутан массой ложных стереотипов, которые передаются из поколения в поколение. Хотя на самом деле ничего сложного тут нет.
- Не нужно специально готовить грудь к кормлению. Ни одно животное в природе не натирает соски жесткой тряпочкой перед родами.
- Достаточно однократного мытья желез с мылом во время принятия ежедневного душа.
- Перед кормлением и после него стоит выдавить капельку молока и обработать сосок (особенно в первый месяц кормления).
- Лучшее средство для профилактики и лечения трещин — это собственно молоко.
- Существуют лекарственные препараты, разрешенные для профилактики и лечения трещин сосков (их не нужно смывать перед кормлением), при необходимости название их подскажет врач или консультант по ГВ.
Комментарий эксперта
Хряков Евгений Владимирович, врач-хирург высшей квалификационной категории сервиса DocDoc.ru и сети «Открытая клиника»
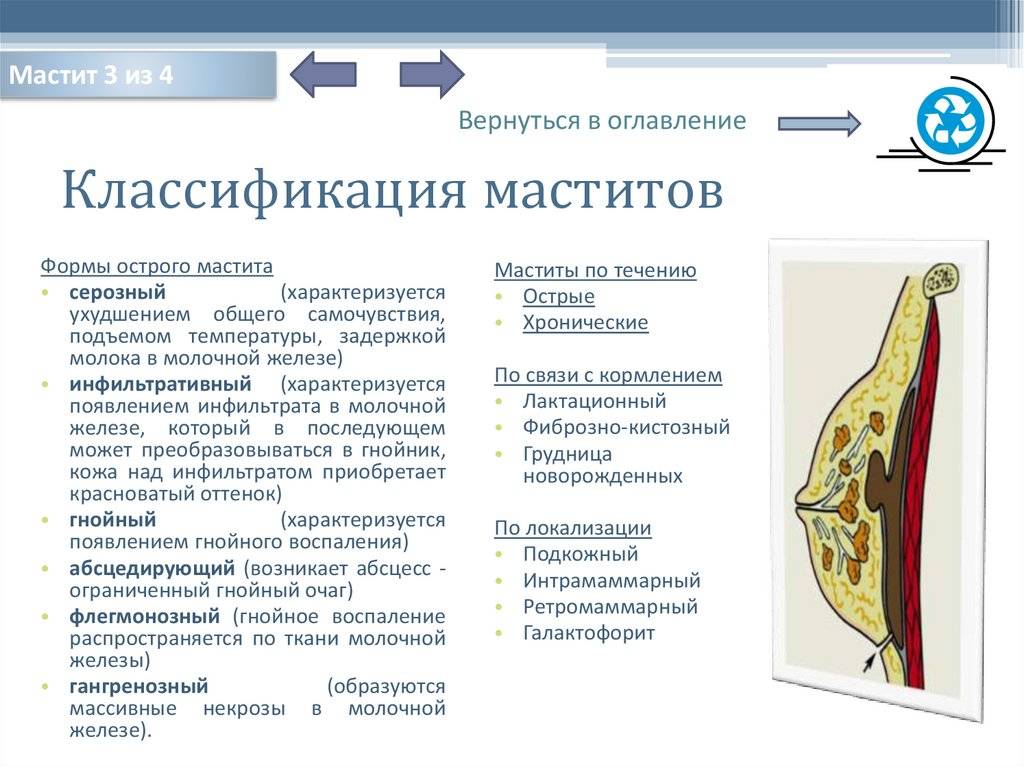
Послеродовый мастит — это патологический процесс, который возникает после родов в период кормления грудью. Важнейшим моментом в развитии мастита считается лактостаз — то есть застой грудного молока в разных отделах молочных желез. Существует 3 формы мастита в зависимости от стадийности процесса: серозная, инфильтративная и гнойная.
При первых двух формах заболевания проводится консервативная терапия и воспаление может регрессировать. При развитии гнойных осложнений показана срочная операция.
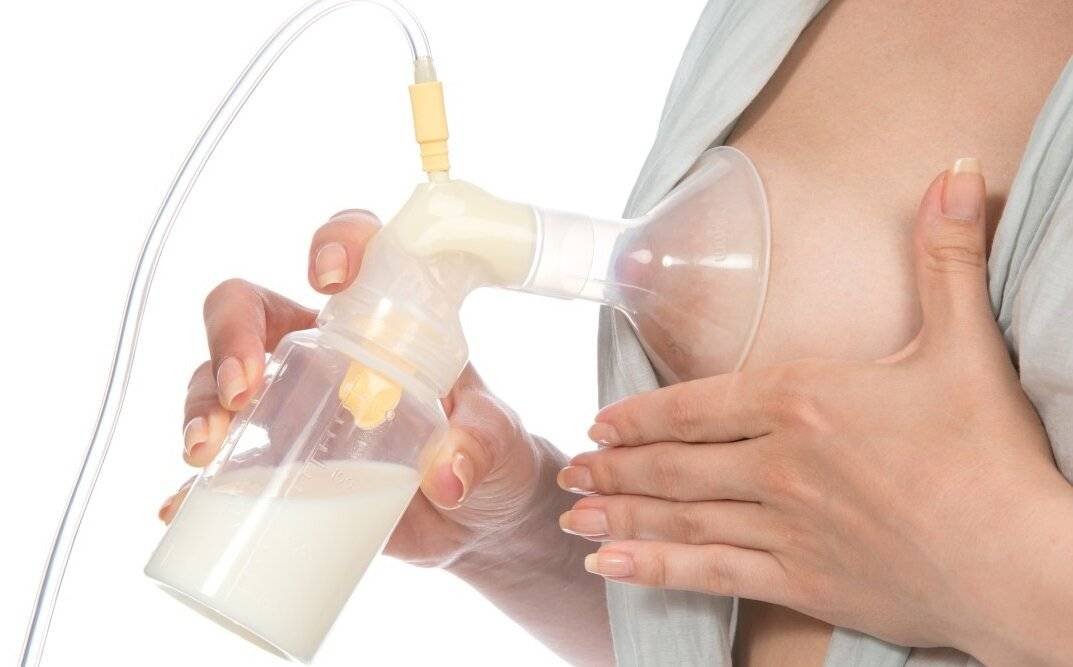
Современное консервативное лечение включает в себя ликвидацию лактостаза (сцеживание груди руками либо с помощью молокоотсосов), прием антибиотиков. При хороших результатах на фоне консервативного лечения возможно возобновление грудного кормления через 2-3 дня после отмены лекарств.
При появлении признаков гнойного воспаления показано срочное оперативное лечение. В послеоперационном периоде чаще всего лактацию приходится медикаментозно прекращать и переходить на искусственное вскармливание.
Пройдите тестТест на оценку вашего самочувствияДанный тест рассчитан ТОЛЬКО ДЛЯ ЖЕНЩИН. Как вы чувствуете себя физически? Давайте проверим это тестом, предложенным португальскими специалистами. Он поможет Вам определить уровень Вашего самочувствия.
Источник
Симптомы мастита
Проявления и симптомы мастита в начале заболевания одинаковы при всех видах. Это:
- лихорадка, которая появляется внезапно и быстро достигает высоких цифр – до 39 С и выше;
- признаки интоксикации – озноб, жар, , отсутствие аппетита;
- резкая боль в молочной железе, которая усиливается при ощупывании или попытке кормления (в молоке при этом может обнаруживаться гной или кровь);
- молочная железа становится плотной, отечной, горячей на ощупь, меняется цвет кожи (покраснение);
- по мере нарастания воспаления увеличиваются регионарные лимфатические узлы.
В своем развитии острый мастит может пройти несколько стадий:
- серозную;
- инфильтративную;
- гнойную, которая подразделяется на абсцесс (ограниченный гнойник) и флегмону (разлитое нагноение);
- гангренозную, когда ткани железы после гнойного расплавления полностью отмирают.
В свою очередь хронический мастит чаще ограничивается инфильтративной стадией.
При хроническом течении мастита вокруг воспалительного очага формируется капсула из фиброзной ткани, отграничивающая зону воспаления от здоровых тканей. В этом случае лихорадка и другие проявления интоксикации могут быть слабыми, а осумкованный очаг воспаления прощупывается как плотное, спаянное с кожей и малоподвижное образование.
Чем раньше женщина обращается к врачу, тем вероятнее возможность остановить воспаление на начальной стадии.
Позы для кормления при лактостазе
Лактостаз может случиться в любом участке молочной железы. В зависимости от этого, положение ребенка при кормлении будет различным. Все позы запоминать не нужно, нужно запомнить одно правило: подбородок ребенка разворачивается в сторону уплотнения.
Так, поза «из-под руки» отлично подойдет матерям, у которых уплотнение располагается под мышкой. При лактостазе в нижней доле железы удобна поза «лежа на боку» и кормление нижней грудью, или же поза «сидя лицом к маме» для подросших деток. Если лактостаз располагается ближе к грудине, то кормить нужно этой грудью лежа на боку, но наперевес (то есть, чтобы больная грудь была верхней). Уплотнение в верхней части железы отлично рассасывается, если мама и малыш устроятся валетом лежа на боку. Можно для такой ситуации использовать и другую позу, склонившись над ребенком в перевернутом положении по отношении к нему.
Что провоцирует / Причины Лактационного мастита в послеродовый период:
К факторам риска лактационного мастита относят:
- недостаточное соблюдение личной гигиены;
- низкий социально-экономический уровень пациентки;
- наличие сопутствующей экстрагенитальной патологии (пиодермия кожных покровов, нарушение жирового обмена, сахарный диабет);
- сниженная иммунореактивность организма;
- осложненные роды;
- осложненное течение послеродового периода (раневая инфекция, замедленная инволюция матки, тромбофлебиты);
- недостаточность млечных протоков в молочной железе;
- аномалии развития сосков;
- трещины сосков;
- неправильное сцеживание молока.
Возбудителем мастита чаще всего является S. aureus в монокультуре, который характеризуется высокой вирулентностью и устойчивостью ко многим антибактериальным препаратам. Значительно реже возбудителями заболевания могут быть также S. pyogenes, S. agalaciae, Haemophilus influenzae, Haemophilus parainfluenzae, E. coli, протей, грибы в виде смешанной инфекции.
Источником инфекции являются носители возбудителей инфекционных заболеваний и больные со стертыми формами патологии гнойно-воспалительного характера из числа окружающих, так как возбудители заболевания распространяются через предметы ухода, белье и т. д. Важная роль в возникновении мастита принадлежит госпитальной инфекции.
Особенности строения молочной железы (дольчатость, обилие жировой клетчатки, большое количество альвеол, синусов и цистерн, широкая сеть млечных протоков и лимфатических сосудов) обусловливают слабое отграничение воспалительного процесса с тенденцией к распространению на соседние участки.
Входными воротами для инфекции чаще всего служат трещины сосков. Распространение возбудителей инфекции происходит интраканаликулярно при кормлении грудью и сцеживании молока, а также гематогенным и лимфогенным путями из эндогенных очагов воспаления.
В подавляющем большинстве случаев маститу предшествует лактостаз, который является основным триггерным механизмом в развитии воспалительного процесса в молочной железе.
При наличии инфекционных агентов молоко в расширенных млечных протоках сворачивается, наблюдается отек стенок протоков, что еще больше способствует застою молока. При этом микроорганизмы, попадая в ткань молочной железы, и обусловливают развитие мастита.
В фазе серозного воспаления ткань железы пропитана серозной жидкостью, отмечается скопление лейкоцитов вокруг сосудов. При прогрессировании воспалительного процесса серозное пропитывание сменяется диффузной гнойной инфильтрацией паренхимы молочной железы с мелкими очагами гнойного расплавления, которые сливаются, образуя абсцессы. Наиболее частая локализация абсцессов – интрамаммарная и субареолярная.
При гнойном мастите возможно вовлечение в процесс сосудов, образование в них тромбов, в результате чего наблюдается некроз отдельных участков железы, развивается гангренозная форма мастита.
После опорожнения гнойника начинается процесс пролиферации, образуется грануляционная ткань, затем рубец.
Особенностями гнойных процессов железистых органов является плохая способность к отграничению воспалительного процесса, его стремительное распространение с вовлечением в патологический очаг большого количества железистой ткани.
По характеру течения различают острый и хронический лактационный мастит.
В зависимости от особенностей воспалительного процесса мастит может быть серозным (начинающийся), инфильтративным и гнойным. Последний в свою очередь может быть в виде:
- инфильтративно-гнойной, диффузной или узловой формы;
- абсцедирующей формы – фурункулез ареолы;
- абсцесс ареолы;
- абсцесс в толще молочной железы;
- ретромаммарный абсцесс;
- флегмонозной формы (гнойно-некротический);
- гангренозной формы.
В зависимости от локализации очага воспаления мастит может быть подкожным, субареолярным, интрамаммарным, ретромаммарным и тотальным, когда поражаются все отделы молочной железы.
Причины развития
Основной причиной развития мастита считают лактостаз, в основе которого лежит несоответствие процессов молокообразования и молокоотдачи (чрезмерная продукция грудного молока, неправильная техника или нарушение режима кормления и т.д.). Лактостаз не всегда приводит к развитию мастита.
Предрасполагающие и провоцирующие факторы:
- структурные изменения молочных желез (мастопатия, рубцы);
- врожденные пороки развития молочной железы;
- новообразования доброкачественного или злокачественного характера;
- патологическая беременность (поздний токсикоз, внутриутробное инфицирование);
- сложные роды (травмирование родовых путей, ручное отделение плаценты, кровотечения);
- обостренные хронические соматические заболевания;
- депрессивное состояние или психоз после родов.
Лактационный мастит также развивается вследствие различных факторов:
- гормональный сбой;
- сниженная иммунологическая реактивность;
- травмирование груди и сосков;
- стрессовое состояние;
- развитие гнойного процесса на коже, в том числе и у ребенка (пиодермия, стафилококковые и стрептококковые патологии);
- носительство бактерий золотистого стафилококка (как самой женщиной, так и окружающими);
- нарушение правил санитарии и гигиены при грудном вскармливании и уходе за молочными железами.
Развитие нелактационного мастита обычно происходит на фоне различных факторов:
- стойкое снижение иммунитета и общей сопротивляемости организма вследствие различных заболеваний, переохлаждения, хронической усталости, стресса, бессонницы и т.д.;
- выраженный гормональный сбой;
- травмы груди и сосков, в том числе трещины;
- развитие онкологического процесса в организме.
Возбудителем мастита в 91% случаев является золотистый стафилококк. В остальных – эпидермальный стафилококк, протей, кишечная палочка, стрептококк, синегнойная палочка, энтерококк. Инфицирование происходит через микротравмы, трещины или язвы кожи груди или сосков, гнойнички и прочее, а также гематогенным или лимфогенным путем (с током крови или лимфы из других очагов инфекции).
Диагностика мастита
Ваш врач диагностирует мастит на основе физикального осмотра, с учетом Ваших жалоб, таких как озноб, боль в груди. Довольно очевидным и патогномоничным является симптом клиновидного участка гиперемии на молочной железе, болезненный на ощупь. Главным в диагностике для врача будет определить – не развился ли еще абсцесс молочной железы, поскольку лечение мастита осложненного и не осложненного абсцессом – кардинально различается.
Фото 5. Гнойная полость в молочной железе (УЗИ молочной железы)
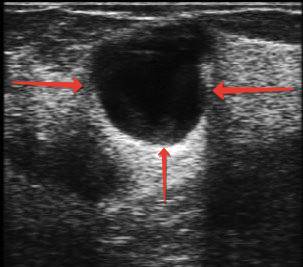
Второй главной заботой врача – будет исключение воспалительного рака молочной железы, который также может проявляться покраснением и отеком, и который нетрудно на ранних стадиях спутать с маститом. Возможно, с этой целью врач назначит Вам диагностическую маммографию, или биопсию молочной железы.
Лечение мастита
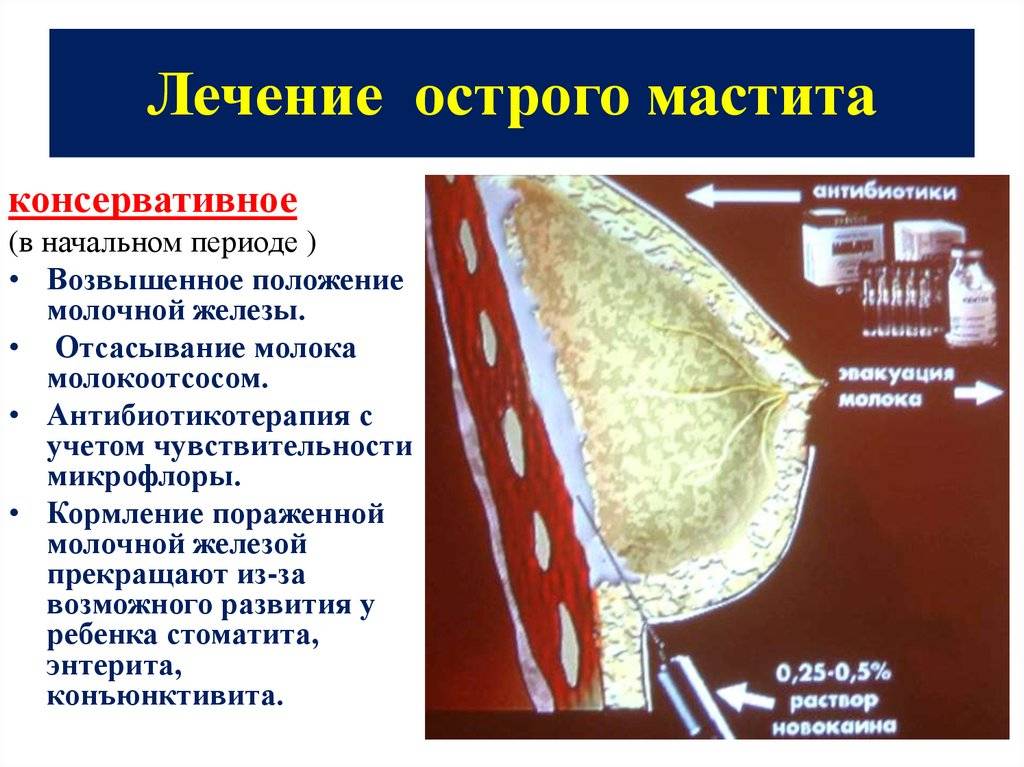
Лечение мастита обычно включает следующие лекарственные препараты и методы лечения:
Антибиотики. Лечение мастита обычно требует от 10 до 14-дневного курса антибиотиков
Уже через сутки-двое после начала приема антибиотиков Вы можете почувствовать себя совершенно здоровой, однако важно продолжать курс лечения столько, сколько сказал врач – чтобы не допустить рецидива инфекции.
Обезболивающие. Пока эффект антибиотиков еще не проявился – Ваш врач может порекомендовать легкий анальгетик, такой как парацетамол или ибупрофен.
Корректировка техники кормления грудью
Убедитесь, что Вы полностью опорожняете молочные железы во время кормления, и что Ваш ребенок правильно сосет грудь. Ваш врач может посоветовать сменить технику кормления или разнообразить ее новыми позициями. Он может рекомендовать Вам посетить консультанта по грудному вскармливанию.
Уход за собой. Отдых, продолжение грудного вскармливания и потребление большого количества жидкости – поможет Вашему организму бороться с инфекцией молочной железы.
Если мастит не ослабевает спустя 2-3 дня полноценного лечения – посетите своего врача повторно.
Стадии мастита
Лактационный мастит
Данный вид заболевания связаный с беременостью и грудным вскармливанием. Проявляется лактационный мастит острой болью в молочной железе, которая возникает во время грудного кормления. Основная причина лактационного мастита это попадание в организ инфекции.
Причины возникновения:
- Засой молока в молочной железе;
- Микротрещины кожи молочной железы;
- Сниженный иммунитет.
Инфильтративный мастит

На этой стадии усиливается озноб, больные ощущают сильное напряжение груди, боль. К головной боли и общей слабости добавляется бессонница, вялый аппетит. Молочная железа увеличена, на ней образуется подкожное уплотнение, не имеющее отчетливо очерченных границ – инфильтрат.
Кожные покровы непосредственно над ним, как правило, не изменяют нормальный цвет. Появляются жалобы на боль в подмышечной впадине – это болят лимфатические узлы, болезненность усиливается при пальпации (ощупывании). Несвоевременное или неэффективное лечение инфильтрата приводит к тому, что воспаление прогрессирует – болезнь перетекает в гнойную форму.
Гнойный мастит
На этой стадии состояние пациенток в значительной мере ухудшается. Нарастают слабость, бессонница из-за болей в груди, аппетит снижен. Повышение температуры держится в пределах 38-39°, озноб не проходит.
Кожа становится бледной, повышается потоотделение. Всё так же наблюдается напряженность молочной железы, отечность, её размеры существенно больше, чем в норме. Сцеживание молока в значительной степени затруднено, в его полученных небольших порциях нередко обнаруживается гной.
Профилактика Лактационного мастита в послеродовый период:
Профилактика послеродовых гнойно-воспалительных заболеваний должна быть начата во время беременности.
На этапе амбулаторного наблюдения в женской консультации проводят следующие профилактические мероприятия:
выделение среди беременных группы высокого риска по развитию гнойно-воспалительных заболеваний в послеродовом периоде;
своевременное выявление и санация очагов острой и хронической инфекции
Особенно следует обратить внимание на наличие патологии зубов, легких и почек. Обязательное микробиологическое обследование для выявления ИППП, вирусной и неспецифической инфекции (бактериальные посевы содержимого влагалища, ПЦР, ИФА) с последующим лечением при выявлении возбудителей инфекционных заболеваний;
определение иммунного статуса;
профилактика гестоза;
нтианемическая и общеукрепляющая терапия;
своевременная дородовая госпитализация беременных группы высокого риска по развитию гнойно-воспалительных осложнений в современный, хорошо оснащенный стационар.
В стационаре профилактические мероприятия заключаются в следующем:
назначение антибактериальной терапии при выявлении признаков внутриутробной инфекции, а также при проведении хирургической коррекции ИЦН и инвазивных процедурах;
тщательное микробиологическое обследование на наличие инфекционных заболеваний беременных, которым предстоит кесарево сечение в плановом порядке;
обязательная санация влагалища у женщин перед родоразрешением;
комплексная терапия гестоза;
увеличение доли оперативного родоразреше-ния в плановом порядке;
бережное ведение родов;
внутривенное введение антибиотиков широкого спектра действия непосредственно после пережатия пуповины, а затем однократное или двукратное в течение суток после операции
Профилактическое назначение антибиотиков в предоперационном периоде имеет ряд нежелательных последствий: развитие стертой симптоматики неонатальной инфекции, образование резистентных форм микрофлоры у новорожденных.
Введение антибактериальных препаратов во время операции таит в себе опасность развития аллергических реакций.
Наиболее целесообразно профилактическое применение антибиотиков сразу после операции коротким курсом до 24 ч. Более длительный курс способствует появлению резистентной микрофлоры, тем более что короткий курс позволяет достигнуть того же положительного эффекта, что и пролонгированный, но с меньшим риском развития осложнений.
Профилактическое применение антибиотиков после кесарева сечения показано пациенткам группы высокого риска по развитию гнойно-воспалительных заболеваний.
Во время оперативных вмешательств и в послеоперационном периоде необходимы следующие мероприятия.
- Во время кесарева сечения обработка полости матки и промывание брюшной полости растворами антисептиков (хлоргексидин, гипохлорит натрия, озонированный изотонический раствор хлорида натрия.
- Рациональная техника операции, предотвращение кровотечения, использование качественного шовного материала.
- Адекватная инфузионная терапия во время оперативного родоразрешения и в послеоперационном периоде (в 1-е сутки – 2-2,5 л жидкости, в последующие 2 сут – 1,5 л).
- Обязательное проведение стимуляции кишечника.
- Своевременная диагностика и лечение субинволюции матки, лохиометры, ран промежности и передней брюшной стенки, эндометрита в послеродовом периоде (эхографическое исследование, гистероскопия, вакуум-аспирация содержимого полости матки, промывание полости матки растворами антисептиков) позволяет избежать дальнейшего усугубления воспалительного процесса.
Профилактика мастита:
Микротрещины в сосках являются факторами риска попадания инфекции. Чтобы нежная кожа вокруг соска была мягкой, эластичной и не пересыхала, используют втирание растительных масел на основе ланолина. Масло наносят после кормления. Перед следующим кормлением его необходимо тщательно смыть.
Для успешной профилактики мастита необходимо тщательно следить за чистотой околососковых областей груди до и после кормления. Вымытыми руками обмывать грудные железы теплой водой необходимо перед каждой процедурой кормления. Околососковая область очень нежная и склонная к трещинам и микроразрывам кожи, поэтому, после гигиенических процедур, полотенцем вытирать грудь не стоит, предпочтительнее промокнуть ее мягкой бумажной салфеткой.
Для профилактики лактостаза существует рекомендация кормить малыша по первому требованию, не соблюдая график кормления. Иногда после кормления в груди остается молоко, тогда молокоотсосом или вручную его надо сцедить. Если возникает уплотнение на участке молочной железы – необходимо аккуратно его помассировать. После массажа уплотнение обычно исчезает.
Диагностика Лактационного мастита в послеродовый период:
При выраженных симптомах воспаления диагностика мастита не вызывает затруднений и прежде всего основывается на характерных жалобах пациентки и результатах объективного обследования с оценкой клинической картины.
Недооценка симптомов, характерных для гнойного процесса, и переоценка отсутствия флюктуации и гиперемии кожи приводит к неоправданно длительному консервативному лечению гнойного мастита. В результате нерациональной антибактериальной терапии при абсцедирующем или инфильтративно-абсцедирующем мастите возникает реальная опасность развития стертой формы заболевания, когда клинические проявления не соответствуют истинной тяжести воспалительного процесса.
Первоначально температура тела у таких больных высокая. У многих определяется гиперемия кожи и выраженный отек молочной железы. Эти признаки воспалительного процесса купируются назначением антибиотиков. При этом температура тела становится нормальной в течение дня или несколько повышается к вечеру. Местные признаки гнойного воспаления не выражены или отсутствуют. Молочная железа остается умеренно болезненной. При пальпации определяется инфильтрат, сохраняющий прежние размеры или постепенно увеличивающийся.
При инфильтративно-абсцедирующем мастите, который встречается более чем в половине случаев, инфильтрат состоит из множества мелких гнойных полостей. При этом симптом флюктуации определяется только у незначительной части пациенток. В связи с этим при диагностической пункции инфильтрата редко удается получить гной. Диагностическая ценность пункции значительно повышается при стертой форме абсцедирующего мастита.
В качестве дополнительных исследований проводят клинический анализ крови, эхографию молочных желез.
При эхографическом исследовании обычно выявляют гомогенную массу инфильтрата в определенном участке исследуемой молочной железы. При формировании гнойного мастита возникает очаг разрежения, вокруг которого усиливается тень инфильтрата. В последующем на этом месте визуализируется полость с неровными краями и перемычками.
Причины лактостаза и мастита
Почему же движение молока может приостановиться или нарушиться его отток? Этому способствуют следующие причины:
- Кормление ребенка по режиму при неустановившейся лактации.
- Ночной перерыв в кормлении.
- Постоянное кормление в неудобной позе.
- Сон в одной позе, на одном боку.
- Ношение неправильно подобранного бюстгальтера или слишком обтягивающей одежды.
- Длительная работа в такой позе, в которой приостанавливается адекватное движение молока по железе (вешание штор или белья высоко над головой).
- Недосыпание, эмоциональная неустойчивость матери.
- Использование пустышки или соски, из-за которых ребенок может хуже брать грудь.
- Смена погоды (скачки температуры воздуха или атмосферного давления), жаркая погода.
Факторы риска развития мастита
Факторы риска развития мастита включают:
- Грудное вскармливание в течение первых нескольких недель после родов.
- Боль при сосании груди, трещины сосков (хотя мастит может развиваться и без повреждения кожи соска).
- Использование только одной позиции при вскармливании грудью, что вызывает хроническое неполное опорожнение некоторых молочных долек.
- Ношение слишком тесных бюстгальтеров, что затрудняет отток молока.
- Чрезмерное физическое или эмоциональное напряжение женщины.
- Наличие маститов в анамнезе: женщины, переболевшие маститом однажды, нередко заболевают им снова.
Виды заболеваний молочной железы
Все патологии молочных желез можно условно разделить на три больших группы: это болезни, имеющие воспалительный характер (мастит), доброкачественные опухоли (мастопатия) и онкологические заболевания (рак молочной железы).
Мастит
Мастит — воспаление молочной железы, которое обычно появляется во время кормления ребенка грудью. Возбудители заболевания — инфекции, попавшие в железу через трещины в соске (стрептококки, энтеробактерии, стафилококки и т.д.). А появление застоя молока в железах еще больше усиливает воспалительный процесс.
Заболевание сопровождается острой болью в груди, покраснением кожи, набуханием и распиранием молочных желез, появлением уплотнения в груди, ознобом и высокой температурой. Также могут появиться выделения из сосков и увеличиться лимфоузлы в подмышечных впадинах.
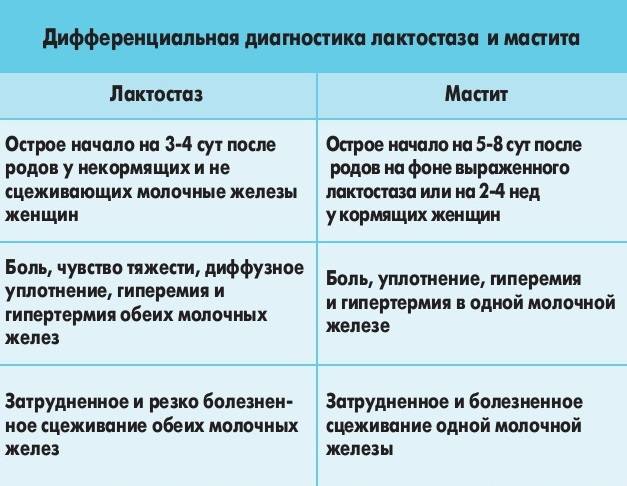
Первый «предмаститный» уровень заболевания — это лактостаз. Характеризуется застоем молока в одной из долей молочных желез. Если в течение нескольких дней не производится лечение лактостаза, то через некоторое время болезнь переходит в мастит.
Мастопатия
Мастопатия — это доброкачественная патология молочной железы. Согласно медицинской статистике, мастопатией страдает каждая вторая женщина детородного возраста. Появление недуга в основном связано с гормональными нарушениями.
У женщин пожилого возраста болезненное уплотнение в груди может говорить о появлении злокачественной опухоли.
Общие симптомы мастопатии:
- тупая, ноющая боль в молочных железах накануне менструального цикла (мастодиния или масталгия);
- прозрачные, беловатые, зеленоватые, значительно реже кровяные выделения из сосков;
- болезненное уплотнение в правой или левой груди.
Различают несколько видов заболевания:
- диффузная мастопатия (появление узелков и уплотнений в молочной железе);
- узловатая мастопатия (образование увеличивается в размерах, может быть с горошину или грецкий орех, уплотнение в груди болит уже независимо от менструального цикла);
- фиброзно-кистозная мастопатия (проявляется в виде мелких образований и кистозных узлов, заполненных жидким содержимым: киста, фиброаденома груди и т.д.).
1
Alpha ST (General Electric) – рентгеновский маммографический аппарат
2
Диагностика заболеваний молочных желез
3
Диагностика заболеваний молочных желез
Наши медицинские центры
Северное отделение (МРТ и КТ)
Удельная
Развернуть
м. Удельная, пр-т Энгельса, д. 33
ПН-СБ: с 8.00 до 22.00ВС: с 9:00 до 18:00 (МРТ)
МРТ и КТ
Центральное отделение (Клиническое отделение)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.4
ПН-СБ: с 8.00 до 20.00ВС: 09.00 до 17.0002.05.2021 – выходной
Клиническое отделение
Центральное отделение (МРТ и КТ)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.5
ПН-ВС: с 8.00 до 22.00
МРТ и КТ
Южное отделение (МРТ и КТ)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-ВС: с 8.00 до 0.00 (МРТ)ПН-ВС: с 8:00 до 22:00 (КТ)
МРТ и КТ
Южное отделение (Клиническое отделение)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-СБ: с 8:00 до 17:00ВС: выходной
Клиническое отделение