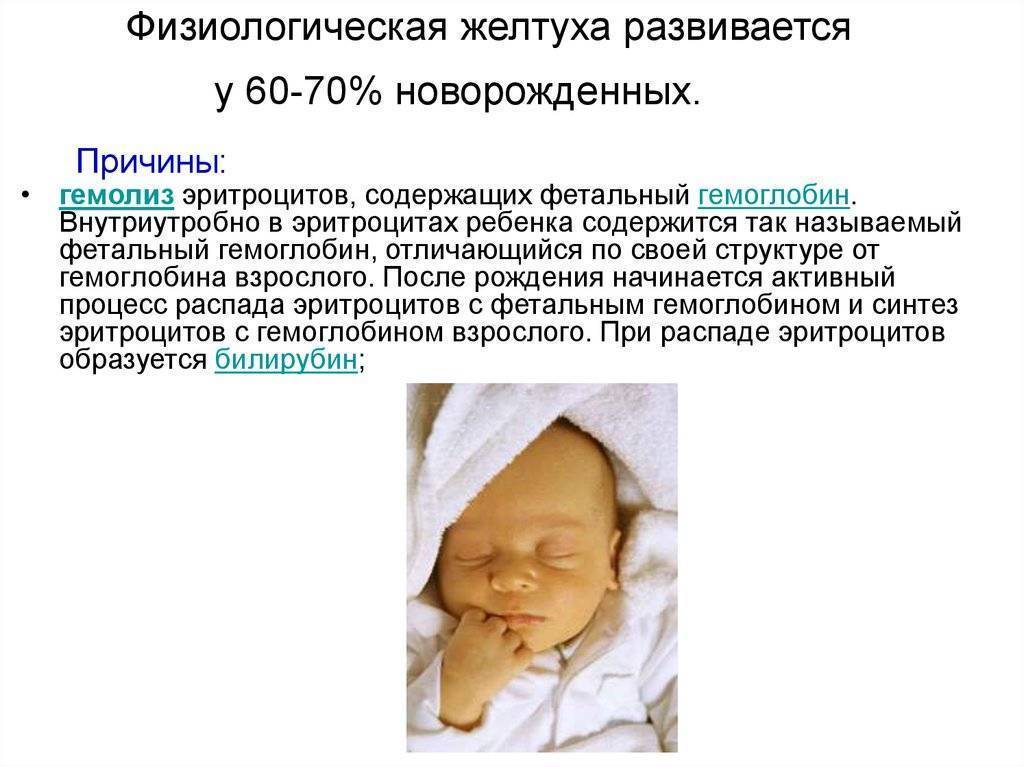
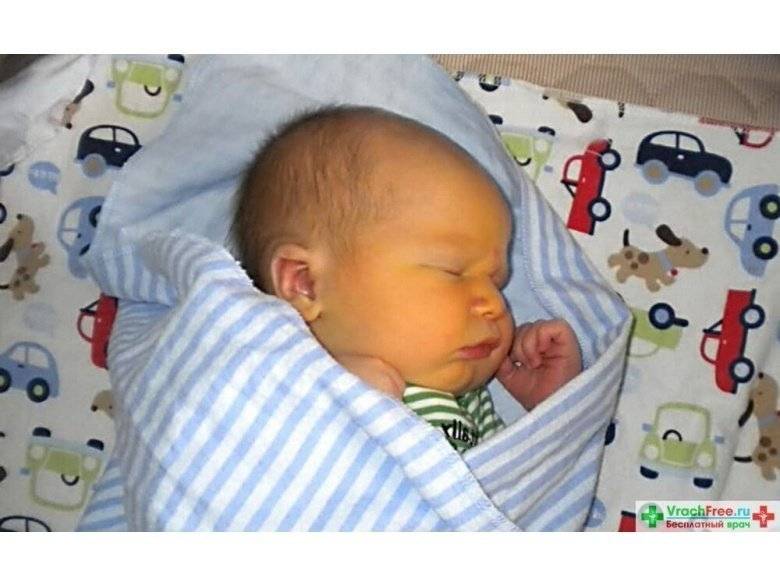
Физиологическая желтуха
– появляется спустя 24-36 часов после рождения
– нарастает в течение первых 3-4 дней жизни
– исчезает на второй-третьей неделе жизни
– кожные покровы имеют оранжевый оттенок
– общее состояние ребенка удовлетворительное
– не увеличены размеры печени и селезенки
– обычная окраска кала и мочи
– концентрация общего билирубина в пуповинной крови (момент рождения) – менее 51 мкмоль\л
– концентрация гемоглобина в пуповинной крови соответствует норме
– почасовой прирост билирубина в первые сутки жизни менее 5,1 мкмоль/л/час
– максимальная концентрация общего билирубина на 3-4 сутки в периферической или венозной крови не более 256 мкмоль/л у доношенных, не более 171 мкмоль/л у недоношенных, максимальная концентрация непрямого билирубина – 160 мкмоль/л
– нормальные значения гемоглобина, эритроцитов и ретикулоцитов в клинических анализах крови
Группа высокого риска по развитию тяжелой гипербилирубинемии, не связанной с ГБН:
– новорожденные с выраженными признаками морфофункциональной незрелости, в т.ч. глубоконедоношенные
– новорожденные с множественными подкожными кровоизлияниями и обширными кефалогематомами
– новорожденные, нуждающиеся в проведении реанимационной и интенсивной терапии в раннем неонатальном периоде
– новорожденные с высоким риском раннего проявления наследственных гемолитических анемий (отягощенный семейный анамнез или наличие соответствующих лабораторных признаков)
Дети данной группы с момента поступления в детское отделение требуют:
– динамического наблюдения и определения уровня билирубина через 12-24 часа
– медицинского отвода от прививки против гепатита В и БЦЖ (до момента стабилизации состояния)
1.Что такое желтуха и ее симптомы?
Желтуха (icterus) – это, скорее, не заболевание, а симптом, который наблюдается при ряде патологий, связанных с нарушениями в работе печени и заболеваниями крови. Название говорит само за себя: для этого состояния характерно пожелтение кожи, склер глаз и слизистых оболочек. Всё это является следствием нарушения равновесия между выработкой и выведением из организма билирубина. Он накапливается в крови и окрашивает жёлтым цветом ткани.
Билирубин
- когда печень не преобразует билирубин в желчь;
- при нарушениях в работе системы кроветворения;
- если желчь не выводится по желчевыводящим протокам.
Симптомы желтухи
Истинная желтуха всегда проявляется комплексом симптомов. Если у человека происходит только пожелтение кожи без дополнительных расстройств, такое состояние называют ложной желтухой, и наиболее частая ее причина — избыточное употребление каротина. Его повышенное содержание к организме окрашивает кожу, но не является патологическим состоянием и не имеет отношения к билирубину.
Клиническая картина истиной желтухи может включать:
- пожелтение кожи, склер и слизистых;
- боль в правом подреберье;
- увеличение печени и селезёнки;
- кровотечения из носа;
- кожный зуд;
- повышение температуры;
- анемия;
- потемнение мочи и светлый кал;
- желчная отрыжка.
Как диагностируется и лечится желтуха новорожденных
Для определения уровня билирубина не обязательно делать анализ крови, первое исследование – это билитест – транскутанное (чрескожное) определения уровня билирубина. Это безболезненно и дает достоверный результат. Билитест повторяется для определения динамики желтухи – повышения или понижения уровня билирубина.
И только в случае, если нужно исключить патологический вариант желтухи, следует сдавать кровь для определения билирубина, печеночных ферментов и других показателей, которые могут указать на причину возникновения желтухи.
Основной метод лечения физиологической желтухи новорожденных – это фототерапия. Специальным аппаратом кожа голенького малыша освещается синим светом, это не ультрафиолет, это свет определенной волны, под воздействием которого происходит преобразование токсичного желчного пигмента. Такое лечение безболезненное, не имеет побочных эффектов и дает быструю позитивную динамику.
Также очень важно прикладывать ребенка к груди почаще: как только малыш начинает интенсивно набирать вес, уровень билирубина снижается. Тактика лечения при патологической желтухе индивидуальна и зависит от причины этого состояния
Крайне важно при подозрении на патологическую желтуху осматривать ребенка с желтухой в динамике для своевременной диагностики и определения дальнейшей тактики.В большинстве случаев желтуха новорожденных не требует лечения и проходит самостоятельно. Однако очень важно иметь связь с лечащим педиатром и до достижения ребенком возраста 1 месяц осматривать малыша не реже одного раза в неделю. В дальнейшем осмотр можно делать один раз в месяц, – подчеркивает Крепак Мария Сергеевна, заведующая отделением педиатрии ISIDA Левобережная, врач-педиатр
Тактика лечения при патологической желтухе индивидуальна и зависит от причины этого состояния
Крайне важно при подозрении на патологическую желтуху осматривать ребенка с желтухой в динамике для своевременной диагностики и определения дальнейшей тактики.В большинстве случаев желтуха новорожденных не требует лечения и проходит самостоятельно. Однако очень важно иметь связь с лечащим педиатром и до достижения ребенком возраста 1 месяц осматривать малыша не реже одного раза в неделю
В дальнейшем осмотр можно делать один раз в месяц, – подчеркивает Крепак Мария Сергеевна, заведующая отделением педиатрии ISIDA Левобережная, врач-педиатр.
В клинике ISIDA разработаны программы комплексного педиатрического наблюдения за здоровьем малыша. Ознакомьтесь с ними на нашей странице «Комплексные программы».
Находитесь в поисках клиники, которой можно доверить здоровье своего ребенка? Доверьтесь специалистам клиники ISIDA. Возникли вопросы? Мы с радостью ответим на них, если Вы позвоните в клинику ISIDA по телефонам 0800 60 80 80, +38 (044) 455 88 11. Или задайте нам свой вопрос и мы обязательно на него ответим.
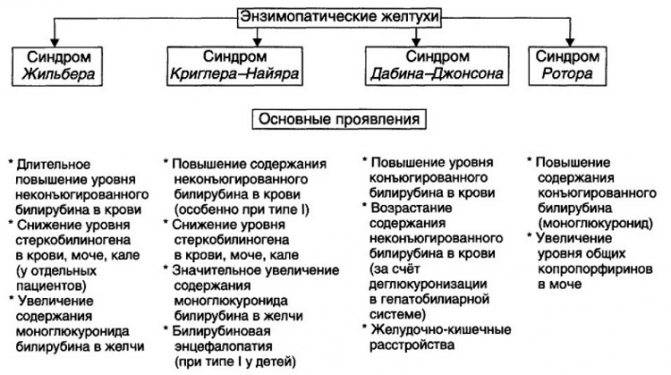
Особенности вариантов конъюгационной желтухи
- Преходящая физиологическая желтуха отмечается у младенцев в 60-70% случаев (журнал «Медицинский совет») как следствие гипербилирубинемии, характерной для всех новорожденных. Пожелтение кожи и слизистых возникает через 48-72 ч. после родов при показателях непрямого билирубина выше 50 мкмоль/л. В большинстве случаев терапия не требуется, необходима своевременная дифференциация от ядерной и механической форм желтухи.
- Возникновение желтухи недоношенных отмечается практически во всех случаях и характеризуется показателями непрямого билирубина в 86-102 мкмоль/л. У каждого пятого младенца уровень этой фракции возрастает до 170 мкмоль/л и выше, что опасно переходом в ядерную форму.
- При синдроме Жильбера желтуха обусловлена патологией процесса захвата пигмента клетками печени. Особенностью данной формы считаются отсутствие проявлений цитолиза. Распространенность среди населения – 2-6%.
- Наследственный синдром Криглера – Наджара вызывает конъюгационную желтуху вследствие отсутствия или пониженной активности глюкуронилтрансферазы. В типичных признаках – высокие (от 400 мкмоль/л) показатели непрямого билирубина с ускоренным ростом с первых же дней, неэффективность терапии фенобарбиталом, положительный эффект фототерапии.
- При желтухе Люцея – Дрисколла отмечается выраженная, но временная неонатальная дисфункция глюкуронилтрансферазы. Возникает в почти сразу после после рождения, угрожает ядерной формой.
- Прегнановая желтуха (желтуха грудного вскармливания) возникает как следствие влияния прегнандиола из материнского или донорского грудного молока. Повышают риск развития данной формы желтухи такие факторы, как промедление пережатия пуповины, применение окситоцина, закиси азота, салицилатов в родах, позднее прикладывание к груди и редкие (реже 8 раз в сутки) кормления младенца, отсутствие мекония в течение первых 12 часов жизни младенца. Точные причины не установлены. Диагностику проводят с прекращением кормления грудным молоком в течение 48 часов и контролем по анализу крови на непрямой билирубин.
- Асфиксионная желтуха развивается как следствие гипоксии и/или внутричерепных кровоизлияний в родах, вызывающей задержку функций глюкуронилтрансферазой системы, из-за чего растет проницаемость сосудов и гематоэнцефалического барьера. Опасна переходом в ядерную форму.
- Лекарственная желтуха возникает при приеме медикаментов, способных создавать связи с глюкуроновой кислотой – левомицетина, ментола, салицилатов, сульфаниламидов, хинина, повышенных доз витамина К у новорожденных. Не характерны для данной формы анемия, обесцвечивание каловых масс, гепатоспленомегалия.
- Конъюгационная желтуха на фоне эндокринной патологии – одно из проявлений врожденной формы гипотериоза, обусловленное каротинемией, патологиями секретирования и выделения желчи, высокой способностью кожных покровов к удержанию билирубина, недостатком тироксина.
Использованы фотоматериалы Shutterstock
Причины желтухи новорожденных
Желтуха новорожденных входит в структуру самых частых проблем среди детей данного возраста. Выделяют несколько разновидностей желтух новорожденных:
Физиологическая желтуха ─ состояние здорового новорожденного. Возникает данное состояние в силу определенных транзиторных особенностей новорожденных детей. К ним относят пониженную активность печеночных ферментов, высокую активность определенного фермента в кишечнике и повышенное образование билирубина из эритроцитов. Все это способствует появлению желтухи. Но она не требует никакой терапии, проходит сама и не оставляет абсолютно никаких последствий.
Конъюгационная желтуха ─ обусловлена нарушениями процессов превращения свободного билирубина в связанный, при этом не отмечается повышенный распад эритроцитов. К конъюгационным желтухам относят желтуху недоношенных; желтуху, обусловленную особенностями грудного вскармливания; желтуху, вызванную определенным гормональным составом грудного молока; желтуху при гипотиреозе. Сюда же относятся желтухи при наследственных синдромах Криглера-Наджара 1 и 2 типов. Основное лечение конъюгационных желтух ─ фототерапия.
Гемолитическая желтуха ─ обусловлена гемолизом, то есть повышенным распадом эритроцитов. Это ведет к резкому увеличению свободного билирубина в крови. Данные желтухи новорожденныхвстречаются при гемолитической болезни новорожденных, при рассасывании различных кровоизлияний. Кровоизлияния у новорожденных могут быть последствием родовых повреждений (кефалогематома, петехии на лице). Кроме того, они могут появляться из-за нарушения процессов в системе гемостаза (свертывания крови). Встречаются еще очень редкие наследственные заболевания, для которых характерна гемолитическая желтуха.
Печеночная желтуха новорожденных ─ возникает при поражении печени различными инфекционными и токсическими агентами. Иными словами, развивается воспалительный процесс в печени ─ гепатит.
Механическая желтуха ─ возникает при нарушении выведения из печени связанного билирубина.
Лечение
Лечение должно быть направлено на быстрейшее удаление из организма новорожденного токсических продуктов гемолиза (гл. обр. непрямого билирубина), а также антител, способствующих гемолизу, на повышение функциональной способности печени. Наиболее эффективным методом борьбы с гипербилирубинемией при тяжелых и средней тяжести формах Г. б. н. является раннее обменное переливание резус-отрицательной крови одноименной группы. Допустимо переливание и резус-положительной крови. Почасовое нарастание билирубина более 0,25— 0,3 мг% является прямым показанием к немедленному проведению обменного переливания крови. При конфликте по системе AB0: при анти-А-эритробластозе — переливание крови группы А(II) или группы 0(I) с отсутствием или низким содержанием анти-А-антител, а при анти-В- эритробластозе — соответственно группы В(III) или 0 с низким содержанием анти-B-антител. Наиболее целесообразным и легко выполнимым технически является «пуповинный» метод Даймонда: через катетер, введенный в пупочную вену, у ребенка выпускают 20 мл крови, затем ему вводят такое же количество крови донора, повторяя такую процедуру много раз в течение 2—3 час.; в конце трансфузии вводят на 50—60 мл крови больше, чем выпущено. После вливания каждых 100 мл крови необходимо вводить ребенку 1 мл 10% хлорида кальция и 10 мл 20% р-ра глюкозы. Желательно заменить не менее 75% крови ребенка.
Если переливание крови делают через несколько дней после рождения ребенка, когда пупочная вена непроходима, наиболее эффективно ввести кровь в подключичную вену.
Одновременно назначают сердечные средства, витамины К, С, B1, B6, B12, глутаминовую к-ту, гемодез и симптоматическое лечение по показаниям (фенобарбитал и светолечение). В очень легких случаях можно ограничиться повторными трансфузиями небольших количеств R h-отрицательной крови (30—50 мл).
Необходимо обратить особое внимание на тщательный уход и на правильное и достаточное питание ребенка донорским молоком. Молоко матери может содержать антитела, вызывающие гемолиз у ребенка, поэтому начать кормление материнским молоком можно только после того, как они исчезают из молока матери (через 2,5—3 нед
после родов).
При развитии у ребенка анемии проводят антианемическое лечение: назначают витамин В12 внутримышечно по 50 мкг через день, 7— 10 инъекций. При снижении гемоглобина ниже 8,3 г% показано дробное переливание крови — 2—3 раза по 25—30 мл. Детям с остаточными явлениями поражения ц. н. с. назначают витамин B12 по 50 мкг через день, на курс 20 инъекций. В течение года проводят три курса лечения церебролизином и глутаминовой к-той (3 мес. дают ежедневно глутаминовую к-ту по 0,1 г на 1 мес. жизни ребенка, затем в течение 1 мес. внутримышечно по 0,5—1 мл церебролизина ежедневно). После этого курс глутаминовой к-ты повторяется в возрастающих дозах. Показаны массаж и гимнастика.