Наши медицинские центры
Северное отделение (МРТ и КТ)
Удельная
Развернуть
м. Удельная, пр-т Энгельса, д. 33
ПН-СБ: с 8.00 до 22.00ВС: с 9:00 до 18:00 (МРТ)
МРТ и КТ
Центральное отделение (Клиническое отделение)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.4
ПН-СБ: с 8.00 до 20.00ВС: 09.00 до 17.0002.05.2021 – выходной
Клиническое отделение
Центральное отделение (МРТ и КТ)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.5
ПН-ВС: с 8.00 до 22.00
МРТ и КТ
Южное отделение (МРТ и КТ)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-ВС: с 8.00 до 0.00 (МРТ)ПН-ВС: с 8:00 до 22:00 (КТ)
МРТ и КТ
Южное отделение (Клиническое отделение)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-СБ: с 8:00 до 17:00ВС: выходной
Клиническое отделение
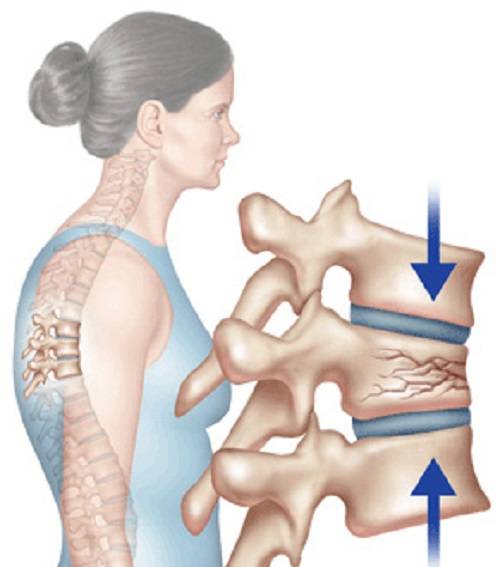
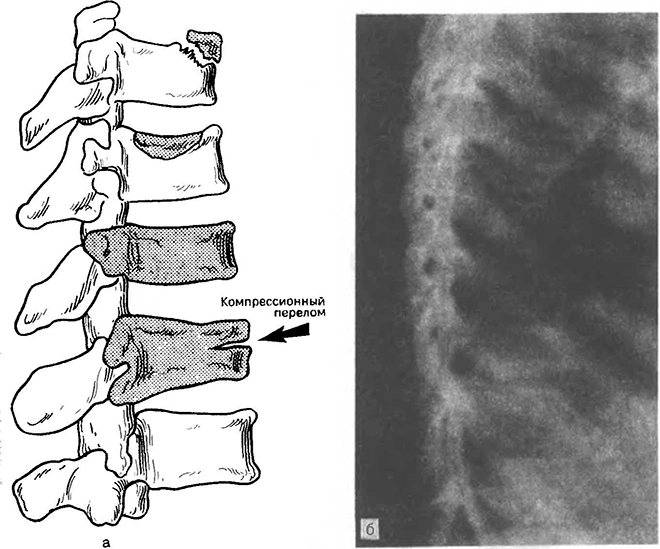
Диагностика травмы позвоночника в пожилом возрасте
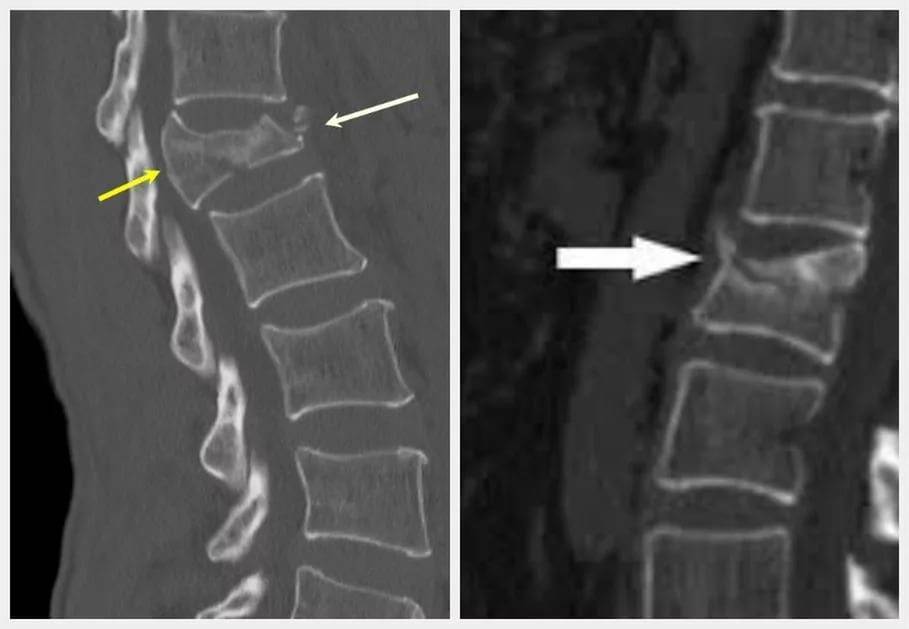
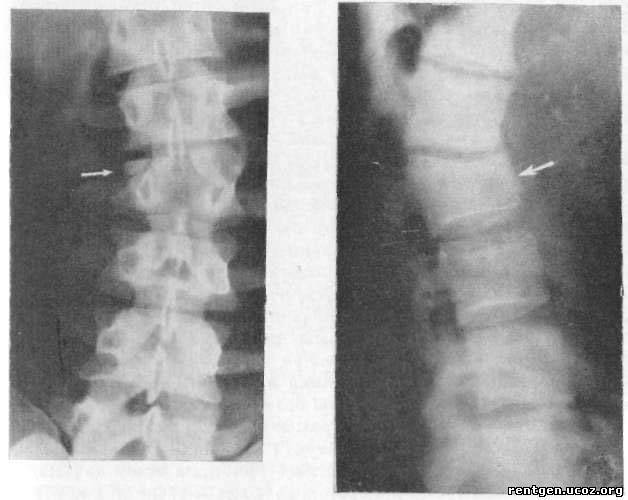
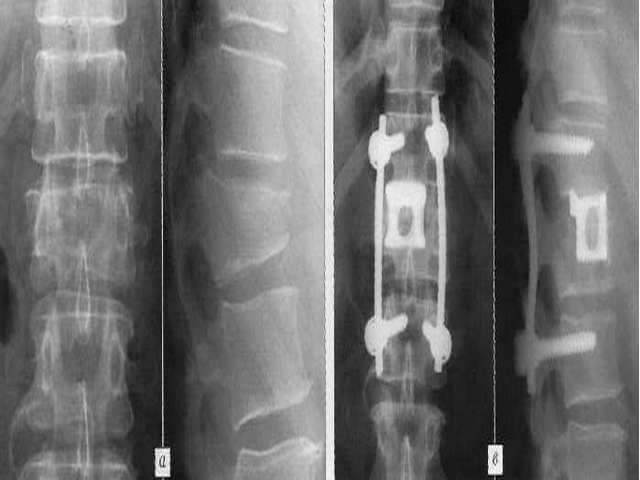
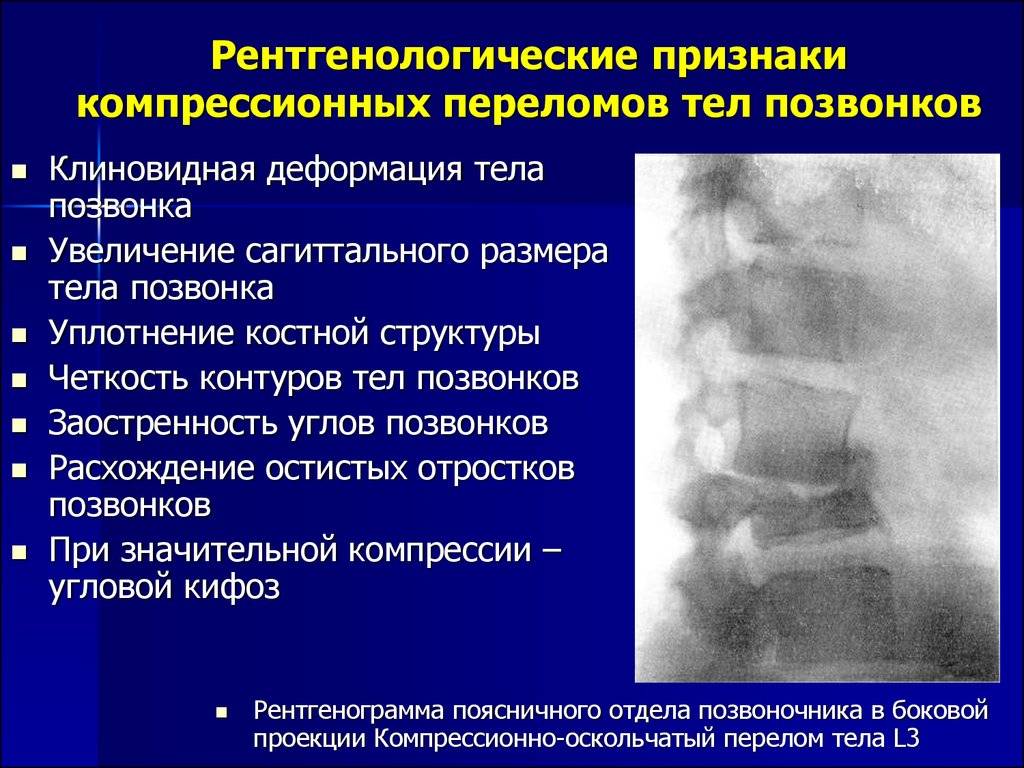
Рентгенологическое обследование является особенно важным в диагностике переломов позвоночника у пожилых и старых людей. Вместе с тем и этот метод обследования далеко не всегда решает трудности диагностики. Вследствие выраженного сенильного остеопороза довольно трудно бывает получить качественный снимок, особенно у пожилых тучных больных и особенно женщин. Трудности усугубляются наличием возрастных изменений позвоночника. На профильной спондилограмме не просто дифференцировать старческий клиновидный позвонок от клиновидности, возникшей вследствие перелома тела позвонка. Только значительные степени компрессии тела позвонка позволяют считать предполагаемый диагноз достоверным. При незначительных и легких степенях компрессии это представляет известные трудности. Следовательно, достоверные данные спондилографии подтверждают диагноз перелома позвоночника; отрицательные данные при соответствующих клинических симптомах не отвергают его.
Старческому позвоночнику свойственны остеофиты самой различной локализации. Эти остеофиты могут порой достигать значительных размеров.
Внимательный анализ спондилограмм чаще всего позволяет уточнить клинический диагноз. В отдельных случаях может быть полезной томография.
Причины
Любые морфологические образования или патологические процессы, которые приводят к компрессионному воздействию на нервный корешок, могут стать причиной корешкового синдрома.
Основными причинами поясничной радикулопатии являются:
- Грыжа диска или протрузия могут оказывать давление на нервный корешок и приводить к воспалению в области корешка.
- Дегенеративное заболевание суставов позвоночника, приводящее к образованию костных шипов на фасеточных суставах, что может привести к сужению межпозвоночного пространства, что будет оказывать компрессионное воздействие на нервные корешок.
- Травма или мышечный спазм могут оказывать давление на корешок и появлению симптоматики в зоне иннервации .
- Дегенеративное заболевание дисков, которое приводит к износу структуры межпозвоночных дисков, и уменьшению высоты дисков, что может привести к уменьшению свободного пространства в межпозвоночном отверстии и компрессии корешка на выходе из позвоночного столба.
- Спинальный стеноз
- Опухоли
- Инфекции или системные заболевания

У пациентов моложе 50 лет наиболее частой причиной корешкового синдрома в поясничном отделе позвоночника является грыжа межпозвоночного диска. После 50 лет корешковая боль часто вызвана дегенеративными изменениями позвоночника (стеноз межпозвоночного отверстия).
Факторы риска развития поясничной радикулопатии:
- возраст (45-64 года)
- курение
- психический стресс
- Напряженная физическая активность (частый подъем тяжестей)
- Вождение или вибрационное воздействие
Факторы риска сколиоза и прогрессирования деформации позвоночника
Факторы риска идиопатического сколиоза и его прогрессирование (увеличение искривления) включают следующие:
- Женский пол
- Семейная история сколиоза
- Возраст костей значительно меньше хронологического возраста
- Прогрессия искривления, несмотря на фиксацию
- Наличие сколиоза до периода полового созревания из-за более длительного периода времени до завершения роста костей.
- Как правило, наибольший риск развития сколиоза возникает через два года после начала полового созревания во время быстрого роста организма подростков.
- У девочек это обычно в течение двух лет после появления первого менструального цикла, обычно начиная примерно с 12 лет. Как правило, половое созревание у мальчиков начинается в возрасте 13 лет.
Лечение
Тактика лечения
В зависимости от степени искривления и степени прогрессирования врач-ортопед может не только проводить наблюдение, но и назначить определенное лечение.
- Если кривизна меньше 25 °, лечение не требуется, а ребенка можно наблюдать каждые четыре-шесть месяцев для физического осмотра и рентгенографии
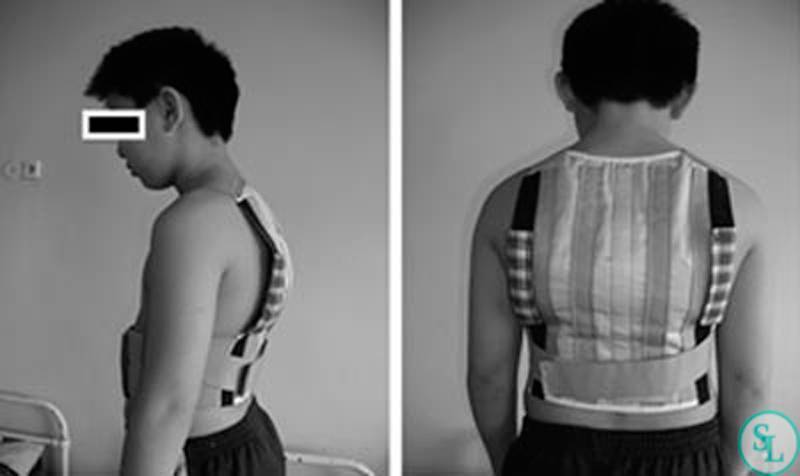
- Если кривизна более 25 °, но менее 40 °, для лечения может использоваться специальный корсет (сколиозная скобка). Тип и длина корсета зависит от местоположения кривизны. Корсет может охватывать область ниже и выше области искривления.
- Кривизна, превышающая 45 °, требует рассмотрения вопроса об оперативном лечении.
- Варианты лечения в большей степени зависят от того, насколько вероятно, что искривление будет ухудшаться, а не от угла кривизны. Ребенку с кривой 20 ° , которому до завершения роста осталось еще 4 года, может потребоваться лечение, в то время как ребенку с искривлением 29 °, который прекратил расти, может не требоваться активное лечение.
Возраст костей по сравнению с хронологическим возрастом, а также мониторинг скорости прогрессирования сколиоза могут помочь определить варианты лечения.
Врач предложит наиболее оптимальное лечение для каждого пациента, в зависимости от возраста пациента, насколько он может еще расти, степени и структуры кривой, а также типа сколиоза. Врач может рекомендовать наблюдение, фиксацию или операцию.
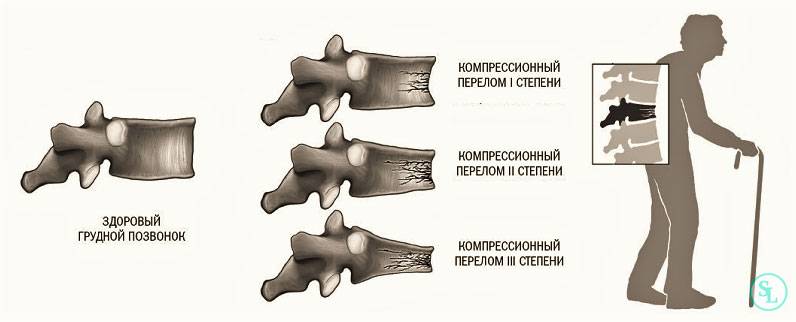
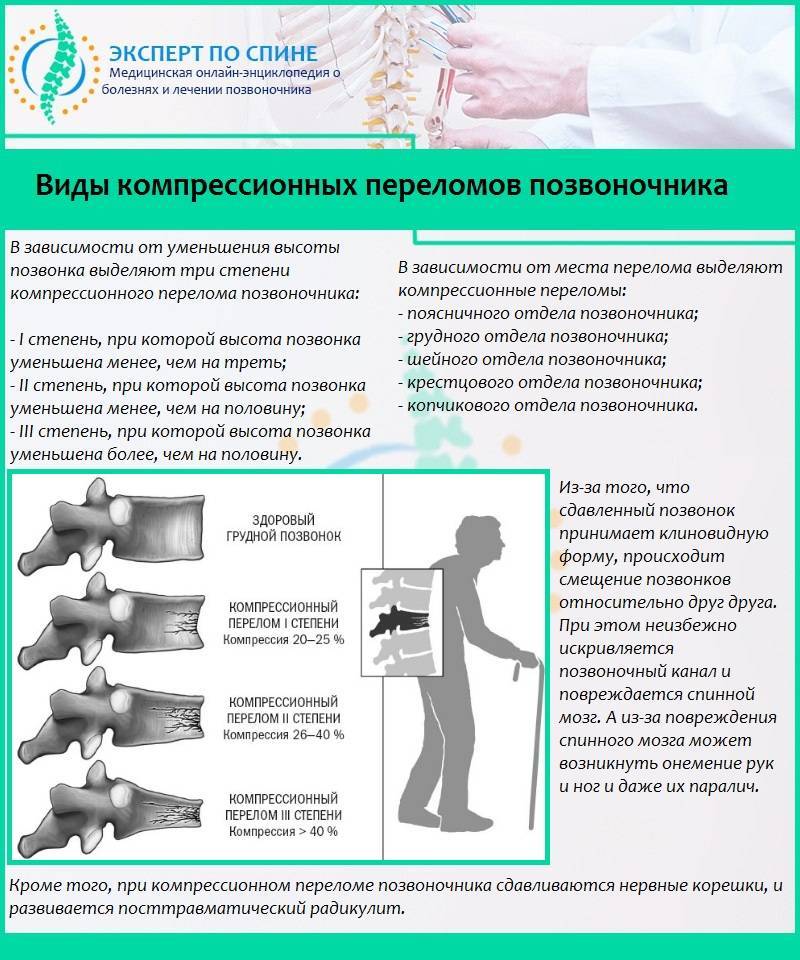
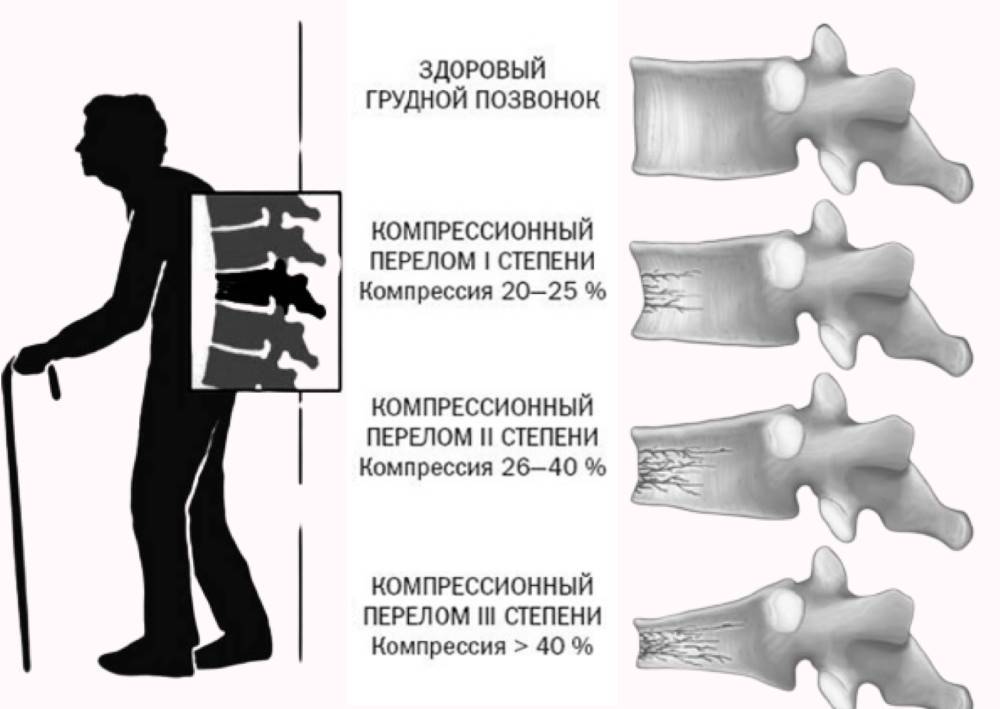
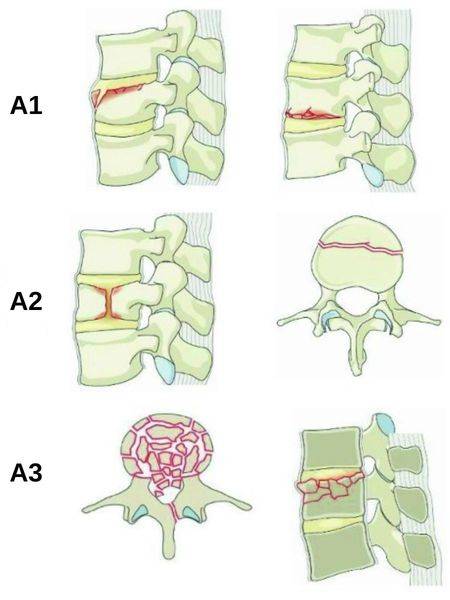
Виды компрессионных переломов
Компрессионные переломы по степени тяжести делятся на: осложненные и неосложненные
Переломы без осложнений, то есть без угрозы повреждения спинного мозга, также подразделяются на подвиды:
- Высота передней части тела позвонка уменьшается менее чем на 50%;
- Компрессия уменьшает высоту тела позвонка наполовину;
- Высота позвонка значительно уменьшается – более половины.
Осложненные компрессионные переломы представляют опасность для здоровья, как в краткосрочной, так и долгосрочной перспективе. При осложненном компрессионном переломе повреждаются не только позвонки, но и структуры внутри позвоночного канала. По данным статистики, такие переломы составляют лишь 5-6% от всех диагностированных травм опорно-двигательной системой. Чаще всего, подвержены тяжелым переломам шейные позвонки, как наиболее уязвимые и хрупкие, но такие переломы могут быть и в грудном и поясничном отделах позвоночника. Грубая, механическая травма шейных позвонков С1 и С2, считается фатальной. Позвонки грудного отдела позвоночника при сложной форме компрессионного перелома подвергаются дислокациям и трещинам, в результате – расширенные или сломанные края позвонка оказывают давление на мягкие ткани в области средней части спины, а затем на спинной мозг. Поскольку спинальный канал в грудном отделе позвоночника имеет очень мало незаполненного пространства, деформированные части позвонков повреждают спинной мозг и вызывают его дислокацию. В грудном отделе позвоночника наиболее подвержены компрессионным переломам позвонки Th11 и Th12 . В поясничной области, где наибольшая осевая нагрузка, повреждаются позвонки L (1 и 2)
Как можно распознать перелом
Чтобы распознать симптоматику и сохранить жизнь человека, не нужно оканчивать медицинский ВУЗ. Вот признаки перелома позвоночника для первой помощи:
- В месте получения травмы возник отек или торчит кость.
- У пациента онемели конечности – руки или ноги. Ткани потеряли чувствительность.
- Возникло сильное искривление позвоночника.
- Есть ограничения подвижности. Нельзя повернуть ни корпус, ни шею.
- Сильный болевой синдром разной локализации и характера боли, в том числе затухающей или очень резкой.
Паралич мышц и другие проявления – это явный признак того, что случилась именно позвоночная травма. Даже если вы окажете первую помощь еще до приезда скорой помощи, врачи наверняка поинтересуются, при каких условиях появилась травма. Потому лучше всего расспросить пострадавшего, а еще лучше – записать то, о чем он говорит – так можно будет быстрее определить причину появления повреждения
Помните, что помощь нужно оказывать очень осторожно и постоянно контролировать текущее состояние пациента.
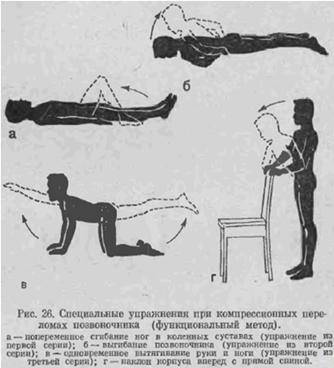
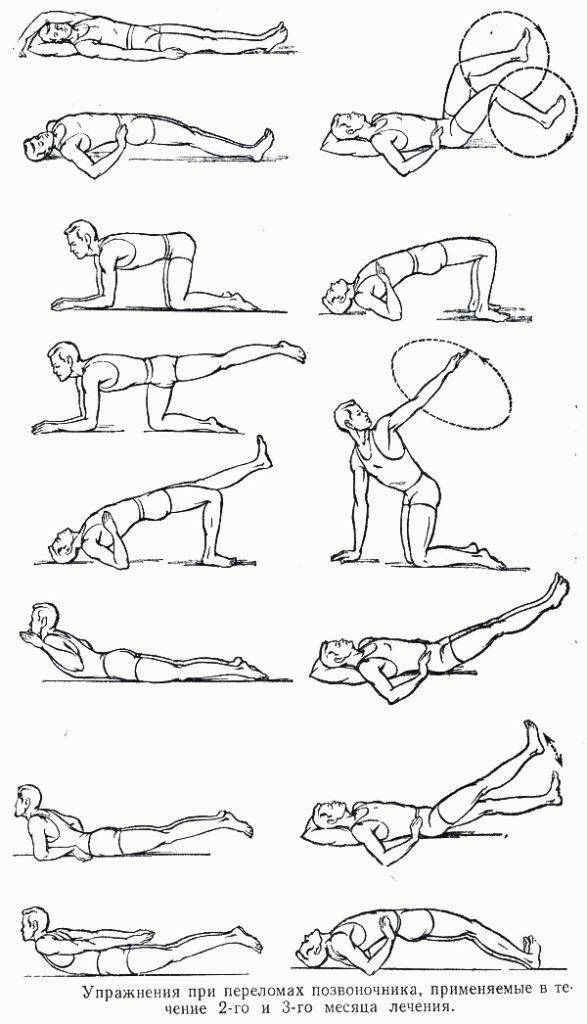
ЛФК в третьем периоде (с 30 по 45-60 день)
Особенности периода
В третьем периоде реабилитации занятия становятся активнее, их нагрузка и продолжительность растут. В комплекс добавляются новые упражнения для перехода к осевой нагрузке на позвоночник. Больному во время занятий разрешается вставать на четвереньки и на колени – эти позы разгружают позвоночник и готовят к возвращению в вертикальное положение.
При выполнении упражнений в положении «лёжа на спине» подъём кровати убирают, при повороте на живот все ещё необходим поддерживающий валик для сохранения гиперэкстензионной позы.
Задачи ЛФК на этом этапе
В третьем периоде реабилитации лечебная физкультура помогает:
- укрепить крупные мышцы туловища, таза, конечностей;
- улучшить координацию и мобильность позвоночника;
- подготовить позвоночник к осевой нагрузке.
Комплекс упражнений
Исходное положение – на спине, руки лежат вдоль тела.
- На вдохе развести руки в стороны на уровне плеч, на выдохе – поднять вверх и опустить в исходное положение.
- Согнуть руки в локтях медленно и с напряжением, прижать кисти к плечам (через несколько дней добавить отягощение 2-4 кг).
- Согнуть ногу в колене, вытянуть вверх и опустить (через несколько дней добавить сопротивление – эластичную ленту).
- Согнуть ногу в коленном суставе, вытянуть её вверх и опустить. Повторить с другой ногой (через несколько дней добавить сопротивление – эластичную ленту).
- Отвести одну ногу в сторону, не отрывая от постели. Вернуть обратно. Повторить с другой ногой (через несколько дней добавить сопротивление – эластичную ленту).
- Согнуть руки в локтях и опереться локтями на постель. Прогнуться в грудном отделе, опираясь на локти и плечи (инструктор создёет противодействие движениям больного).
- Поднять прямые ноги под углом 45° к постели, зафиксировать движение в верхней точке. Вернуться в исходное положение.
- Диафрагмальное дыхание.
- Статическое напряжение мышц бедра, голени, спины.
Исходное положение – на животе с валиком под грудью, руки согнуты в локтях, предплечья прижаты к постели.
- Поднять голову и плечи (инструктор создает противодействие движениям больного). Вернуться в исходное положение.
- Отвести назад прямую ногу (инструктор создаёт противодействие движениям больного). Вернуться в исходное положение и повторить с другой ногой.
- Выпрямленные руки отвести назад, одновременно поднять плечи, голову и ноги. Удерживать сколько возможно (к концу периода необходимо держаться в таком положении до 2-3 минут). Вернуться в исходное положение.
Для выполнения следующих упражнений пациент встает на четвереньки. Инструктор должен поддерживать пациента в области груди и живота.
Исходное положение – на четвереньках.
- Ходить на четвереньках во всех направлениях (шаг вперёд, шаг назад, шаг вправо, шаг влево).
- Прямую ногу отвести назад с одновременным поворотом головы в противоположную сторону. Вернуться в исходное положение и повторить с другой ногой.
Исходное положение – на коленях. Необходима дополнительная опора на спинку кровати.
- Запрокинуть голову и наклонить туловище назад.
- Наклонить туловище вправо, выпрямиться, затем – влево, выпрямиться.
- На вдохе согнутую в колене ногу отвести в сторону с одновременным поворотом головы в противоположную сторону. На выдохе вернуться в исходное положение. Повторить с другой ногой.
Рекомендации к выполнению
Каждое движение повторять 6-8 раз.
Во время статических упражнений напряжение удерживается 5-20 секунд.
Продолжительность комплекса – 30-35 минут.
Частота занятий – ежедневно, 1-2 раза в день.
Упражнения с отрывом ног от плоскости можно выполнять как попеременно, так и одновременно.

Неотложная помощь
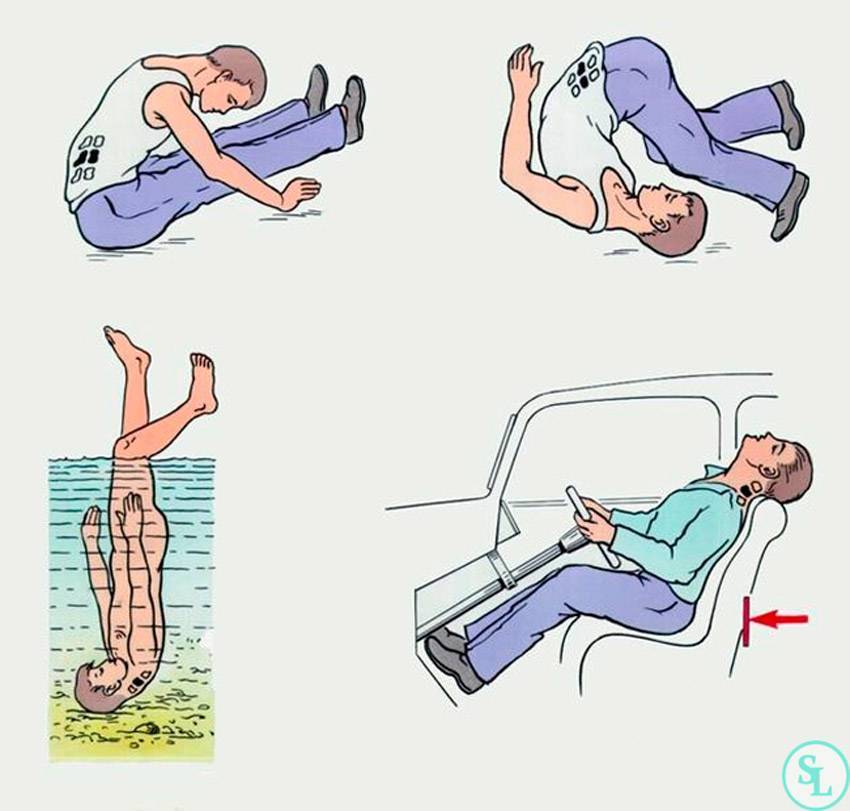
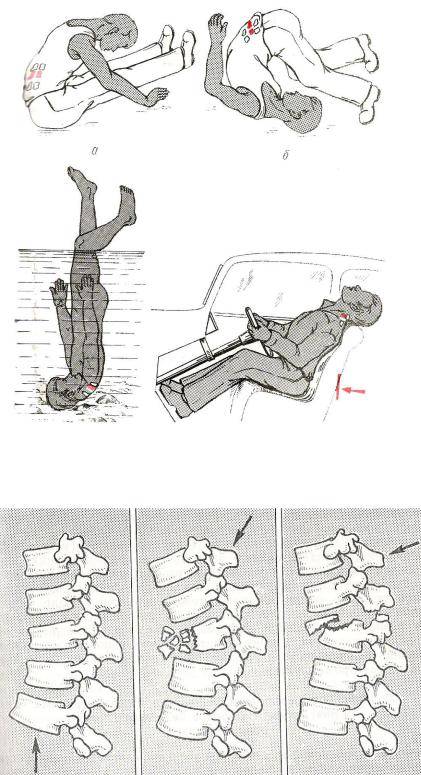
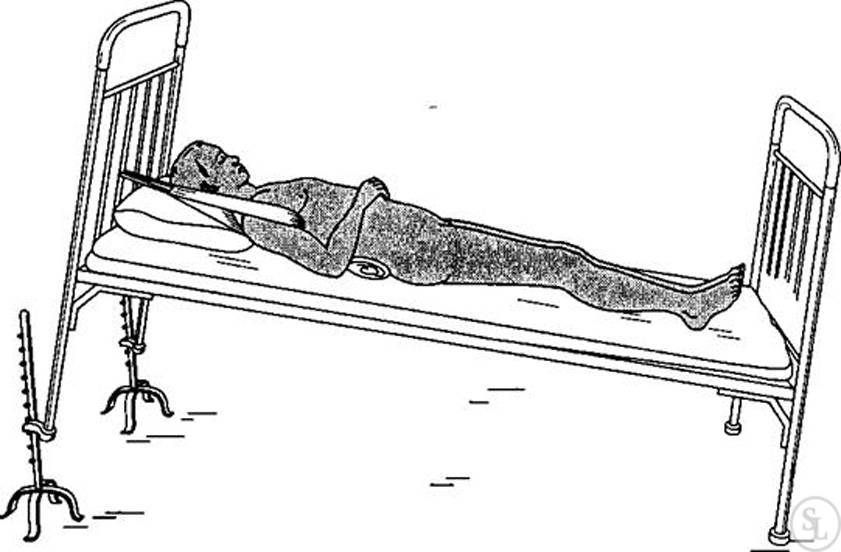
Неотложными называются доврачебные мероприятия. Их необходимо провести в течение 15-30 минут с момента возникновения острых состояний, сопряженных с рисками для жизни человека. К таким состояниям относится и перелом позвоночника. Первое, что необходимо сделать находящимся рядом людям при подозрении на перелом позвоночника, – это надежно зафиксировать и обездвижить пострадавшего. Для данных целей подойдут любые жесткие предметы, высота которых достигает человеческого роста. По правилам оказания неотложной доврачебной помощи при переломах, для фиксации поврежденного сустава используются шины. Но так как при травмах позвоночника зачастую невозможно определить, какой именно участок был травмирован. И значит фиксируется весь позвоночный столб.
Делается это следующим образом:
Пострадавшего аккуратно поднимают и переносят на любую подходящую поверхность (жесткую)
Делать это должны не менее 3-4 человек, при этом важно, чтобы все действия были согласованными, без рывков и резких движений. Чтобы не произошло смещения костных отломков, больного фиксируют при помощи ремней (можно использовать длинные шарфы). Положение – лежа на спине
Укладывать человека на мягкие носилки следует лицом вниз. При повреждении шеи пациента оставляют лежать на спине. Если одновременно с переломом позвоночника имеются признаки повреждения таза, ноги следует расставить немного в стороны («поза лягушки»)
Положение – лежа на спине. Укладывать человека на мягкие носилки следует лицом вниз. При повреждении шеи пациента оставляют лежать на спине. Если одновременно с переломом позвоночника имеются признаки повреждения таза, ноги следует расставить немного в стороны («поза лягушки»).
Если повреждена шея
Если повреждены шейные позвонки, из подручных материалов следует изготовить подобие плотного воротника (важно, чтобы изделие надежно фиксировало шею). В качестве такого материала подойдет плотное полотенце, ткань или марля, в которую завернут слой ваты толщиной 2-3 см. Ткань следует свернуть в несколько слоев таким образом, чтобы ее размер в скрученном виде примерно подходи объему шеи пострадавшего
Для крепления такой шины следует использовать липучки, канцелярские зажимы или любой другой предмет, который сможет выполнить функцию фиксатора
Ткань следует свернуть в несколько слоев таким образом, чтобы ее размер в скрученном виде примерно подходи объему шеи пострадавшего. Для крепления такой шины следует использовать липучки, канцелярские зажимы или любой другой предмет, который сможет выполнить функцию фиксатора.
Если человек с переломом шейных позвонков лежит на спине, шина накладывается немного другим способом. Так как передвигать человека с подобными травмами самостоятельно нельзя, воротник обычно используется следующим образом:
- свернутое в несколько слоев полотенце (или любой предмет одежды) положить под затылок больного;
- из марли или пеленок соорудить два валика (плотно скрутить);
- зафиксировать шею с боковых сторон при помощи тканевых валиков, как это показано на рисунке ниже.
Методы обезболивания
При выраженном болевом шоке можно дать пострадавшему обезболивающие препараты. Но только в том случае, если человек находится в сознании, и у него сохранена дыхательная и глотательная функция. Также следует учитывать, что анальгетики из домашней аптечки практически неэффективны для купирования подобных болей. Поэтому инъекции чаще всего выполняют бригады скорой помощи, используя наркотические обезболивающие средства.
источник
Как восстановиться после перелома позвоночника
Это тяжелая травма, в зависимости от вида и места перелома, врачи составляют схему реабилитации. При повреждении позвоночного столба реабилитация нацелена на возвращение трудоспособности, восстановление функций и недопущение осложнений. Для реабилитации после перелома позвоночника прибегают к разным методам и способам. Необходимо скорректировать активность, выполнять лечебный комплекс упражнений. По показаниям выписывают ношение корсета, процедуры физиотерапии и массаж.
Образ жизни и режим сна после травмы позвоночника
В определенный момент восстановительного периода требуется специальная поддержка, чтобы защитить позвоночник, не допустить перегрузки. Помимо выполнения гимнастических лечебных упражнений, нужно придерживаться определенного образа жизни, в частности сна.
Должны соблюдаться суточные ритмы – правильно чередоваться время бодрости и сна.
Желательно, чтобы ночной сон длился минимум 8 часов, также следует прилечь на 2 часа после обеда. Спать рекомендуется на ортопедическом матрасе, под зону поясницы и шеи нужно подложить валики.
Необходимы сбалансированные физические (ЛФК) и кардиологические нагрузки, полностью исключите ударные нагрузки, резкие повороты, спорт. Избегайте переутомления, в том числе умственного – это ослабляет защитные силы организма. Рекомендуется посещение бальнеологической лечебницы и прохождение курса физиотерапии.
ЛФК и гимнастика
Реабилитация после перелома позвоночника включает занятия лечебной гимнастикой. Приступать к упражнениям нужно по показаниям врача – обычно как можно раньше, чтобы сохранить двигательную функцию. При постельном режиме врач показывает комплекс, включающий пассивные движения, которые со временем усложняются поворотами, активными движениями ног и рук.
После формирования костной мозоли – надежного соединения позвонков – пациенту разрешают садиться и вставать. Количество упражнений увеличивается, добавляют наклоны, махи.
Массаж после перелома позвоночника
Как восстановиться после перелома позвоночника? Нужно делать ЛФК и пройти курс массажа. Специалист выполняет щадящие приемы, массирует соседние с местом перелома участки. Используются осторожные поглаживания. Первые сеансы длятся около 10 минут.
После срастания выписывают курс на 10 сеансов, каждый по 30-40 минут. Вначале массажист выполняет легкие поглаживания, затем переходит к растираниям, поколачиваниям, в завершении – опять поглаживания.
Во время реабилитации после перелома позвоночника прибегают к симметричному массажу. Процедура включает точечное воздействие, рефлекторные и классические приемы. Массаж выступает дополнением к ЛФК, способствует приведению в норму кровотока и процессов обмена.
Физиотерапия
Для ускорения заживления прибегают к различным методикам, среди которых:
- УФ- и высокочастотное облучение;
- воздействие магнитами;
- наложение парафиновых аппликаций;
- импульсная токотерапия.
Физиотерапия эффективна на каждом этапе восстановления после компрессионного перелома позвоночника. Чтобы получить стойкий результат, потребуется пройти несколько сеансов. Врач назначает процедуры с учетом сложности перелома:
- Электрофорез показан на вторые сутки после поступления пациента в медучреждение. Участок позвоночника насыщают лекарственными препаратами.
- УВЧ помогает снизить боль, восстановить кровообращение.
- Аппликации парафина – воздействуют на мускулы и кожу.
- УФО – используют для уничтожения патогенных микроорганизмов.
Необходимость физиотерапии
Как восстановиться после перелома позвоночника? Приступить к реабилитации как можно раньше. Средства физиотерапии позволяют не допустить изменений функций двигательного аппарата после выздоровления, способствуют ускоренному сращиванию костей. Человеку помогают вернуть активность движений.
Питание и витамины
Для быстрого восстановления следует включить в рацион продукты, богатые кальцием и белком. Ежедневное меню должно содержать блюда из печени, творога, сыра. Для костей необходим витамин D, который плохо усваивается, поэтому его назначают в виде лекарств.
Специалисты рекомендуют комплексный подход к поддержке организма. Помимо добавок витаминов и минералов, следует принимать препараты с кальцием. Для восстановления важны фосфор и цинк. Рекомендуют придерживаться белкового меню, состоящего из продуктов растительного и животного происхождения. Для лучшего усвоения пищу принимают в 5-6 приемов за день.
Показаны различные молочные, рыбные и мясные продукты, яйца, кисели и холодцы. Увеличьте потребление бобовых, овощей и зелени. От газированных напитков, алкоголя, кофе, шоколада и жирной пищи лучше отказаться.
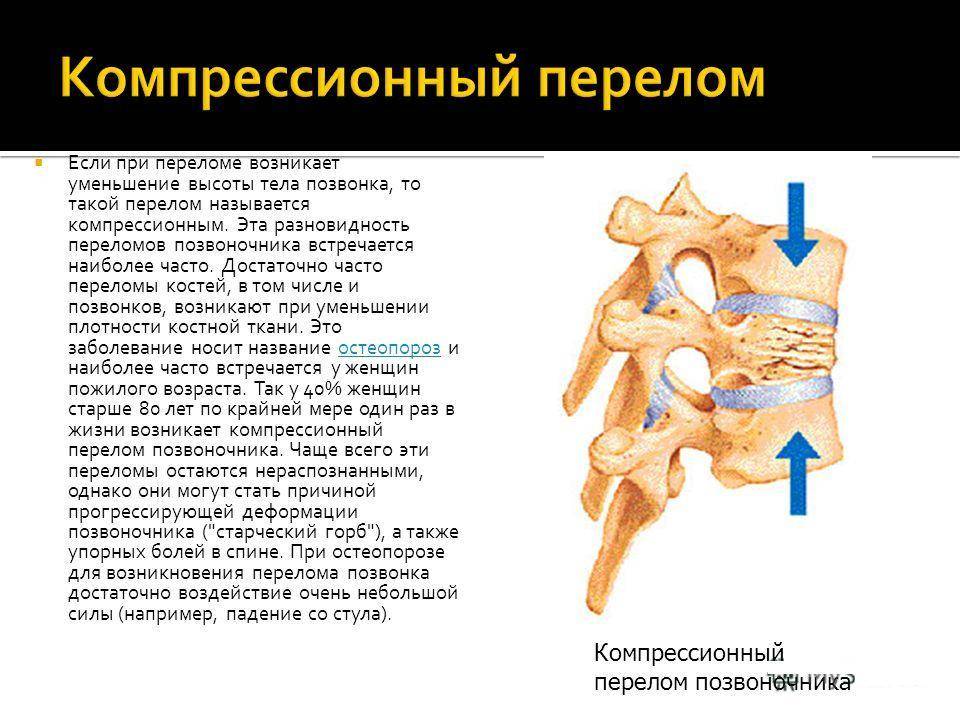
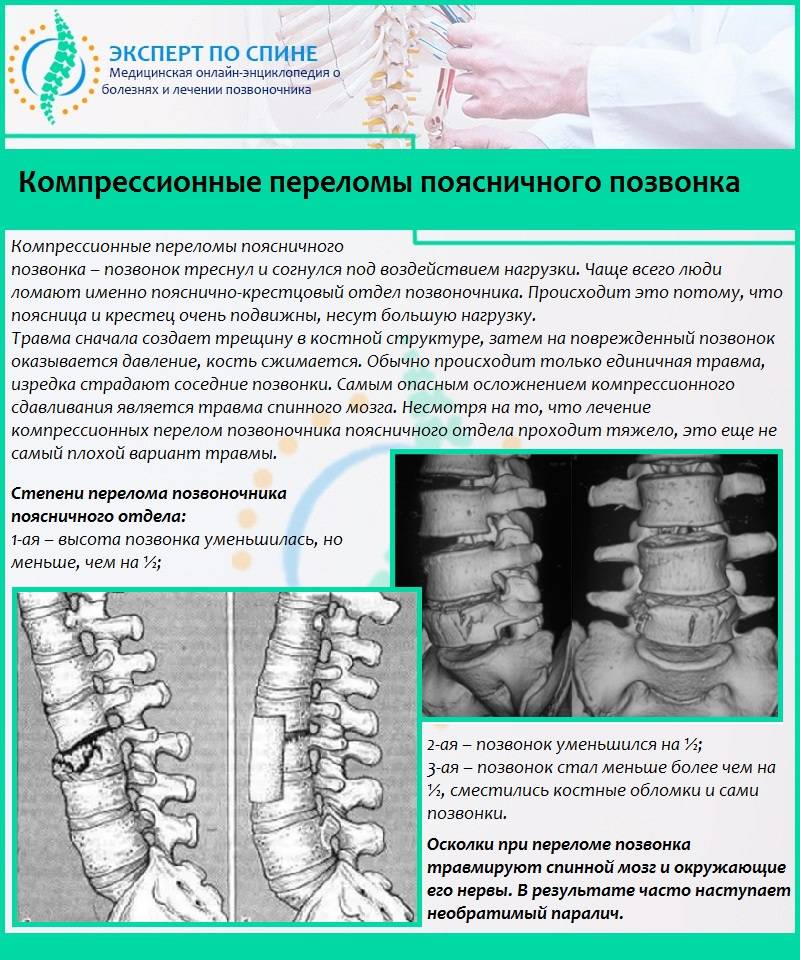
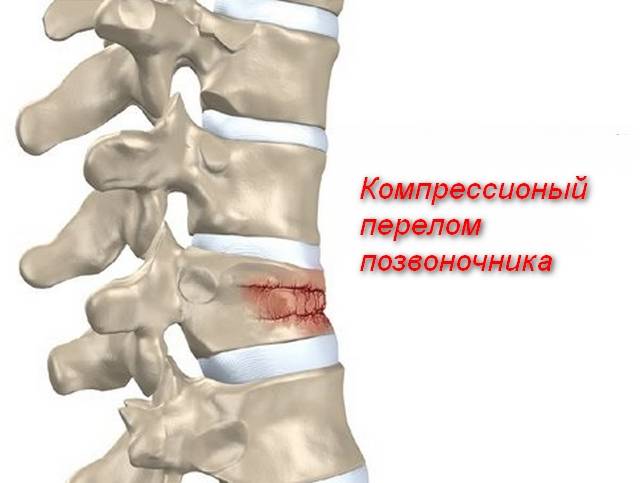
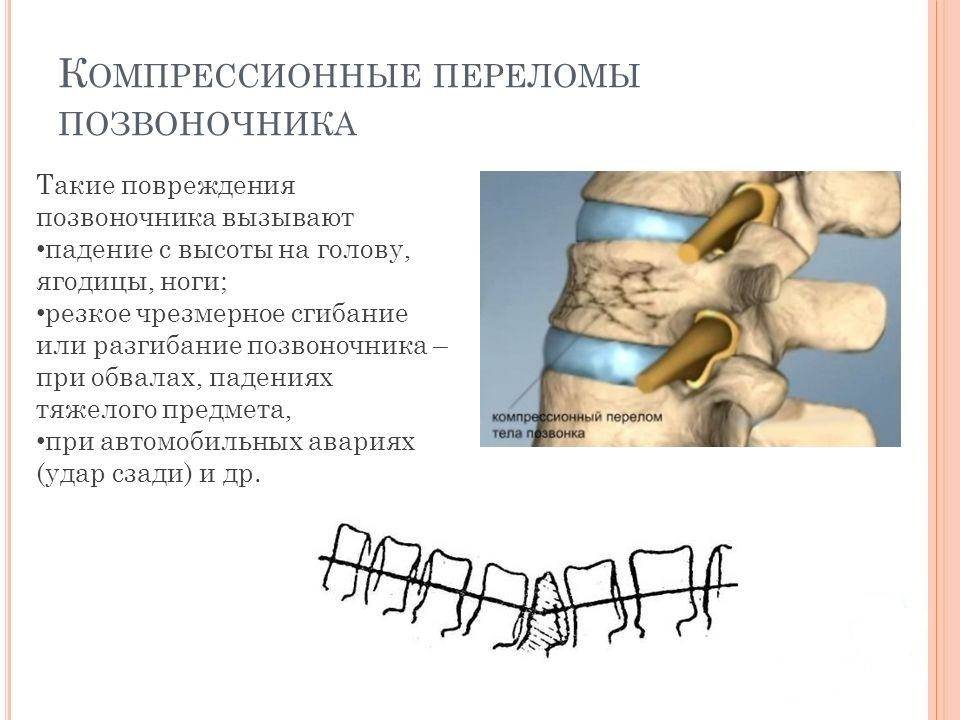
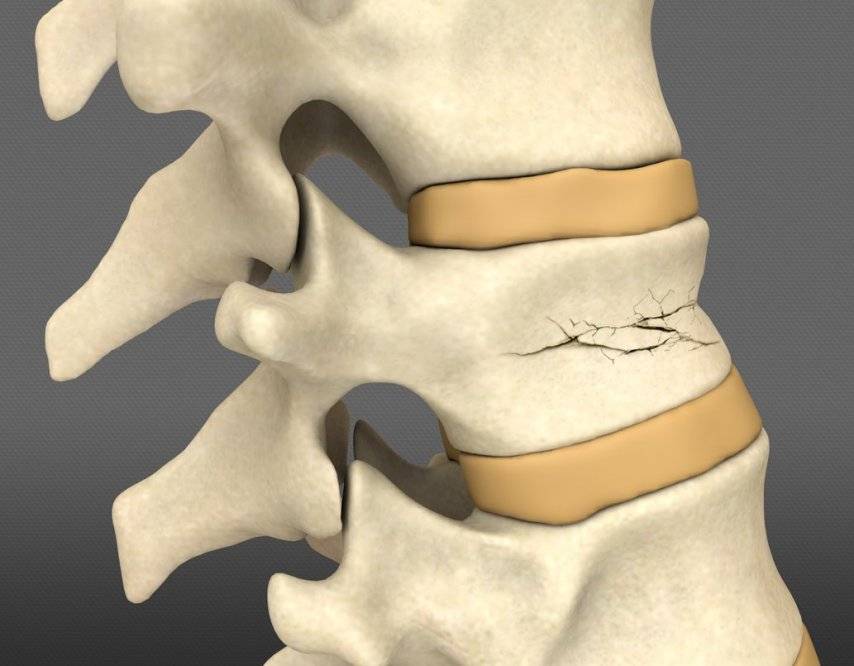
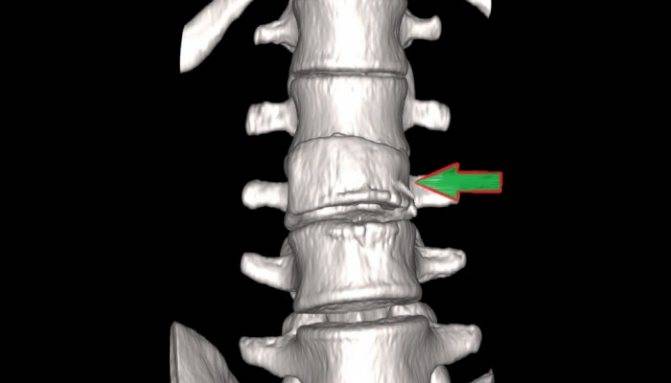
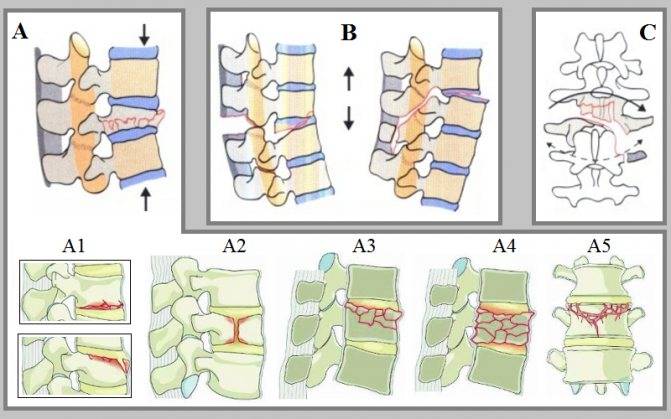
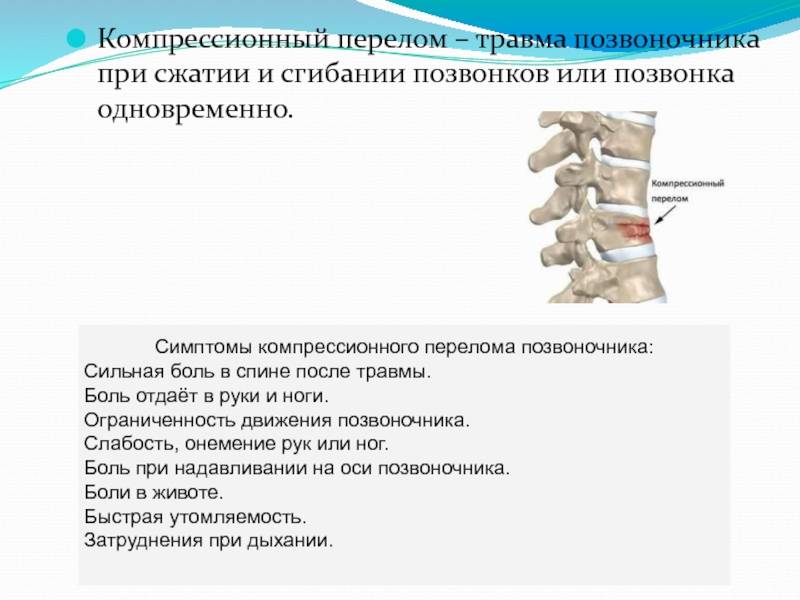
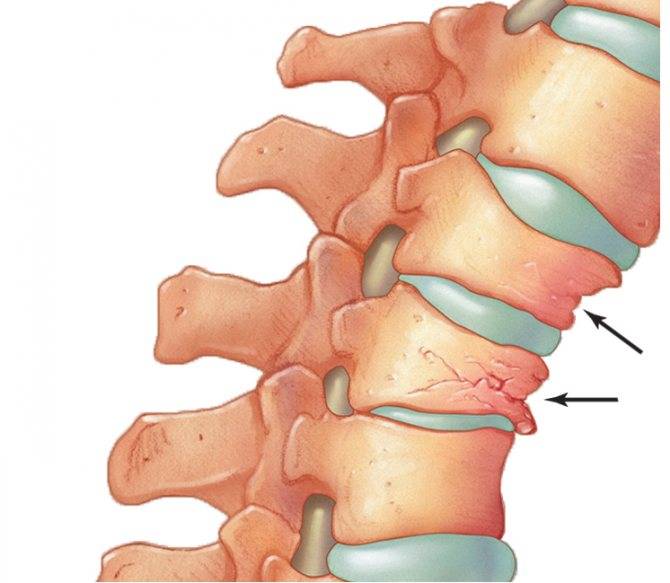
Что такое компрессионный перелом позвоночника
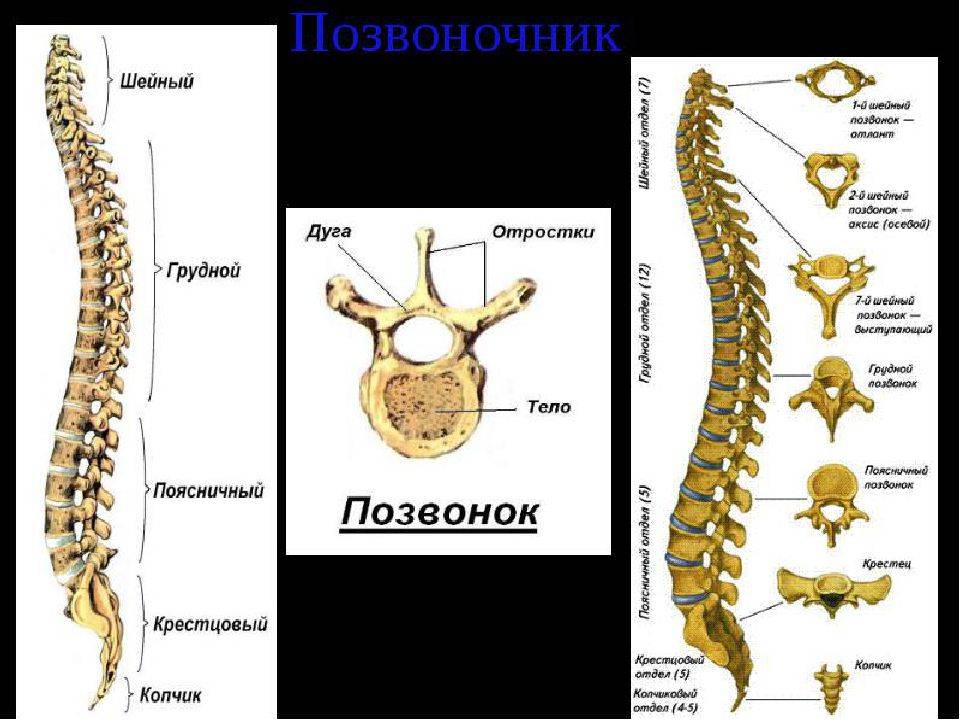
Позвоночник человека состоит из 32—33 позвонков, подавляющее
большинство которых, кроме тела, имеют еще и дуги с отростками разного размера.
Между телами позвонков располагаются хрящи, называемые межпозвоночными дисками.
Кроме того суставы образованы и между отростками дуг соседних позвонков.
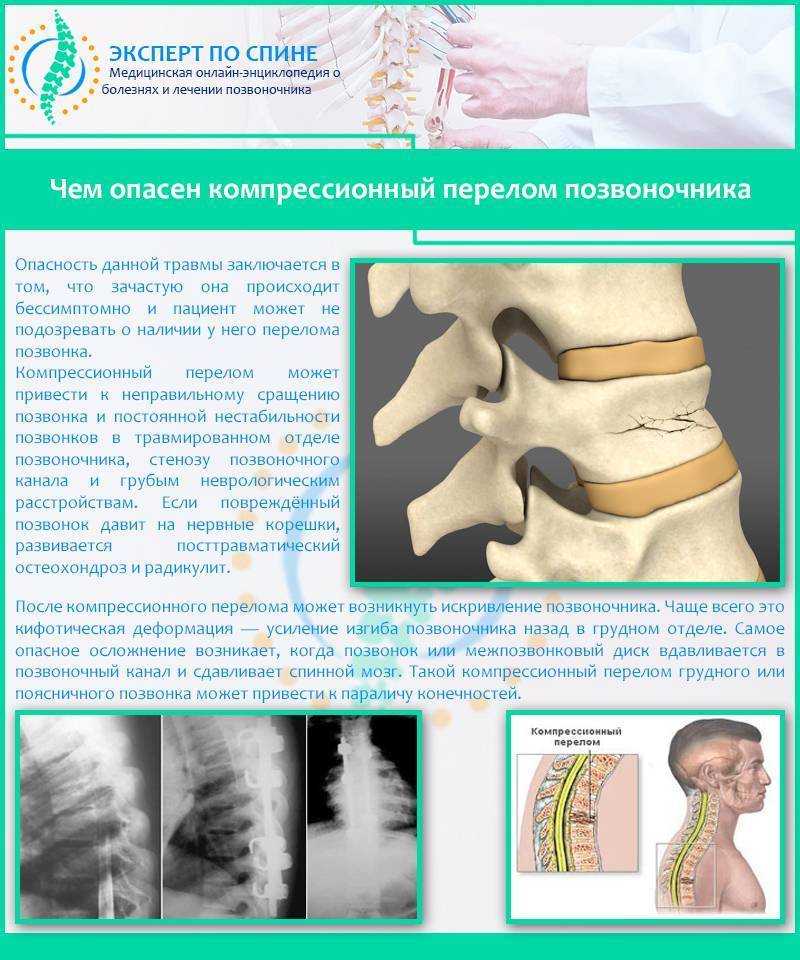
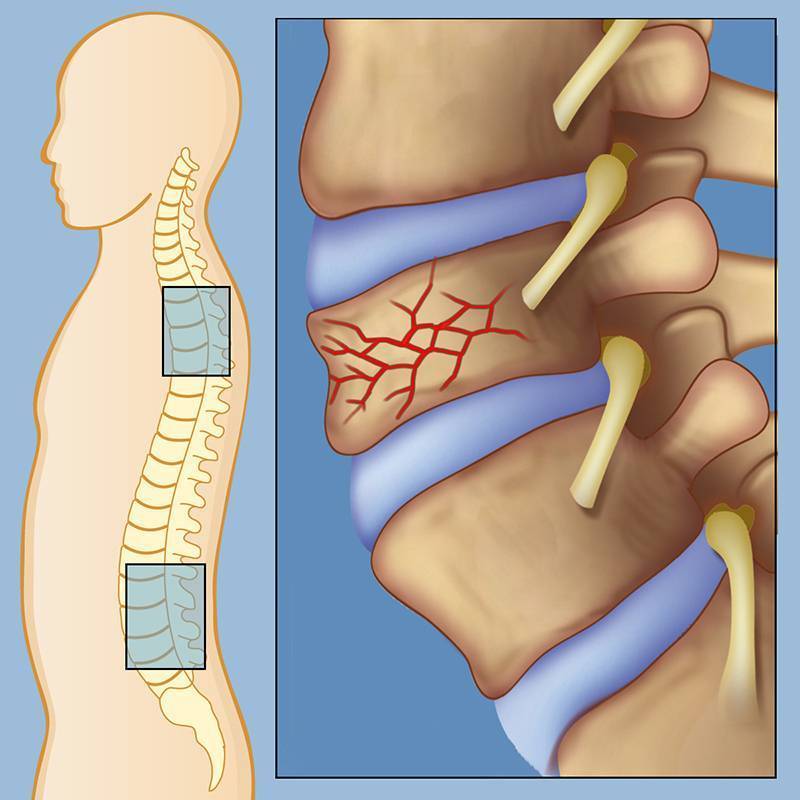
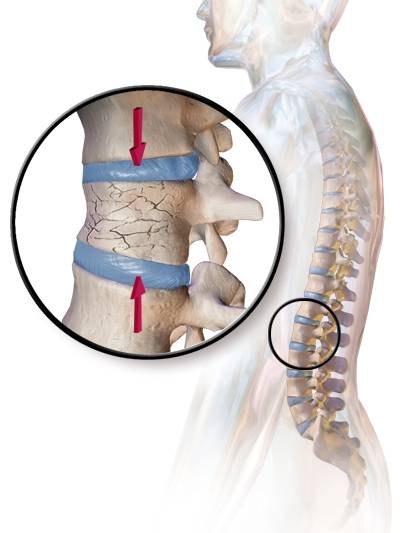
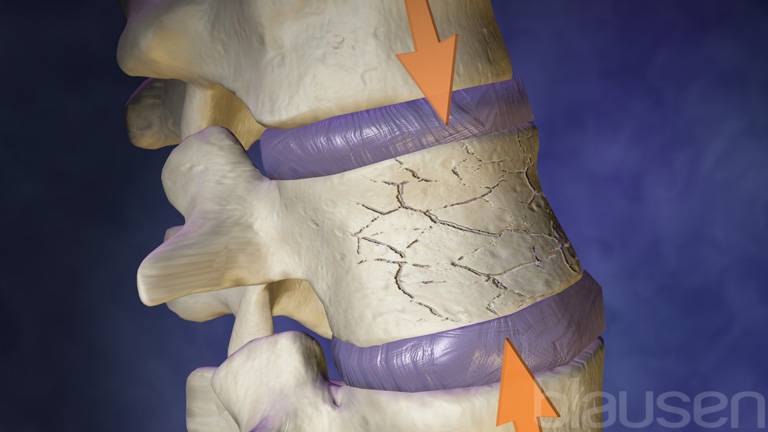
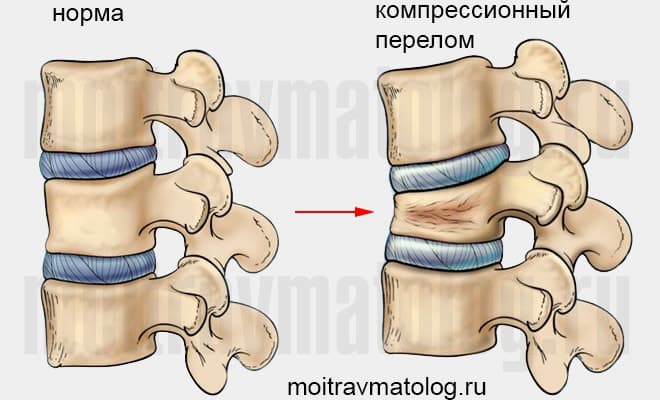
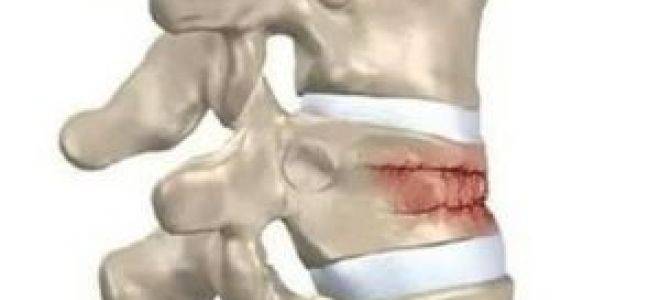
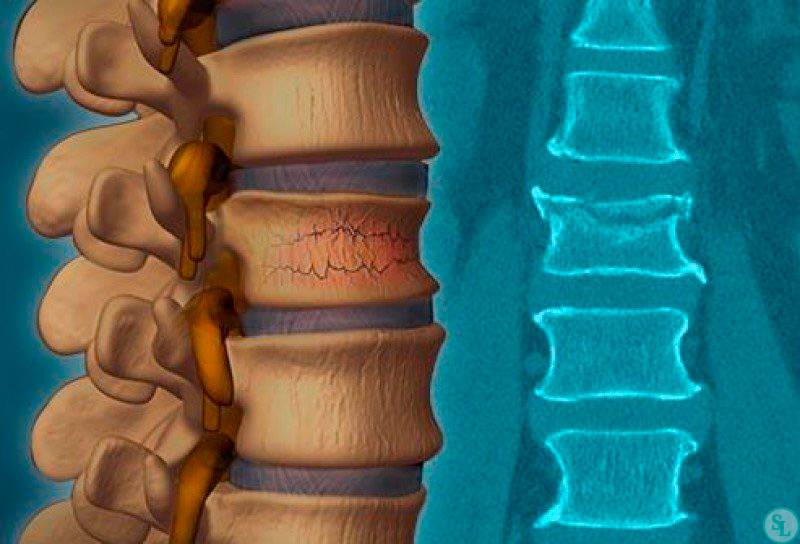
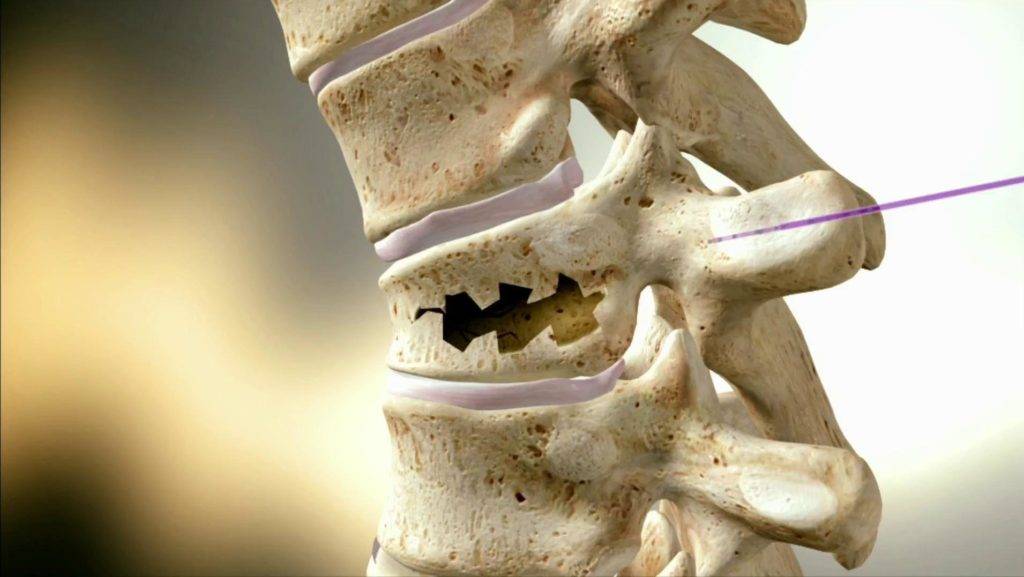
Компрессионным переломом называют ситуацию, когда тело
одного или нескольких соседних позвонков сплющивается под действием высокой
перпендикулярно направленной по отношению к ним нагрузки. В таких случаях
наблюдается уменьшение высоты позвонка с одной стороны, т. е. он приобретает
форму клина. Это может сопровождаться образованием трещин или даже отделением
фрагментов кости, которые будут провоцировать травмирование мягких тканей.
Пострадать от компрессионных переломов может каждый из
позвонков хребта. Но чаще всего им подвергаются позвонки грудного и поясничного
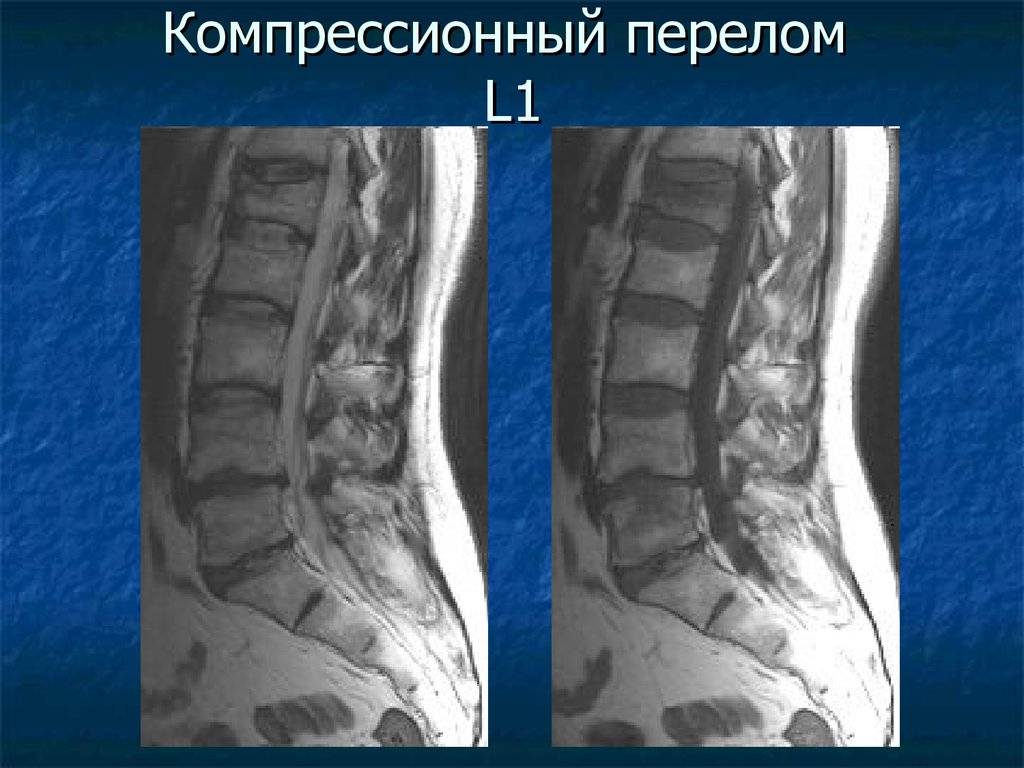
отделов позвоночника, в особенности 11 и 12 грудные и 1 поясничный позвонок.
Таким образом, образование компрессионного перелома влечет
за собой не только развитие воспалительного процесса, но и провоцирует искажение
формы всего позвоночного столба. Ведь клиновидная деформация одного и тем более
нескольких позвонков провоцирует смещение вышележащих, что вызывает сутулость,
патологические изменения межпозвоночных дисков, компрессию спинномозговых
корешков, проходящих сквозь образованные отростками дуг позвонков отверстия,
кровеносных сосудов и ряд других нарушений.
Но это далеко не самые страшные последствия компрессионного
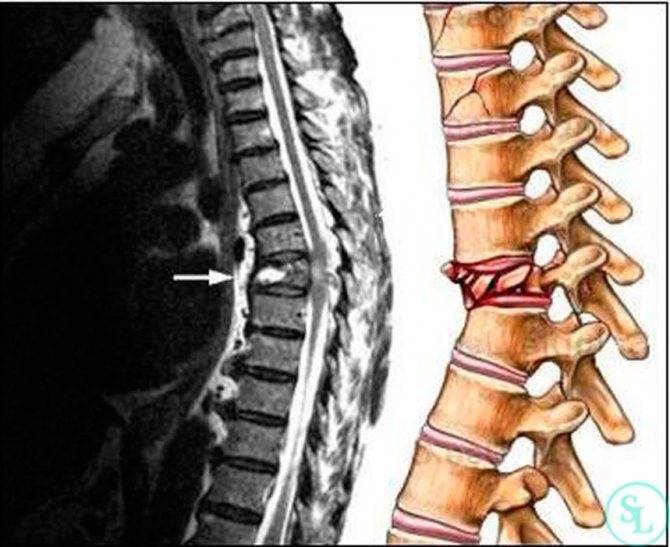
перелома. Основная опасность заключается в том, что внутри позвоночного канала,
образованного с одной стороны телами позвонков, а с другой их дугами с
отростками, проходит спинной мозг. Это важная часть центральной нервной
системы, от качества работы которой зависит правильность функционирования не только
всех частей тела, но и практически всех органов. Поэтому если при получении
перелома тела позвонка сформируются осколки, они могут травмировать нежный
спинной мозг. Следствием этого станет полный и необратимый паралич всего тела,
ниже уровня поражения спинного мозга.
Осложнениями компрессионного перелома способны стать:
- остеохондроз, межпозвоночные грыжи;
- кифоз, формирование горба;
- корешковый синдром, сопровождающийся нарушением чувствительности и подвижности определенных частей тела;
- стеноз спинного мозга;
- образование сосудистых мальформаций, гематом в области спинного мозга;
- нарушения работы внутренних органов, в частности потеря контроля над мочеиспусканием и дефекацией;
- мигрени, инсульт;
- инвалидизация и т. д.
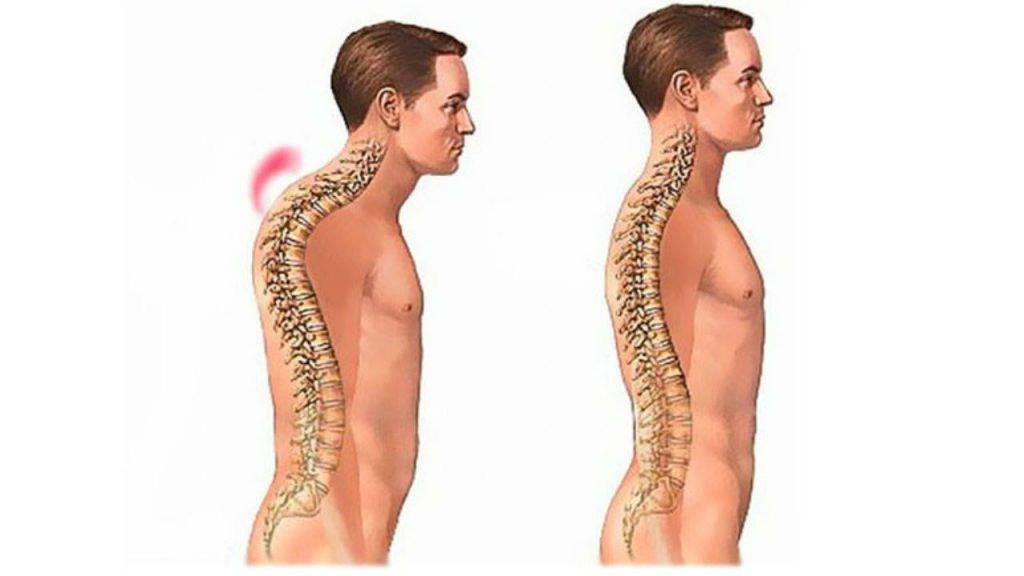
Поэтому, если недавно произошло падение, на спину пришелся
удар или просто присутствует боль в области позвоночника, нужно как можно
раньше обращаться к врачу. Своевременно полученная консультация и проведенное
обследование позволят обнаружить травму раньше, чем она успеет спровоцировать
осложнения и привести к потере работоспособности.
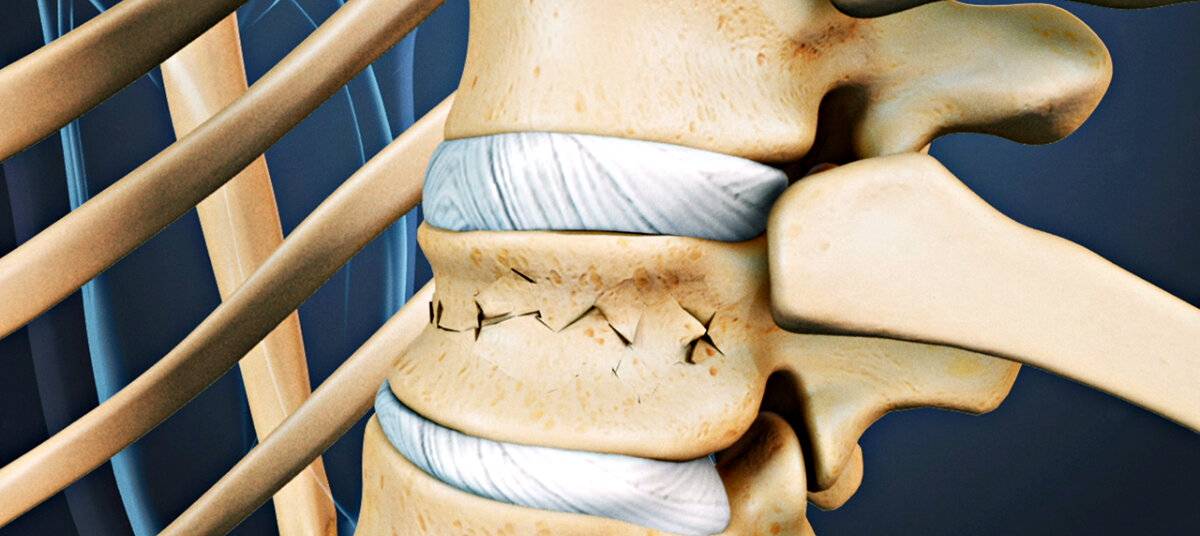
Компрессионный перелом позвоночника грудного отдела: лечение
При компрессионном переломе позвоночника грудного отдела лечение схоже с аналогичной патологией в области поясницы. Различия незначительны:
- подбирается корсет, конструкция которого фиксирует грудной отдел позвоночного столба;
- в большинстве случаев в процессе реабилитации требуется дыхательная гимнастика.
При компрессионном переломе позвоночника лечение и реабилитация проводятся квалифицированными специалистами. В таких случаях важен комплексный подход, спешить нельзя, к каждому этапу терапии подходят постепенно. Оперативные вмешательства осуществляются только в тяжелых случаях, при наличии соответствующих показаний.
Позвонки грудного отдела: консервативное лечение
При компрессионных переломах и других видах повреждений позвонков грудного отдела назначают лекарства для восстановления позвоночника и снятия боли. Лечение проводится с использованием:
- Обезболивающие. При сильной боли их вводят в место травмы. Диклоберл, трамадол или лидокаин помогают облегчить сильную боль.
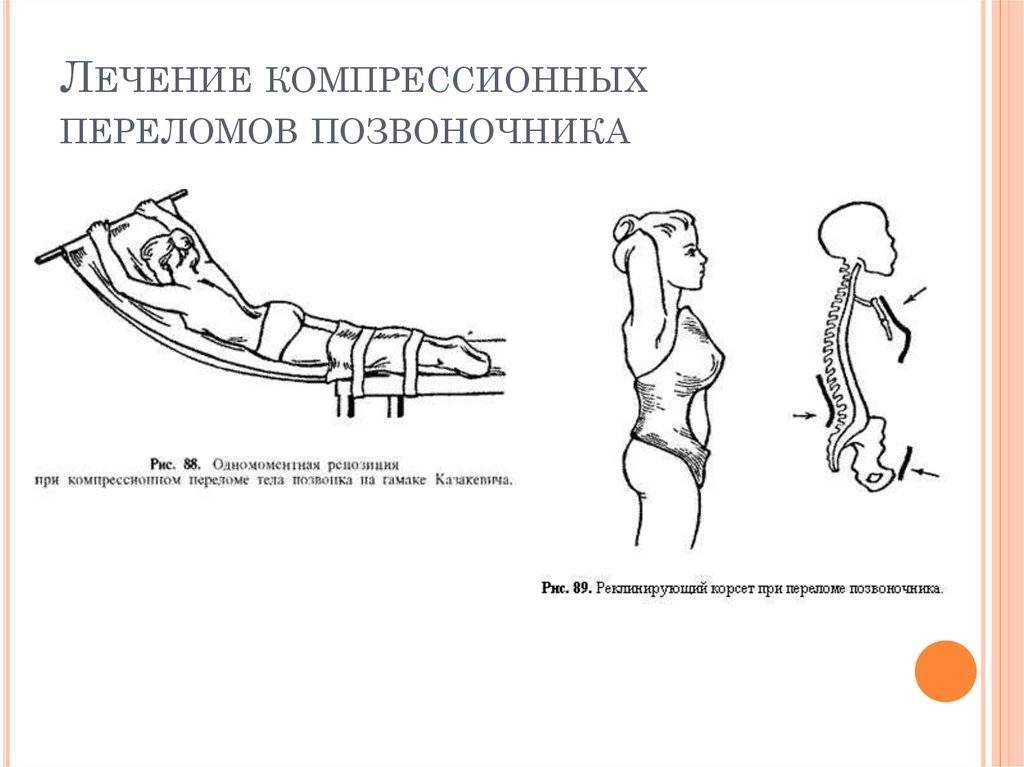
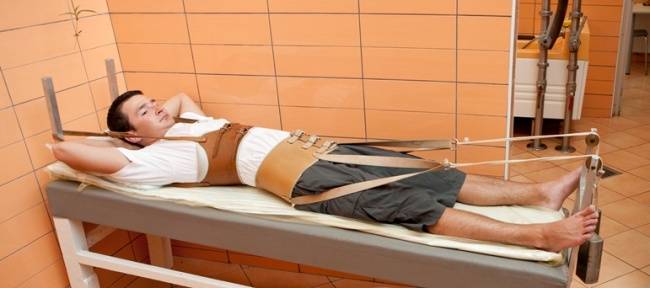
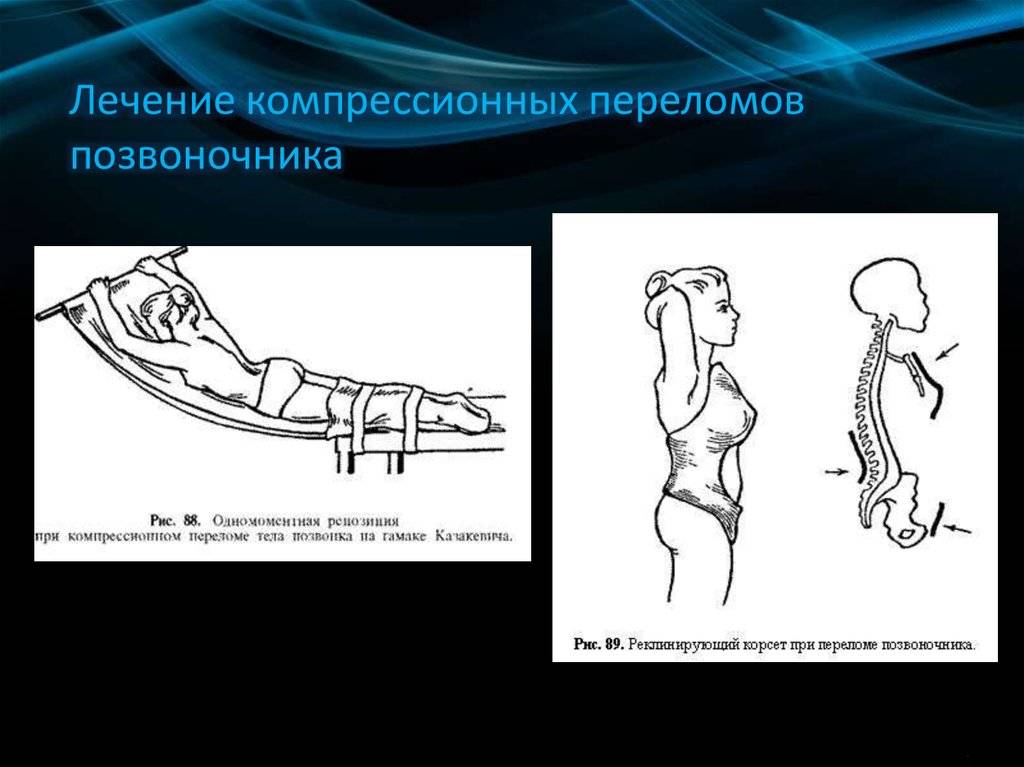
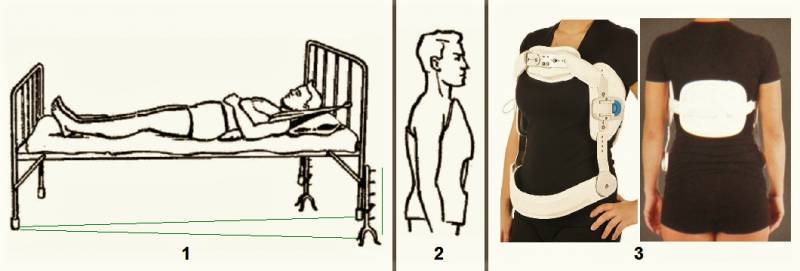
- Удлинение позвоночника под собственным весом. С одной стороны кушетки, где находится голова пациента, приподнимите и зафиксируйте плечи. В таком положении человек проводит около 6-8 недель. В этот период выпрямляется позвоночник, возникают переломы и заживают переломы. По истечении этого времени пациенту придется носить специальный поддерживающий корсет в течение 4-8 недель, в зависимости от тяжести и степени повреждения.
- Скелетное вытяжение с помощью ног. Назначают в случаях, когда перелом сопровождается вывихом. Процедура включает в себя прикрепление груза весом 12-15 кг к пяточной или бедренной кости и поднятие груза.край кровати, где находится голова пациента. Терапия проводится под контролем рентгеновского аппарата. Пациенту следует оставаться в таком состоянии до полного сращения позвонков. Затем корсет надевается на 4 недели.
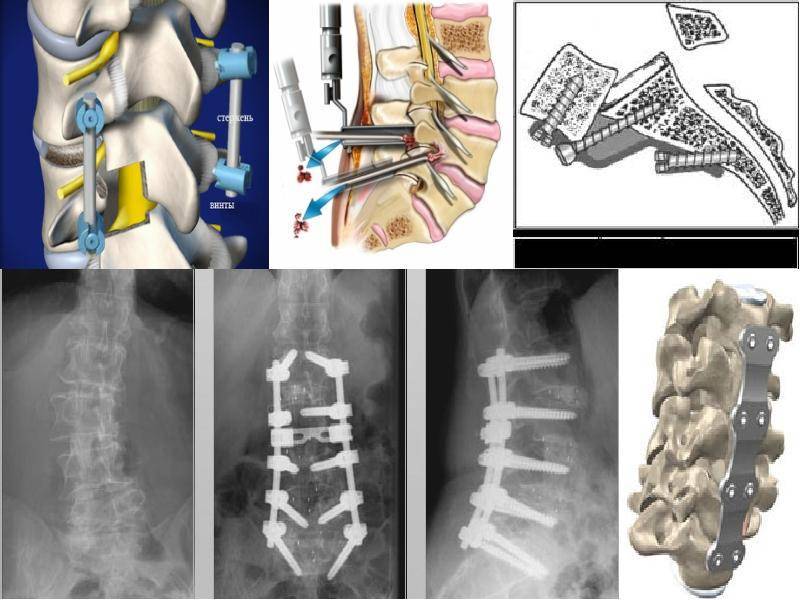
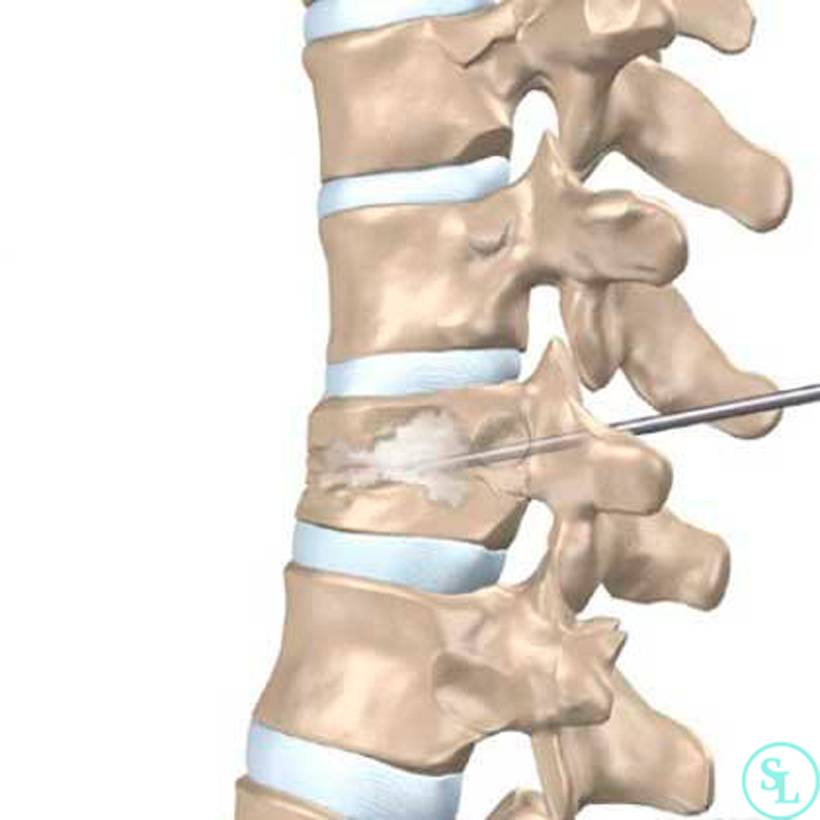
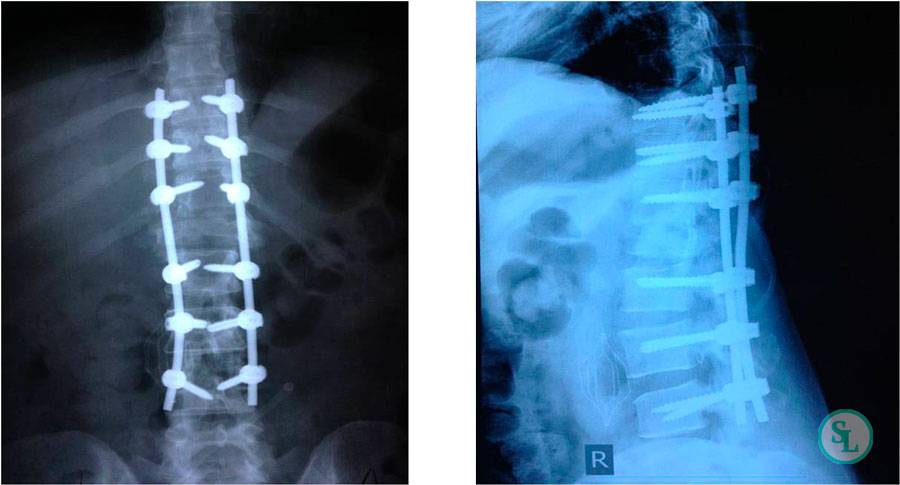
Оперативное вмешательство
Операция на позвоночнике может выполняться двумя методами, выбор которых делает лечащий врач на основании диагностических показателей. Они малоинвазивны, когда операция проводится через небольшие отверстия. Разрезы мягких тканей не производят. Велика вероятность защемления нерва.
Признаки перелома позвоночника
- Болезненные ощущения в зоне повреждения – при малейшем движении боль возрастает и носит постоянный характер. Также боль становится сильнее при пальпации и осевой нагрузке.
- Движения ограничены, вызывают сильную боль.
- Зрительно определяемая деформация – при существенных повреждениях.
- Симптоматика, характерная для перелома, затрагивающего спинной мозг (снижение чувствительности кожи, ослабление мышц ниже зоны повреждения, паралич, невозможность контролировать мочеиспускание).
Грудной отдел
При компрессии позвонков грудного отдела необходима тщательная диагностика для определения масштабов повреждения. Травма может быть вызвана аварией, падением с высоты, наблюдается при ослаблении костной ткани у престарелых людей.
Если причиной является травма, перелом обычно дополняют повреждения ребер, тазовых костей, живота и почек. Пациенты жалуются на боль в спине, которая при движении резко усиливается. При давлении на голову либо плечевой корпус (осевая нагрузка) боль возрастает. Такие переломы являются стабильными – неврологические симптомы отсутствуют.
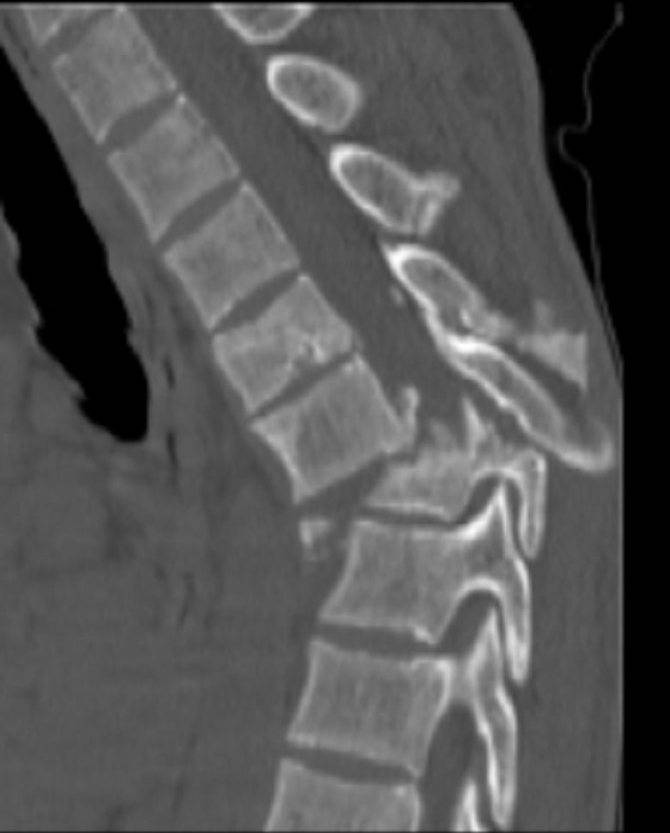
Шейный отдел
Особенности строения 1-го и 2-го шейных позвонков позволяют поставить более точный диагноз при переломе позвоночника. При падении кость затылка входит в кольцо позвонка – разрываются дуги первого позвонка. Больной ощущает боль в затылке, наверху шеи и темени. Такая травма зачастую сопровождается повреждением мозгового вещества – нарушается чувствительность.
При компрессии второго позвонка возникает снижение чувствительности, парез, паралич. При резком сгибании шеи возникают переломы с третьего по седьмой шейные позвонки. Чаще это компрессионные переломы, реже оскольчатые.
При разрыве связок велик риск задевания спинного мозга. Для постановки диагноза такого перелома позвоночника назначают снимки в нескольких проекциях, для большей информативности делают КТ.
Поясничный отдел и копчик
Для диагностики повреждения врачи пользуются специфической симптоматикой, указывающей на перелом в пояснице:
- Сильные болевые ощущения в зоне поясницы и прострелы вверх и вниз к конечностям, в зависимости от повреждения.
- Увеличивается слабость, на поясе возникает онемение, которое поднимается или спускается, прогрессируя. Такие признаки перелома позвоночника связаны с повреждением нервов.
- Головокружение, тошнота.
- Вздутие живота, непроходимость кишечника.
- При компрессионной травме возникает травматический шок.
Повреждение копчика бывает трех видов: без смещения, со смещением и переломовывих. Последний наиболее распространен, другие виды встречаются у пожилых людей при заболевании остеопорозом.
Признаки проявляются ярко – пациент отмечает сильную боль в области повреждения, которая возрастает при любом движении, а также при кашле и чихании. Заметна отечность, невозможно сидеть, трудно передвигаться, проблемы с мочеиспусканием.
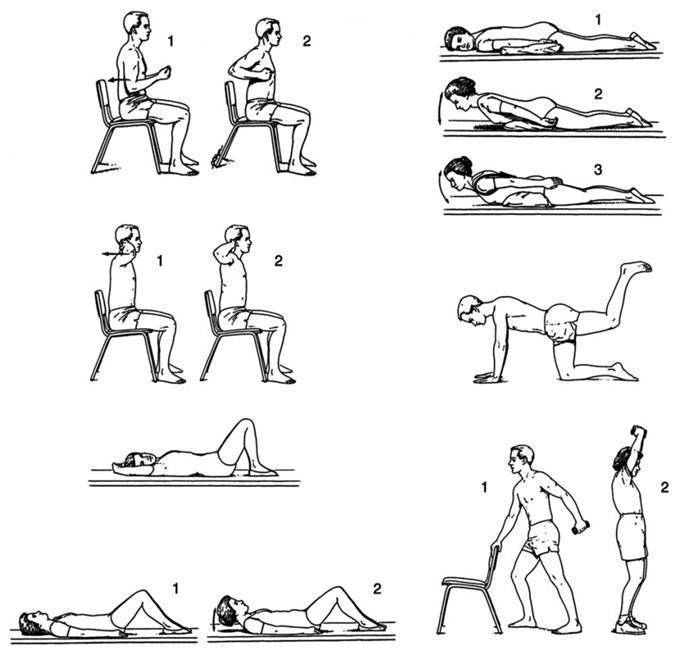
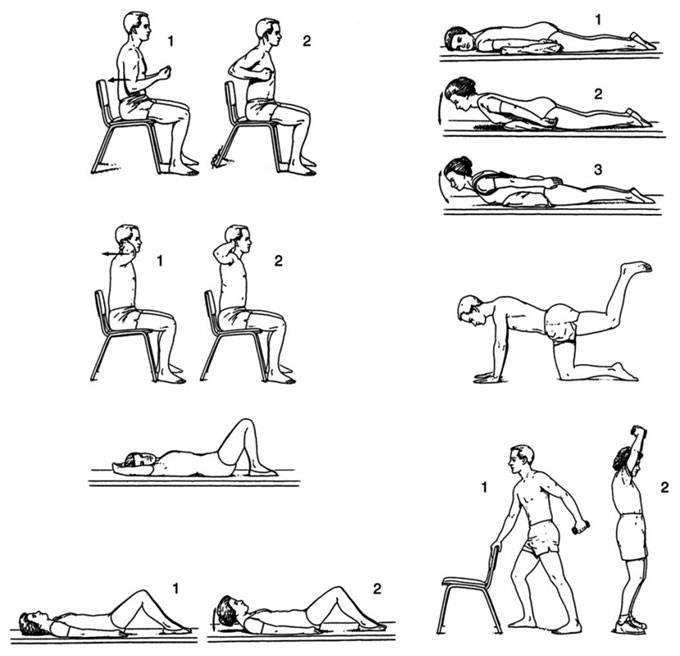
ЛФК для позвоночника
Лечебная физкультура отлично помогает восстанавливаться мышцам спины и груди, которые успевают атрофироваться за тот период, пока человек находится в лежачем положении. Также ЛФК активизирует обменные процессы, ускоряет регенерацию костной ткани, восстанавливает нервную систему.
Использование физкультуры помогает предотвратить развитие следующих осложнений:
- образование тромбов;
- омертвление тканей;
- сбои в пищеварении;
- развитие психоневрологического или общего астенического синдрома.
Назначают ЛФК в 85 % случаев травм, так как она является чуть ли не основной составляющей реабилитационного процесса. Её разрешают начинать, если у человека были отмечены следующие улучшения в состоянии:
- нормализация температуры тела;
- появление положительных результатов медикаментозной терапии;
- все позвонки сопоставлены, а гипсы, спицы и прочие элементы удалены.

Этапы ЛФК
Существует 4 этапа лечебной физкультуры, которые применяются при переломе позвоночника.
Первый этап
Физкультура в первые 7-10 дней дает возможность повысить жизненный тонус пациента, улучшить деятельность сердечно-сосудистой и дыхательной систем, предотвратить потерю выносливости мышц.
При проведении ЛФК используют дыхательные и общеразвивающие упражнения, в которых принимают участие мелкие и средние группы мышц, а также суставы.
Все движения должны выполняться облегченно и попеременно, так как чрезмерное напряжение мышц способно привести к появлению боли. Приподнимать таз можно делая упор на лопатки и стопы. Занятия проводятся в индивидуальной форме, а их длительность не должна превышать 15 минут.
Второй этап
Второй этап помогает нормализовать деятельность внутренних органов и систем, а также улучшить кровообращение в повреждённой области, так как это положительно повлияет на процессы восстановления, укрепляет мышцы туловища, тазового и плечевого пояса.
Происходит выработка мышечного корсета, упражнения готовят человека к последующему расширению двигательной активности. Тщательно подбираются упражнения, количество их повторов постепенно увеличивается, что позволяет обеспечить увеличение общей нагрузки.
Уже через 2-3 недели больному могут разрешить переворачиваться на живот. Больной должен выполнять статические и динамические упражнения, которые задействуют руки, пресс и спинные мышцы.
Чтобы создать наиболее лучшие условия для исправления деформации позвоночника и укрепить мышцы спины, больным следует выполнять экстензионные упражнения.
Третий этап
Третий этап должен помочь укрепить мышцы конечностей, туловища, тазового дня, повлиять на координацию движений и мобильность позвоночника. Для возрастания физической нагрузки рекомендуется увеличивать продолжительность и плотность занятий, добавляя в комплекс упражнения с отягощением, сопротивлением и изометрические напряжения мышц.
Плавный переход к осевым нагрузкам на позвоночник происходит благодаря переходу на упражнения с исходными положениями «стоя на коленях» и «стоя на четвереньках». Кровать во время общеразвивающих и специальных упражнений должна быть опущена.
Четвертый этап
Комплекс упражнений на 4-м этапе развивает мышечную систему, навык ходьбы и помогает сформировать правильную осанку
Важно повысить подвижность позвоночника до того состояния, в котором он находился до момента травмы, укрепить мышечную систему, чтобы можно было выполнять любые движения
Упражнения выполняются лежа и стоя, происходит это все на стационаре, при малейших проявлениях болевых ощущений, упражнения должны быть прекращены, после чего врач должен осмотреть больного и скорректировать программу.
Противопоказания к лечебной физкультуре
Иногда возможно такое, что использование лечебной физкультуры нужно отложить. Произойти это может из-за следующих моментов:
- общее состояние больного очень тяжелое;
- поднялась температура;
- нарушение чувствительности и двигательной активности в конечностях;
- постоянные болевые ощущения, которые после выполнения упражнения становятся сильнее;
- изменение артериального давления;
- слабость после выполнения комплекса;
- заболевания кишечника.
Возможные осложнения
Иногда перелом позвоночника у ребёнка по ошибке принимают за обычный травматизм, перелома не диагностируют, а терапию не проводят. Это может проявиться уже с возрастом в виде разных заболеваний.
Даже лёгкая степень перелома ведет к искривлению позвоночного столба, начинается развитие дегенеративных изменений и остеохондроза.
В качестве осложнений возможно возникновение некротизации в тканях и сдавливания рецепторов. Такая проблема способна развиться даже через несколько лет послу повреждения и проявиться в виде уменьшения двигательной амплитуды в корпусе и сильной болью в области спины. Исследованиями доказано, что образование кифоза либо сколиоза в молодом возрасте чаще всего наблюдается на фоне детской позвоночной травмы.
Самое серьёзное осложнение при перенесенном компрессионном переломе у ребенка – это паралич временный или устойчивый, что обусловлено стадией поражения спинномозгового канала либо рецепторов костной тканью поврежденного позвонка. Согласно статистике, компрессионный перелом позвоночного столба в детском возрасте является редким заболеванием, возникающим в 1-2% случаев.
Во всяком случае, не следует оставлять без внимания даже минимальные боли в области спины у детей, в особенности появившихся в результате тренировки либо падения. Даже незначительная травма одного элемента позвоночника способна привести к серьёзным болям при любой активности.