Рекомендуется:
Хлеб пшеничный, ржаной, отрубяной, вчерашний, « 8 злаков », хрустящие многозерновые хлебцы с добавлением овсяных хлопьев, отрубей, несдобные сорта булочных изделий, сухое печенье.
Овсяная, гречневая, ячневая, пшенная каши, пудинги, запеканки с добавлением молока, 2раза в неделю: макароны, лапша, вермишель домашняя.
Супы вегетарианские ( либо на втором бульоне, на втором отваре ) овощные или на крупах.
Нежирная говядина, телятина, курица, индейка, кролик, отварные, а так же рубленые ( котлеты, фрикадельки, суфле ), колбаса « Докторская », нежирная ветчина.
Треска, судак, окунь, щука, хек, горбуша, пикша, форель, палтус, кета, семга, скумбрия, вся нежирная рыба в вареном виде ( куском, котлеты, фрикадельки ).
Овощные рагу, котлеты из различных овощей: Цветной капусты, кабачков, тыквы, моркови, свеклы. Овощные салаты из свежих овощей: огурцы, помидоры ( 600-800г. в день).
Печеные яблоки ( 2 шт. в день ), Сухофрукты, свежие яблоки, груши. Сливы, абрикосы, клубника, земляника, черная и красная смородина, черешня бананы ( 2 шт. в неделю )
Молоко-только в блюдо, до 50 г. Сметана ( 10 % жирности ), 30 г. Кисломолочные продукты-до 400 г. Творог ( 5 % жирности ), неострые сорта сыра.
Сливочное масло- в блюдо ( 20 г. в день ), растительное масло нерафинированное ( 35 г. в день ) оливковое масло.
Мед, варенье, зефир, пастила, мармелад.
Свежевыжатые соки с мякотью: из яблок, моркови, тыквы, ягодные, отвар из шиповника.
Яйца- всмятку, паровой омлет ( из расчета 1 яйцо в день ) .
Некрепкий чай, кофе, минеральная вода без газа ( по назначению врача ), компот из свежих и сушеных фруктов.
Осложнение запоров
Запоры обычно не вызывают осложнений и хорошо лечатся, особенно если начать действовать вовремя. Если же вы страдаете проблемами с кишечником уже давно, риск осложнений возрастает.
Кровотечение из прямой кишки
Необходимость тужится во время опорожнения кишечника может привести к боли, дискомфорту и кровотечению из прямой кишки (ректальному кровотечению). В некоторых случаях появление крови в стуле связано с небольшим разрывом в области заднего прохода (анальной трещиной), но гораздо чаще — это результат геморроя. Геморрой — это расширение кровеносных сосудов в нижней части прямой кишки и заднего прохода. Так же, как и кровотечение, геморрой сопровождается болью, зудом и отеком вокруг ануса.
Симптомы геморроя обычно проходят в течение нескольких дней. Чтобы снять боль, раздражение и зуд существуют специальные кремы и мази.
Если вы заметили выделение крови со стулом, как можно скорее обратитесь к врачу.
Копростаз
Хронический запор повышает риск копростаза — это закупорка кишечника твердыми и сухими каловыми массами. Копростаз усугубляет запор, естественным путем избавиться от содержимого кишечника обычно не удается.
Сам по себе копростаз может вызвать ряд осложнений:
- воспаление и отек прямой кишки;
- потеря чувствительности в области заднего прохода;
- недержание стула, когда вы не можете удержать жидкую часть кишечного содержимого;
- кровотечение из прямой кишки;
- выпадение прямой кишки (пролапс) — когда нижняя часть прямой кишки смещается вниз и выпадает из заднего прохода (пролапс может также возникать у людей с хроническими запорами из-за постоянных потуг во время дефекации).
Лечение копростаза
Для медикаментозного лечения копростаза обычно используют осмотические слабительные средства. После нескольких дней его приема назначают слабительные раздражающего действия. При отсутствии эффекта от последних, вам, возможно, потребуются препараты в следующих лекарственных формах:
- Суппозитории (ректальные свечи) — вставляются в задний проход, постепенно растворяются от тепла тела и, через стенку кишки, всасываются в кровь.
- Мини-клизма — лекарственный препарат в виде раствора вводят в задний проход и толстую кишку.
Помимо слабительных средств при копростазе назначают лекарства, улучшающие моторику кишечника (кишечную перистальтику), пищеварительные ферменты в таблетках.
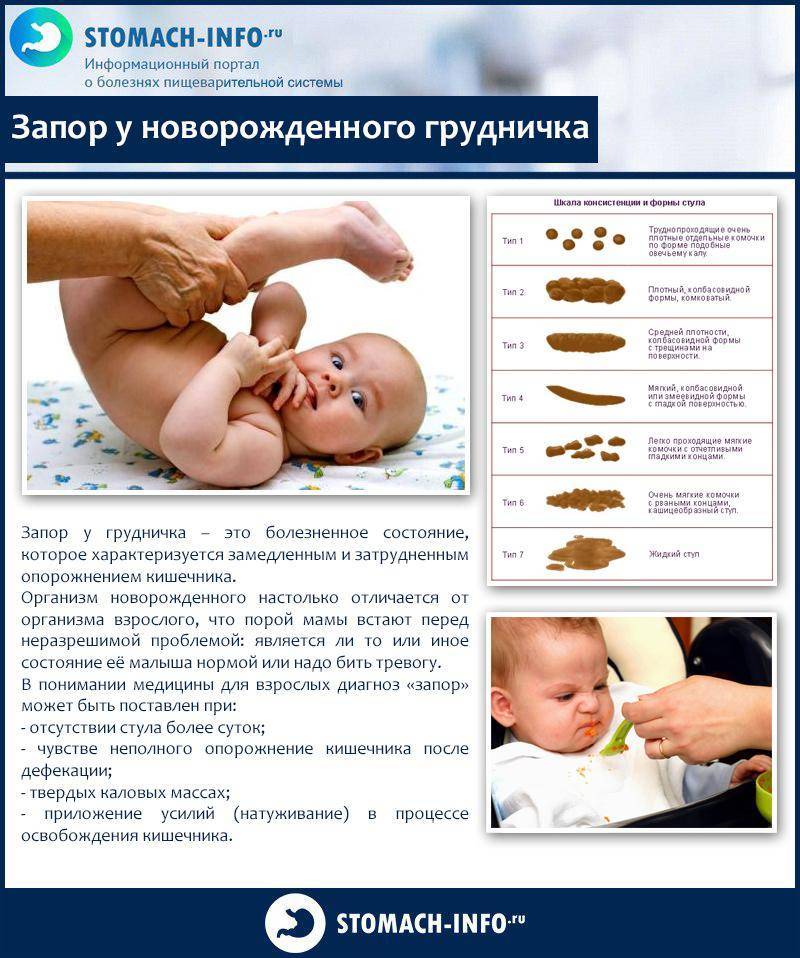
Как лечить запор у грудного ребенка
Каждая мама должна знать, что делать при запоре у грудничка. Ведь это состояние может возникнуть неожиданно и стать причиной серьезных болевых ощущений у ребенка, нарушить его режим питания и сна.
- При небольшой задержке стула, допустимо дать ребенку вазелиновое масло (1 ч.л.) или ввести в задний проход глицериновые свечи.
- Иногда причиной задержки дефекации может быть смесь для кормления. В этом случае ее необходимо поменять, предварительно посоветовавшись с педиатром.
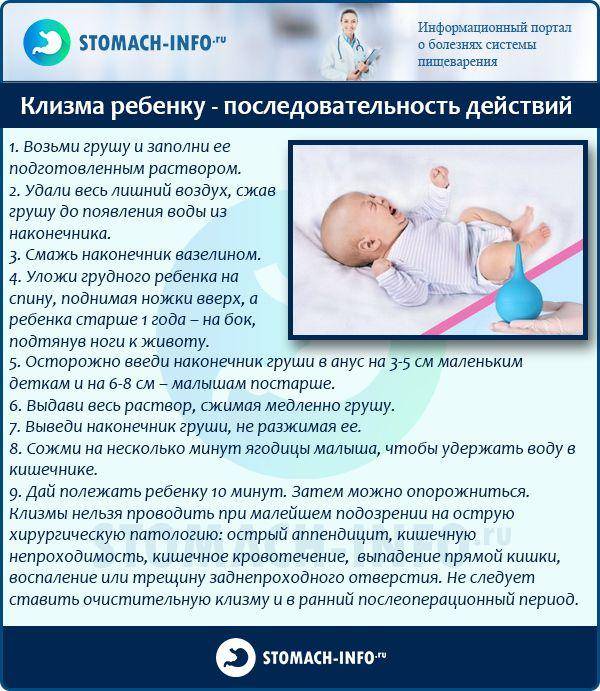
- Если запора у ребенка избежать не удалось, нужно сделать клизму с использованием детской груши и теплой воды. Для усиления эффекта в воду добавить глицерин (1 ч. л. на стакан воды).
- В крайних случаях от запоров у грудничков допускается применение слабительных средств. Одним из эффективных в этой области, является препарат «Дюфалак». Он абсолютно безопасен для детей, начиная с грудного возраста. В состав препарата входит лактулоза. Она является благоприятной средой для полезных бактерий кишечника, помогает размножению бифидобактерий и лактобактерий.
- Когда причиной запоров у грудных детей является дисбиоз, применяются препараты типа «Биовестин». Они также безопасны для младенцев и не нарушают работу толстой кишки.
- При наличии у младенца какого-либо заболевания (рахит, гипотериоз, дисбиоз), лечение проводит врач соответствующей квалификации.
Если помнить и неукоснительно соблюдать правила профилактики, то можно полностью избежать такого неприятного явления, как запоры у грудных детей. Если сделать это все же не удалось, незамедлительно приступайте к оказанию помощи своему малышу.
1.Запоры у малыша
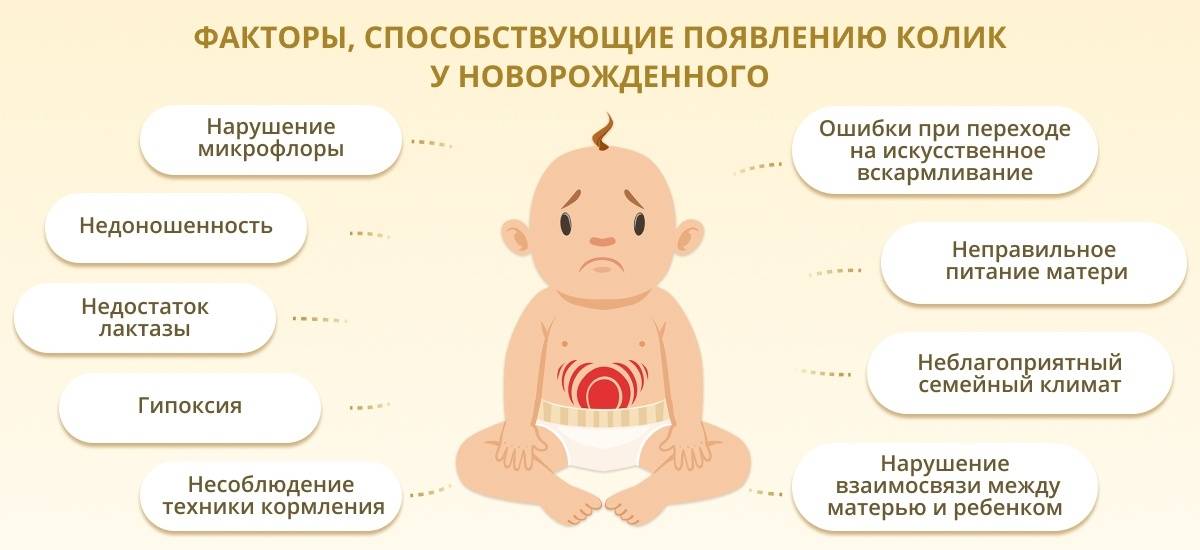
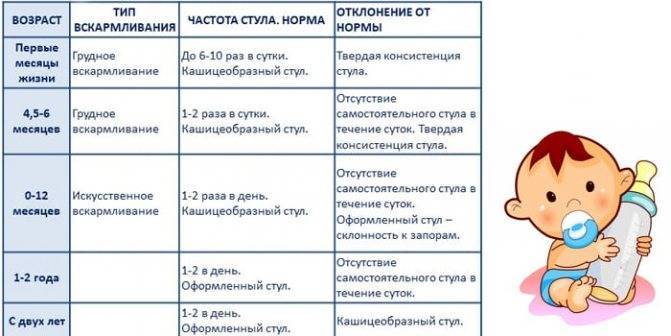
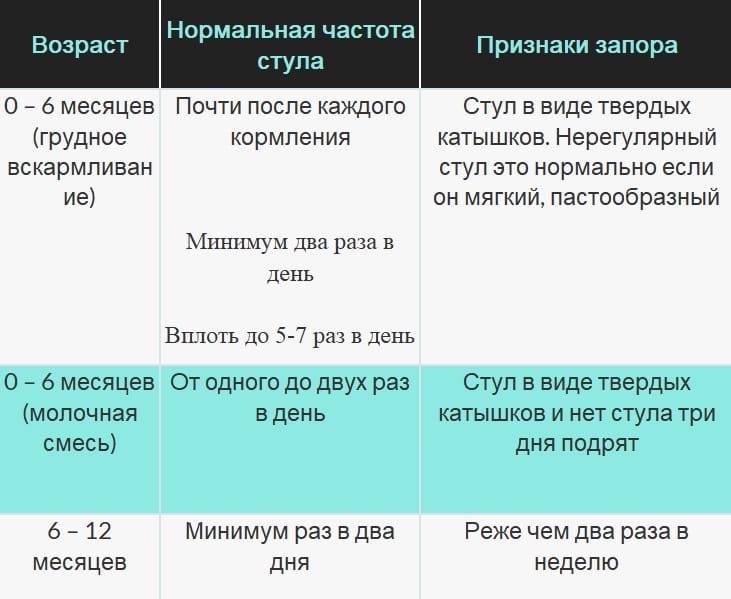
Запоры у новорожденных и младенцев – это увеличение интервалов между актами дефекации и/или систематически неполное опорожнение кишечника. От запоров страдает каждый четвертый малыш первого года жизни. Плотный, редкий (2 и менее раз в неделю), большого диаметра стул – диагностические признаки запора. Запор не всегда сопровождается болевыми ощущениями, и поэтому малая часть родителей обращаются к педиатру незамедлительно.
1.1. Дисхезия.
От запора следует отличать понятие младенческой дисхезии. В этом случае задержка стула связана с незрелостью мышц, отвечающих за дефекацию. Поэтому перед дефекацией малыш беспокоен, плачет, и успокаивается после отхождения мягкого стула. Такое состояние не требует лечения, малыш «перерастет» его к 6 месяцам жизни.
1.2. Частота стула.
Диагноз запора у ребенка первого года жизни не так прост, как кажется – частота стула отличается у детей на грудном и искусственном вскармливании и у детей разного возраста: нормальная частота стула у детей 0-4 мес. от 7 до 1 раз в день, от 4 мес. до 2 лет – от 3 до 1.
Особый запор
Есть и другие причины запора у младенцев. К сожалению, с ними гораздо сложнее разобраться, поскольку это патологии развития, болезни, травмы.
Острый запор. Развивается по анатомическим причинам, например, из-за непроходимости толстой кишки, или при инвагинации — внедрении одной части кишки в другую, что вызывает закупоривание просвета. На фоне полного благополучия малыш внезапно становится беспокойным, плачет, отказывается от еды. Приступ заканчивается так же неожиданно, как и начался, но через 3–5 минут повторяется и усиливается: появляется одно- или двукратная рвота с примесью желчи зеленого цвета. Если кал отходит, то в нем видны примеси крови. Спустя 5–6 часов стул прекращается, а из прямой кишки выделяются кровянистые выделения. При этом живот у малыша мягкий. Температура чаще всего нормальная. Ребенок даже может терять сознание. При подобных симптомах необходимо вызвать «скорую помощь».
Болезнь Гиршпрунга. В ее основе лежит нарушение иннервации толстой кишки — центральная нервная система не может управлять этим отделом желудочно-кишечного тракта. В результате переработанная пища скапливается в кишечнике. Картина заболевания довольно разнообразна. Если поражена только короткая часть кишки, то запоры формируются постепенно, и без хирургического вмешательства удается обойтись довольно долго. Когда поражен более длинный отрезок, то отсутствие стула чревато тяжелым состоянием и требуется незамедлительное хирургическое вмешательство.
Инфекционная атака. Если в первые месяцы жизни кроха перенес кишечную инфекцию, нервные клетки в толстом кишечнике могут погибнуть, что приведет к задержке акта дефекации, скоплению каловых масс и развитию запора. При дизентерии возможен так называемый токсический мегаколон (резкое расширение толстой кишки). У ребенка развивается нарушение сознания и повторная рвота. Резко увеличивается живот из-за сильно расширенного кишечника. Осложнение требует экстренной хирургической помощи.
Проблемы с ЦНС. Травмы при родах и синдром детского церебрального паралича также отражаются на работе желудочно-кишечного тракта, поскольку сопряжены с различными осложнениями, например, нарушением глотания, срыгивания, рвотой.
Васкулит. Воспаление сосудов распространяется и на нервные сплетения и чувствительные клетки, расположенные в кишечной стенке.
Нарушения в работе эндокринной системы. При гипотиреозе (недостатке функции щитовидной железы) замедляется продвижение содержимого по кишечнику. При дисфункции паращитовидных желез запор возникает из-за нарушения минерального обмена, при сахарном диабете становится следствием повреждения нервных сплетений кишечника или обезвоживания организма ребенка.
Медикаментозный запор. Перед тем, как давать ребенку любой препарат, назначенный врачом, внимательно ознакомьтесь с инструкцией. Так, средства от анемии, содержащие железо, могут вызывать запор. Избежать его поможет соблюдение правил приема — непосредственно во время еды, уменьшение доз железа при введении в рацион продуктов с высоким содержанием железа — гречка, яблоки, зелень. Особого внимания заслуживают запоры, ставшие следствием лечения нестероидными противовоспалительными, нейролептиками, сорбентами и антибиотиками, которые вызывают дисбактериоз кишечника.
Болезни и состояния, сопровождающиеся запором, у грудничков встречаются не так часто. Многие педиатры вспоминают о них не сразу. Перед тем, как добраться до истины, они назначают много ненужных лекарств, забывая про эффективные исследования кишечника, например, рентген.
Причины запора у грудничков
Запоры у грудных детей, как правило, возникают из-за неправильной работы толстой кишки.
Они появляются если:
- у кормящей женщины неправильный режим питания;
- ребенок получает мало жидкости (при искусственном вскармливании);
- ребенка слишком рано перевели на искусственный прикорм;
- неправильный режим питания у ребенка (большое количество плохо усваиваемых белков и жиров);
- ребенок болеет рахитом (при этом понижается тонус мышц кишечника);
- у ребенка нарушена центральная нервная система (последствия неправильной беременности и тяжелых родов);
- наблюдается гипотериоз (нарушение работы щитовидной железы);
- возник дисбиоз (нарушение микрофлоры кишечника);
- у ребенка дефицит железа в организме;
- у ребенка аллергия на белок;
- ребенок долгое время принимает лекарственные препараты, вызывающие нарушение работы гладкой мускулатуры кишечника.

Как помочь ребенку при запоре?
Визит к врачу
С визитом к педиатру в случае запора не стоит откладывать, т.к. запор может быть симптомом многих опасных заболеваний и аномалий развития в этом возрасте. Особенно тревожны появление крови в стуле, нарушение отхождения первородного стула – мекония, низкие темпы роста и развития. Внимательный осмотр педиатра очень важный первый этап обследования малыша с тревожными симптомами. Если педиатр не видит тревожных признаков, мама получит рекомендации по лечению запоров. Рекомендации специалиста в первую очередь будут касаться питания ребенка и/или мамы.
Диетотерапия запоров на грудном вскармливании
Диетотерапия зависит от вида вскармливания. Диета при грудном вскармливании очень важна. Необходимо нормализовать режим питания ребенка – исключить недокорм или перекорм
Маме стоит уделить внимание частоте своего стула – показана взаимосвязь между частотой запоров у мам и малышей. Стимулируют моторику кишки пищевые волокна фруктов, овощей, цельнозерновых продуктов, включите их в свой рацион, достаточный питьевой режим тоже необходим
Используйте кисломолочные продукты, а цельномолочных продуктов избегайте. Если же есть подозрение на пищевую аллергию (есть слизь, кровь в стуле, кожные проявления аллергии у малыша), молочные продукты стоит исключить совсем.
Диетотерапия запоров на искусственном вскармливании.
При искусственном вскармливании нередко встречается перекорм и недокорм ребенка, оценить это поможет педиатр. В питании детей с запорами используются комфортные смеси, смеси с камедью бобов рожкового дерева, лактулозой, адаптированные кисломолочные продукты, а в случае пищевой аллергии – смеси с высокогидролизованным белком. Разобраться, какая смесь поможет вашему малышу, поможет педиатр.
Введение прикорма при запорахПитьевой режим ребенкаМассаж при коликах и запорах
Что делать при запорах у новорожденного при грудном вскармливании
Действовать нужно, исходя из причины запора. При диагностированных органических запорах лечение основного заболевания назначает врач. Решение проблемы приводит к нормализации опорожнения кишечника.
При функциональных запорах врачи рекомендуют:
1. Кормить грудью2.
Грудное молоко, содержащее иммунные факторы матери, обеспечивает естественную защиту малыша от инфекций, способствует становлению микрофлоры его кишечника и развитию пищеварительной системы в целом2. При слабой лактации и недостатке грудного молока и неустойчивом стуле со склонностью к запорам у ребенка врачи рекомендуют докорм адаптированными молочными смесями с добавлением пребиотиков2. Они способствуют подержанию микрофлоры кишечника, от которой отчасти зависит пищеварение2.
2. Соблюдать диету кормящей матери
От питания матери напрямую зависит состав грудного молока, поэтому, изменив питание, можно повлиять на пищевой рацион ребенка4. Для работы желудочно-кишечного тракта малыша важны соблюдение водного режима, съеденные мамой овощи, фрукты, крупы, хлеб грубого помола, то есть продукты с большим содержанием клетчатки4. Следует ограничить потребление продуктов, провоцирующих повышенное газообразование: капусты, лука, томатов, риса, бобовых, черного хлеба, груш, винограда, грибов, солений, копченостей и пряностей3.
В качестве естественного слабительного средства при грудном вскармливании от запоров у новорожденного помогут чернослив, курага и простая отварная свекла – нужно только включить их в рацион питания.
Для поддержания микрофлоры кишечника полезны кисломолочные продукты2. А вот при диагностированной у ребенка непереносимости коровьего молока кормящей маме придется полностью отказаться от молочных продуктов, приготовленных из него4.
3. Поддерживать физическую активность ребенка
Грамотно организованный режим дня и физическая активность – важнейший фактор лечения запоров у ребенка2. Физические нагрузки подбираются индивидуально в соответствии с возрастом ребенка2. Для новорожденных и грудничков первых 5 месяцев жизни достаточно их естественной активности и специальной гимнастики2
Очень важно, чтобы одежда не стесняла движения ребенка и позволяла ему самостоятельно в процессе познания мира совершенствовать свои двигательные навыки
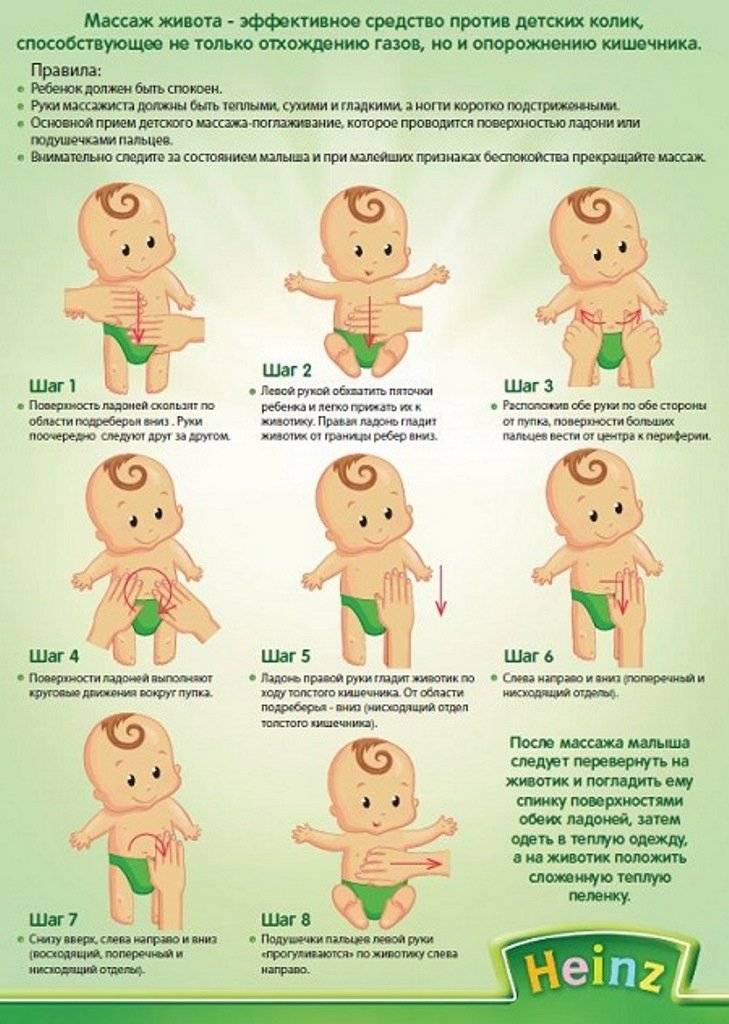
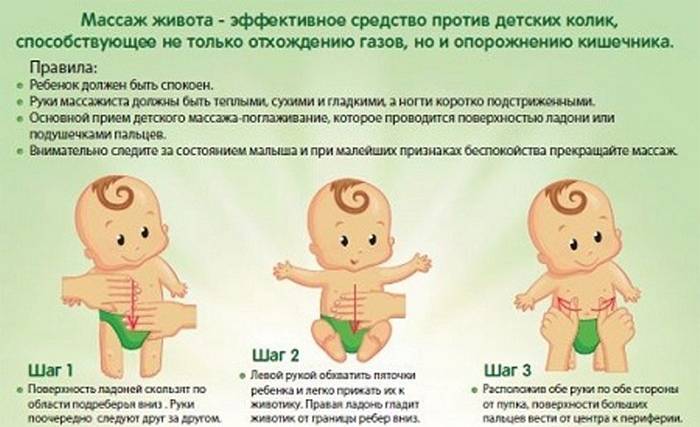
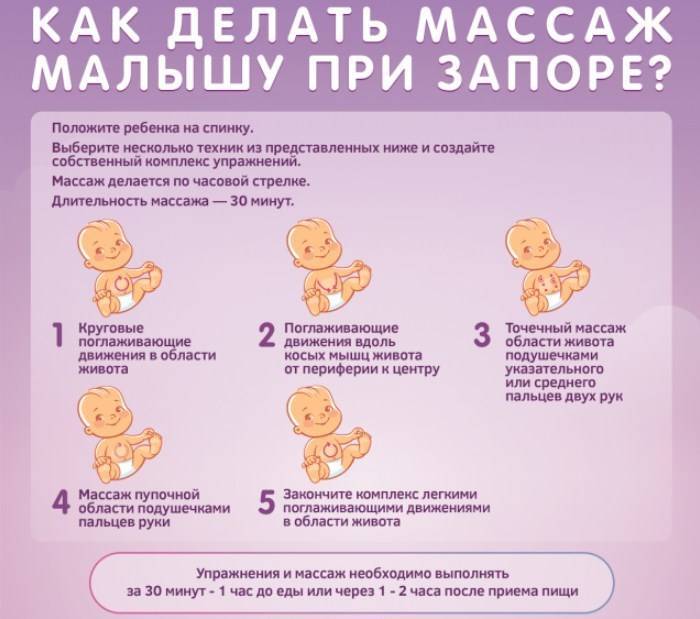
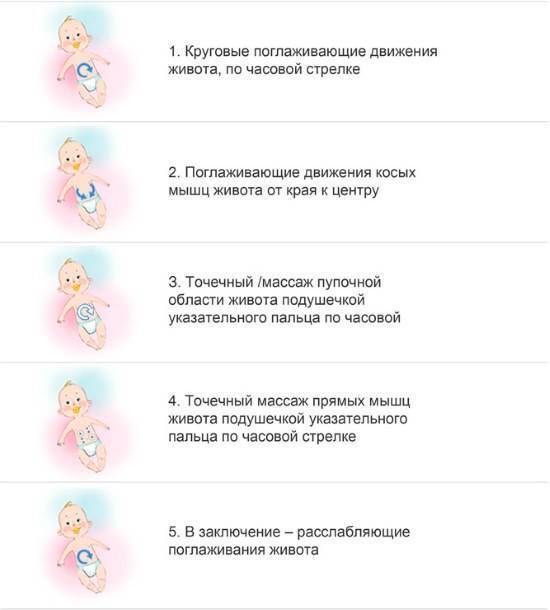
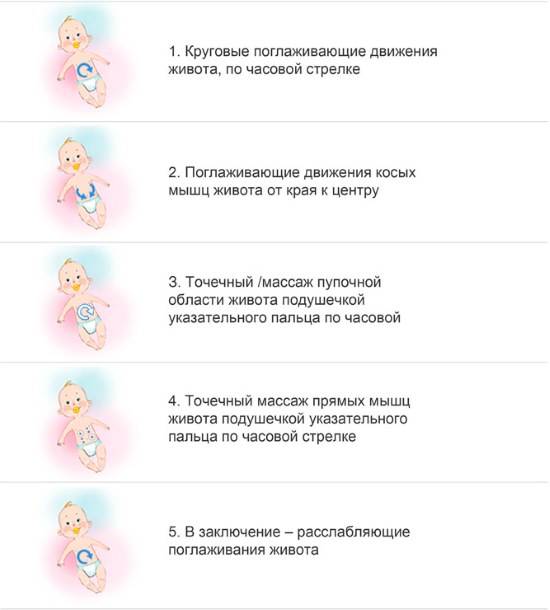
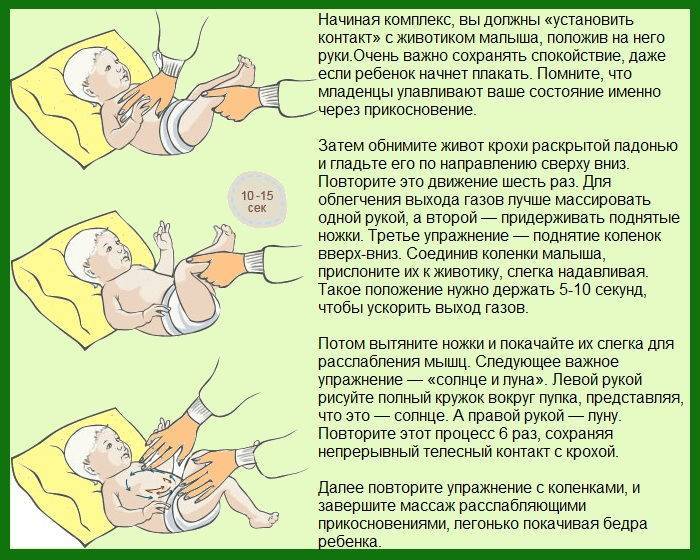
4. Делать массаж живота
Прежде всего, после кормления нужно обязательно держать грудничка в вертикальном положении, чтобы он отрыгивал воздух, и затем укладывать его на животик.
Массаж живота подразумевает легкие поглаживания по животику в направлении часовой стрелки, то есть по кругу, начиная с правой подвздошной области и заканчивая левой подвздошной областью. При этом ребенок должен лежать на спинке. В конце процедуры нужно, держа за голеностопные ставы, поочередно прижать ножки малыша к животику. Это стимулирует отхождение газов и дефекацию.
5. Разумно использовать средства, уменьшающие газообразование
Большое количество газов растягивает стенки кишечника, ослабляет его перистальтику и приводит к появлению колик. Укропная вода, легкий чай с фенхелем, препараты на основе симетикона могут облегчить симптомы, сопутствующие запору4.
В ряде случаев полезны средства, помогающие механически удалить газы из кишечника, например, газоотводная трубка или клизмы4. Однако их частое ее использование усугубляет проблему запора: желудочно-кишечный тракт малыша начинает «лениться» и перестает самостоятельно выполнять свои функции3.
6. Микроклизмы МИКРОЛАКС
В комплексном лечении запоров у новорожденных на грудном вскармливании особое место занимают микроклизмы. Они способствуют опорожнению кишечника и тем самым облегчают страдания малыша.
МИКРОЛАКС для детей с 0 лет создан для самых маленьких деток, снабжен специальным коротким «носиком» и может использоваться с самого рождения до 3 лет6. В состав препарата входят натрия цитрат, вытесняющий воду из каловых масс, натрия лаурилсульфоацетат, разжижающий содержимое прямой кишки, и сорбитол, стимулирующий поступлением воды в кишечник6.
Усиливая действие друг друга, компоненты МИКРОЛАКС способны размягчить каловые массы и облегчить дефекацию6. При этом действие препарата может начаться через 5-15 минут6.
Важно, что действие препарата МИКРОЛАКС ограничивается конечным отделом кишечника. Он не всасывается, не поступает в общий кровоток и потому не влияет на работу других органов и систем6
Для удобства использования МИКРОЛАКС выпускается в форме одноразовой микроклизмы, снабженной укороченным носиком-наконечником6. Достаточно отломать пломбу – и микроклизма с 5 мл препарата будет готова к использованию.
Как распознать запор при грудном вскармливании (лактации)
У кормящей мамы. О запоре при кормлении грудью могут свидетельствовать следующие признаки:
- уменьшение частоты дефекаций (меньше 3 раз в неделю);
- сухой, твердый, сегментированный кал;
- уменьшение количества кала (менее 40 граммов);
- чувство неполного опорожнения кишечника;
- регулярное долгое натуживание в процессе дефекации.
Кроме того, часто период запора у кормящей мамы сопровождается следующими симптомами:
- вздутие живота (метеоризм);
- плохое отхождение газов;
- ощущение тяжести в животе;
- боли в области кишечника и др.
При этом важно знать, что режим опорожнения кишечника у каждого человека индивидуален. И если редкие дефекации являются для женщины нормальными, и она не испытывает никакого дискомфорта, то нет причин для беспокойства
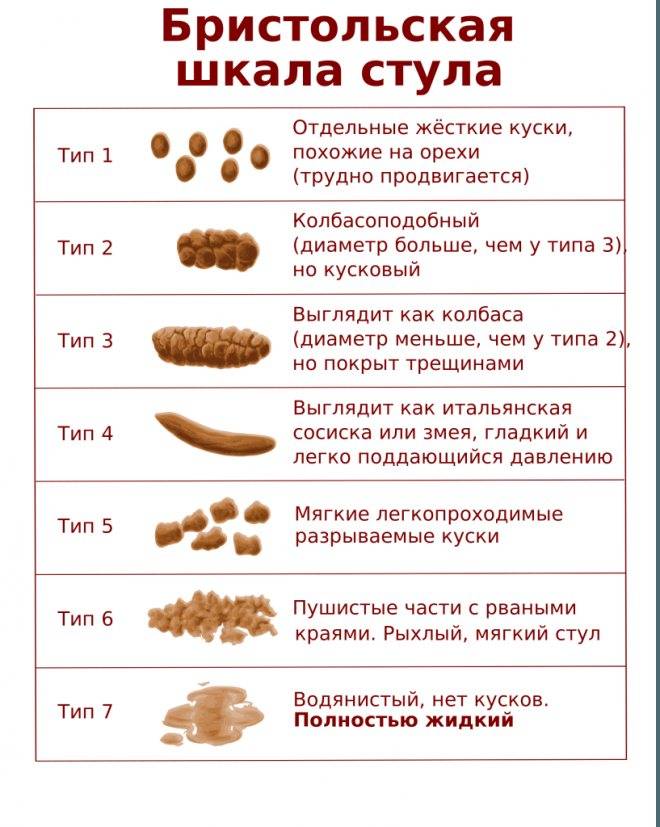
У малыша. Первые несколько недель жизни дети на грудном вскармливании ходят в туалет больше 4 раз в сутки (зачастую около 10). Следовательно, можно сказать, что дефекация у новорожденного может быть столько раз, сколько он поел. Как правило, данная цифра у детей на искусственном вскармливании несколько меньше. К 4 месяцам груднички ходят в туалет уже реже – обычно 2–3 раза в день. После 6 месяцев нормой считается 1-2 раза в день. Кал у новорожденных отличается жидкой или мягкой консистенцией и желтовато-коричневым цветом. Родители могут заподозрить запор у малыша при появлении следующих признаков:
- резко нарушается нормальная частота дефекаций (ребенок ходит «по большому» реже 1 раза в сутки);
- кал становится твердым;
- дефекация причиняет малышу дискомфорт (при приближении позывов или непосредственно в процессе опорожнения кишечника младенец начинает капризничать или плакать, становится беспокойным).
Нередко у малыша наблюдается вздутие живота. При этом животик ребенка становится округлым и плотным из-за скопившихся газов, он прижимает ножки к животу или сучит ими, капризничает, может начать плакать.
Помните, что не следует ставить диагноз себе или ребенку самостоятельно на основании обнаруженных симптомов. Рекомендуется проконсультироваться с врачом.
Не по правилам
И все-таки в первые 6 месяцев запор у младенцев не исключен. Вызвать его могут:
- микрофлора, передающаяся от мамы;
- недостаточный объем жидкости;
- стресс.
Допустим, у женщины в желудке и кишечнике слишком много бактерий, выделяющих метан, которые провоцируют запор. Они довольно медленно растут, перебраживают, выделяя углекислый газ, способствующий метеоризму и вздутию. С этим отклонением женщина и живет, приспособилась и научилась решать проблему с кишечником тем или иным способом. Заметив то же самое у ребенка, она решает, что малыш унаследовал ее особенности и «спасает» его теми же средствами, допуская ошибку. Малышам нельзя давать слабительные, особенно те, в которых содержится сенна. Организм крохи слишком быстро привыкает к таким препаратам и без них уже не может очистить кишечник.
Запор у малыша до 6 месяцев также провоцируют недостаток жидкости и гормональные перепады. В 6 месяцев кроха должен получать много влаги — в сутки примерно 140 мл на один килограмм веса. Ребенок, находящийся на грудном вскармливании, набирает эту норму за счет маминого молока и не нуждается в дополнительных источниках жидкости (но только при отсутствии предрасположенности к запору). Маленьких искусственников допаивают с момента перехода на смесь.
Если женщина напряжена или нервничает, то у нее повышается уровень гормона стресса — кортизола. Через грудное молоко, слюну или пот вещество попадает в организм малыша и тоже провоцирует запор.
Даже если мама не кормит ребенка грудью, микроорганизмы, вызывающие запор, рано или поздно добираются до желудочно-кишечной системы крохи и производят в ней негативные перемены.
Виды запоров у детей
Острый запор. Задержка дефекации на сутки или более (стул нормальный). К нарушению приводят:
- Терапия некоторыми медикаментозными препаратами (антибиотики, спазмолитики и проч.);
- Смена окружения, обстановки;
- Нестабильное психоэмоциональное состояние;
- Внезапный переезд в другой климатический пояс;
- Смена воды, рациона, низкий уровень грудного вскармливания;
- Внутриутробные повреждения ЦНС (у грудничков);
- Пищевая аллергия;
- Малоподвижность, приводящая к ослаблению мышц;
- Изменение привычного режима питания.
Острый запор быстро проходит и не требует специальной терапии. Исключение составляют случаи, вызванные непроходимостью кишечника.
Хронический запор. У малыша постоянные запоры: затрудненный стул, большие промежутки между опорожнениями кишечника, сухой, обезвоженный кал мелкими «горошками» и проч. Хроническое нарушение распространено среди детей первых трех лет жизни.
До 6 месяцев запор — редкость
Обычно родителей малышей первых месяцев жизни настораживает состояние противоположное запору, — слишком частое испражнение. Но у младенца, независимо от того, питается он грудным молоком или смесью, кишечник должен работать именно так — в режиме, который для детей постарше и взрослых считается поносом.
Другого варианта, по крайней мере, до введения прикорма в 4–6 месяцев, быть не должно. Ведь кроха получает в основном жидкую пищу, отходы которой имеют ту же консистенцию и покидают кишечник, не встречая на пути никаких препятствий, — малыш пока не научился управлять сфинктером, сдерживающим выделение кала.
Кишечник крохи еще только начал «знакомиться» с микроорганизмами, которые поступают из молока мамы, с ее кожи (малыш облизывает сосок), из окружающей среды. Принимаются далеко не все новые «партнеры»: есть отвергнутые, не прижившиеся и так далее. Проверка и отбраковка сопровождаются жидким нестабильным стулом.
Слишком частое очищение кишечника не нуждается в коррекции и лечении, если ребенок прибавляет в весе и правильно развивается. Нормальные аппетит и сон, газы, отсутствие температуры и других признаков болезни указывают на то, что родителям не о чем беспокоиться. Если мама младенца, устав менять подгузники по 10 раз за одни сутки, захочет изменить ситуацию и попросит врача назначить крохе закрепляющие лекарства, то, сама того не желая, обречет своего малыша на хронический запор.
Признаки готовности ребенка к приучению к горшку
Чтобы данный процесс проходил легко и без дискомфорта, Комаровский советует некоторое время понаблюдать за малышом, чтобы обнаружить признаки его готовности к обучению. Они должны быть как с физиологической, так и с психологической стороны. Приучение к горшку пора начинать, если:
- малыш может сообщить доступным ему способом (жестом, словом или звуком) о желании сходить в туалет;
- режим дефекации у ребенка можно назвать стабильным;
- он может более 1,5 часов оставаться в сухом подгузнике;
- кроха знает части своего тела, их назначение, а также названия одежды;
- он понимает значение слов «покакать» и «пописать»;
- ребенок показывает отрицательные эмоции по поводу мокрого/запачканного подгузника, пытается его снять;
- малыш хочет или умеет сам заходить в туалет и выходить из него.

Какие еще симптомы, связанные с наличием слизи в стуле, должны насторожить пациента?
- Кровь в кале. В первую очередь, если в стуле помимо слизи присутствует кровь, это сигнал о том, что в организме происходит что-то тревожное. Такое состояние требует немедленной личной консультации с врачом и медицинского осмотра.
- Боли в животе. Если пациент дополнительно жалуется на повторяющиеся и сильные боли в животе, а также на метеоризм и постоянную рвоту, это тоже повод для немедленного осмотра.
- Потеря веса. Еще один тревожный симптом, который может сопровождать присутствие крови в стуле, – это чрезмерная потеря веса и изменение привычек кишечника.
- Анемия. Симптомы анемии — бледность кожи, синяки под глазами.
- Зуд и выделения. У женщин тревожным симптомом может быть зуд в области половых органов и выделения из влагалища, поскольку слизь в стуле может быть связана с инфекцией репродуктивных органов.

Боли в животе
Кровь в кале
Причины запоров
Патогенетической основой развития запора является нарушение функции мышечной оболочки кишечника с ухудшением его перистальтики. Причинами могут выступать как инфекционные заболевания, спровоцированные определенным возбудителем, так и обострения патологий других органов и систем.
Наиболее распространенные причины запора у детей разного возраста:
Нерациональное питание. Если малыш с первых дней получает тяжелую пищу, содержащую много белка, тогда есть все шансы на быстрое развитие запора
Для грудничков с целью профилактики нарушений стула очень важно стараться сохранить грудное вскармливание. Искусственные смеси повышают риск развития констипации.
Нехватка воды в организме
Если ребенок мало пьет, тогда каловые массы в кишечнике становятся твердыми и с трудом выводятся из организма.
Побочный эффект некоторых медикаментов. Антибиотики могут негативно сказываться на микрофлоре кишечника, что иногда провоцирует запор.
Психологические аспекты. Иногда у детей на фоне психоэмоционального стресса замедляется перистальтика кишечника и происходит осознанное подавление акта дефекации. Так, не каждый ребенок сходит в туалет в гостях, кафе или детском саду.
Аномалии развития пищеварительного тракта. При врожденных пороках даже у новорожденного может наблюдаться запор, связанный с первичным нарушением функции кишечника.
Хронические заболевания других органов и систем также провоцируют замедление или ускорение перистальтики. Это вызывает запор или понос у ребенка соответственно.
Лекарства при запорах для новорожденных и младенцев.
3.1. Медикаментозная терапия.
При отсутствии эффекта от диетической коррекции, необходимо дополнительно назначение слабительных средств – для этого есть детские препараты. Препараты лактулозы педиатр может назначить ребенку с рождения, макроголя с 6 мес., их не стоит опасаться.
3.2. Ректальные средства.
Если эффект слабительных недостаточен, на помощь маме придут ректальные средства – готовый комплексный ректальный препарат (специальная форма для малышей с рождения), свечи с глицерином, микроклизмы (мы обсуждали их, когда говорили о коликах). Но ректальные формы оставьте на крайний случай.
Колики и запоры у новорожденных и младенцев неприятное, но достаточно частое явление
Терпение и внимание мамы, своевременное обращение к педиатру помогут облегчить состояние малыша и пережить этот неприятный момент с минимальными потерями в качестве жизни.