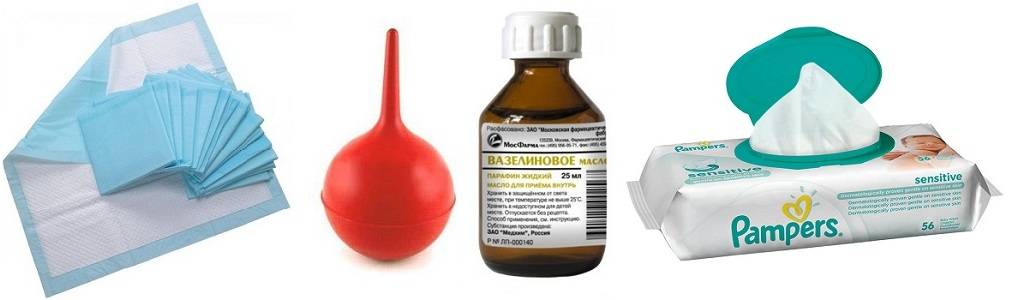
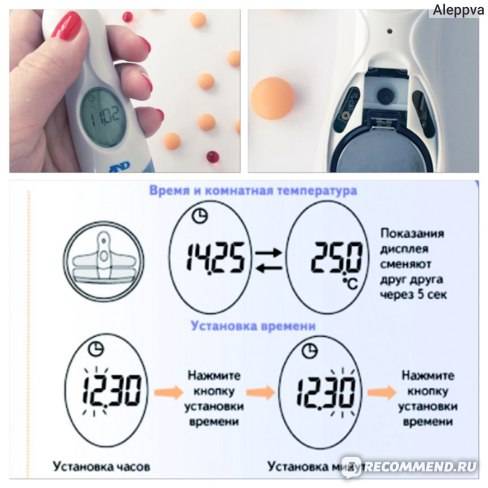
Лечение запора у новорожденных с помощью микроклизм МИКРОЛАКС®

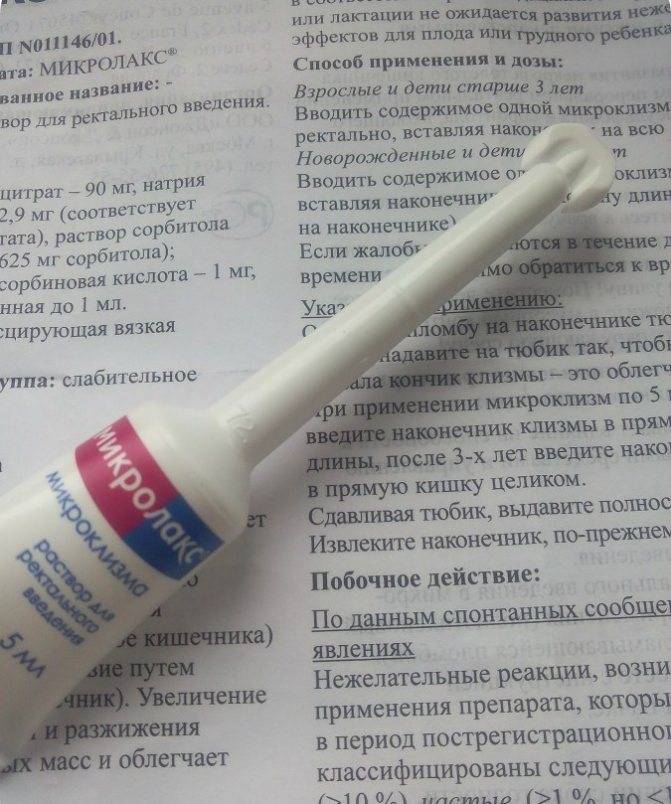
«МИКРОЛАКС для детей с 0 лет»– новое средство от запоров, представленное в виде микроклизмы со специальным укороченным носиком однократного использования. У новорожденных средство от запора оказывает действие через 5–15 минут после его применения. Механизм действия слабительного МИКРОЛАКС прост: действующие вещества препарата помогают размягчить плотные каловые массы и создать вокруг них своего рода оболочку из жидкости, что облегчает их продвижение и способствует легкой и безболезненной дефекации.
МИКРОЛАКС действует местно, и его компоненты не проникают в другие отделы кишечника, расположенные выше. Это позволяет использовать микроклизму даже в тех случаях, когда другие слабительные детям противопоказаны или нежелательны в связи с какими-либо системными заболеваниями. МИКРОЛАКС можно использовать для детей, начиная с первого дня жизни.
Вопросы по теме
Можно ли принимать стимбифид постоянно?
Да, можно принимать длительно.
Можно ли применять стимбифид во время кормления грудью?
Формально стимбифид противопоказан и при беременности, и при кормлении грудью. Смотрите инструкцию по применению.
За счет какого компонента, происходит эрадикация бактерии Хеликобактер?
Эрадикация хеликобактериоза происходит за счет не одного компонента, а целой комбинации, данная разработка запатентована и награждена РАН РФ свидетельством об открытии номер 503.
Где купить Стимбифид Плюс?
Здравствуйте!
https://stimbifid.ru/gde-kupit.html
В желудке кислая агрессивная для бактерий среда,выживает только хелиобактер, объясните механизм действия препарата в данном случае для уничтожения хелиобактерии Мне, как биологу, этот вопрос остается открытым.
Здравствуйте, коллега!
Вся информация есть на сайте:
Научный прорыв в лечении гастрита, ассоциированного с Helicobacter Pylori
“Микробиом желудочно-кишечного тракта: от формирования к современному пониманию и принципам воздействия”. Смотрите на сайте Симпозиум Доклад №2.
Спасибо!
Симптомы запора у грудничков
Если бы новорожденный мог рассказать, что его беспокоит… Но это невозможно, поэтому, есть ли у грудничка запор, придется определить самостоятельно. По каким признакам это можно понять?
Сухой плотный кал. В норме у грудных детей каловые массы имеют мягкую консистенцию, близкую к жидкой. При нормальной частоте стула и общем удовлетворительном состоянии ребенка это нормально, так как в его рационе еще отсутствуют твердые продукты, способные сыграть роль «наполнителя» для кала. Но нельзя считать нормой и ситуацию, когда кал напоминает склеенные вместе отдельные фрагменты или «рассыпается».
Признаки раздражения в области заднего прохода. Все требования к гигиене грудничка соблюдаются, но при этом область анального отверстия покраснела, а при гигиенических процедурах ребенок проявляет раздражительность или беспокойство? Это может свидетельствовать о трещинах прямой кишки и воспалении, которые обусловлены проблемной дефекацией.
Плохой аппетит, частые пробуждения и приступы плача. Если поведение ребенка отличается от нормы (появилась раздражительность, капризность и пр.), он стал плохо прибавлять в весе, это говорит о наличии проблем с его здоровьем. Если поведенческие нарушения сочетаются с двумя вышеназванными признаками, самое время обратиться к врачу для выявления причин.
Общие сведения о поносе (диарее)
Понос (диарея) — это учащенное выделение жидкого стула.
Большинство людей время от времени сталкиваются с расстройством кишечника и, как правило, это не повод для серьезного беспокойства. Однако понос доставляет сильные неудобства и длится от нескольких дней до недели.
Причины поноса
Существует множество различных причин поноса, но наиболее распространенной, как у взрослых, так и у детей, является гастроэнтерит — инфекция желудочно-кишечного тракта.
Гастроэнтерит развивается под действием:
- вирусов — например, норовирусов или ротавирусов;
- бактерий — например, кампилобактерий и кишечной палочки, которыми можно заразиться через пищу;
- паразитов — например, лямблий, которыми можно заразиться через воду.
Эти инфекционные заболевания можно привезти с собой из путешествия, особенно в регионы с низкими стандартами общественной гигиены. Это называется диареей путешественников.
Другими причинами поноса (диареи) могут быть тревога, пищевая аллергия, прием лекарств или фоновые (хронические) заболевания, например, синдром раздраженного кишечника.
Прочитайте подробнее о .
Лечение поноса (диареи)
В большинстве случаев понос пройдет без лечения в течение нескольких дней и вам не придется обращаться к врачу.
Однако понос может вызвать обезвоживание, поэтому вам следует пить много жидкости (часто, маленькими глотками). Необходимо не допускать обезвоживания у младенцев и маленьких детей.
Для восполнения потерь жидкости можно купить в аптеке растворы для пероральной регидратации, которые подойдут как взрослым, так и детям.
Начинайте есть твердую пищу, как только сможете. Если вы кормите ребенка грудным молоком, и у него понос, старайтесь не менять режим кормления.
Оставайтесь дома по меньшей мере двое суток после последнего эпизода поноса, чтобы не заразить других.
Существуют лекарственные препараты для борьбы с поносом, например, лоперамид. Однако обычно они не требуются, а большинство из них нельзя давать детям.
Прочитайте подробнее
Профилактика поноса
Понос часто является следствием инфекционного заболевания. Вы можете снизить риск возникновения поноса, соблюдая гигиенические требования:
- тщательно мойте руки с мылом и теплой водой после туалета, перед едой и приготовлением пищи;
- после каждого эпизода диареи очищайте унитаз, ручку смыва и стульчак дезинфицирующим средством;
- пользуйтесь отдельными полотенцами, столовыми приборами и посудой.
Также важно тщательно соблюдать правила гигиены в отношении еды и воды во время путешествий, например, не употреблять плохо очищенную водопроводную воду и еду, подвергшуюся недостаточной термической обработке. Прочитайте подробнее
Прочитайте подробнее
Когда обращаться к врачу
Нужно обратиться к врачу, если приступы поноса очень частые или сильные, или сопровождаются другими симптомами, например:
- кровь в стуле;
- постоянная рвота;
- сильная или продолжительная боль в животе;
- потеря веса;
- признаки обезвоживания, в том числе сонливость, нерегулярное мочеиспускание и головокружение;
- очень темный или черный стул — это может указывать на кровотечение в желудке.
Также обратитесь к врачу, если расстройство кишечника у вас или вашего ребенка не проходит особенно долго, так как это может указывать на более тяжелое заболевание.
В каких случаях делают клизму грудничку?
Причины, когда сделать клизму грудничку необходимо:
- Запор
- Введение лекарств
- Предоперационные манипуляции
Запор — нерегулярный твердый стул, который при испражнении доставляет ребенку болезненный дискомфорт.
Запоры у грудничка бывают истинными и ложными. Ложными часто «страдают» крохи на грудном вскармливании. Но эта проблема тревожит только родителей, малыш чувствует себя комфортно.
Причина ложных запоров у детей, находящихся на грудном вскармливании — высокая усваиваемость маминого молока. Для дефекации не остается «материала» и грудничок не какает, но при этом обильно мочится и не чувствует дискомфорта.
Ложный запор может длиться 2-3 дня, иногда — до 7 дней. Клизма в данном случае не нужна.
Истинный запор у грудничков сопровождается беспокойством ребенка. Прикосновение к животику вызывает плач, кроха извивается и капризничает. Если запор продолжается больше суток, страдания можно облегчить с помощью клизмы. Если процедура не помогает, обязательно обратитесь в поликлинику.
Введение лекарств грудничку с помощью клизмы назначает только педиатр. Он же рассчитает нужную дозу и укажет температуру воды. Самостоятельно, отыскав информацию в интернете, назначать манипуляции не стоит. Процедура неприятная, чаще проблему можно решить более легким и безопасным способом.
Перед тем, как ставить грудничку клизму, определитесь, нужна ли она. Самостоятельно ее делают крохе только в случае истинного запора, чтобы облегчить его состояние. В других случаях обратитесь к педиатру.
Путь вируса лежит… через желудок
На сегодняшний день фекально-оральный механизм передачи вируса COVID-19 инфекции общепризнан наряду с респираторным. Есть исследования, говорит эксперт, которые показывают, что вирус SARS-CoV-2 обнаруживается в тканях желудка, печени, пищевода, тонкой и толстой кишки. В ходе исследований также установлено, что РНК вируса SARS-CoV-2 может сохраняться в кале пациентов с перенесенной коронавирусной инфекцией до 40 дней после нормализации мазков из носоглотки, т. е. спустя почти полтора месяца после лабораторно подтвержденного выздоровления.
Вместе с тем у человека, заболевшего коронавирусной инфекцией, вовсе не обязательно разовьются желудочно-кишечные проявления, в том числе это справедливо и в отношении пациентов с хроническими заболеваниями органов системы пищеварения. В недавно опубликованном метанализе 78 исследований с участием более 12,7 тысячи пациентов было показано, что симптомы со стороны ЖКТ наблюдаются у каждого 5-го пациента с COVID-19 инфекцией.
Среди жалоб, которые предъявляют пациенты с гастроинтестинальными проявлениями, наиболее часто упоминаются:
- потеря аппетита – 22,3%;
- диарея – 12,4%;
- тошнота или рвота – 9%;
- боль в животе – 6,2%.
Основные требования к процедуре
Клизму ребенку делают кипяченой водой комнатной
Клизма рекомендуется при истинном запоре у грудничка
температуры — 25-30 °C. Более теплую жидкость применять не рекомендуется: в прямой кишке вода начнет впитываться вместе с токсинами, которые содержит затвердевший кал. Холодная вода вызовет спазм или сжатие сфинктера, не дав ему расслабиться.
Только педиатр назначает другую жидкость для клизмы. Это может быть отвар трав, соляной или лекарственный раствор.
Если у малыша единичный запор, теплая водичка ему поможет.
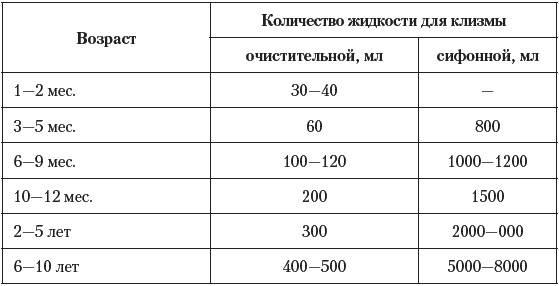
Объем вводимой жидкости зависит от возраста ребенка:
- 0-3 месяца — 50 мл
- 3-6 месяцев — 75 мл
- 6-9 месяцев — 100 мл
- 9-12 месяцев — 150 мл
Правило подбора объема жидкости для клизмы гласит: используйте минимальное количество воды, при котором происходит дефекация.
Для введения жидкости используют спринцовки с мягким резиновым наконечником, которые маркируются номерами в зависимости от вместимости и производителя:
- А №1 (Российская система стандартов)— 30 мл
- А №7 (производитель Альпина Пласт) — 70 мл
- А №3 (Российская система стандартов) — 90 мл
Купите клизму с резиновым наконечником заранее, даже если у вашего ребенка все хорошо со стулом. Достаточно будет спринцовки №1 объемом 30 мл. Рекомендуемый объем вводимой жидкости больше 30 мл даже для грудничков первого месяца жизни, но чаще достаточно 30 мл воды для вызова дефекации.
Как выбрать слабительное?
Единого критерия выбора препарата не существует. В каждом случае необходима определенная группа препаратов. При неправильном назначении возможны серьезные последствия для здоровья и даже жизни.
Капли
Капли применяют, когда запор не является следствием серьезных заболеваний пищеварительного тракта, печени, желчного пузыря, поджелудочной железы.
Они содержат активные ингредиенты в растворенном или суспендированном виде.
Однокапельный курс применяется для лечения и профилактики идиопатических нарушений дефекации во всех возрастных группах.
Капли удобны в применении и быстро дают желаемый эффект (в течение 6-8 часов). Выбор препарата зависит от причины запора.
Механизм действия зависит от групповой принадлежности слабительного. Их принимают внутрь. Чаще всего используются раздражающие капли.
Примеры слабительных средств в виде капель:
Таблетки
Слабительные средства аналогичны другим формам выпуска лекарств. По механизму действия не отличается от капель, суспензий, суппозиториев и других.
Статистически эффект от приема лекарства в таблетированной форме более длительный, чем в жидкой форме.
Чтобы сделать правильный выбор слабительных, необходимо выяснить причину запора, диагностировать сопутствующие заболевания желудочно-кишечного тракта, почек, печени, сердца.
Кроме того, препараты подходят не для всех категорий людей и возрастных групп.
Обычно используемые слабительные:
- Бисакодил;
- Дульколакс;
- Сенна.
Свечи
Широко применяемая форма слабительного.
Суппозитории эффективны для групп людей, которым нельзя применять пероральные препараты:
- Значительно снижается кишечное напряжение;
- опухоли;
- узелки;
- рубцы в пищеварительном тракте.
Его также применяют у маленьких детей и при неэффективности капель и таблеток.
Эта группа слабительных средств действует непосредственно на ректо-сигмовидную часть толстой кишки. В список препаратов входят средства, различающиеся по механизму действия.
Свечи содержат высокую концентрацию активных веществ, их оболочка растворяется под действием выделений из заднего прохода. Слабительные суппозитории чаще всего косвенно действуют как реакция центральной нервной системы, но могут также иметь местное слабительное действие.
К самым популярным слабительным суппозиториям относятся:
- Бисакодил;
- Дульколакс;
- Ферролакс;
- Облегчение;
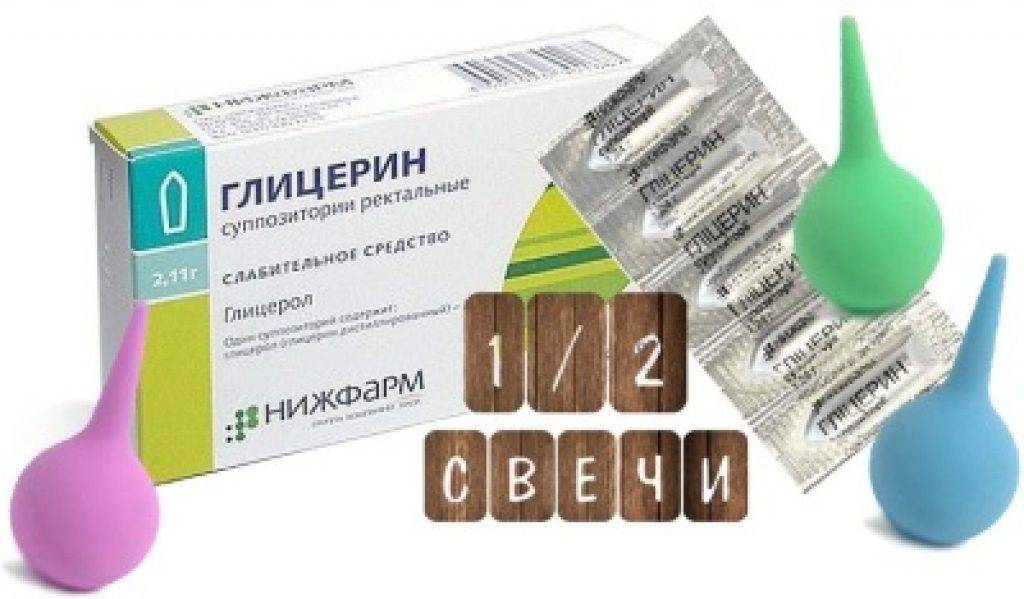
- Глицерин.
Желаемый эффект от применения наступает через 4-6 часов.
Противопоказания:
- геморрой;
- трещины прямой кишки;
- Острое воспаление области прямой и прямой кишки.
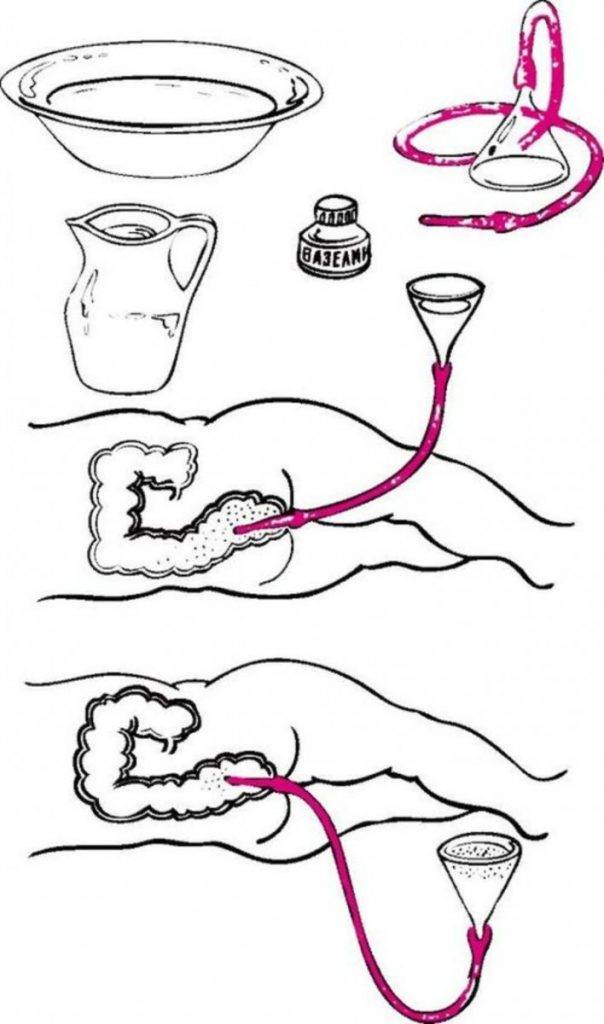
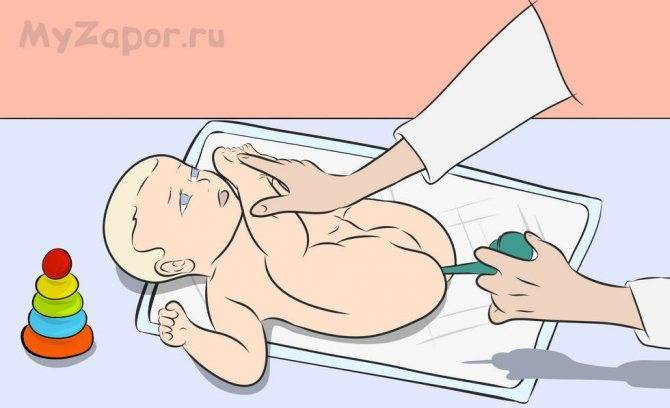
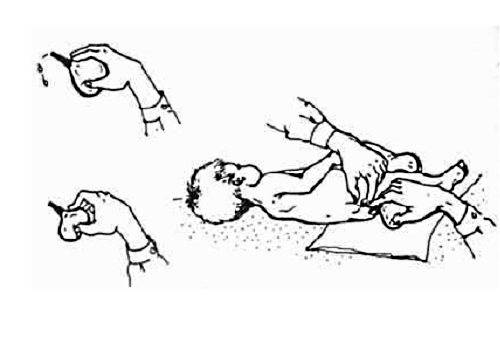
Как сделать клизму грудничку правильно?
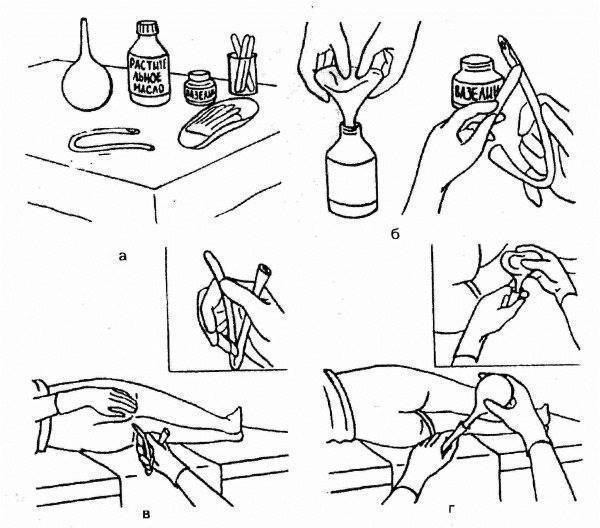
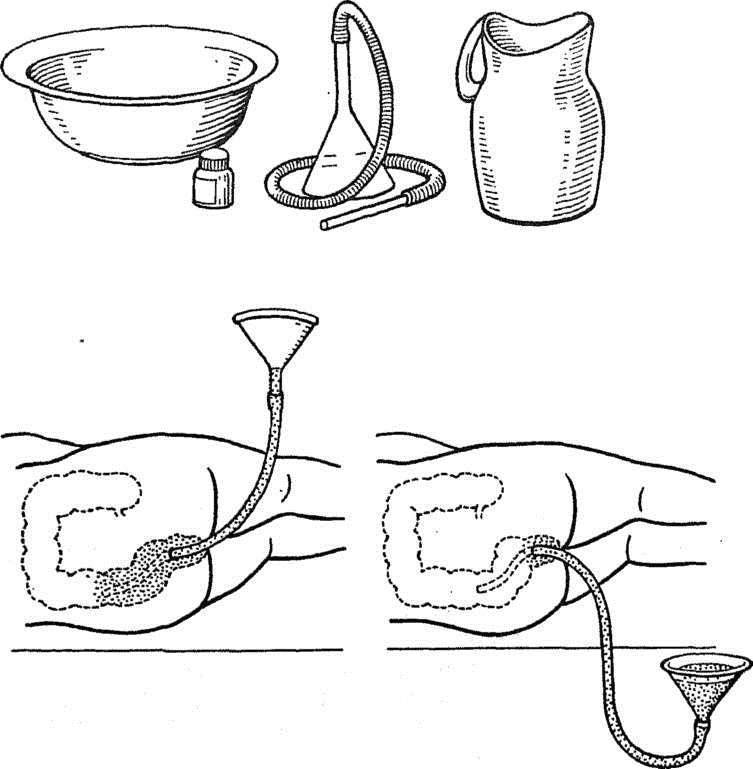
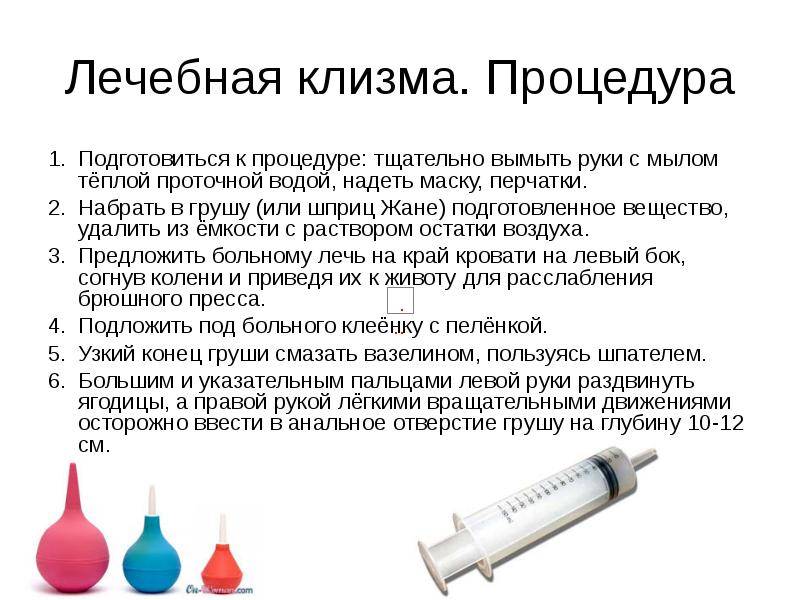
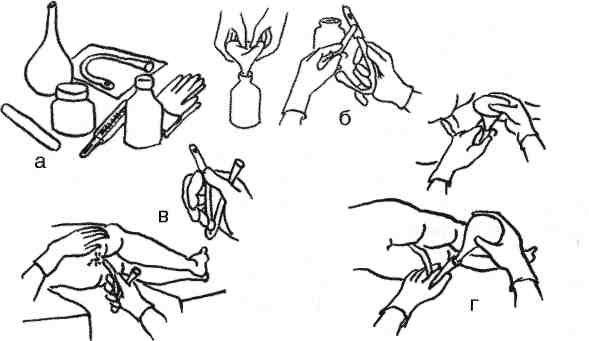
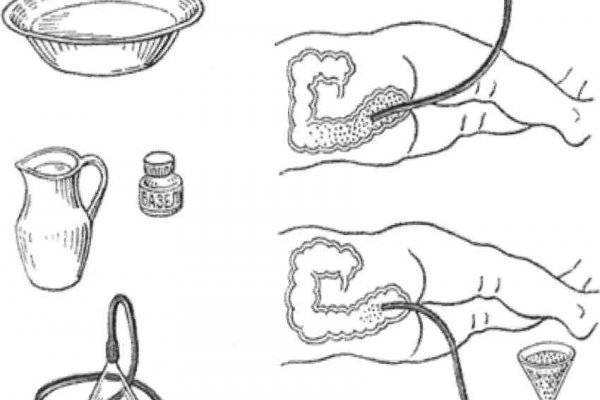
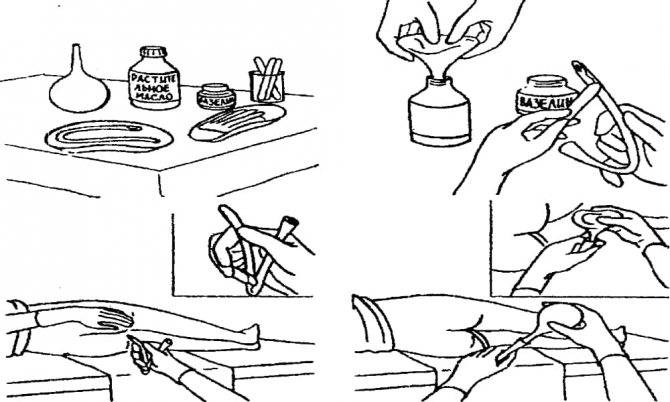
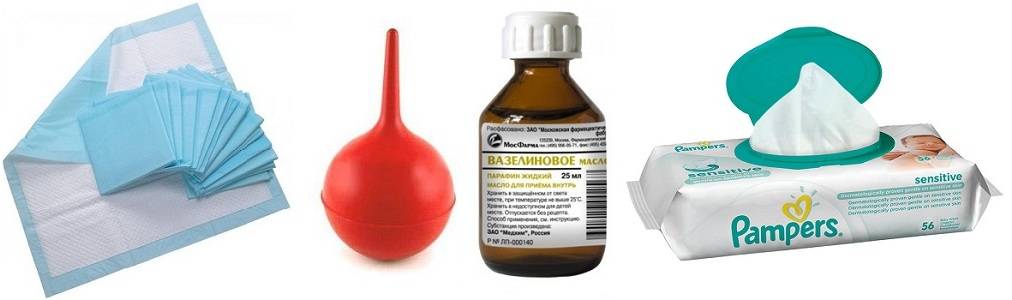
Новорожденным деткам рекомендуется делать очистительные и масляные клизмы – домашние условия для их проведения вполне подходят. Для процедуры под рукой взрослого должны быть: кипяченая и охлажденная до нужной температуры вода (масло), груша (спринцовка) с мягким наконечником, вазелин (можно заменить детским кремом), клеенка. Процедуру следует выполнять по следующей инструкции:
- Первое условие – тщательно вымыть руки с мылом.
- Прокипятить спринцовку 30 минут.
- Пока груша дезинфицируется, необходимо подготовить раствор для клизмы: вскипятить и охладить воду, добавив в нее несколько капель вазелинового или конопляного масла. Температура раствора должна быть в пределах 28-30С.
- Подготовленную спринцовку нужно сжать так, чтобы удалить из нее остатки кипятка и выпустить весь воздух. Наберите 20-30 мл раствора – для новорожденного грудничка этого количества будет достаточно.
- Смажьте носик груши вазелином.
- Уложите грудничка на ранее подготовленную клеенку в положении на спине или левом боку, прижмите его ножки к животику. Если новорожденный капризничает, постарайтесь успокоить его: поговорите с ним, спойте песенку, включите приятную музыку, отвлеките погремушкой.
- Смажьте анальное отверстие крохи кремом.
- Прежде чем сделать малышу клизму, прижмите спринцовку, чтобы выпустить из нее лишний воздух. Затем, аккуратно раздвинув ягодицы грудничка, введите наконечник груши в анальное отверстие крохи не более чем на 2 см.
- Вводите раствор медленно, так же медленно извлеките грушу, не разжимая ее. Сожмите ягодицы грудничка.
- Спустя 30-40 секунд ребенок должен опорожниться – будьте к этому готовы.
Делать клизму новорожденному ребенку нужно очень осторожно. Не вводите спринцовку очень глубоко – так вы можете повредить стенки кишечника младенца
В любом случае, прежде чем выполнять домашние клизмы, проконсультируйтесь со специалистом о рациональности их применения. Это главное условие, которое поможет избежать осложнений при неправильном выполнении процедуры.
Домашние средства от запора
Помимо лекарств, в домашних условиях можно принимать меры для облегчения запоров, вызванных химиотерапией. К ним относятся:
- если возможно, занятия спортом
- увеличение потребления жидкости до 8–10 стаканов в течение дня
- увеличение потребления клетчатки за счет добавления в рацион цельнозерновых, коричневого риса, сырых фруктов и овощей, бобовых и фасоли, сушеных фруктов, попкорна, семян и орехов
Диетолог может помочь выбрать продукты, богатые клетчаткой, и включить их в ваш рацион. Иногда может помочь добавка клетчатки.
Больным также следует записывать в журнал сведения о своем стуле вместе с подробностями о своей диете и потреблении жидкости. Обладая этой информацией, врачи могут дать рекомендации по улучшению опорожнения кишечника.
Некоторые натуральные слабительные включают:
- чернослив или сливовый сок
- ревень
- папайя
Горячие напитки, такие как какао, чай или горячая вода с лимоном, могут также помочь стимулировать работу кишечника.
Другие советы включают:
- не задерживать испражнения, как только возникнет желание посетить санузел
- избегать продуктов, вызывающих газы, таких как яблоки, авокадо, фасоль, горох, капуста, брокколи, молоко и газированные напитки, до тех пор, пока не исчезнет запор
- избегать жевательной резинки
- воздержание от использования соломинок
- избегать продуктов, вызывающих запор, таких как яйца и сыр
Химиотерапия и запор: связь, лекарства и причины
Пациенты, получающие определенные виды лечения рака, такие как химиотерапия, могут испытывать побочные явления, например, запор. Врачи иногда называют этот побочный эффект запором, вызванным химиотерапией. Это одна из наиболее частых причин, по которой врачи уменьшают дозы химиотерапии или откладывают, или прекращают лечение.
Не только химиотерапия может вызвать запор. Другие факторы, связанные с лечением рака, также могут способствовать твердому или труднопроходимому стулу. Сюда могут входить изменения в диете и потреблении жидкости, а также снижение физической активности. Некоторые виды рака, такие как опухоль в области живота или таза, также могут напрямую вызывать запор.
Эта статья объяснит связь между химиотерапией и запором и рассмотрит варианты лечения.
Алгоритмы дегидратации во время инфекции
Елена Адаменко:
– Любая инфекция нарушает водно-электролитный баланс в организме и требует восполнения жидкости. При инфекционной диарее на фоне COVID-19 инфекции у всех пациентов всех возрастов необходимо поддерживать адекватный внутрисосудистый объем и корректировать жидкостные и электролитные нарушения. Так как обезвоживание повышает риск жизнеугрожающих осложнений и летального исхода, особенно у детей и пожилых.
Предотвратить развитие дегидратации до проявления клинических признаков можно с использованием различных приготовленных в домашних условиях жидкостей. В условиях стационара регидратационная терапия проводится в зависимости от степени обезвоживания оральными регидратационными солями или инфузионными растворами, вводимыми внутривенно. В домашних условиях также можно приготовить жидкость для питья, которая предотвратит обезвоживание.
Рецепт домашнего регидратационного раствора
Для приготовления потребуется:
- 1 литр чистой питьевой воды или кипяченой и охлажденной;
- 1 ч. л. (без верха) соли;
- 8 ч. л. сахара.
Объем такого выпиваемого раствора в домашних условиях может составлять до двух литров в сутки (чаще достаточно 1-1,5 л). Свежеприготовленный раствор ОРС следует принимать в течение периода, пока отмечается диарея.
Кроме того, необходимо обеспечить обильное питье другими жидкостями. Объем для взрослого человека не ограничен. Ребенок же должен выпивать дополнительно 100 мл жидкости после каждого жидкого стула.
Можно пить:
- Чистую питьевую воду;
- рисовый отвар с солью или без;
- йогуртовый напиток без добавок;
- овощной или куриный бульон;
- некрепкий чай без сахара;
- свежеприготовленный фруктовый сок без сахара.
Категорически не рекомендуется во время гастроинтестинальных проявлений инфекции употреблять:
- газированные напитки;
- коммерческие пакетированные фруктовые соки;
- чай с сахаром;
- кофе;
- лечебные чаи или инфузионные растворы, обладающие стимулирующим, мочегонным или слабительным действием.
Лечение геморроя
Как лечится геморрой после проведения кесарева сечения у кормящих мамочек? Выбирая послеродовую терапию, специалисты учитывают фактор грудного вскармливания малыша. Медикаментозные средства в основном не рекомендуется принимать кормящим мамам, так как активные вещества могут проникать в грудное молоко, грудничок после употребления молока с лекарственными составляющими может получить интоксикацию или тяжелую аллергию. Поэтому препараты от геморроя разрешены тем мамам, которые не кормят детей грудью.
Постельный режим
После родов проведенных кс женщинам с геморроем в том числе, необходим восстановительный период, и первое время они проводят его в постели. Находясь без движения, происходит застой плазмы в шишках геморроя и венах, что вызывает беспокоящие симптомы в виде зудящей симптоматики и жжения с кровопотерями.
Профилактика и лечение запоров

Профилактика заболевания
Как лечить геморрой после кесарева? Для лечения геморроидальной патологии самое главное исключить запоры. Тугой стул – частое явление у женщин после родовой деятельности. Для этого врачи рекомендуют принимать Дюфалак или Лактусан. Также женщины должны правильно питаться, это необходимо для восстановления работы пищеварения.
Медики рекомендуют забыть о жирной и тяжелой пищи, а перейти на продукты с богатым содержанием клетчатки. Иногда от запоров, родившие женщины спасаются клизмами. Клизмирование лучше проводить ромашковым отваром, но такой способ восстановления стула чреват негативными последствиями для микрофлоры кишечника, то есть к хроническим запорам. Поэтому клизмирование разрешено в редких случаях.
Реабилитация активное времяпрепровождение
По прошествии реабилитационного периода после оперативной родовой деятельности, необходимо переходить к движениям. Для этого рекомендуется применить лечебную гимнастику, делать утреннюю зарядку, ходить пешком. Для восстановления состояния аноректальных мышц нужно проделывать сжимания/разжимания ануса. Такое движение не только укрепляет гладкую мускулатуру, но и усиливает кровоток прямокишечного органа.
Препараты для лечения кормящих мам после кесарева
После родов, проведенных кс, женщинам при лактации не рекомендуется применение оральных лекарств. Обычно им назначаются ректальные суппозитории натурального происхождения. Чаще всего рекомендуются свечи на основе облепихи, какао масла, с прополисом, жирами печени акулы.
Хирургическое вмешательство
Родившим женщинам, в случаях с геморроем 2-3 степени тяжести назначаются хирургические манипуляции. Обычно в целях лечения рекомендованы малоинвазивные терапевтические процедуры. Такая терапия не требует длительного восстановительного периода.
Из антигеморроидальных малоинвазивных процедур, женщинам назначаются:

Лечебные манипуляции
- криодеструкция;
- лезерная терапия;
- электрокоагуляция.
Такое лечение не нуждается в общем наркозе, достаточно местного обезболивания. Благодаря лечебной, малоинвазивной терапии, женщинам удается полностью забыть о геморроидальных признаках. К тому же такое вмешательство разрешено мамочкам во время лактации.
Варианты лечения
Наряду с общими рекомендациями по увеличению количества пищевых волокон, жидкости и физических упражнений врачи могут рекомендовать лекарства, отпускаемые без рецепта или по рецепту. Могут помочь смягчающие, осмотические, стимулирующие и смазывающие слабительные средства.
Слабительные, формирующие объем
Слабительные, образующие объем, действуют путем набухания внутри кишечника, позволяя кишечнику немного расширяться и способствуя прохождению стула. Небольшое расширение кишечника стимулирует движения в кишечнике и сокращает время, необходимое для прохождения стула. Слабительные, образующие объем, включают:
- метилцеллюлоза
- псиллиум (метамуцил)
- поликарбофил
Осмотические слабительные
Осмотические слабительные включают:
- лактулоза (энулоза)
- сорбитол
- полиэтиленгликоль (MiraLAX)
- гидроксид магния (магнезийное молоко)
Эти слабительные помогают облегчить запор, втягивая жидкость в кишечник и удерживая ее там. Осмотические слабительные способствуют опорожнению кишечника на протяжении 24–72 часов).
Смягчающие слабительные
Смягчающие слабительные также называют размягчителями стула. Эти препараты работают за счет увеличения кишечной жидкости и смешивания жиров и водянистых веществ в кишечнике, что смягчает твердый и сухой стул и облегчает его прохождение.
Смягчающие слабительные неэффективны, если запор вызывает недостаток движения в кишечнике. Часто врачи рекомендуют принимать смягчающие слабительные с добавками, формирующими объем. Примеры смягчающих слабительных средств включают:
- докузат кальция
- докузат натрия
- докузат калия
Стимулирующие слабительные
Эти слабительные стимулируют нейроны в кишечнике, вызывая сокращения, которые подталкивают стул. Исследования показывают, что эти слабительные средства действуют лучше, чем клизмы и средства, формирующие объем, и часто эффективны при запорах, вызванных употреблением опиоидов. Примеры стимулирующих слабительных средств включают:
- пикосульфат натрия (пикодан)
- sennosides (Сенокот)
- касторовое масло
Смазывающие слабительные
Смазывающие слабительные действуют, покрывая стул и прямую кишку скользкой пленкой, способствуя этим облегчению опорожнения кишечника. Наиболее распространенным слабительным смазочным средством является минеральное масло, которое можно использовать перорально или ректально.
Ректальные слабительные
Врачи рекомендуют эти препараты с ручной стимуляцией только при фекальной недостаточности или нейрогенной дисфункции кишечника. Наиболее часто применяемые ректальные слабительные — это суппозитории с бисакодилом и глицериновые свечи.
Следует избегать использования клизм или суппозиториев без предварительной консультации с врачом
Важно всегда спрашивать специалиста по лечению рака, прежде чем пробовать какое-либо слабительное
Другие причины запора
Больным, принимающим химиотерапию, возможно, также придется принимать дополнительные лекарства для снятия побочных эффектов, включающих и тошноту. Некоторым могут потребоваться опиоиды, чтобы облегчить боль, которую может вызвать рак. Поэтому врачам может быть сложно определить, какое именно лекарство вызывает запор.
Опухоли в кишечнике или тазу также могут вызывать запор. К другим факторам, которые могут способствовать запору, относятся:
- недостаток физической активности
- постельный режим
- изменения в диете
- малое потребление жидкости
Некоторые также принимают витамины и минералы, такие как железо или кальций, во время лечения рака, и это также может вызвать запор.
Лечение запора, вызванного химиотерапией, производится слабительными средствами, но если злоупотреблять этими препаратами, можно ухудшить свое состояние.
Проблемы с щитовидной железой и депрессия, связанная с раком, также могут вызывать запор.
Нужны ли пробиотики для восстановления работы ЖКТ
До настоящего времени было проведено много исследований, которые показывают, что COVID-19 негативно влияет на микробиоту человека, вызывая изменения микробного разнообразия. Прием противовирусных или антибактериальных лекарственных препаратов во время лечения коронавирусной инфекции также сказывается на микробиоте кишечника.
Елена Адаменко:
– На сегодняшний день нет однозначного ответа: необходимо принимать пробиотики во время болезни и в восстановительном периоде или нет. Например, Национальная комиссия здравоохранения и Национальное управление традиционной китайской медицины рекомендуют введение пробиотиков для пациентов с COVID-19 инфекцией. Эксперты объяснили свое решение тем фактом, что многие пациенты получают антибиотикотерапию, которая впоследствии может стать причиной повышенной восприимчивости к кишечным инфекциям.
Есть также ряд исследований, которые демонстрируют поддерживающую роль пробиотиков и нутрицевтиков в усилении иммунного ответа и профилактике вирусных инфекций в целом. В то же время результаты двух недавно опубликованных метанализов показали невысокую эффективность пробиотиков в снижении частоты и масштабов респираторных инфекций. Большинство экспертов предлагают воздержаться от применения обычных пробиотиков до тех пор, пока не будет глубоко изучен патогенез SARS-CoV-2, а также его влияние на микробиоту кишечника. Так что пока выводы и рекомендации очень противоречивые.
Вместе с тем сейчас проводятся три клинических испытания, которые посвящены изучению действия пробиотиков на пациентов с подтвержденной COVID-19 инфекцией. Одно из них – профилактическое исследование, в котором оценивается влияние лактобацилл на заболеваемость COVID-19 среди медработников, подвергшихся воздействию SARS-CoV-2. Другое – оценивает эффект пробиотиков у пациентов с COVID-19 инфекцией и острой диареей, а также их возможность в профилактике интенсивной терапии у пациентов с COVID-19 инфекцией. Третье – исследует адъювантное использование кислородно-озоновой терапии вместе с добавкой пробиотиков у пациентов с COVID-19.
Возможно, основываясь на результатах этих исследований, пробиотики будут предложены в качестве потенциальных средств для включения в диетическое лечение пациентов с коронавирусной инфекцией, а также в восстановительном периоде после болезни.
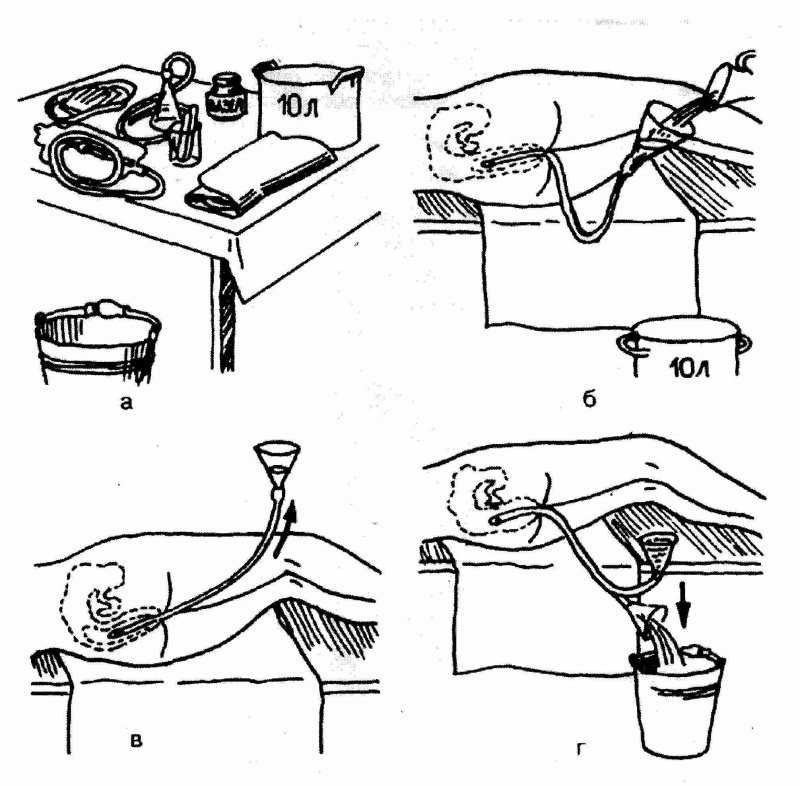
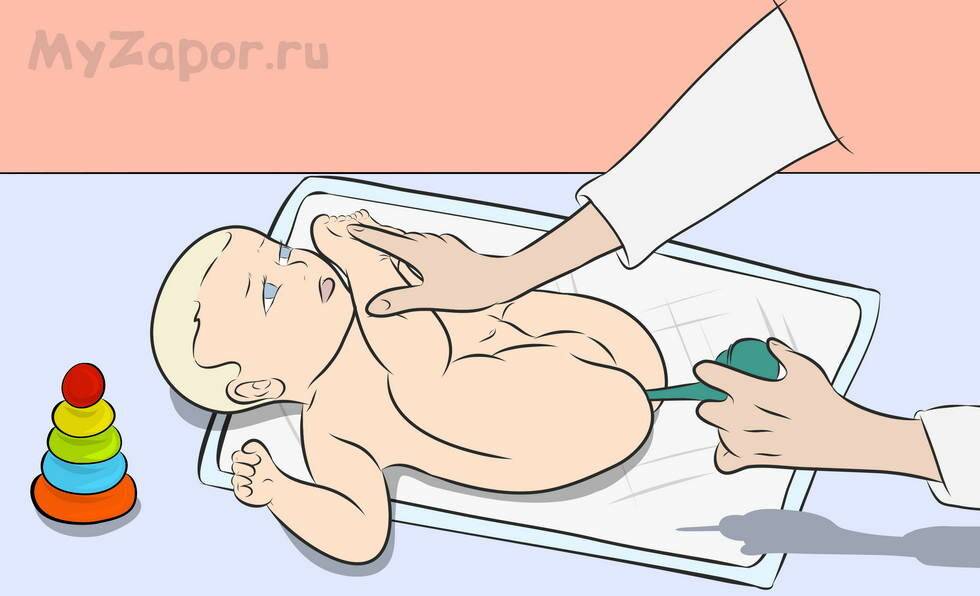
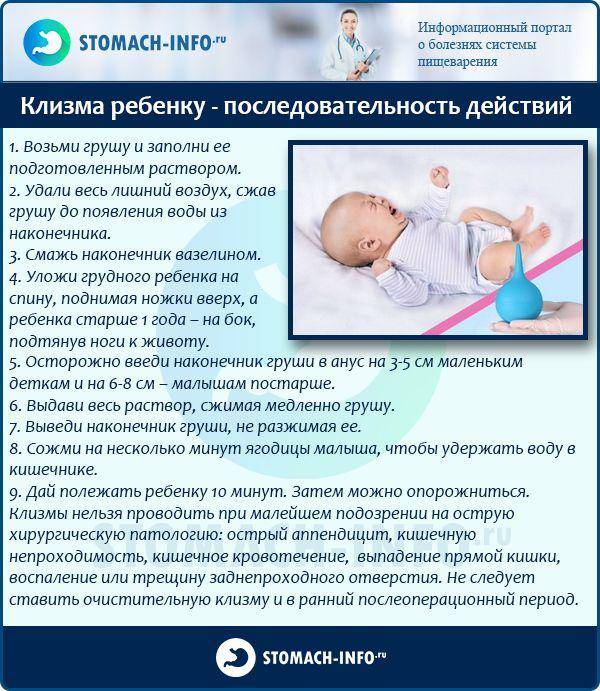
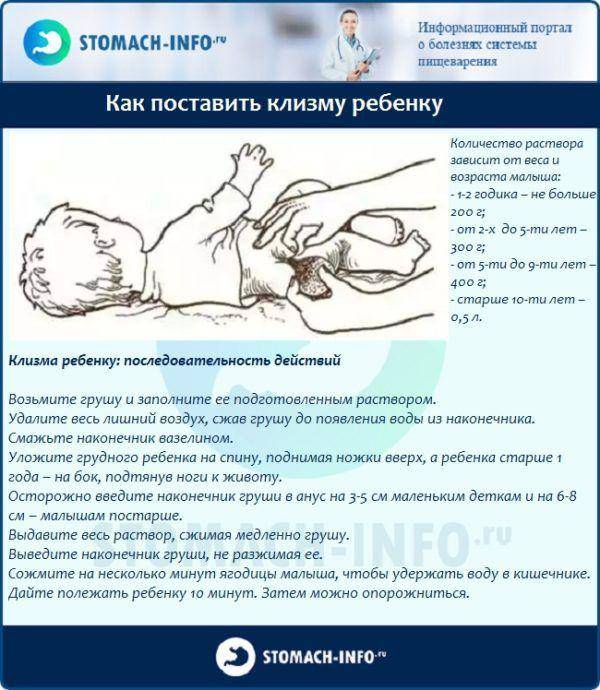
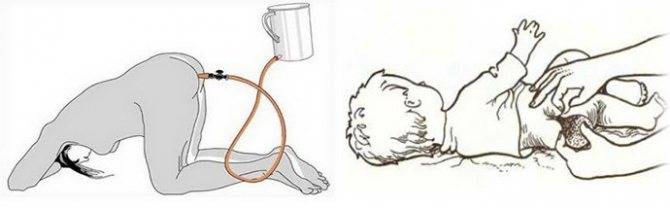
Порядок проведения очистительной клизмы младенцу
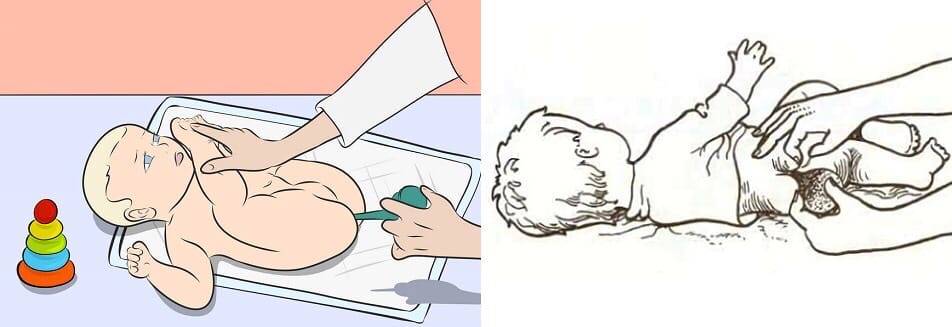
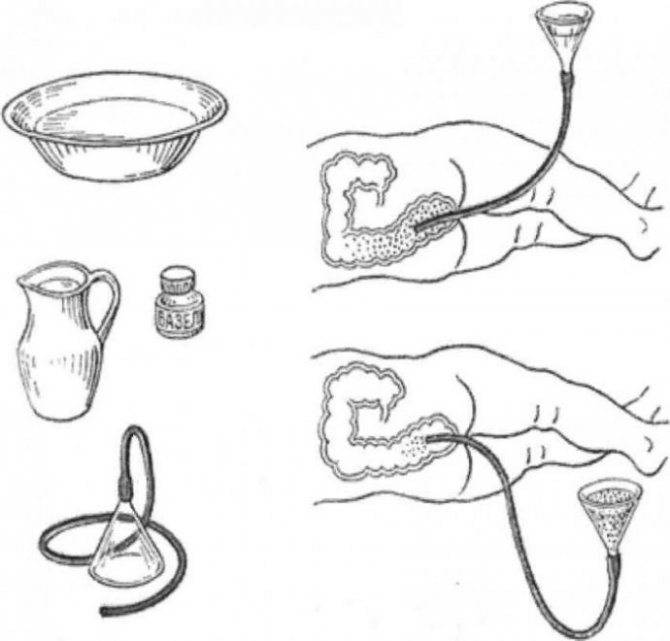
Набрать раствор в спринцовку лучше перед тем, как взять малыша, чтобы не беспокоить его лишний раз. Спринцовку плотно сжать, максимально выпуская воздух. В сжатом положении опустить наконечник в подготовленный раствор. Плавно отпустить резервуар спринцовки, чтобы жидкость набиралась медленно. Если разжать пальцы слишком быстро, наберётся лишний воздух.
Смазать наконечник спринцовки подготовленным для этого кремом или вазелиновым маслом.
Уложить малыша на одну из подготовленных впитывающих пелёнок. Для процедуры подойдут два положения. Предпочтительно — на левый бочок, слегка подогнув ножки к животику. Это оптимальная позиция для клизмования. Можно положить и на спину, приподняв одной рукой ножки вверх и также чуть прижав к животику.
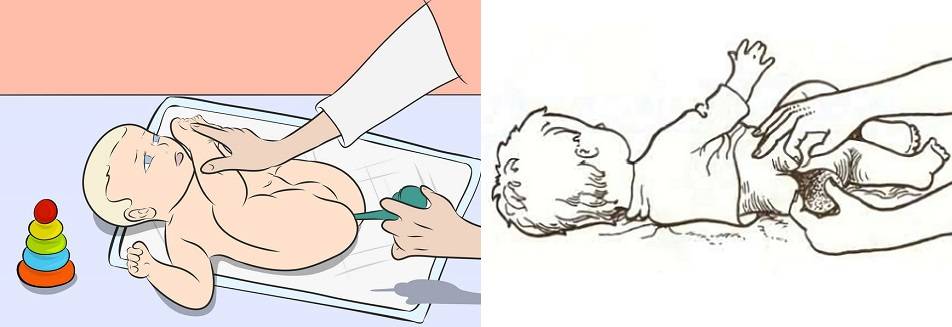
Свободной рукой взять спринцовку, наклонить её слегка, чтобы раствор внутри перелился к носику. Указательным и большим пальцами другой руки раздвинуть ягодицы малыша. Наконечник спринцовки вводится в анус на расстояние 1,5 — 2 см.
Плавным сжатием резервуара спринцовки раствор медленно вводится в кишечник.
Спринцовку вынуть аккуратно, в сжатом состоянии.
После введения раствора ягодицы ребёнка 1 — 2 минуты подержать плотно сомкнутыми, чтобы жидкость не вылилась сразу.
Накрыть малыша второй впитывающей пелёнкой и ожидать эффекта. Обычно дефекация после клизмы наступает в течение 5 — 15 минут.
Как часто можно делать клизму ребенку?
Если малыш страдает от запоров, прежде всего нужно

При частых запорах обратитесь к специалисту
устранить причину. Проследите, какие изменения произошли в рационе за последнюю неделю. Возможно, ему не подошла новая смесь или продукт из прикорма. Если малыш на грудном вскармливании, маме нужно пересмотреть свое питание.
Педиатр может назначить крохе сдачу анализов, с помощью которых легче выяснить причину запоров. Это может быть недостаток ферментов, незрелость кишечника или более серьезные заболевания.
Устраняя симптом, вы можете запустить заболевание, которое его вызвало.
Частое применение клизмы может привести к раздражению сфинктера и ануса, усилению запоров. Также вымывается естественная микрофлора кишечника. Поэтому не рекомендуется применять процедуру чаще чем 1 раз в месяц.
Не спешите делать клизму вашему грудничку. Если у него не было стула 1-2 дня и его ничего не беспокоит — подождите. Возможно, пища усвоилась или он ел слишком мало. Несмотря на кажущуюся безопасность клизма не так уж безвредна, а в случае если причина запора серьезное заболевание, даже вредна.
Из видео вы узнаете, как правильно ставить клизму новорожденному:
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Задержка стула нередко возникает у детей до года. В первые месяцы жизни происходит становление работы всех систем организма малютки и его приспособление к новым условиям. „Качели“ в питании, пока у мамы развивается стойкая лактация, и адаптация пищеварительного тракта младенца могут привести к нерегулярному стулу. Это не всегда говорит о патологии — это просто этап адаптации. Можно ли делать клизму новорожденному при запоре? Можно. Это один из самых безопасных методов решения проблемы.
Грудному ребёнку ни к чему лишняя лекарственная нагрузка. При послабляющей клизме в организм не попадают никакие медикаменты. Метод основан исключительно на механических воздействиях.
Вводимая жидкость размягчает твёрдый кал, расщепляет его, смазывает и мягко стимулирует слизистую кишечника, активизируя перистальтику (естественные сокращения мускулатуры кишки). Комплекс этих эффектов ведёт к комфортной дефекации.