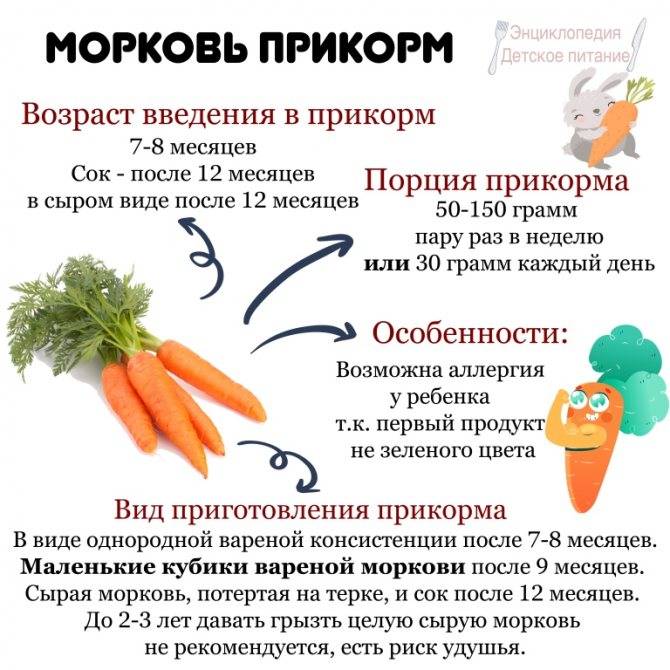
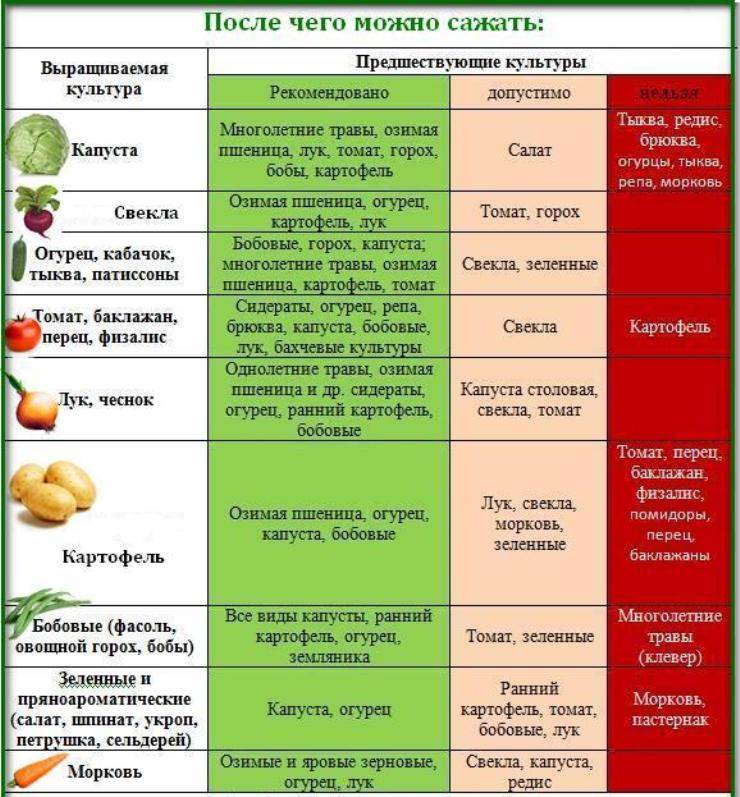
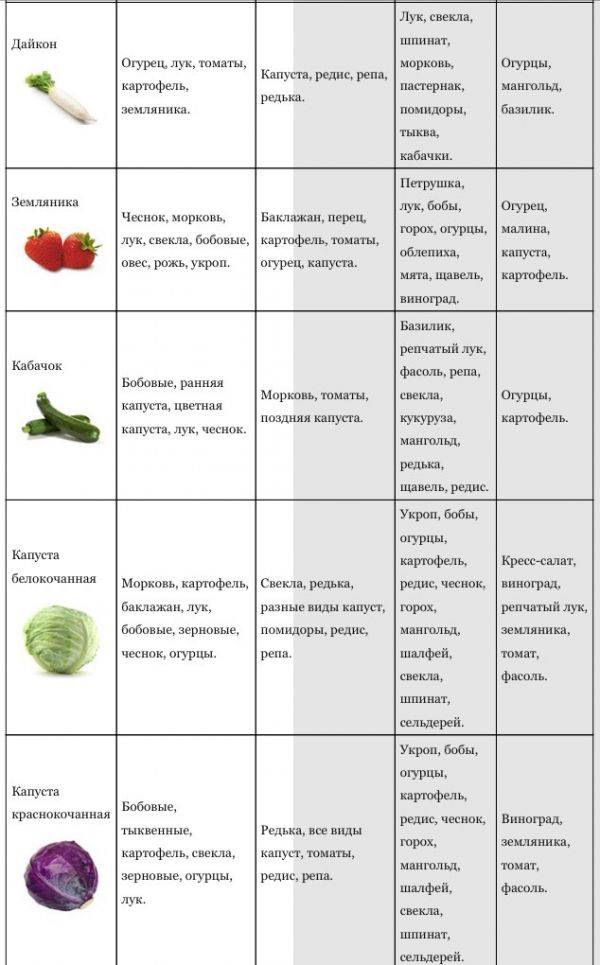
Картофель: полезен ли этот овощ детям?
Если перечислять самые популярные овощи — картофель займет одно из лидирующих мест. Его употребляют практически во всех странах, только сорта его разные. По своему составу его относят к углеводистым овощам, он содержит до 20% и более крахмала (сложный углевод, долго переваривающийся в кишечнике). За счет этого он дает большое количество энергии для потребностей растущего ребенка. Кроме того, в картофеле есть и немного белка, имеющего относительно полноценный состав, много калия и фосфорных солей, кальция и меди. Сырые овощи содержат еще и аскорбиновую и фолиевую кислоту, но в процессе варки теряется до 90% этих соединений. Питание ребенка в раннем возрасте допускает введение картофеля только в объеме не более 30% от всего объема пюре, его добавляют к другим овощам. После года постепенно его можно давать в цельном виде.
Можно сочетать его в первых пюре с кабачками, капустой и тыквой. А вот с рыбными и мясными продуктами он плохо сочетаем, считается, что сложные углеводы и белок дольше усваиваются.
Продукты для очищения кишечника
Продукты для очищения кишечника можно условно отнести к нескольким группам.
Желчегонные – это жиры, которые применяются в натуральном виде, натощак: сало, желток, сливки, сметана, постное масло. Усиливают желчегонный эффект пряности (тмин, кориандр, фенхель).
Натуральный мед эффективен при употреблении в течение нескольких недель. Одноразовый прием меда оказывает послабляющее действие.
Из растительных продуктов для кишечника хорошим очищающим действием обладают соки из овощей, квас домашнего приготовления. Пригодны для этого некоторые минеральные воды, сыворотка молока.

Сухофрукты, хлеб из муки грубого помола, отруби, пшено, грибы, орехи, бобовые и крупяные блюда, свежие и квашеные овощи (капуста, свекла, тыква, огурцы, шпинат) – тоже в ряду очень нужных.
Содействуют очищению, нормализируют дефекацию свежие (не перекисшие) продукты переработки молока, в том числе домашний творог.
Ускоряют перистальтику многие фрукты (в частности, виноград, груши, персики, абрикосы, сливы, крыжовник, дыня); из сладкого – тростниковый сахар.
Полезное воздействие на моторику кишечника оказывают принятые натощак холодные кушанья (заливные, окрошка, свекольник), напитки (стакан воды), мороженое.
Ратуя за многократное питание, нельзя делать его чересчур частым, чтобы свежая пища не смешивалась с полуперетравленной. Оптимальным является питание по режиму: каждый день в одно и то же время.
Какие продукты повышают сахар в крови: список запрещенной пищи при диабете
- Сладости, мед, кондитерские изделия из слоеного теста и рафинированной белой муки – рекомендуется найти им полезную альтернативу – лакомства на основе стевии в умеренном количестве.
- Запрещаются сдоба и хлеб из белой муки. Его можно заменить ржаным или отрубяным, но и в этом случае суточная норма будет составлять примерно 325 г.
- Исключаются из рациона соленые и маринованные овощи, картофель.
- Все магазинные соусы с высоким содержанием сахара, консервантов, жира, перца и соли.
- Сладкие фрукты и ягоды, свежевыжатые соки.
- Цельное и обезжиренное молоко, сгущенное молоко.
- Консервы разного рода, пища быстрого приготовления, фасованные закуски.
- Сиропы (кленовый, кукурузный) и другие легкоусвояемые углеводы.
- Жирные сорта мяса и рыбы, сало, копчености.
- Любые супы с содержанием картофеля и риса, на жирных и крепких бульонах.
Также необходимо полностью исключить из своего рациона продукты, содержащие опасные трансжиры:
- Маргарин.
- Спред.
- Фастфуд.
- Печенье.
- Торты.
- Чипсы.
- Майонез.
- Полуфабрикаты.
Вот какие продукты необходимо исключить при сахарном диабете – ознакомьтесь с перечнем запрещенной пищи, чтобы без труда составить правильное меню. Диета – основное средство, устраняющее симптомы заболевания и позволяющее поддерживать себя в хорошей форме.
Напоминаем о том, что все, что попало в «черный список», нужно навсегда исключить из своего рациона – питайтесь правильно и вам не придется бороться с последствиями собственной слабости. Если вы внимательно посмотрите на еду, которая разрешена, вы увидите компоненты для разнообразной, вкусной и сытной диеты. Это:
- Нежирные мясо, птица, рыба.
- Яйца, морская капуста.
- Разнообразные морепродукты.
- Масло (сливочное, растительное), сыр.
- Грибы.
- Некоторые крупы, плоды, ягоды.
- Овощи – преимущественно зеленого цвета.
Переедание лука
Репчатый лук – это полезный продукт с уникальным составом. Он содержит 12 аминокислот, витамины группы В, С, Е, а также микро и макроэлементы. Лук используют в кулинарии и рецептах народной медицины. Он укрепляет и иммунную систему и положительно влияет на организм.
Злоупотребление растением может навредить человеческому организму. Переедание лука сопровождается такой симптоматикой:
- Нарушение пищеварения.
- Боли в желудке из-за раздражения слизистых оболочек луковым соком.
- Повышение давления.
- Астматические приступы.
- Учащенное сердцебиение.
- Аллергические реакции.
Лук противопоказан при хронических или острых заболеваниях печени, почек, при обострении язвы желудка или двенадцатиперстной кишки
С особой осторожностью его должны употреблять люди с повышенной кислотностью желудка и заболеваниями сердечно-сосудистой системы
Рецепты диеты при дискинезии
Рецепты диеты при дискинезии нужно разделить на несколько подгрупп. В первую очередь, различаются блюда, полезные при дискинезии гипомоторного и гипермоторного типа. Также, существуют некоторые отличия в диете при дискинезии кишечника и желчного пузыря вместе желчевыводящими путями.
Салат из варёной свеклы с морковью – полезен при гипомоторной (гипокинетической) дискинезии кишечника и желчного пузыря, а также желчевыводящих путей.
Ингредиенты: 1-2 свеклы, 2-3-моркови, нерафинированное растительное масло – оливковое, подсолнечное.
Приготовление:
- свеклу и морковь нужно отварить; сначала варится свекла, а затем морковь, потому что свекла варится дольше;
- отварные овощи очищаются и натираются на крупной тёрке;
- салат нужно немного присолить и добавить по вкусу растительное масло.
Тефтели из судака – полезны при всех видах дискинезий кишечника и желчного пузыря, желчных путей.
Ингредиенты: один свежий сырой судак, одно куриное яйцо.
Приготовление:
- мясо рыбы отделяется от костей и пропускается через мясорубку;
- в полученный фарш добавляется яйцо и всё тщательно перемешивается;
- нужно вылепить маленькие тефтельки, приблизительного размера, как грецкий орех;
- поставить на огонь кастрюлю, довести воду до кипени я и посолить;
- положить в кипящую воду тефтельки и варить до готовности, примерно 7 минут;
- приготовленные тефтели можно немного досолить и при желании полить растительным маслом.
Тефтели из судака можно заморозить и готовить по мере необходимости. Тогда время варки увеличивается до 10 минут. К тефтелькам подойдут следующие гарниры – картофельное пюре, гречневая каша. 3.
Запеканка из тыквы с яблоками – хорошо подходит больным гипомоторной (гипокинетической) дискинезией кишечника и желчного пузыря, желчных путей.
Ингредиенты: тыква – 150 грамм, яблоки – 50 грамм, половина белка одного яйца, сахар – одна чайная ложка, сливочное масло – 5 грамм, молотые сухари – одна чайная ложка, сметана – две чайных ложки, молоко – одна столовая ложка, манная крупа – две чайных ложки.
Приготовление:
- тыкву очистить, а затем нарезать вместе с яблоками на маленькие кусочки;
- положить в кастрюльку, добавить немного воды и припустить под крышкой в течение небольшого количества времени до размягчения;
- затем измельчить блендером в густую массу или растолочь толкушкой;
- в полученное пюре добавить молоко и поставить на огонь, довести пюре до кипения и положить манку, затем перемешать пюре;
- затем следует добавить масло и сахар, перемешать;
- пюре следует остудить до тёплого состояния и положить в него белок, который не должен свернуться; всё тщательно перемешать;
- форму для запекания смазать масло и посыпать сухарями;
- выложить туда пюре, выровнять и смазать сверху сметаной;
- выпекать при температуре 170 градусов.
Запеканка из тыквы с яблоками подаётся со сметаной или фруктовым соусом.
Кисель из кураги – это блюдо хорошо готовить для больных гипермоторной дискинезией кишечника.
Ингредиенты: курага – 150 грамм, картофельный крахмал – одна столовая ложка, вода – четыре стакана, сахар – по вкусу.
Приготовление:
- курага промывается и отваривается до готовности в небольшом количестве воды;
- затем нужно слить воду в другую ёмкость и оставить для дальнейшего приготовления блюда;
- курагу протереть через сито, дуршлаг, размельчить с помощью блендера;
- в протёртую курагу добавить слитую жидкость, сахар и оставшуюся воду (необходимо оставить три четверти стакана воды для разведения крахмала);
- крахмал развести в оставшейся воде;
- жидкость с курагой поставить на огонь, довести до кипения и аккуратно влить в неё разведённый крахмал;
- кисель нужно перемешать и сразу же выключить;
- горячую жидкость перелить в ёмкости и употреблять в остывшем виде.
Варенье из яблок на скорую руку – это сладкое блюдо полезно при всех видах дискинезий кишечника и желчного пузыря, желчных путей – гипомоторных (гипокинетических) и гипермоторных (гиперкинетических).
Ингредиенты: яблоки в любом количестве, вода, сахар – по вкусу.
Приготовление:
- яблоки очистить от кожуры, разрезать и почистить внутри;
- нарезать яблоки на маленькие кусочки;
- налить в кастрюлю небольшое количество воды – чтобы немного покрывало дно, положить в кастрюлю яблоки, накрыть крышкой и тушить;
- проверять готовность яблок нужно ложкой: если при надавливании яблоки легко разминаются, то к ним нужно добавить сахар;
- затем всё хорошо перемешивается и кипятится в течение пяти минут;
- после этого кипящая масса быстро перекладывается в стерильные банки, которые нужно быстро закрыть крышками и закатать;
- хранится такое варенье при комнатной температуре.
Свекла при остром панкреатите
Свекла содержит в своем составе множество активных компонентов, которые снимают воспаление. Особенно полезно пюре из свежей свеклы для снятия воспалительного процесса. Ожидаемый эффект достигается благодаря высокому содержанию полисахаридов, органических кислот, витаминов.
Полисахариды представляют собой сложные углеводы, которые легко расщепляются под действием желудочного сока с выделением питательных веществ и энергии. При исследовании выявлена многообразная биологическая активность, в частности, антибиотическая, противовирусная, противовоспалительная, противоопухолевая, антидотная.
Органические кислоты обладают кислотными свойствами, в виде солей или в свободном виде содержатся в составе клеточного сока. Увеличивают выделение слюны, поджелудочного и желудочного сока, обеспечивают необходимый уровень кислотности. В результате усиливается перистальтика кишечника, устраняются застойные явления, угнетаются процессы гниения в кишечнике.
Витамины представляют собой биологически активные компоненты, разнообразного химического строения, которые участвуют в обменных процессах, образовании ферментов. Повышают количество вырабатываемого панкреатина, влияют не только на функции желудка и поджелудочной железы, но и повышают выносливость организма в целом. Повышают прочность капилляров, улучшают клеточное строение, что положительно сказывается на работе всех органов и систем.
Также в состав свеклы входят химические элементы, которые нормализуют обменные процессы в организме, активируют ферменты, принимают участие в гормональном обмене, участвуют в процессе тканевого дыхания.
[], [], []
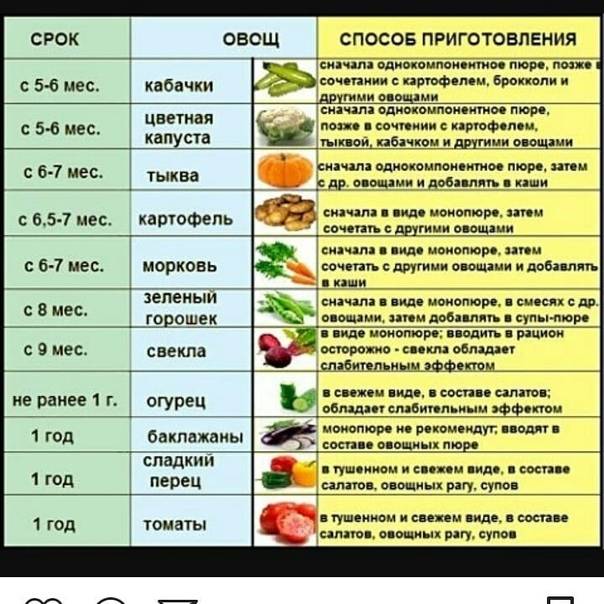
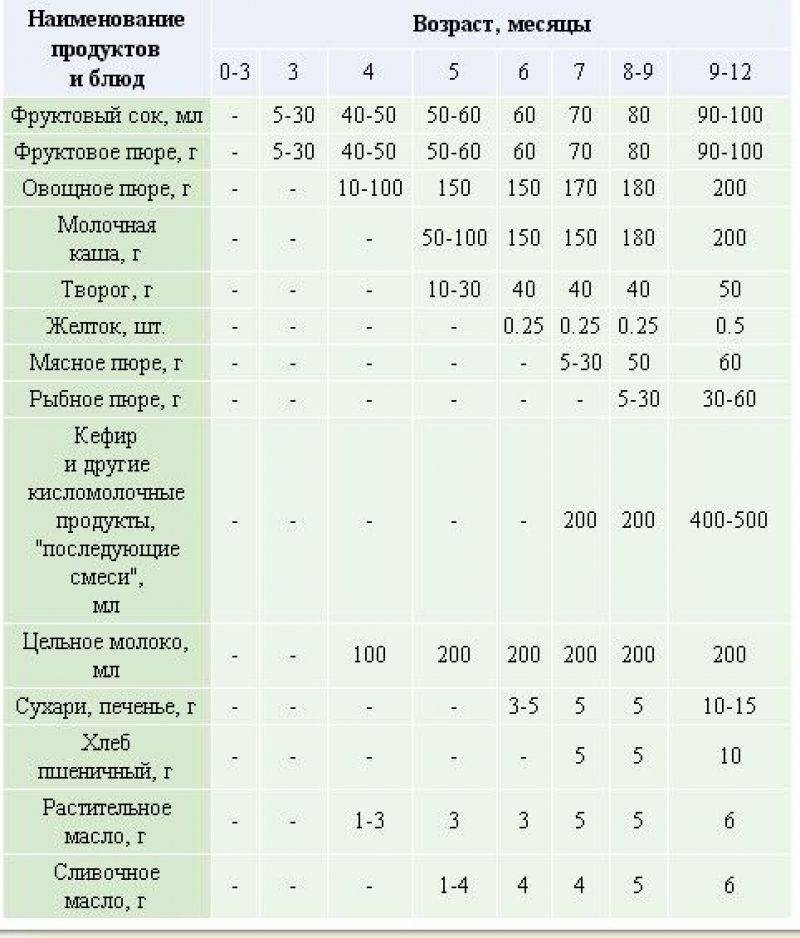
С чего начинать?
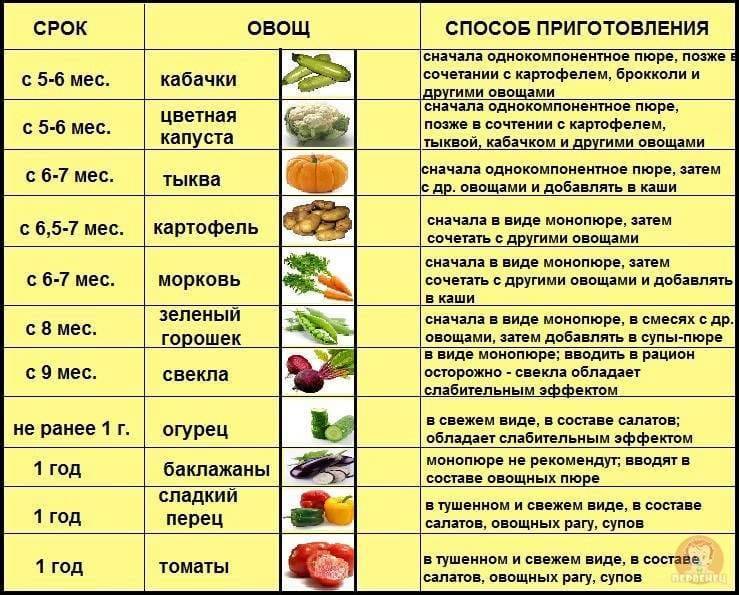
Раньше прикорм начинали с соков и фруктов. Сейчас специалисты советуют вводить в рацион малыша овощи или каши, а уже потом – фрукты. Это объясняется просто: фрукты более сладкие. И ребенок, познакомившись со сладким продуктом, может потом отказаться от более пресных. Если прикорм вводят после полугода – не имеет большого значения, с каши вы его начали или с овощей. На ваш выбор. По традиции первыми вводят овощи. Если у ребенка ранее наблюдались затянувшиеся колики или диатез, врачи рекомендуют начинать прикорм не ранее шести месяцев и только с каш. Овощи и фрукты сильнее влияют на микрофлору и могут вызвать колики, вздутие живота. Первые два месяца вводят только монокомпонентные (состоящие из одного компонента) продукты, потом их можно смешивать.
Правила составления меню
При 1 типе
Самое главное для больных диабетом 1 типа – получать все основные пищевые вещества в том же количестве, что и здоровые люди. Если нет склонности к полноте, то и по калорийности рацион не должен отличаться от нормы. Людям с СД-1 жизненно необходимо знать точно – как много углеводов в их еде.
Усреднённо, одна единица инсулина помогает усвоить 15 г углеводов
Это общность, и каждому человеку с диабетом 1-го типа важно знать своё индивидуальное соотношение инсулина к углеводам. Соотношение может меняться в зависимости от того, как давно у человека диабет, от веса и уровня физической активности
Дозировка инсулина корректируется относительно уровня глюкозы в крови до еды. Если в крови уровень сахара выше целевого уровня, то для его снижения добавляются дополнительные единицы инсулина.
План питания должен включать в себя полезные белки, жиры и небольшое количество сложных углеводов, с низким гликемическим индексом. Лучше всего если белки и жиры будут поступать из растительных источников. Согласно большинству зарубежных рекомендаций при диабете диета наиболее точно и полно представлена в средиземноморском плане питания.
При 2 типе
На данный момент нет однозначных доказательств преимущества какого-то определенного плана питания для людей с сахарным диабетом 1 и 2 типов. Независимо от наличия диабета, рацион всегда должен быть богат некрахмалистыми овощами, цельнозерновыми и минимально обработанными продуктами. Но это не значит, что надо есть всё сырым. Ограничить следует продукты со свободным сахаром, переработанные злаки и мясные полуфабрикаты. Иногда людям с диабетом 2 типа врач может порекомендовать низкоуглеводную диету –самостоятельно на неё лучше не переходить, а проконсультироваться с диетологом.
Рацион в каждом отдельном случае подбирается индивидуально и подразумевает учет общего состояния здоровья, предпочтений в еде, индивидуальных особенностей человека.
Важно! Если люди с диабетом 2 типа соблюдали диету длительное время, им периодически могут понадобиться консультации с диетологом, для актуализации плана питания. В отличие от стиля, план питания – это конкретное руководство, помогающее людям планировать, когда, что и сколько нужно съесть ежедневно, опираясь на рекомендации выбранного стиля
В отличие от стиля, план питания – это конкретное руководство, помогающее людям планировать, когда, что и сколько нужно съесть ежедневно, опираясь на рекомендации выбранного стиля.
Метод диабетической тарелки широко используется в качестве базового руководства по питанию и обеспечивает наглядный визуальный подход для контроля калорийности.
Если вы будете знать, сколько углеводов вы съели, рассчитать правильную дозу инсулина будет намного проще. Как и что правильно считать в соответствии с рационом, вас всегда научат в диабетической школе.
Основные правила введения мясного прикорма
Мы определили, когда можно давать мясо: оно включается в прикорм детей в 6 месяцев в формате специализированного пюре. Готовить его самостоятельно не стоит. Производители детского питания соблюдают действующие требования к стандартам качества и безопасности, а также выпускают продукцию, прошедшую строгий контроль со стороны врачей. В итоге такое мясное пюре гораздо безопаснее и полезнее того, которое Вы приготовите своими руками. Когда Вы начнете вводить мясо в прикорм, нужно будет соблюдать несколько важных правил, от которых зависит здоровье ребенка.
Давайте небольшие порции. Оптимальное количество продукта для первой пробы помещается на кончике чайной ложечки. Давайте ребенку прикорм до кормления грудью или привычной молочной смесью. Это позволит проконтролировать процесс еды, увидеть реакцию малыша на новый продукт. Кроме того, даже если ребенок откажется от мяса, он с удовольствием съест привычную еду. Когда даете мясо грудничку, следите за тем, чтобы между новыми продуктами оставался срок как минимум в две недели: за это время ребенок начнет привыкать к вкусу. Постепенно порции начнут вырастать. Если нет никаких негативных реакций, то уже на следующий день Вы можете дать малышу четверть чайной ложки пюре, затем постепенно повышать размер порции до необходимого. Так прикорм постепенно вытеснит кормление грудью или смесью.
Следите за реакцией. Обязательно наблюдайте за тем, как ребенок будет чувствовать себя во время появления в рационе нового продукта. Чтобы правильно ввести прикорм, не вызывая никаких негативных реакций, стоит выбирать оптимальное количество мясного пюре и немедленно исключать его из меню, если у малыша возникнет сыпь или нарушится пищеварительный процесс. Ему нужно будет дать «отдохнуть» от мяса в течение 1–2 недель, а затем попробовать ввести прикорм с другим сортом. Если и в этом случае возникнут непредвиденные реакции, обязательно проконсультируйтесь со специалистом.
Не используйте приправы. Некоторые родители, попробовав детское питание, полагают, что оно невкусное: в нем нет специй и соли, поэтому оно кажется им пресным. Это нормально. Рецепторы взрослых людей «избалованы» и добавление сахара) может негативно сказаться на вкусах ребенка: в итоге он просто станет отказываться от других продуктов.
Лучшие продукты для кишечника
Пять самых лучших продуктов для кишечника:
- натуральный йогурт;
- цельные зерна, отруби;
- бананы;
- имбирь;
- артишок.
По мнению других диетологов, самыми полезными можно считать и такие продукты:
- яблоки;
- кефир;
- травяные чаи (из укропа, корня одуванчика, крапивы, листьев березы);
- пшено;
- сельдерей, пастернак;
- клюква;
- лук, топинамбур;
- цикорий;
- вода.
Кроме качества продуктов для кишечника, имеет значение, каким способом их обрабатывают, что готовят и как кушают. Правил немного, они несложны.
- Пользуйтесь здоровыми кулинарными рецептами: готовьте в воде, на пару, тушите, запекайте.
- Выбирайте нежирное мясо и рыбу.
Витамин B7 (биотин)
В начале XX века биолог Бетеман отметил у лабораторных крыс атрофию мышц, поражение кожи и выпадение шерсти при кормлении сырым белком куриного яйца в качестве основного источника протеинов. Как только животных перевели на желток, симптомы исчезли.
Выделенное из желтка вещество называли по-разному: биотин, кофермент R, витамин H, витамин B7. Биотин важен для ферментов, участвующих в метаболизме белков, углеводов и жиров. Он также участвует в эмбриональном развитии.
Симптомы дефицита B7
- Выпадение волос
- Тонкие или хрупкие ногти
- Депрессия
- Невропатия
- Судороги
Где содержится биотин: куриная/говяжья печень, лосось, яйца, дрожжи, авокадо, семена подсолнечника и чиа.
Нужное количество биотина синтезируются в норме кишечной микрофлорой. Лишь при дефиците или повышенной потребности в биотине необходимо дополнительное его потребление с продуктами питания или в виде витаминных препаратов.
Литература
- Chiriac A. M. et al. Prevalence of sensitization and allergy to potato in a large population //The Journal of Allergy and Clinical Immunology: In Practice. – 2017. – Т. 5. – №. 2. – С. 507-509.
- Fiocchi A. et al. Sensitization pattern to inhalant and food allergens in symptomatic children at first evaluation //Italian journal of pediatrics. – 2015. – Т. 41. – №. 1. – С. 96.
- Koplin J. J., Mills E. N. C., Allen K. J. Epidemiology of food allergy and food-induced anaphylaxis: is there really a Western world epidemic? //Current opinion in allergy and clinical immunology. – 2015. – Т. 15. – №. 5. – С. 409-416.
- Adkinson Jr N. F. et al. Middleton’s allergy: principles and practice. – Elsevier Health Sciences, 2013.
- Sicherer S. H., Sampson H. A. Food allergy: epidemiology, pathogenesis, diagnosis, and treatment //Journal of Allergy and Clinical Immunology. – 2014. – Т. 133. – №. 2. – С. 291-307. e5.
Суть диеты
Лечебное питание при мочекаменной болезни помогает организму восстановиться и выступает отличной профилактикой. Суть диеты в уменьшении факторов риска, вызывающих формирование камней. К таким факторам относятся: изменение кислотности мочи и снижение ее суточного объема, повышенное содержание в урине кальция, оксалатов, фосфатов и мочевой кислоты, пониженная концентрация цитрата.
Рассмотрим главные постулаты питания, на которых строится диета для выздоровления:
- Жидкость
Для того чтобы суточный диурез был в норме, в день необходимо выпивать не менее двух литров жидкости. Это важный фактор профилактики болезни. Употребление большого количества воды снижает насыщенность мочи камнеобразующими солями. Согласно проведенным исследованиям 2,5 литров воды в день на 40% снижает риск развития патологии. Рекомендуется пить цитрусовые соки. В состав цитруса входят цитраты, повышающие рН мочи и снижающие риск развития болезни.
- Белок
Повышенное употребление белка животного происхождения провоцирует развитие недуга. Кроме того, белок способствует ожирению, которое ассоциировано с мочекаменной патологией. Животный белок повышает концентрацию кальция и мочевой кислоты в моче, снижает содержание цитратов.
- Углеводы
Избыток фруктозы в организме – это риск ожирения, мочекаменной болезни и метаболического синдрома. Вещество вызывает инсулинорезистентность, что провоцирует повышенный уровень мочевой кислоты, и снижение рН мочи.
- Жиры
Питание, богатое жирами не является фактором формирования камней. Но их избыточное употребление связано с ожирением, которое провоцирует конкременты. Люди с ожирением страдают от повышенной концентрации в моче мочевой кислоты, кальция, натрия, оксалатов и сульфатов.
- Соль
Во время лечения необходимо ограничить употребление натрия. Его избыток влечет изменения в количественном и качественном составе мочи. Но с другой стороны, соль увеличивает объем и рН мочи.
- Мочевая кислота
Избыточное употребление пищи с протеинами и пуринами увеличивает риск болезни.
- Высокое содержание пуринов – из рациона необходимо исключить субпродукты, все виды бобовых, консервы, мясные бульоны, мясо, рыбу, пиво.
- Умеренное содержание пуринов – рекомендуется ограничить употребление морской и пресноводной рыбы, мяса, птицы, зернового хлеба и злаков, яиц, кофе, чая, цветной капусты, бобовых и шпината.
- Низкое содержание пуринов – разрешено кушать различные крупы, хлебобулочные изделия, орехи, овощи с низким содержанием пуринов, овощные супы, молочные продукты, безалкогольные напитки.
Диета при мочекаменной болезни у женщин
Мочекаменная болезнь поражает пациентов всех возрастов и пола. Патология возникает из-за нарушений оттока урины и изменения ее состава. Диета при мочекаменной болезни у женщин – это консервативный метод лечения и профилактики, который применяют на всех стадиях и при всех формах поражения. Очень часто у женщин недуг развивается из-за повышенной плотности мочи и ее застоя. Основными симптомами выступают сильные боли при мочеиспускании, кровь в моче, плохое самочувствие. Признаки болезни зависят от того, где расположены камни, сколько их, какое они имеют строение и размер.
Лечебное питание входит в программу выздоровления. Соблюдение диеты предупреждает дальнейшее образование камней и уменьшает размер уже существующих.
Рекомендации по составлению сбалансированного и полноценного рациона:
- Продукты должны содержать витамины и аминокислоты, а их калорийность соответствовать затратам энергии в течение дня.
- Кушать необходимо часто, но небольшими порциями. Переедание категорически противопоказано. Должны быть систематические приемы пищи, то есть режим.
- В течение дня следует поддерживать водный баланс. В день рекомендуется выпивать не менее двух литров воды. Такой объем необходим для нормального выделения мочи.
Отсутствие диеты приводит к серьезным осложнениям. Чаще всего это гидронефроз, нефросклероз, почечная недостаточность. Питание назначается индивидуально для каждого пациента. Та как при составлении диеты учитывается химический состав конкремента и рН урины.
[], [], [], [], [], [], []