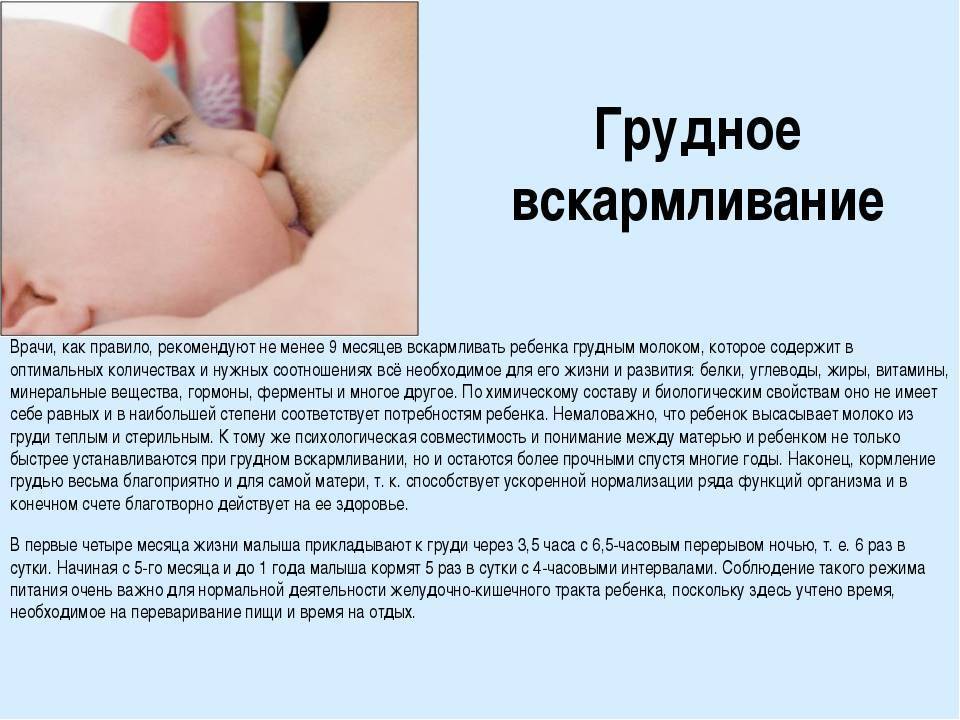
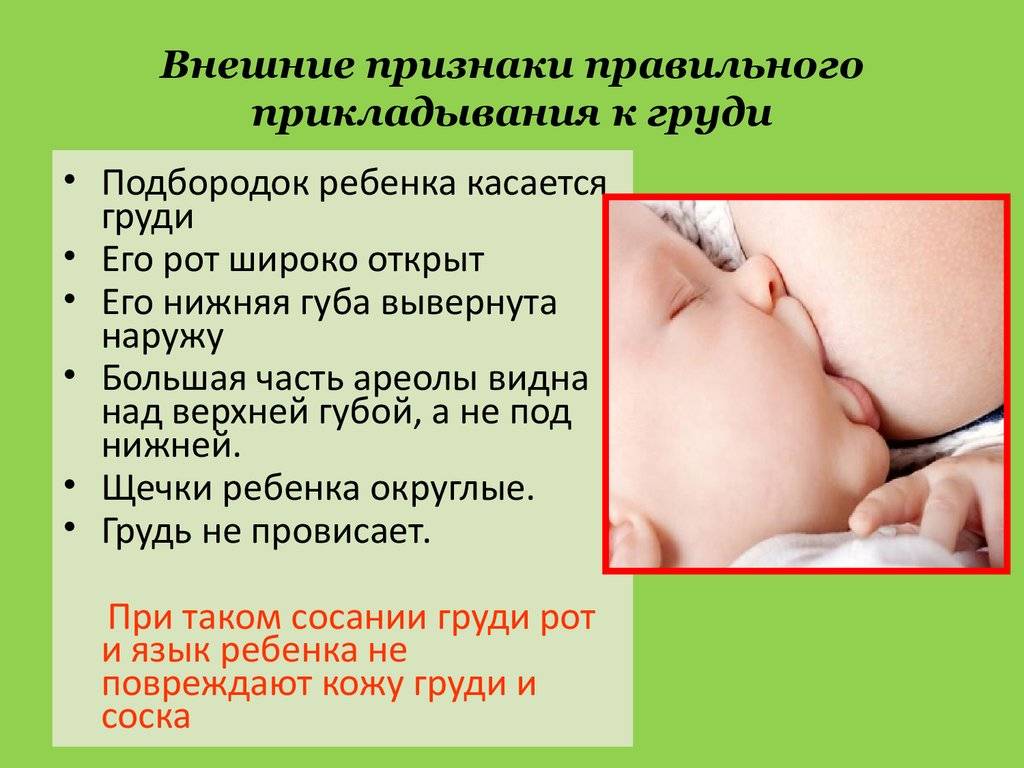
Что будет, если не лечить аденоиды?
Степень нарушения носового дыхания зависит от величины, формы и строения аденоидов, отношения их объема к размеру полости носоглотки.
Затруднение носового дыхания и сон с открытым ртом ведет к недостаточному увлажнению, очищению вдыхаемого воздуха, оседанию микробов и пылевых частиц на слизистой оболочке гортани, трахеи. Во время сна аденоиды отекают из-за нарушения венозного оттока и вызывают выраженное нарушение дыхания вплоть до апноэ (остановка дыхания во сне). Нередко у таких детей отмечается затекание слизи из носоглотки в глотку и гортань, что приводит к длительному кашлю.
Воспаление распространяется в полость носа, формируя ринит и синусит. Затрудненное носовое дыхание при аденоидитах ведет к нарушению памяти и снижению умственной способности, физической активности. У детей отмечается беспокойный сон с ночными страхами, сновидениями, храпом, с эпизодами двигательного беспокойства, энуреза (повышение содержания углекислоты и недостаток кислорода в крови приводит к расслаблению сфинктеров). Ограничение подвижности мягкого неба из-за аденоидов вызывает нарушение речи: дети с трудом произносят носовые согласные звуки, речь у них глухая, отрывистая. Дети с аденоидами, дышащие ртом, находятся в состоянии постоянного кислородного голодания. При длительном течении заболевания возникают нарушения в развитии лицевого скелета: постоянно отвисшая нижняя челюсть становится узкой и удлиненной, твердое небо формируется высоким и узким, нарушается прикус. Эти изменения придают лицу характерный «аденоидный» вид.
Многие авторы указывают на связь аденоидитов с заболеваниями среднего уха. В основе этой взаимосвязи лежит механическая закупорка слуховой трубы (проход между носоглоткой и ухом) увеличенной аденоидной тканью. Частые средние отиты, причиной которых является хронический аденоидит, могут способствовать снижению слуха.
Как восстановить носовое дыхание у младенца?
Если у новорожденного заложен нос, необходимо обратиться к педиатру, который проведет осмотр и объяснит, что делать для устранения непроходимости носовых ходов.
Очищение полости носа
В случае физиологического ринита лекарственные препараты не применяют. Необходимо обеспечить эвакуацию экссудата с помощью аспиратора. Перед использованием прибора следует внимательно изучить инструкцию, чтобы не повредить нежную слизистую малыша. За несколько минут до процедуры рекомендуется закапать 2-3 капли изотонического раствора типа Аквалор Беби. Препарат обеспечит разжижение слизи и размягчение корочек, что повысит эффект аспирации.
Другой способ облегчить носовое дыхание — промывание с помощью ватных турунд. Из ваты скатываются жгутики, которые пропитываются чистой водой или 0,9 % раствором NaCl и помещаются в носовые проходы, после чего их извлекают вращательными движениями вместе со сгустками слизи.
Что лучше не делать, если ребенок не хочет есть
1. Не заставлять ребенка есть до последней крошки.
Иначе он не научится распознавать чувство голода и насыщения. Разрешая малышу прекратить есть, когда он этого хочет, мы учим его лучше понимать свой организм и делать выбор в пользу здоровой еды.
2. Не стоит договариваться, спорить с ребенком или подкупать его, чтобы он ел.
Угрозы, наказания и вознаграждения тоже не лучший способ для этого. Избегайте фраз типа: «Если ты съешь еще 3 ложки, ты получишь десерт.» Это учит его договариться с вами и получать награду за другие вещи. Также, делая десерт вознаграждением, вы придаете ему в глазах ребенка большую ценность по сравнению с другой едой. Это может привести к нездоровому отношению к сладкому.
Следите за своими эмоциями, если вы переживаете, когда ребенок отказывается есть. Возможно, он таким способом добивается вашего внимания и отказывается от еды назло вам.
4. Контролируйте свои ожидания.
Не ждите от маленького ребенка, что он сможет сидеть за столом более 10-20 минут, или в 3 года аккуратно есть столовыми приборами. Многим детям легче кушать ложкой, чем вилкой.
Если вы считаете, что ребенок недобирает вес или медленно растет для своего возраста из-за того, что плохо ест, обратитесь к педиатру.
Ваш малыш малоежка? Что вы пробовали делать, если ваш ребенок не хочет кушать?
Понравиласть статья? Оцените:
Голосов: 13
Диагностика
Диагностика деформаций грудной клетки, как правило, не представляет больших трудностей. На первом плане из инструментальных методов исследования стоит рентгенография, которая позволяет оценить как форму деформации, так и ее степень. КТ грудной клетки позволяет определить не только костные дефекты и степень деформации грудины, но и наличие смещения средостения, сердца, наличие сдавления легкого. МРТ позволяет получить более расширенную информацию, как о состоянии костных тканей, так и мягких тканей и, кроме того, не обладает ионизирующей радиацией.
Функциональные исследования деятельности сердца и легких, такие как ЭКГ, ЭХО- кардиография, спирография позволяют оценить наличие функциональных нарушений и динамику изменений после оперативного вмешательства.
Лабораторные методы исследования назначаются в случае необходимости дифференциации с другими возможными состояниями.
Ребенок не ест фрукты: что делать?
Иногда так происходит, что ребенок отказывается есть фрукты. Не стоит родителям сильно расстраиваться по этому поводу. Как и в случае с овощами, это скорее всего со временем пройдет. Но, можно попытаться ускорить этот процесс:
- Родители сами должны кушать фрукты. Ребенок не сможет устоять, если его родители с удовольствием их употребляют
- Фрукты всегда должны присутствовать на столе. Пусть они будут доступны для малыша в любое время
- Мелко порежьте и уложите кусочки фруктов на красивом блюде
- Добавляйте фрукты во все блюда, где это уместно
- Предложите ребенку пюре из фруктов. Оно может содержать не один фрукт
- Выложите из кусочков фруктов картинку. Ребенок может увлечься

Красивые фрукты
Лечение диспраксии
Лечение диспраксии должно быть комплексным. В зависимости от вида и степени тяжести заболевания, в лечении должны принимать участие неврологи, психологи и логопеды.
Советы родителям:
Поощрять ребенка и помогать ему в приобретении специальных навыков
Хвалить ребенка за любые попытки выполнить действие, не обращая внимание на результат. Обязательно соблюдать режим дня
Ставить перед ребенком ясные и понятные цели.
Лучше начинать с тех действий, которые нравятся самому ребенку.
Быть терпеливым к своему ребенку.
Игры для развития координационных возможностей у детей с диспраксией:
«На ощупь».
(развивает мелкую моторику рук, осязание, тактильную чувствительность).
В непрозрачный мешок из ткани складывают до 10 небольших предметов, предварительно показав их ребенку: ручку, пробку от бутылки, блокнотик, пульт и др. Ребенок на ощупь определяет предметы, находящиеся в мешке.
«Замок».
(развивает моторику мелких мышц кисти, устную связную речь, память и воображение).
Во время проговаривания текста: «На двери висит замок.
Кто открыть его бы смог?
Потянули, покрутили,
Постучали и открыли!»,
происходят ритмичные быстрые соединения пальцев рук в замок, затем ручки тянуться в разные стороны, кисти рук со сцепленными пальцами двигаются от себя – к себе, основания ладоней постукивают друг о друга, пальцы расцепляются, ладони разводятся в стороны. Повторяется несколько раз.
«Чья лошадка быстрее».
(развивает координацию и быстроту движений крупных и мелких мышечных групп, формирует правильную осанку, тренирует внимание, улучшает зрение и слух, координирует движения туловища и конечностей).
Необходимы палочки длиной 20 см, шнурки или куски веревки, игрушечные лошадки или любые другие игрушки.
Дети сидят на стульях и держат в руках палочки, к которым за шнурки привязаны игрушечные лошадки (или другие игрушки) на расстоянии 15-20 шагов. По сигналу, дети начинают наматывать шнурок на палочку, приближая к себе игрушку.
«Поймай мяч».
(развивает внимание, память, приобретаются навыки игры в мяч).
Игроки становятся по кругу. Водящий в центре подкидывает мяч вверх и называет имя игрока. Названный игрок должен поймать мяч. Если мяч не пойман, игрок меняется местом с водящим. Побеждает тот, кто меньше всех был водящим.
Диагноз «диспраксия» может быть поставлен только врачом-педиатром или детским неврологом, психоневрологом. Запишитесь на прием по телефону единого контакт-центра в Москве +7 (495) 775 75 66, воспользуйтесь сервисом к врачу или обратитесь в регистратуру клиники.
Ребенку 2-4 года плохо ест: что делать?
После двух лет у детей наступает такой период, когда они становятся очень осторожными и подозрительными, они начинают всего опасаться, в том числе и новых блюд.

Ребенок подозрительно относится к еде
Такой период длится достаточно долгий промежуток времени. Иногда родителям приходиться ждать до восьми-девяти лет малыша.
Разберемся, что с этим делать:
- Для начала родителям стоит набраться терпения. Не всегда с первого раза малыш захочет пробовать новое блюдо, это может занять до двадцати попыток. Если с двадцатого раза малыш не захотел пробовать новое блюдо, следует сделать перерыв, а в это время можно вводить в рацион малыша другие кулинарные шедевры
- В этом возрасте уже четко проявляются кулинарные предпочтения. Не стоит пренебрегать этим. Предложите ребенку право выбора. Спросите у него, чего бы ему хотелось покушать, но это не значит, что следует идти на поводу у малыша и кормить его исключительно конфетами
- Не следует заставлять ребенка есть. Это может вызвать отрицательное отношение к еде, и особенно к предлагаемому блюду
- Предлагайте ребенку поучаствовать в приготовлении пищи. Дети охотнее едят блюда, приготовленные самостоятельно
- Обязательно соблюдайте режим. Ребенок должен четко знать, когда завтрак, а когда обед
- Избегайте перекусов у малышей. Дайте ему время проголодаться
- Следует помочь ребенку сконцентрироваться исключительно на еде. Необходимо выключить телевизор, убрать все посторонние звуки, без надобности не разговаривать с малышом
- Не поощряйте за съеденную еду сладостями. Ребенок не должен наблюдать такую связь. Лучше предлагать небольшой, но здоровый десерт после каждого приема пищи
- Учите ребенка культуре питания на своем примере. Если есть возможность, садитесь за обеденный стол всей семьей, употребляйте пищу с удовольствием
- Можно подойти творчески и попытаться заинтересовать малыша приготовленным блюдом. Следует красиво украсить тарелку для малыша, придумать название блюду, возможно даже рассказать красочную историю про него

Красиво украшенное блюдо для малыша
Симптомы хронического аденоидита и гипертрофии аденоидов
- Частый затяжной насморк
- Заложенность носа, вплоть до полного отсутствия носового дыхания
- Вследствии предыдущего симптома ребенок часто дышит с открытым ртом днем или во время сна
- Кашель, в том числе сухой ночной (вследствии стекания слизи по задней стенке глотки)
- Храп во время сна
- Снижение внимания и быстрая утомляемость в связи с недостатком получения кислорода при носовом дыхании
Можно ли «махнуть рукой» на эти симптомы?
Даже неосложненную форму хронического аденоидита нельзя оставлять без внимания, кислородное голодание которое формируется на фоне затрудненного носового дыхания или дыхания через рот, проявляется снижением возможностей памяти, усидчивости, внимания, обучаемости. Ребенок становится раздражительным, капризным, быстро устает. Иммунная система, находится в постоянном напряжении хронического воспаления, в результате чего появляется симптом естественного иммунодифицита, из-за истощения клеточных элементов иммунной системы и ребенок становится ослабленным, часто болеющим. При большой степени гипертрофии может измениться лицевой скелет, формируется так называемый «аденоидный» тип лица с вытянутой нижней частью скелета, изменением прикуса, приоткрытым ртом.
Кроме этого мы боимся формирования осложнений
Осложнения при хроническом аденоидите и гипертрофии аденоидов:
- Острый средний отит
- Экссудативный отит (так называемый «немой» отит, когда при отсутствии боли происходит снижение слуха из-за накопления жидкости за барабанной перепонкой)
- Стойкая кондуктивная тугоухость
- Частые ангины
- Трахеит, бронхит
- Гайморит, этмоидит, синусит
Симптомы прорезывания зубов у детей
Признаки прорезывания зубов у грудничков можно наблюдать уже за 3-5 дней до момента прорезывания. Продолжаются симптомы вплоть до того момента, когда коронки зубов покажутся сквозь слизистую оболочку десны. Основные симптомы прорезывания зубов у грудничков –
- покраснение и отек десны в месте прорезывания,
- раздражительность,
- плохой сон,
- плохой аппетит, отказ от приема пищи,
- ребенок старается кусать все что придется, стараясь унять зуд в деснах,
- повышенное слюноотделение и слюнотечение,
- сыпь и раздражение в области рта и подбородка, а также на груди (возникают из-за слюнотечения изо рта).
→ Гомеопатические препараты при прорезывании зубов → Обезболивающие гели для местного применения
Дополнительные признаки прорезывания зубов у детей:
- Сколько держится температура при прорезывании зубов у детей – у большинства детей прорезывание зубов не приводит к повышению температуры. Высокая температура обычно является следствием какого-либо сопутствующего воспалительного процесса, несвязанного с прорезыванием зубов. Например, она может повыситься на фоне ОРВИ, либо на фоне герпетического стоматита полости рта (для последнего характерны симптомы, описанные ниже).
Стоит внимательно осмотреть слизистую оболочку полости рта ребенка на наличие – 1) мелких пузырьков, заполненных прозрачной или мутной жидкостью, 2) мелких эрозий, окруженных воспаленной ярко-красной слизистой оболочкой, 3) ярко-красных воспаленных десен. У ребенка 1 года жизни постепенно исчезают антитела к вирусу герпеса, полученные от матери в период беременности, а травма слизистой оболочки прорезывающимися зубами является пусковым фактором развития вирусного стоматита.
- Гематомы на слизистой оболочке десен (рис.8) – у некоторых детей за 2-3 недели до прорезывания на десне может появиться шишка, заполненная прозрачной или синюшной жидкостью. Это не говорит о воспалении или какой-то патологии, и обычно не требует вмешательства (только если это образование достигло слишком больших размеров – проводится небольшой разрез с целью выпустить кровянистую жидкость).
Кашель и рвота при прорезывании зубов – при прорезывании зубов наблюдается повышенное слюноотделение, и если ребенок наглотался слюны, то такие симптомы могут присутствовать. Если рвота возникла на фоне высокой температуры или нарушении стула (диареи), то прорезывание зубов тут не причем. В этом случае стоит сразу заподозрить ротовирус, и срочно вызывать домой педиатра.
Важно: еще раз повторим, что высокая температура, рвота и диарея – никак не могут быть связаны с прорезыванием зубов. Их причинами является интоксикация организма на фоне сопутствующего инфекционного процесса (грипп, ОРВИ), ротовирусной инфекции
В этих случаях обязательно нужно вызвать педиатра.
Если вы обнаружили на слизистой оболочке полости рта ребенка герпетические высыпания (пузырьки, эрозии), либо все десны имеют ярко-красный цвет, то это характерно для герпетического гингиво-стоматита. В этом случае лучше вызывать детского стоматолога из детской стоматологической поликлиники по месту жительства, т.к. педиатры в большинстве случаев не знают, что существуют несколько форм стоматита, каждая из которых лечится по-разному.
Воронкообразная деформация грудной клетки (впалая грудь)
Воронкообразная деформация грудной клетки (впалая грудь) на сегодняшний день является наиболее распространенной деформацией грудной клетки и встречается в 1 случае из 400 новорожденных. Килевидная деформация, как вторая наиболее распространенная форма деформации, встречается в 5 раз реже, чем воронкообразная грудная клетка.
Этиология развития воронкообразной деформации
Существует несколько теорий, объясняющих развитие этой деформации, но до конца этиология остается неясной. Некоторые авторы считают, что развитие воронкообразной деформации может быть связано с чрезмерно быстрым ростом реберного хряща, который вытесняет грудину кзади. Аномалии диафрагмы, рахит, или повышенное внутриматочное давление также предположительно способствуют смещению задней части грудины. Частое ассоциация воронкообразной деформации с другими заболеваниями опорно-двигательного аппарата, такими как синдром Марфана, дает возможность предполагать, что в определенной степени деформации обусловлены аномалиями соединительной ткани. Генетическая детерминированность встречается также у 40% пациентов с килевидной деформацией.
Клинические проявления
Воронкообразная грудная клетка может проявляться как в виде небольшого дефекта, так и выраженного дефекта, при котором грудина доходит почти до позвонков. Возникновения дефекта является результатом 2 факторов: (1) степенью задней ангуляции грудины и степенью задней ангуляции реберного хряща в зоне прикрепления ребер к грудине. Если же, кроме того имеются дополнительно ассиметрии грудины или хрящевые ассиметрии, то в таком случае оперативное лечение становится более технически сложным.
Воронкообразная деформация возникает, как правило, при рождении или вскоре после рождения. Деформация часто прогрессирует, и глубина вдавления увеличивается по мере роста ребенка. Впалая грудь чаще встречается у мужчин, чем у женщин, в соотношении 6:1 Впалая грудь может сочетаться с другими врожденные аномалиями, включая аномалии диафрагмы. У 2% пациентов, впалая грудь связана с врожденными аномалиями сердца. У пациентов с характерным габитусом тела, можно предположить диагноз синдром Марфана.
Существует несколько методов количественной оценки тяжести деформации при воронкообразной груди, которые обычно включает измерения расстояния от грудины к позвоночнику. Возможно, наиболее часто используемым методом является метод Халлера, который использует отношение поперечного расстояния до переднезаднего расстояния, полученные на основании КТ. В системе Haller, оценка 3,25 или выше свидетельствует о тяжелом дефекте, который требует хирургического вмешательства.
Воронкообразная грудь вообще не оказывает особого физиологического воздействия на младенцев или детей. Некоторые дети испытывают боль в области грудины или реберного хряща, особенно после интенсивных нагрузок. У других детей возможно сердцебиение, что может быть связано с пролапсом митрального клапана, который обычно имеет место у пациентов со впалой грудью. Некоторые пациенты могут чувствовать шум движения крови, который связан с тем, что легочная артерия находится близко к грудине и во время систолы пациент может отмечать шум выброса крови.
Иногда у пациентов с воронкообразной грудью встречается астма, но отмечено что деформация не оказывает явного влияния на клиническое течение астмы. Воронкообразная деформация оказывает влияние на сердечно-сосудистую систему и наблюдения показали, что после оперативной коррекции деформации происходит значительное улучшение функций сердечно-сосудистой системы.
Возможные травмы
Несколько возможных травм могут возникнуть в результате падения, в том числе:
Сотрясение
Врач должен оценить травмы головы при сотрясении мозга.
Сотрясение представляет собой тип травмы головы, что обычно происходит, когда удар по голове заставляет мозг получать толчок внутри черепа. Трудно обнаружить сотрясение мозга у малыша, потому что они не могут описать свои симптомы.
Признаки сотрясения мозга у младенца включают:
- потеря сознания
- безутешный плач
- рвота
- избыточная сонливость
- длительные периоды тишины
- отказ от еды
- временная потеря недавно приобретенных навыков
- раздражительность
Повреждения мягких тканей.
Скальп — это кожа, покрывающая голову, и она содержит много мелких кровеносных сосудов. Даже незначительный разрез или травма могут обильно кровоточить, поэтому повреждение может выглядеть более серьезным, чем есть.
Иногда, внутренняя гематома под скальпом может привести к отеку на голове ребенка, что может длиться несколько дней.
Перелом черепа
Череп — это кость, которая окружает мозг. Возможен перелом черепа, при падении с высокого места.
Младенцы с переломом черепа могут иметь:
- вдавленная область на голове
- прозрачная жидкость, вытекающая из глаз или ушей
- синяки вокруг глаз или ушей
Немедленно отведите ребенка в отделение скорой помощи, если у него есть какие-либо из этих признаков.
Мозг — это тонкая структура, которая содержит много кровеносных сосудов, нервов и других внутренних тканей. Падение может повредить эти структуры, иногда сильно.
У родителей мощная интуиция
Если что-то кажется неправильным с ребенком, важно понять это, чтобы обратиться к врачу. Всегда лучше быть в безопасности и следить за тем, чтобы не было серьезных травм
Хронический панкреатит у детей
Подрастая, ребенок может обрести вредные пищевые привычки. Пристрастие к сладкому и газированным напиткам способствуют развитию хронического панкреатита. Сказывается также неравномерный режим питания, который, к сожалению, типичен для большинства школьников. Среди причин хронического панкреатита у детей также значатся кишечные паразиты (глисты), отравления, травмы и инфекционные заболевания.
Хронический панкреатит обнаруживается только в момент обострения, между обострениями проявлений заболевания нет. Спровоцировать обострение может прием вредной пищи, лекарств (особенно при самолечении), болезнь.
Симптомы хронического панкреатита в период обострения:
- боль. У маленьких детей боль распространяется по всему животу или концентрируется возле пупка. У детей старшего возраста боль сосредотачивается в верхней части живота и может отдавать в спину;
- тошнота и рвота (более часто наблюдаются у детей старшего возраста);
- снижение аппетита;
- нарушения стула (понос и запор могут чередоваться);
- общее плохое самочувствие, плаксивость, быстрая утомляемость, сонливость.
Эффективные методы лечения аденоидов у детей
Существует два способа лечения детей — хирургический и консервативный. Способы лечения назначаются только ЛОР-врачом, исходя из стадии разрастания вегетаций и состояния ребенка.
Лечить аденоиды консервативным методом значит применять лекарственные средства в комплексе с физиопроцедурами. Комплексный подход — залог эффективности лечения аденоидов. Врач назначает сосудосуживающие капли и противомикробные препараты.
Рекомендуется промывать нос с помощью раствора фурацилина, протаргола, риносепта и других лекарственных препаратов. Не возбраняется лечить аденоиды у детей народными средствами: для промывания отлично подойдут отвары ромашки, коры дуба, зверобоя, череды, хвоща и тд.)
Чтобы закрепить эффект от лечения, рекомендовано проводить физиотерапевтические процедуры: УФО, УВЧ, электрофорез и др.
Параллельно стоит принимать антигистаминные средства и витаминные комплексы. Детям с разросшимися аденоидными вегетациями рекомендуется посещать наши черноморские курорты.
Почему дети мало едят?
Когда дело касается пищевых привычек, мы не можем предсказать, как будет есть наш ребенок. Особенно, когда малыш уже подрастает. Некоторые дни он может ничего не есть, а в другие дни вам будет казаться, что он кушает весь день. Такие периоды пищевого поведения вы можете наблюдать, начиная с 2 лет. Ребенок может есть одну и ту же еду каждый день несколько недель подряд, а потом вдруг сказать, что он ее разлюбил. Количество съедаемой пищи вашим малышом может отличаться от размера порции, съедаемой другим ребенком.
На самом деле такое пищевое поведение вполне естественно для ребенка с 2 до 5 лет
Если ваш малыш мало есть или избирателен в еде, это нормально. Еда — это одна сфера их жизни, в которой они могут проявить свою самостоятельность. Отказываясь есть, ваш малыш учится проявлять свою независимость.
Вы можете наблюдать следующие реакции у ребенка в отношении еды:
- отказ есть продукты определенного цвета или текстуры
- выбор одних и тех же блюд ежедневно
- нежелание пробовать новые продукты
- потеря интереса к еде, которую любил до этого
- требование, чтобы мама кормила его из ложки
Вы не можете заставить свое чадо есть. Но вы можете предлагать ему полезную и питательную еду, показывать на своем примере здоровые пищевые привычки и создавать располагающую к приему пищи атмосферу. Также помните, что не стоит беспокоиться, если ребенок полон энергии, набирает вес в соответствии с нормами, не жалуется на свое самочувствие и ваш педиатр подтверждает, что малыш здоров.
Ребенок в год плохо ест: что делать?
Причины по которым ребенок данного возраста может плохо есть следующие:
Начало болезни
Обратите внимание на общее состояние ребенка
Период после болезни. Дайте возможность организму малыша восстановиться
Продолжают прорезываться зубы
Воспаленные десна мешают малышу хорошо покушать
Ребенок не успел проголодаться. Исключите перекусы. Побаловать ребенка вкусненьким можно практически сразу после основного приема пищи
Внешние факторы. К примеру, жарким летом больше хочется пить, но не есть
Возможно по каким-либо причинам сбился режим малыша. Следует в обязательном порядке его наладить
Ребенку не нравится еда, которую вы предложили. У него уже формируются вкусовые предпочтения
Ребенку может надоедать однообразная пища. Следует предлагать малышу разнообразную, сбалансированную еду

Ребенок плохо ест — надоела однообразная еда
Что делать маме в случае, когда ребенок плохо ест, напрямую зависит от причин такого поведения. Иногда будет достаточно красиво украсить блюдо, предлагаемое малышу.
В случае, если мама не может разобраться в причинах снижения аппетита у малыша, в обязательном порядке следует обратиться к специалисту.