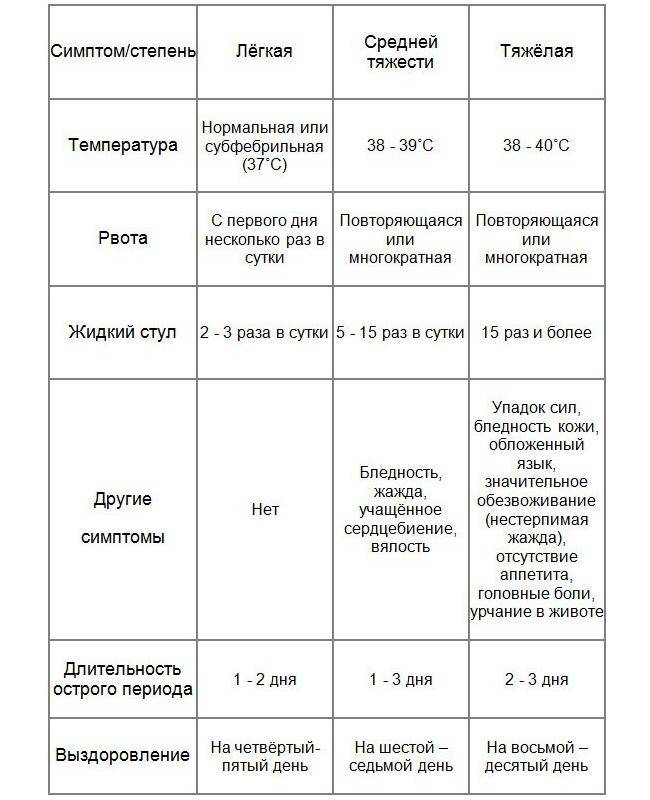
Лечение
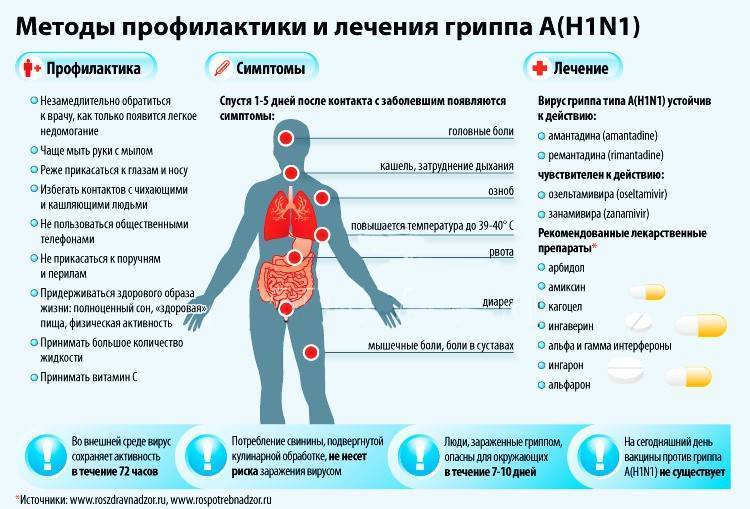
Фактически единственным препаратом, способным разрушить вирус гриппа, является озельтамивир, коммерческое имя — тамифлю. Теоретически есть еще одно лекарство (занамивир), но оно используется лишь ингаляционно, да и шансов увидеть его в нашей стране немного.
Тамифлю реально разрушает вирус, блокируя белок нейраминидазу (ту самую N в названии H1N1).
Тамифлю не едят все подряд при любом чихе. Это и недешево, и побочных явлений много, да и смысла не имеет.
Тамифлю используют тогда, когда болезнь протекает тяжело (признаки тяжелой ОРВИ врачи знают). Или тогда, когда даже легко заболевает человек из группы риска — старики, астматики, диабетики (кто относится к группам риска, врачи тоже знают).
Суть: если показано тамифлю, то показано как минимум наблюдение врача и, как правило, госпитализация. Неудивительно, что, с максимально возможной вероятностью, тамифлю, поступающий в нашу страну, будет распределяться по стационарам, а не по аптекам (хотя все может быть).
Эффективность при ОРВИ и гриппе других противовирусных средств весьма сомнительна (это самое дипломатическое из доступных определений).
Лечение ОРВИ вообще и гриппа в частности — это не глотание таблеток! Это создание таких условий, чтоб организм легко с вирусом справился.
Когда нужен врач
Всегда!!!
Но это нереально.
Поэтому перечисляем ситуации, когда врач нужен обязательно:
• отсутствие улучшений на четвертый день болезни;
• повышенная температура тела на седьмой день болезни;
• ухудшение после улучшения;
• выраженная тяжесть состояния при умеренных симптомах ОРВИ;
• появление изолированно или в сочетании: бледности кожи; жажды, одышки, интенсивной боли, гнойных выделений;
• усиление кашля, снижение его продуктивности; глубокий вдох приводит к приступу кашля;
• при повышении температуры тела не помогают, практически не помогают или очень ненадолго помогают парацетамол и ибупрофен.
Врач нужен обязательно и срочно, если наблюдаются:
• потеря сознания;
• судороги;
• признаки дыхательной недостаточности (затрудненное дыхание, одышка, ощущение нехватки воздуха);
• интенсивная боль где угодно;
• даже умеренная боль в горле при отсутствии насморка (боль в горле + сухой нос — это зачастую симптом ангины, которая требует врача и антибиотика);
• даже умеренная головная боль в сочетании со рвотой;
• отечность шеи;
• сыпь, которая не исчезает при надавливании на нее;
• температура тела выше 39 °C, которая не начинает снижаться через 30 минут после применения жаропонижающих средств;
• любое повышение температуры тела в сочетании с ознобом и бледностью кожи.
Фарматека №11 (324) / 2016
Оглавление номера
Опыт применения противорвотных препаратов при острых гастроэнтеритах у детей
9 сентября 2016
ФГАУ «Научный центр здоровья детей» Минздрава РФ, Москва
Представлены результаты применения противорвотных препаратов группы сильнодействующих селективных антагонистов серотонинергических 5-НТ3-рецепторов при ротавирусной инфекции у детей. Полученные данные показали пользу применения противорвотных препаратов данной группы в виде снижения потребности во внутривенной регидратации для детей с острым ротавирусным гастроэнтеритом. Ондансетрон – безопасный и эффективный противорвотный препарат, который может применяться с возраста 1 месяц. Сокращение необходимости во внутривенной регидратации после приема ондансетрона укорачивает длительность госпитализации и тем самым уменьшает стоимость лечения в целом.
Введение
Рвота (и тошнота – субъективное ощущение «боли в желудке», предшествующее рвоте) – один из защитных рефлексов организма, который проявляется насильственным ретроградным изгнанием содержимого желудка через рот. Данные симптомы являются частым проявлением кишечных инфекций. В то же время следует помнить, что возникновение рвоты в комплексе с другими симптомами может говорить о течении определенного заболевания, не всегда связанного с желудочно-кишечным трактом. Рвота служит косвенной причиной большого числа госпитализаций, особенно детей раннего возраста . По данным когортного исследования в США (2004), около 3% обращений в отделение неотложной помощи происходит по причине рвоты, при этом 75% этих визитов среди детей младше 15 лет .
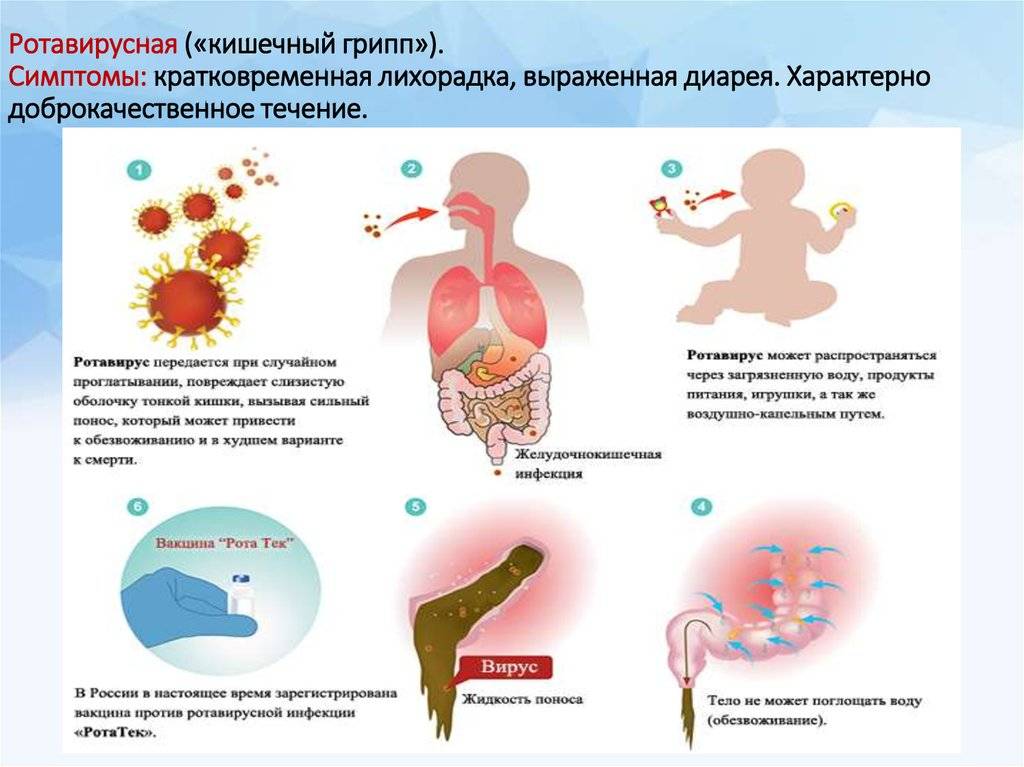
Наиболее частой причиной рвоты у детей являются острые гастроэнтериты (ОГЭ), которые также ассоциируются с болью в животе, диареей и лихорадкой . Это, как правило, самоограниченные инфекции – чаще вирусной этиологии, такой как рота- или норовирус . Рвота встречается в 77% случаев ротавирусной инфекции – РВИ .
Однократная рвота может не иметь последствий. Многократная же в совокупности с диареей может стать причиной быстрого развития обезвоживания и электролитных нарушений. С потерей воды связана и потеря минералов, например натрия, что может приводить к серьезным последствиям, в т.ч. таким, как отек головного мозга. При наличии дисфагии рвота может стать причиной аспирации, а в некоторых случаях и асфиксии. Невозможность восполнения потерь с помощью пероральной регидратации по причине рвоты может приводить к необходимости внутривенной регидратации и госпитализации.
Патогенез синдрома рвоты достаточно сложен. Он контролируется серотонинергическими, дофаминергическими, гистаминовыми и мускариновыми рецепторами. По этой причине и механизм действия многочисленных противорвотных средств (ПРС) различен. Есть антагонисты серотониновых (ондансетрон), гистаминовых (прометазин), дофаминовых (метоклопрамид и триметобензамид) рецепторов . В российских стандартах специализированной медицинской помощи детям (МЗ РФ, 2012) со среднетяжелыми и тяжелыми формами острой кишечной инфекции в качестве антиэметиков рекомендовано два препарата: домперидон и метоклопрамид. По нашим данным, их введение не прекращает серийную рвоту, наблюдаемую при РВИ. Помимо этого метоклопромид обладает редкими побочными эффектами, такими как сонливость, экстрапирамидные реакции, галлюцинации, судороги и злокачественный нейролептический синдром.
Для подавления рвоты на фоне цитостатической, химио- и радиотерапии в отношении пациентов с онкологией применяются препараты группы сильнодействующих селективных антагонистов серотонинергических рецепторов 5-НТ3 (ондансетрон, трописетрон). Ондансетрон безопасен и эффективен в предотвращении и химиотерапии- , и радиационно-индуцированных тошноты и рвоты, а также рвоты у пациентов в послеоперационном периоде. При использовании данных препаратов в этих клинических случаях существует очень низкий риск серьезных побочных эффектов .
Опубликованы результаты мета-анализа 11 статей, в которых оценивалась эффективность ондансетрона, домперидона, триметобензамида, пириламина фенобарбитала, метоклопрамида, дексаметазона и прометазина . Исследователи пришли к выводу, что ондансетрон – единственный ПРС с доказанной эффективностью для снижения частоты рвоты при гастроэнтерите. Другие ПРС не продемонстриров…
Т.В. Вильчанская, М.Д. Бакрадзе, В.К. Таточенко
Правила лечения
1. Тепло одеться, но в комнате прохладно и влажно. Температура 18−20 °С (лучше 16, чем 22), влажность 50−70% (лучше 80, чем 30). Мыть полы, увлажнять, проветривать.
2. Категорически не заставлять есть. Если просит (если хочется) — легкое, углеводное, жидкое.
3. Пить (поить). Пить (поить). Пить (поить)!!!
Температура жидкости равна температуре тела. Пить много. Компоты, морсы, чай (в чай мелко порезать яблочко), отвары изюма, кураги. Если дитя перебирает — это буду, а это нет — пусть пьет что угодно, лишь бы пил. Идеально для питья — готовые растворы для пероральной регидратации. Покупайте, разводите по инструкции, поите.
4. В нос часто капайте-пшикайте солевые растворы.
5. Все «отвлекающие процедуры» (банки, горчичники, размазывание по телу жира несчастных животных — коз, барсуков и т.д.) — классический совковый садизм и опять-таки психотерапия («надо что-то делать»). Парить детям ноги (доливая кипяток в тазик), делать паровые ингаляции над чайником или кастрюлькой, растирать детей спиртосодержащими жидкостями — безумный родительский бандитизм.
6. Если надумали бороться с высокой температурой — только парацетамол или ибупрофен. Категорически нельзя аспирин!
Главная беда в том, что тепло одеть, увлажнить, проветрить, не пихать еду и напоить — это по-нашенски называется «не лечить», а «лечить» — это послать папу в аптеку…
7. При поражении верхних дыхательных путей (нос, горло, гортань) никакие отхаркивающие средства не нужны — они только усилят кашель. Поражение нижних дыхательных путей (бронхиты, пневмонии) вообще не имеет к самолечению никакого отношения. Лекарства, угнетающие кашель (в инструкции написано «противокашлевое действие»), — нельзя категорически!!!
8. Противоаллергические средства не имеют к лечению ОРВИ никакого отношения.
9. Вирусные инфекции не лечатся антибиотиками. Антибиотики не уменьшают, а увеличивают риск осложнений.
10. Все интерфероны для местного применения и для глотания внутрь — лекарства с недоказанной эффективностью или «лекарства» с доказанной неэффективностью.
11. Гомеопатия — это не лечение травами, а лечение заряженной водой. Безопасно. Психотерапия («надо что-то делать»).
Лечение
Фактически единственным препаратом, способным разрушить вирус гриппа, является озельтамивир (в Беларуси, как сообщала БЕЛТА, представлены два препарата озельтамивира с торговыми названиями «Тамифлю» и «Флустоп». — TUT.BY).
Озельтамивир реально разрушает вирус, блокируя белок нейраминидазу (ту самую N в названии H1N1).
Озельтамивир не едят все подряд при любом чихе. Это и недешево, и побочных явлений много, да и смысла не имеет. Его используют тогда, когда болезнь протекает тяжело (признаки тяжелой ОРВИ врачи знают) или когда даже легко заболевает человек из группы риска — старики, астматики, диабетики (кто относится к группам риска, врачи тоже знают). Суть: если показан озельтамивир, то показано как минимум наблюдение врача и, как правило, нужна госпитализация.
Эффективность при ОРВИ и гриппе других противовирусных средств весьма сомнительна (это самое дипломатичное из доступных определений).
Лечение ОРВИ вообще и гриппа в частности — это не глотание таблеток! Это создание таких условий, чтобы организм легко с вирусом справился.
Что такое свищ?
Необходимо отметить, что свищ – это припухлость с отверстием в десне, которое образовалось в процессе патологического процесса. По размерам он может быть от полумиллиметра до нескольких миллиметров, такой как бы прыщик на десне. Часто на этом прыщике в центре бывает желтое пятнышко, отверстие, через которое гнойные массы, воспалительный экссудат отходит от места воспаления наружу. На самом деле, свищ на десне напоминает мини вулкан, и по структуре этот миниатюрный вулкан имеет свое жерло, а через него бьет магма – гной.
Аналогично вулкану, свищ извергается гноем и воспалительным экссудатом. Как можно видеть на фото выше, свищ образовался в результате воспаления корня зуба.
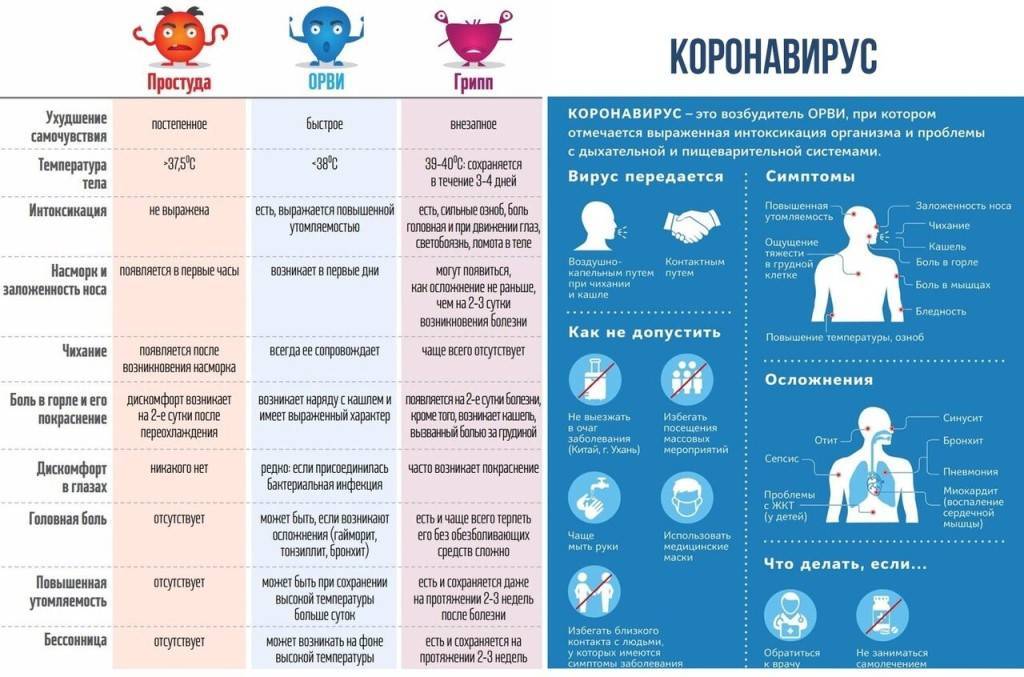
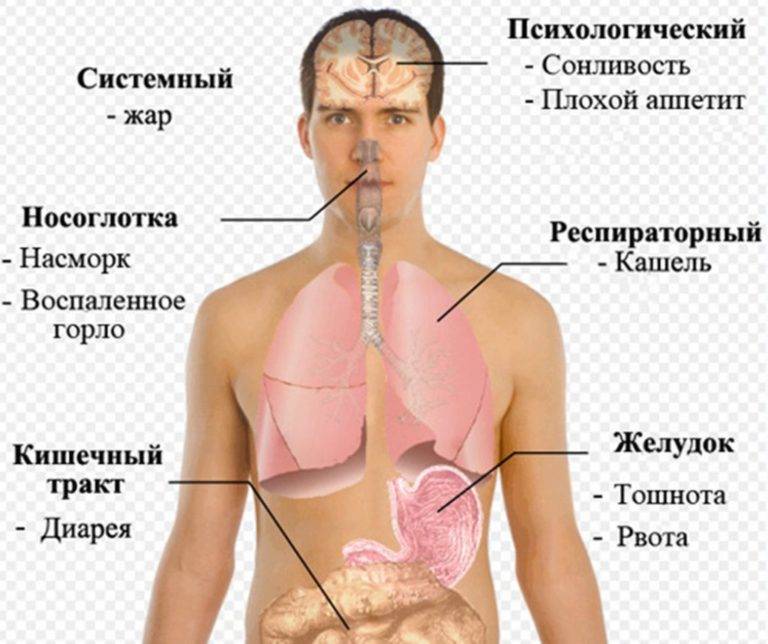
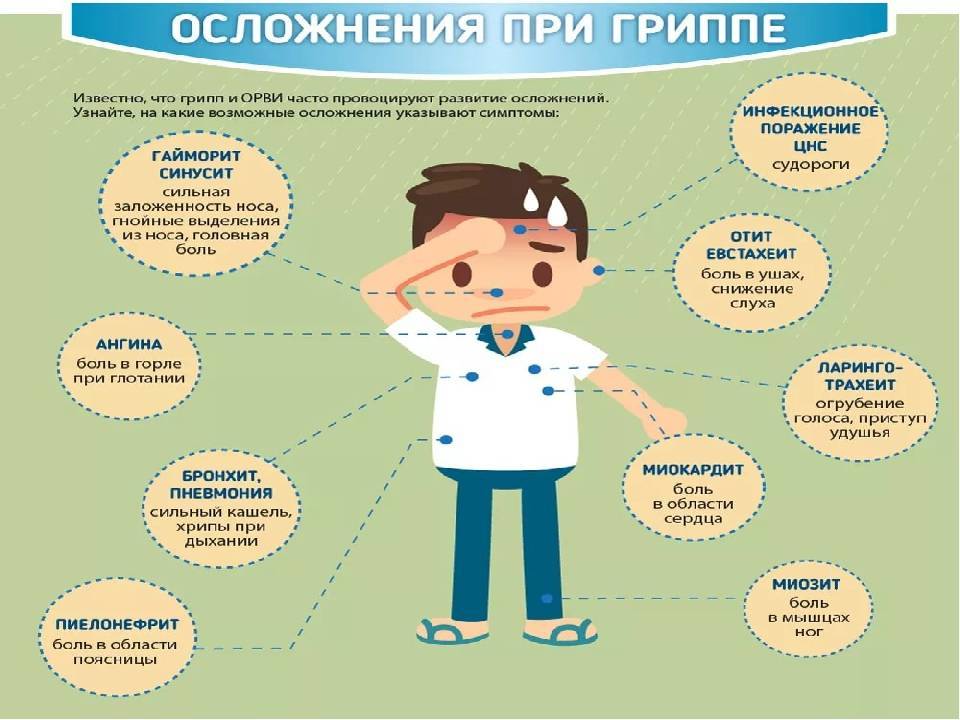
Осложнения ОРЗ (ОРВИ)
Простудные заболевания, за исключением гриппа, редко вызывают осложнения, тем не менее иногда инфекция распространяется на органы грудной клетки, уши или носовые пазухи.
Синусит — инфекция околоносовых синусов — пазух, заполненных воздухом. Это осложнение развивается у 1 из 50 взрослых и детей старшего возраста с симптомами простуды. Проявления синусита включают:
- боль или повышенную чувствительность вокруг носа, глаз, лба;
- заложенность носа и отделяемое из носовых ходов;
- температура до 38оС и выше.
Как правило, синусит проходит спонтанно, однако если симптомы выражены значительно или не исчезают спустя неделю, обратитесь к врачу.
Средний отит — инфекция среднего уха — развивается приблизительно у одного из пяти детей в возрасте 1-5 лет с симптомами простуды. Признаками поражения уха является:
- сильная боль в ухе;
- температура до 38оС и выше;
- гриппоподобные симптомы, такие как выраженное общее недомогание, тошнота и рвота.
Специального лечения средний отит обычно не требует и проходит за несколько дней. Если ребенок проявляет симптомы среднего отита повторно, потребуется обратиться к врачу.
Инфекция грудной клетки — бронхит и пневмония могут возникнуть после простуды, так как в этот период иммунная защита организма временно ослаблена. О развитии этих осложнений можно обычно судить по появлению постоянного кашля с мокротой и одышки (затрудненного и учащенного дыхания). Легкие инфекции проходят самостоятельно в течение нескольких недель, однако нужно обратиться к врачу, если:
- есть сильный кашель;
- держится высокая температура;
- появляются периоды дезориентации или расстройства сознания;
- есть острая боль в груди;
- наблюдается кровохарканье;
- симптомы длятся больше 3 недель.
Симптомы лямблиоза
Лямблий может насчитываться до миллиона на 1 квадратный сантиметр стенки кишечника. Они механически повреждают кровяные тельца (эритроциты), вызывают раздражение нервных окончаний, нарушают процесс всасывания. В результате развивается воспаление. Продукты жизнедеятельности лямблий могут вызвать аллергические реакции.
Лямблиоз может протекать в острой или хронической форме. Симптомы острого лямблиоза могут проявиться через 1-3 недели после инвазии.
Наиболее часто лямблиоз проявляется в виде кишечного расстройства. В некоторых случаях лямблиоз может стать причиной нарушениям работы желчного пузыря и застоя желчи. В случае длительного протекания лямблиоза (особенно у детей) могут наблюдаться невротические симптомы.
Боль в животе
При лямблиозе болит в подложечной области и в области пупка. Боль, как правило, тупая, но в некоторых случаях может быть и острой.
Метеоризм
Повышенное газообразование (метеоризм) обычно сопровождается чувством переполненности желудка. Возможны отрыжка и изжога.
Расстройство стула
Возможны поносы до 3-5 раз в сутки; стул сначала водянистый или пенистый, потом может стать жирным. Поносы могут смениться запорами.
Аллергические проявления
Возможные аллергические проявления лямблиоза:
- крапивница;
- сильный зуд;
- атопический дерматит;
- бронхиальная астма;
- аллергический ринит, конъюнктивит, блефарит и некоторые другие проявления.
Невротические симптомы
При длительном течении лямблиоза (особенно у детей) могут наблюдаться следующие невротические симптомы: слабость, быстрая утомляемость, раздражительность (у маленьких детей – плаксивость), головные боли, головокружения, кардиалгия.
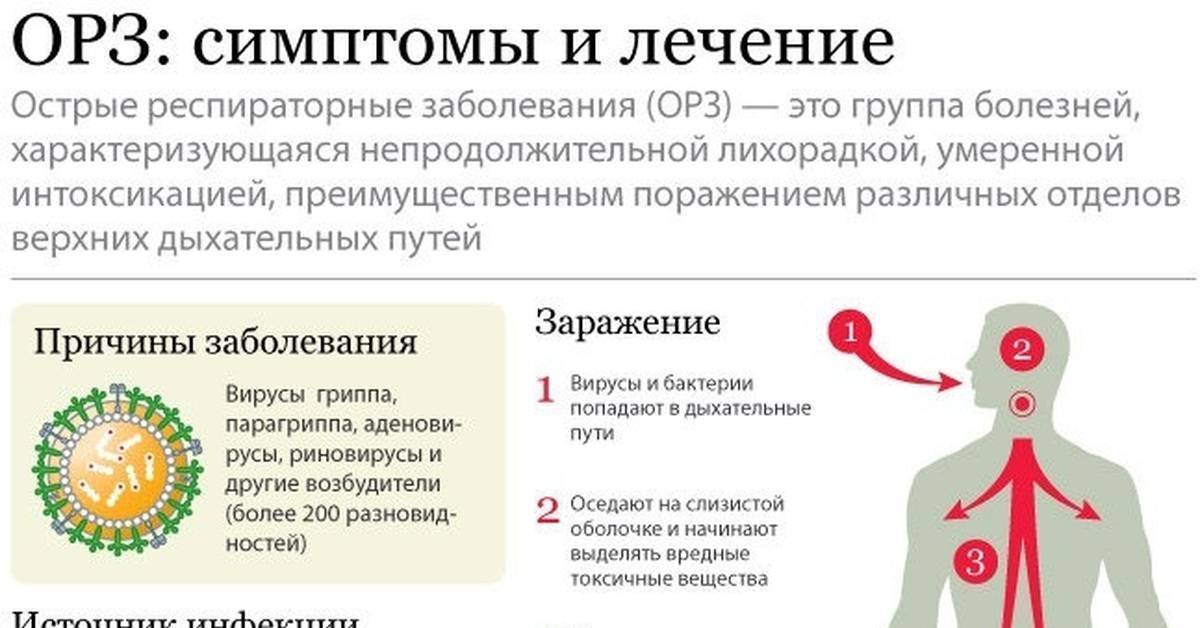
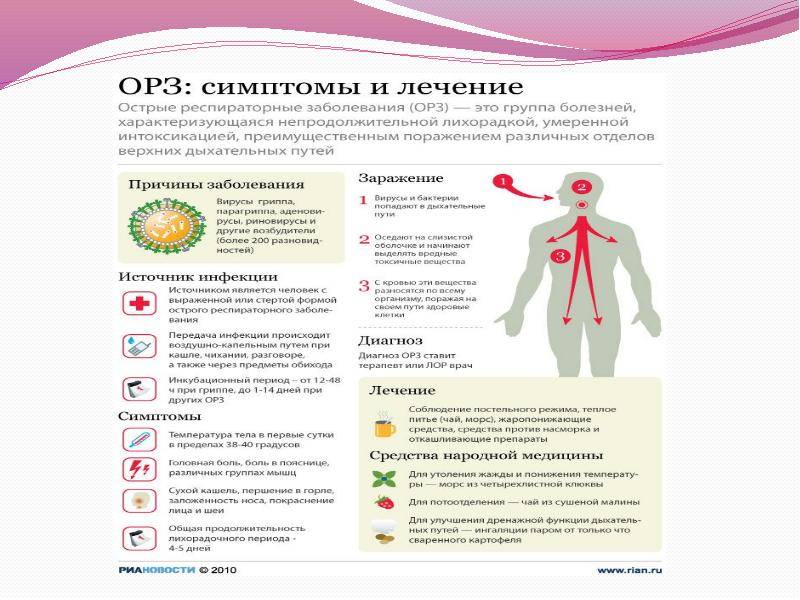
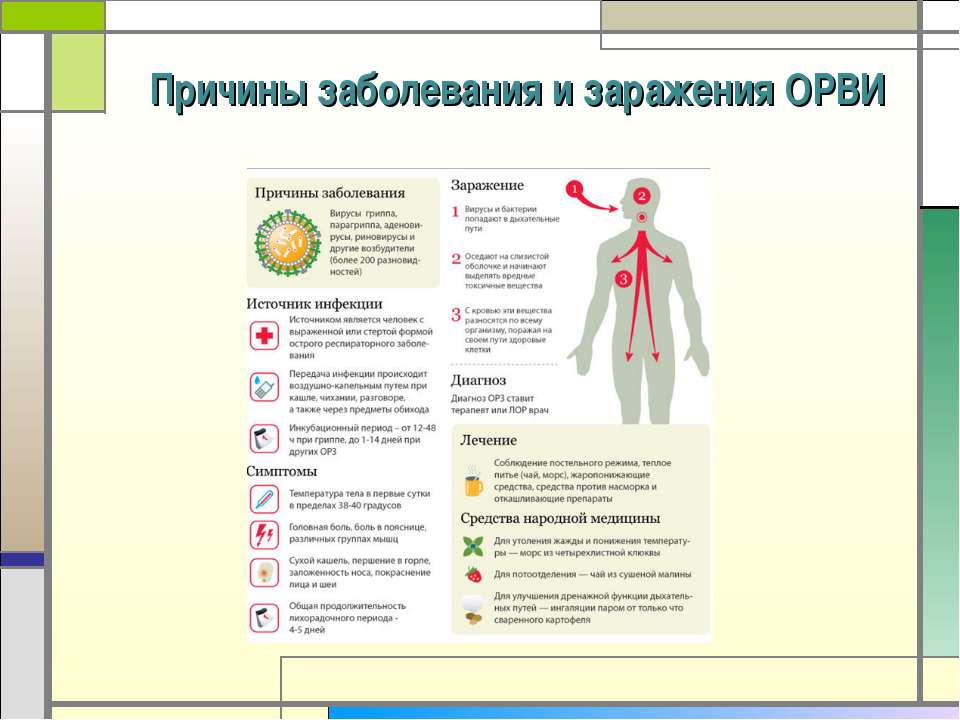
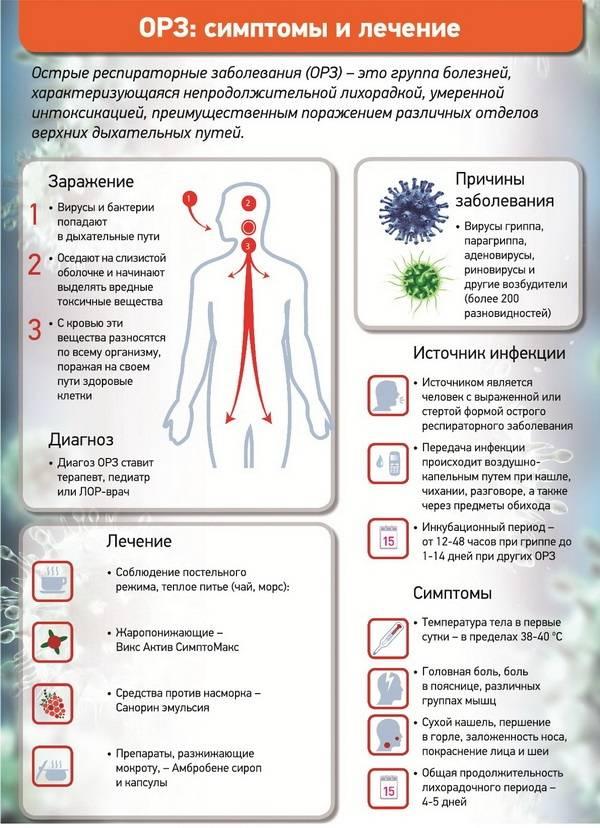
Что является причиной респираторных инфекций?

Вирус гриппа. | Риновирусы. | Аденовирусы. | Вирус парагриппа. |
Самыми распространенными возбудителями гриппа являются вирусы двух типов – A и B1. Первые признаки заболевания появляются на первые-вторые сутки после попадания в организм патогенного микроорганизма. Продолжительность болезни составляет в среднем 7 суток. А если не принимать при гриппе никаких лекарств, выздоровление может наступить и позже. | Размножение этих микроорганизмов происходит в клетках слизистой оболочки носоглотки2. Риновирусы легко передаются от зараженного человека к здоровому, вызывая насморк. Первые симптомы простуды, вызванной этими возбудителями, появляются на вторые-четвертые сутки после заражения. Продолжительность заболевания, если лечить его эффективными средствами, составляет в среднем 5-9 суток. | Аденовирусы группы B, группы С и группы Е вызывают острую инфекцию респираторного тракта и глаз1,2. Характерными признаками простуды, вызванной аденовирусами, являются повышенная температура, воспаление глотки и конъюнктивы глаз. | При заражении таким вирусом, как правило, воспаляется гортань (развивается ларингит), а затем инфекция попадает в бронхи2. Несколько реже поражается слизистая оболочка носа (в этом случае наблюдается насморк). Первые симптомы простуды обычно появляются на 2-7 сутки. Если не принимать никаких препаратов, длительность лихорадочного периода у взрослых составляет до 8 суток. |
Отражение второе:
Самый настоятельный совет, который дают нашему народу все (ВСЕ): не занимайтесь самолечением, при первых симптомах обращайтесь к врачу.
Более того, клятвенно все заверяют: дескать, если вовремя обратитесь, так обязательно спасем. Кульминация – заявление главного санитарного врача страны, который сказал примерно следующее (слышал своими ушами): кто вызвал пневмонию, мы пока не знаем, но надо вовремя обращаться за помощью – врачи знают, что делать.
От всех этих заявлений у рядового обывателя создается впечатление, что врачам известны некие тайные лекарства, которые могут помочь при ОРВИ.
Ну вот я врач, который занимается лечением ОРВИ без малого тридцать лет. Вот придет ко мне пациент в первый день болезни (т.е. своевременно) и скажет – помогите! Что я ему отвечу? Да все то, что написано выше: увлажнить, проветрить, не кормить, напоить, лекарств не надо. И он мне поверит.
А что делать врачу, от которого все хотят золотой таблетки? Который точно знает, что за десять ненужных лекарств скажут спасибо, а за инструкцию о правилах адекватной помощи обвинят в невнимательности: что это за врач, который не назначил лекарств!
К чему приведет в нынешней ситуации массовая обращаемость за медицинской помощью:
- к сопливым очередям в поликлиниках;
- к огромному количеству вызовов на дом, когда замученный врач будет либо направлять в стационар, либо назначать стыдные лекарства, плюс разносить инфекцию от одного больного к другому;
- к массовому и необоснованному назначению антибиотиков, отхаркивающих и других средств, к радости фармацевтов и шарлатанов от медицины;
- к очередям в аптеках, поскольку от врача можно пойти только в аптеку;
- к необоснованным госпитализациям, к госпитальным пневмониям;
- к тому, что за массой легких больных врачи таки проглядят тяжелого.
Совет властям: не призывайте при каждом чихе бежать к врачу. Прекратите предвыборную агитацию, дайте врачам рассказать людям элементарные вещи о том, что делать, и когда врач действительно нужен.
Обзор
Кишечная инфекция (пищевое отравление) — заболевание, возникающее при попадании в организм с пищей различных микроорганизмов и их токсинов. Обычно организм справляется с кишечной инфекцией самостоятельно, без специального лечения.
Чаще всего причиной отравления становится пища, зараженная бактериями, например, сальмонеллой или кишечной палочкой, а также вирусами, например, норовирусом. Симптомы отравления, как правило, проявляются на первый — третий день после употребления недоброкачественной пищи. Основными признаками кишечной инфекции являются тошнота,рвота,понос (диарея) и колики в животе. При отравлении некоторыми токсинами симптомы проявляются гораздо раньше. В таких случаях основным признаком болезни является рвота.
При неправильном хранении и недостаточной кулинарной обработке быстрее всего портятся следующие виды продуктов:
- сырое мясо животных и птицы;
- сырые яйца;
- сырые моллюски и ракообразные;
- непастеризованное молоко;
- готовые к употреблению продукты, например, готовая мясная нарезка, паштеты, мягкие сыры и упакованные бутерброды.
Чтобы справиться с симптомами отравления, отдыхайте и пейте больше жидкостей
Важно не допускать обезвоживания, так как это лишь ухудшит ваше состояние и задержит выздоровление
В большинстве случаев организм самостоятельно справляется с кишечной инфекцией в течение нескольких дней и помощь врача не требуется. Однако есть две основные причины, по которым стоит обратиться за медицинской консультацией при любых симптомах отравления:
- За симптомами обычного пищевого отравления могут маскироваться опасные заболевания, например, аппендицит, острый панкреатит, кишечная непроходимость, инфаркт миокарда, тяжелые осложнения сахарного диабета, гипертонический криз, гепатит А. В ряде случаев, отличить их без участия врача невозможно.
- Некоторые виды кишечных инфекций могут иметь легкое течение у вас, но быстро распространяться к окружающим и вызывать у них тяжелые формы болезни. Кроме того, существуют чрезвычайно опасные кишечные инфекций, например, холера, брюшной тиф, дизентерия и др. В этих случаях сотрудниками санитарно-эпидемиологической службы проводится работа с контактными лицами (теми, кто мог заразиться от вас), а также дезинфекция очага (квартиры, офиса, столовой или учреждения общепита).
Причины лямблиоза
Механизм передачи лямблий – фекально-оральный. То есть лямблии выводятся из организма вместе с калом, а попадают через рот – вместе с пищей или водой.
Лямблии существуют в двух формах – вегетативной (в которой лямблии питаются и растут) и в форме цисты (когда тело микроорганизма покрывается защитной оболочкой). Вне организма человека вегетативные формы погибают, а цисты сохраняют жизнеспособность.
Для того чтобы заражение лямблиями произошло, достаточно, чтобы в организм попало от 10 до 100 цист. Цисты лямблий могут присутствовать в земле, в воде, в том числе проточной и даже родниковой, переноситься на лапах мух. Убивает цисты только охлаждение ниже 13°C или же кипячение.
Циста, попавшая в организм человека, достигает двенадцатиперстной кишки, где растворяется под воздействием кишечного сока. Из одной цисты образуются две вегетативные формы лямблий. Лямблии прикрепляются к ворсинкам слизистой оболочки кишечника и, как считается, питаются продуктами пристеночного пищеварения. Лямблии размножаются путем деления. Каждые 9-12 часов количество лямблий удваивается.
При попадании в толстую кишку лямблия меняет форму, превращаясь в цисту. Цисты покидают организм вместе с фекалиями.