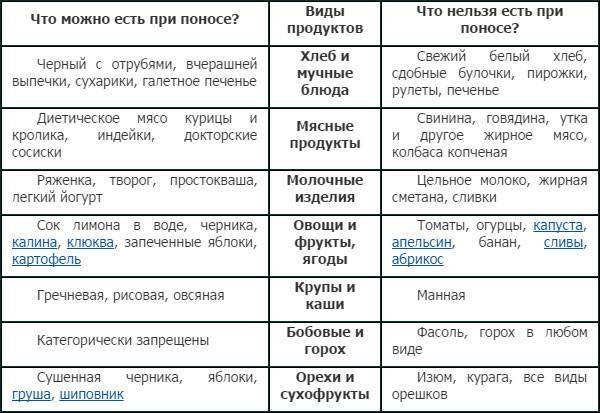
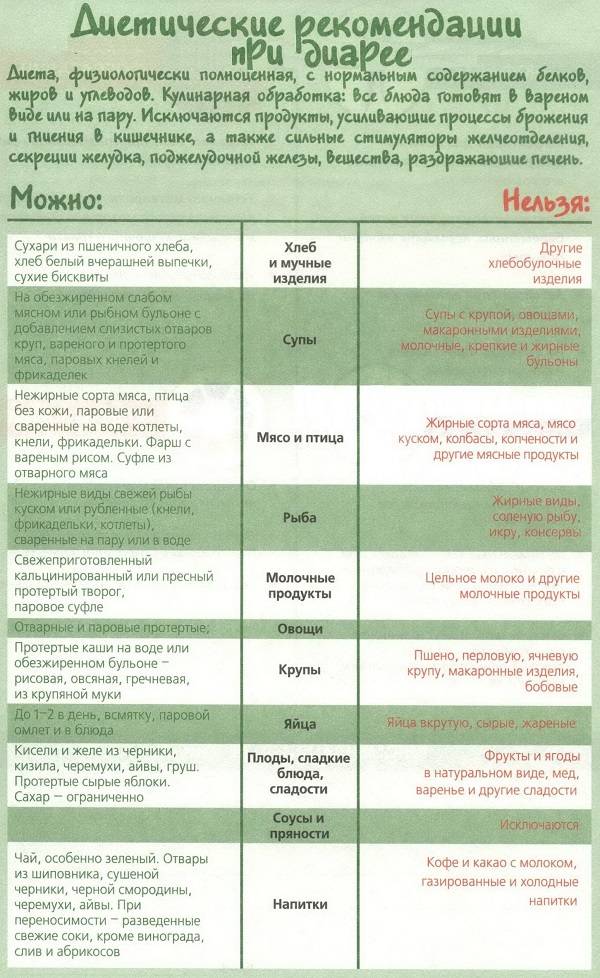
Кому показан лечебный стол №4
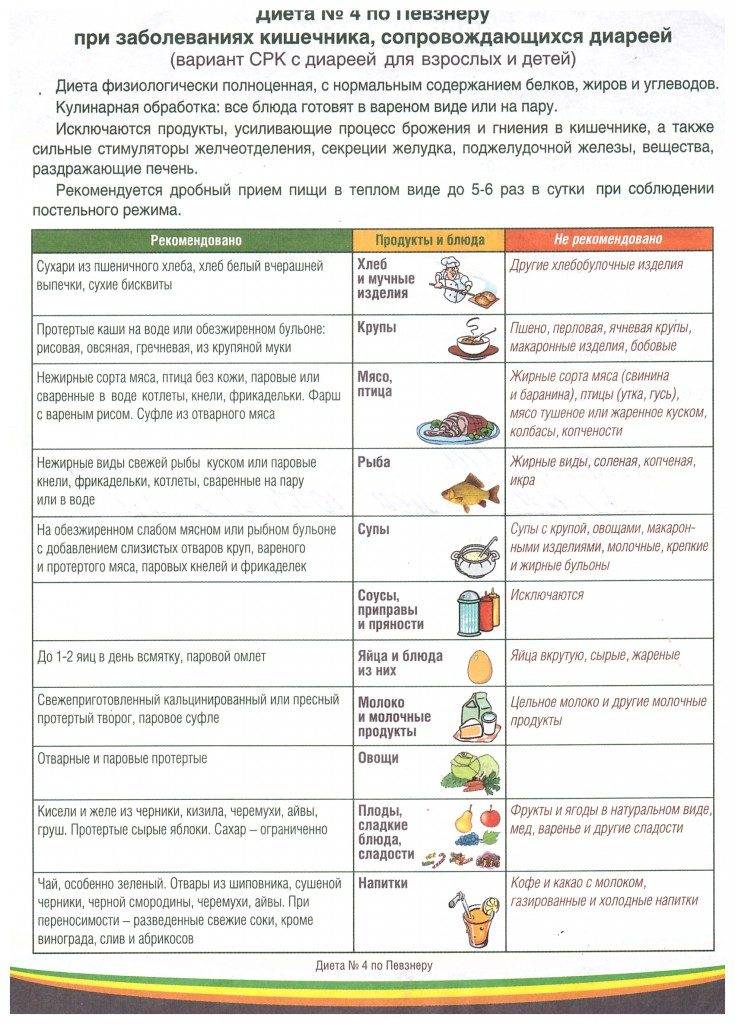
Диета номер 4 назначается при проблемах ЖКТ, характеризующихся острыми болями, повышенным газообразованием, поносом и другими проявлениями дискомфорта. Различают несколько разновидностей 4 стола в зависимости от фазы заболевания:
— 4а – хронические колиты и заболевания кишечника, сопровождающиеся диареей и повышенным метеоризмом. Состоит преимущественно из белков, употребление углеводов и жиров сводится к минимуму;
— 4б – оказывает благотворное влияние на работу печени и поджелудочной железы при обострениях в стадии затухания. Отличается большим разнообразием в сравнении с предыдущим вариантом;
— 4в – применяется в период выздоровления и является одним из этапов перехода к полноценному рациональному питанию.

pixabay.com  / 
Диетический стол №4
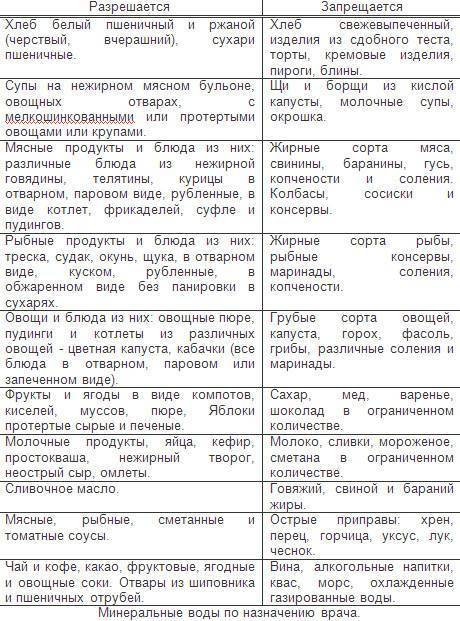
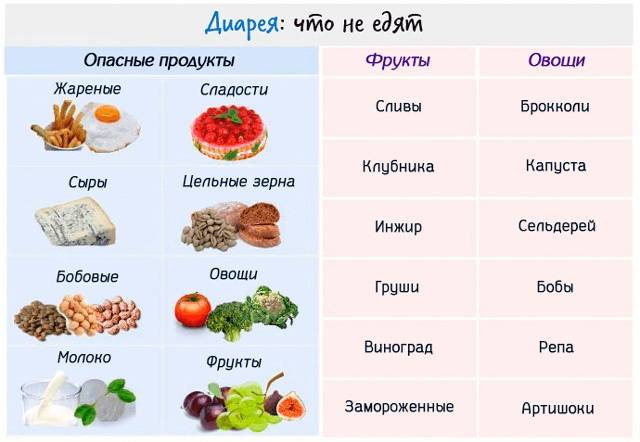
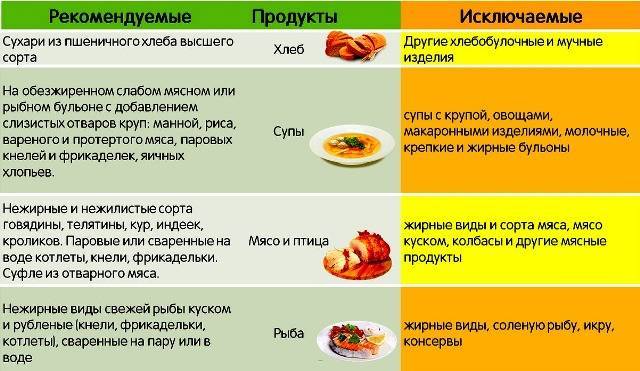
Запрещенные продукты
- пшено;
- ячневую кашу;
- животные жиры;
- жареные блюда;
- копчености;
- маринады;
- мясные консервы;
- свежий хлеб;
- выпечку;
- сырые овощи;
- кофе и какао;
- жирные виды мяса и рыбы;
- колбасы;
- полуфабрикаты;
- сдобу и т.д.
 Свежая выпечка запрещена к употреблению.
Свежая выпечка запрещена к употреблению.
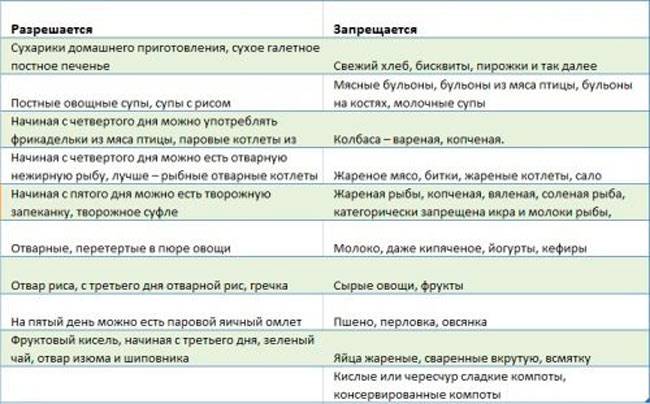
Разрешенные продукты питания
- подсушенный хлеб;
- телятину;
- курятину;
- индейку;
- печень;
- рисовую кашу;
- нежирный творог;
- мягкий сыр;
- сухое печенье;
- манку;
- яйца;
- макароны;
- нежирные сорта рыбы;
- кефир;
- термические обработанные овощи;
- разбавленные соки и т.д.
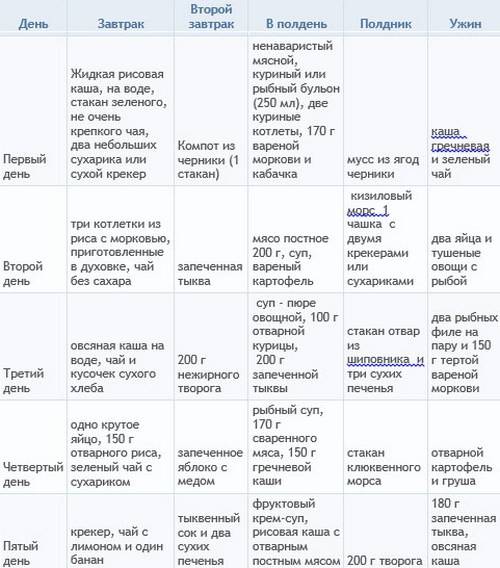
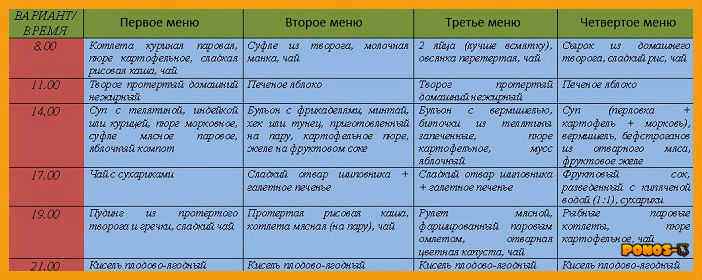
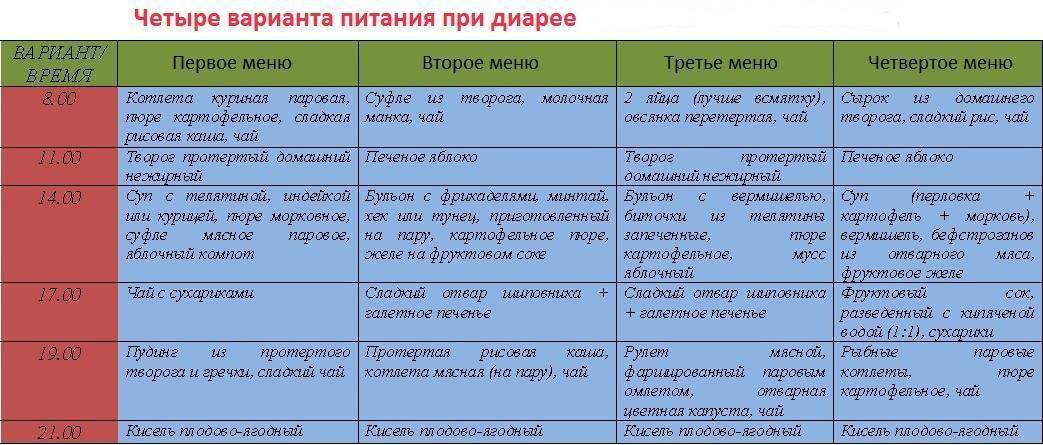
Примерное меню
- Завтрак: овсяная каша с изюмом на воде – 150 мл, бутерброд из подсушенного хлеба и нежирного сыра – 1 шт., кисель – 1 ст.
- Ланч: сухое печенье – 50 г, компот из сухофруктов – 1 ст.
- Обед: уха из судака с сухариками, тефтели, приготовленные на пару, – 3 шт., кабачковая игра – 50 г, кисель – 1 шт.
- Полдник: фруктово-ягодное желе – 100 г.
- Ужин: картофельное пюре – 100 г, паровые котлеты – 2 шт., подсушенный хлеб – 2 ломтика, рисовый отвар – 1 ст.
- Второй ужин: кефир – 1 ст.
 Рацион при диете № 4.
Рацион при диете № 4.
Скидка10%
Промокод
Скидка 10% на первый заказ!
Требуется ввод промо-кода;
Акция распространяется на все категории товаров;
Акция доступна только для новых клиентов;
Акция доступна без ограничений по сумме заказа.
с 2020-04-15 00:00:00
edatop2020
/engine/go.php?url=aHR0cHM6Ly9hZC5hZG1pdGFkLmNvbS9nLzM2MTNtMnp2cDc1Njg4MDdjODBiNzM4ZDgyNWEyYS8%2FaT0z
Скопируйте и вставьте этот код в специальное поле при оформление заказа
Копировать
Перейти к магазину
Алгоритмы дегидратации во время инфекции
Елена Адаменко:
– Любая инфекция нарушает водно-электролитный баланс в организме и требует восполнения жидкости. При инфекционной диарее на фоне COVID-19 инфекции у всех пациентов всех возрастов необходимо поддерживать адекватный внутрисосудистый объем и корректировать жидкостные и электролитные нарушения. Так как обезвоживание повышает риск жизнеугрожающих осложнений и летального исхода, особенно у детей и пожилых.
Предотвратить развитие дегидратации до проявления клинических признаков можно с использованием различных приготовленных в домашних условиях жидкостей. В условиях стационара регидратационная терапия проводится в зависимости от степени обезвоживания оральными регидратационными солями или инфузионными растворами, вводимыми внутривенно. В домашних условиях также можно приготовить жидкость для питья, которая предотвратит обезвоживание.
Рецепт домашнего регидратационного раствора
Для приготовления потребуется:
- 1 литр чистой питьевой воды или кипяченой и охлажденной;
- 1 ч. л. (без верха) соли;
- 8 ч. л. сахара.
Объем такого выпиваемого раствора в домашних условиях может составлять до двух литров в сутки (чаще достаточно 1-1,5 л). Свежеприготовленный раствор ОРС следует принимать в течение периода, пока отмечается диарея.
Кроме того, необходимо обеспечить обильное питье другими жидкостями. Объем для взрослого человека не ограничен. Ребенок же должен выпивать дополнительно 100 мл жидкости после каждого жидкого стула.
Можно пить:
- Чистую питьевую воду;
- рисовый отвар с солью или без;
- йогуртовый напиток без добавок;
- овощной или куриный бульон;
- некрепкий чай без сахара;
- свежеприготовленный фруктовый сок без сахара.
Категорически не рекомендуется во время гастроинтестинальных проявлений инфекции употреблять:
- газированные напитки;
- коммерческие пакетированные фруктовые соки;
- чай с сахаром;
- кофе;
- лечебные чаи или инфузионные растворы, обладающие стимулирующим, мочегонным или слабительным действием.
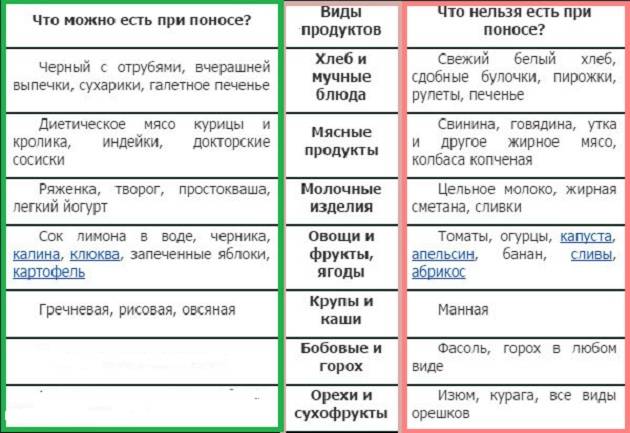
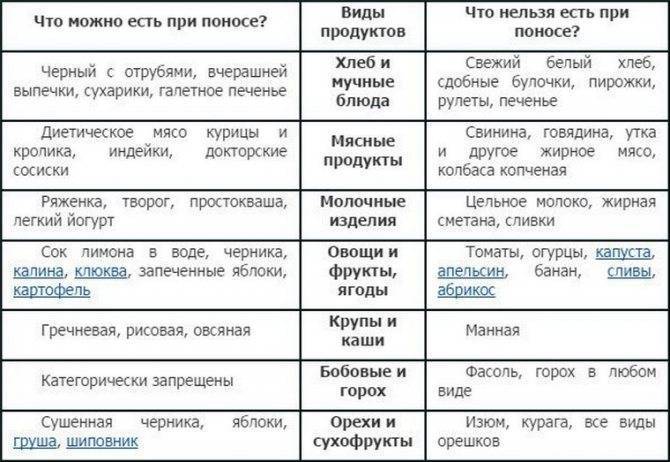
Продукты-табу в меню
Частые акты дефекации очищают кишечник от разрастающейся патогенной микрофлоры или опасных продуктов. Но стимулировать их за счет пищи, активизирующей перистальтику, нельзя – можно усугубить ситуацию. В связи с этим диета при поносе у ребенка исключает:
- капусту;
- грибы;
- помидоры;
- клетчатку, отруби.
Также при диарее у детей под запретом продукты, вызывающие усиленное брожение, повышенное газообразование, раздражающие воспаленные стенки кишечника:
- любые магазинные снеки, чипсы;
- газировка;
- горох, фасоль, чечевица;
- копчености;
- молоко и молочные продукты;
- жареное;
- овощи (кроме картофеля);
- свежие фрукты.
Антибиотики
По статистике, примерно в 40% случаев острая диарея у детей первых 5 лет жизни вызвана ротавирусной инфекцией, в 30% — другими вирусами1. Только 20% поносов имеют бактериальную природу1. В оставшиеся 10% входят расстройства стула, сопровождающие внекишечные инфекции, например, ОРВИ, пищевые отравления, заболевания органов брюшной полости, а также обусловленные побочным действием лекарств и другими причинами1.
Решение о необходимости антибактериальной терапии врач принимает на основании клинической картины и после микробиологического анализа — определения возбудителя диареи и его чувствительности к препаратам. Антибиотики в виде таблеток детям при поносе показаны только в случае бактериального характера диарейного синдрома2. При вирусной природе заболевания они неэффективны, основной упор в лечении делают на регидратацию и энтеросорбенты2.
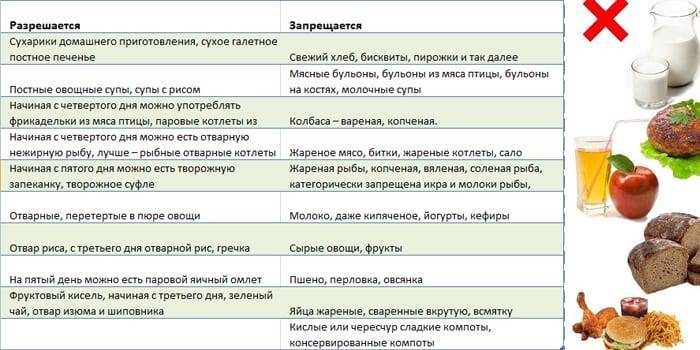
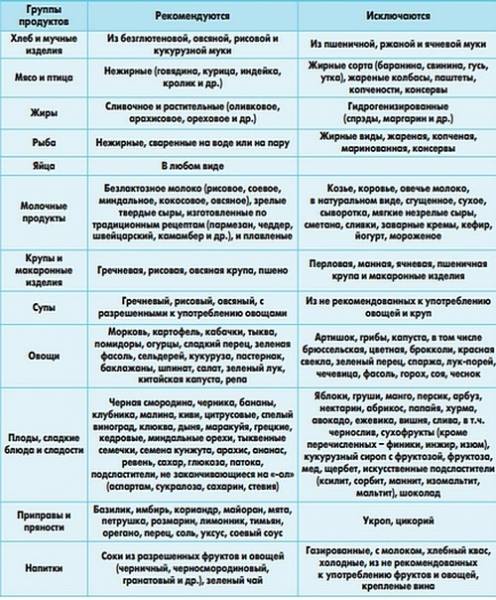
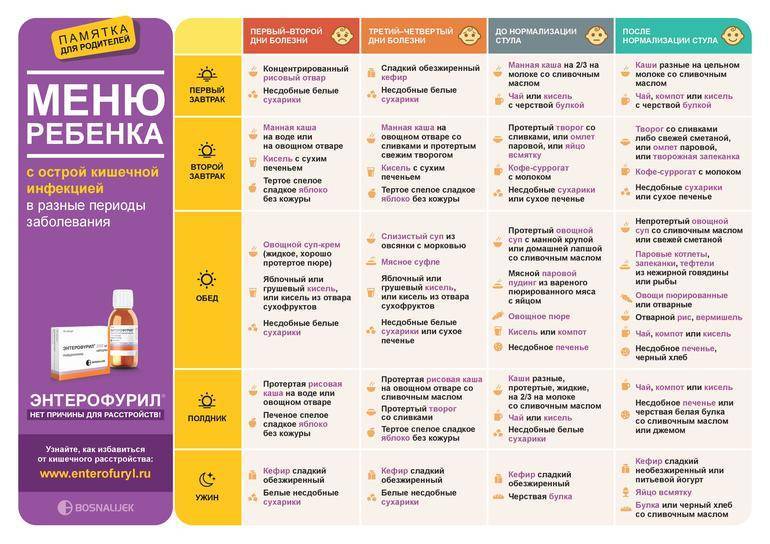
Диета в первый месяц (2-4 недели после операции)
Первый месяц после операции особо важен для восстановления нормальной работы пищеварительного тракта пациента и улучшения общего самочувствия. Именно этот отрезок времени является ключевым для нормализации пищеварительных функций организма. Поэтому на его протяжении необходимо тщательно соблюдать рекомендации, предписанные врачом. Таковые включают не только требования к организации питания, но и комплекс мер по обеспечению надлежащей физической нагрузки, медикаментозной терапии и уходу за ранами.
После проведения лапароскопической холецистэктомии соблюдение диеты обычно необходимо на протяжении 1 месяца. Затем по согласованию с гастроэнтерологом могут быть сделаны послабления в диете, расширен спектр употребляемых продуктов, сняты ограничения в питании.При открытой полостной холецистэктомии период жестких ограничений в питании продолжительнее, чем при холецистэктомии. Независимо от типа проведенной операции на протяжении первого месяца рекомендуется исключить из питания:
- жареную пищу
- жирные продукты
- острую и пряную пищу
- копчености
- алкоголь.
Также в этот период рекомендовано полностью отказаться от табакокурения, так как оно замедляет послеоперационное восстановление организма. Блюда должны быть немного теплыми, необходимо избегать холодной или горячей пищи. Требуется регулярное питание 4–6 раз в день, еду желательно принимать примерно в одно и то же время. Введение новых продуктов в рацион необходимо осуществлять постепенно, внимательно прислушиваться к реакции организма и при необходимости консультироваться у гастроэнтеролога.
Со второй недели при отсутствии осложнений применяют диету 5а. Это разновидность диеты 5, характеризующаяся пониженным химическим и механическим воздействием на пищеварительный тракт, это делает ее предпочтительной после холецистэктомии. Это диета является весьма щадящей — все продукты варят или готовят на пару. Меню диеты 5а основано на отварных рыбе и мясе, котлетах на пару, белковых омлетах, овощных супах, паровых пудингах с творогом, пюре из картошки, киселе из фруктов, измельченных кашах на молоке, тушеных овощах.
В случае плохого перенесения диеты 5а (вздутие живота, поносы, боли в подреберье) может быть назначена диета 5щ, характеризующаяся еще большей деликатностью в отношении пищеварительной системы.
Пример меню:
- Первый завтрак: полпорции манной каши на молоке, чай, 110 г парового омлета из белков яиц.
- Второй завтрак: шиповниковый отвар, 100 г свежего пресного творога.
- Обед: 100 г парового суфле из отварного мяса, полпорции протертого супа с овощами и овсянкой, 100 г желе из фруктов, 100 г пюре из моркови.
- Полдник: 100 г запеченых яблок.
- Ужин: полпорции пюре из картофеля, вареная рыба, чай.
- Завершающая еда: кисель или кефир.
- Общая суточная доза: 200 г белого хлеба, 30 г сахара.
Кишечные инфекции
Даже самым аккуратным и чистоплотным родителям не всегда удается избежать развития у малыша кишечной инфекции. Дело в том, что защитные функции кишечника (кислотность желудочного сока, местные иммунные факторы) у грудных детей еще не сформированы окончательно, и часть возбудителей, не опасных для взрослых, может вызвать серьезные нарушения у грудного ребенка.
Как правило, инфекция начинается внезапно — с болей в животе (ребенок плачет, сучит ножками) и поноса (иногда с включениями слизи, зелени, крови и других примесей). Кишечные инфекции могут сопровождаться подъемом температуры, однако это происходит не всегда. При появлении каких-либо из описанных симптомов обязательно вызовите врача, а до его прихода постарайтесь облегчить состояние ребенка следующими мероприятиями:
С жидким стулом ребенок теряет много воды и солей, и у него может развиться обезвоживание. Чтобы этого не произошло, малыша надо поить одним из солевых растворов — например оралитом, регидроном. Препарат энтеродез, помимо солей, содержит еще и активированный уголь, адсорбирующий токсины из кишечника. Один из этих препаратов следует постоянно держать в домашней аптечке
Очень важно полностью возместить ребенку тот объем жидкости, который он теряет со стулом и рвотой (желательно этот объем измерить). Если малыш не пьет из бутылочки, жидкость можно давать из ложечки или даже из пипетки — маленькие порции жидкости не так сильно провоцируют рвоту, как большие
Обычной кипяченой водой поить ребенка нежелательно, поскольку с кишечным содержимым теряется много солей — если давать жидкость без солей, этот дефицит будет усугубляться.
Помимо растворов для восполнения жидкости, ребенку можно дать адсорбенты (смекту, полифепан, энтеросгель) — препараты, поглощающие, подобно губке, токсины, содержащиеся в кишечнике. Но имейте в виду, что, поглощая токсины, эти препараты не уничтожают патогенные бактерии. В больших количествах они могут привести к запору.
Кормить ли ребенка в разгар кишечной инфекции? Да, кормить. Но объем питания за сутки следует снизить на 1/3-2/3 по сравнению с нормальным (в зависимости от того, какое максимальное количество пищи не приводит к рвоте). Если ребенок находится на грудном вскармливании, то продолжайте кормить его грудным молоком, искусственникам же в таких ситуациях лучше давать кисломолочные смеси. Кормите почаще, но мелкими порциями. В каждое кормление можно добавить 1/4 таблетки ферментного препарата мезим-форте. Вот, пожалуй, все меры, которые можно принять до прихода врача.
Ни в коем случае не давайте грудному ребенку антибиотики без назначения врача: некоторые из антибиотиков, часто используемые при кишечных инфекциях у взрослых, противопоказаны новорожденным (например левомицетин)
Большую осторожность следует соблюдать при использовании в грудном возрасте таких препаратов, как имодиум и другие симптоматические средства, — непременно посоветуйтесь с врачом
Как защитить ребенка от кишечных инфекций?
В первую очередь следует обратить внимание на посуду из которой вы кормите ребенка. Она должна быть сухой
Некоторые мамы подолгу кипятят бутылочки, но затем оставляют в них часть влаги. Влага способствует размножению бактерий.
Во-вторых, не следует часто переливать питание из одной посуды в другую — чем реже вы это делаете, тем лучше. Именно поэтому к современным молокоотсосам сразу пристыковывается бутылочка для кормления.
Наконец, не стоит облизывать пустышки, ложки и другую детскую посуду. Микробы, содержащиеся в полости вашего рта, не всегда безопасны для ребенка (например, бактерия хеликобактер, вызывающая язвенную болезнь или микробы, вызывающие кариес). Болезнетворные бактерии передаются главным образом от человека к человеку, поэтому упавшую на пол пустышку лучше просто ополоснуть водой (на самый худой конец даже не мыть вообще), чем облизать.
Диета № 46
Общая характеристика диеты № 46
Диета № 46 предназначена для уменьшения воспалительного процесса, нормализации функциональной деятельности кишечника, секреции пищеварительных желёз. Блюда при диете 46 оказывают умеренное щажение на слизистую ЖКТ ребенка. Диета содержит физиологическую порцию нутриентов, обеспечивает достаточную энергетическую ценность, ограничивает употребление стимуляторов перистальтики кишечника, химических, механических и термических раздражителей секреции пищеварительных желёз всех уровней.
Что можно употреблять при диете № 46?
1. Тот же ассортимент, что при диете №4
2. Каши, состоящие из молока на 1/3
3. Неострый сыр
4. Молочнокислые напитки с невысокой кислотностью
5. Сладкие фрукты и ягоды, прошедшие тепловую обработку и пюрированные
6. Протертые и в виде суфле отварные овощи
7. Фруктовые и ягодные соки (перед употреблением разбавляют кипяченной водой 1:1)
8. Вермишель отварная
9. Сладости: зефир, мармелад, сухое печенье, сухой бисквит, пастила
10. Сливочное масло
11. Пшеничный подсушенный хлеб
12. Крупяные супы (протертые)
13. Рыба
Что нельзя употреблять при диете № 46?
- Жирные сорта мяса, рыбы, птицы
- Хлеб грубого помола
- Яйца, сваренные вкрутую и жареные
- Молоко в натуральном виде
- Репа
- Редис
- Капуста белокачанная
- Щавель
- Чеснок
- Свекла
- Огурцы
- Шпинат
- Бобовые
- Виноград, сливы, абрикосы, дыни
- Перец
- Маринады, копчености
- Консервы
Температура разрешенной еды и способы кулинарной разработки аналогичны таковым при диете 4. Кушают дробно, 5-6 раз в сутки. Диета назначается на разный срок – по указанию врача. В среднем срок составляет от 10 до 12 суток. Как только состояние больного стало лучше, он питается согласно диете № 4в (протертый или непротертый вариант).
Профилактика ротавирусной инфекции
Основная роль в профилактике ротавирусной инфекции принадлежит правилам гигиены. Учитывая способы распространения и передачи вируса необходимо тщательно мыть руки после посещения туалета, прогулки на улице, перед едой.
Важно следить за чистотой детских игрушек, посуды, пустышек и других предметов, которые ребенок может попробовать на вкус. В разгар сезонных вспышек инфекций по возможности не берите с собой детей до 3 лет, когда посещаете места большого скопления людей
Путешествуя за границей, не пейте сырую и бутилированную воду сомнительного происхождения. Не употребляйте напитки со льдом. Тщательно мойте фрукты и овощи.
Если в доме есть больной ротавирусом важно обеспечить правила карантина, так как в первые дни болезни человек очень заразен. У заболевшего должно быть отдельное помещение, личные средства гигиены (полотенце, зубная щетка) и собственная столовая посуда
В комнате, где находится больной нужно ежедневно проводить влажную уборку, проветривать. Тару, в которую собираются выделения больного, необходимо тщательно промывать горячей водой с мылом.
Для детей разработаны меры специфической профилактики ротавирусного гастроэнтерита — вакцинация. В России зарегистрирована вакцина Ротатек. Это препарат, содержащий живые ослабленные ротавирусы пяти наиболее распространенных типов. Вакцину применяют только у детей, рекомендованный период вакцинации от 1,5 до 8 месяцев. Вакцинация старших детей и взрослых считается нецелесообразной, так как с возрастом человек инфицируется этими типами вируса естественным путем и восприимчивость к ротавирусной инфекции снижается.
Вакцина закапывается в рот малышу в 6 недель, затем троекратно с интервалом в 10-14 недель вакцинацию повторяют. Сейчас прививка от ротавирусного гастроэнетрита введена в Национальный календарь профилактических прививок по эпидемическим показаниям. То есть её можно сделать бесплатно при высоком риске заражения. По желанию прививку можно сделать за свой счет в любое время.