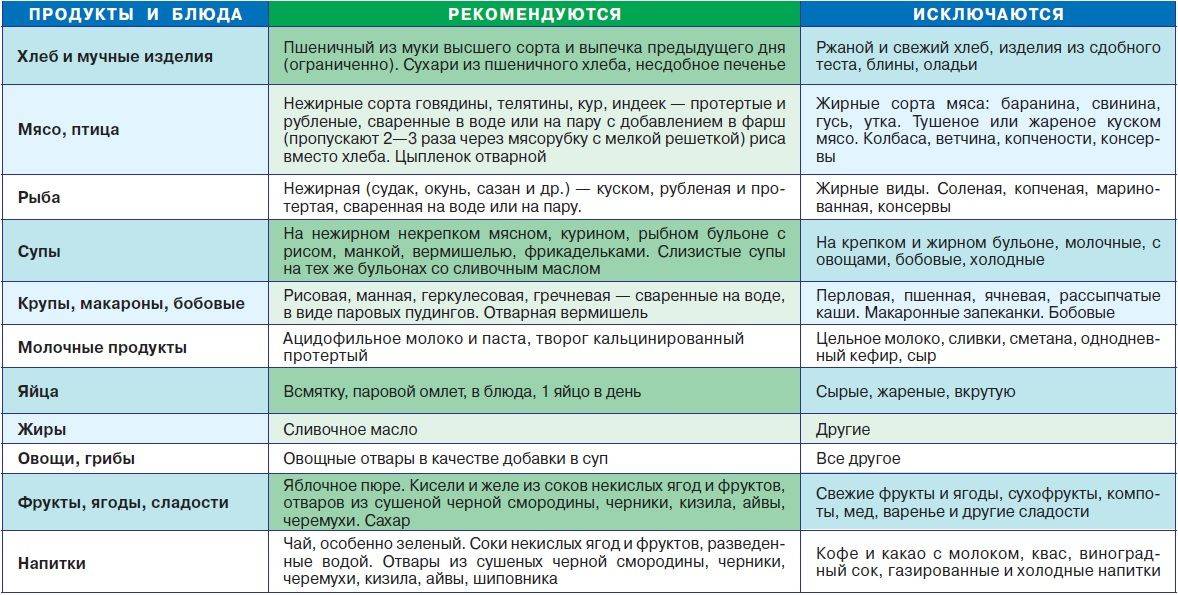
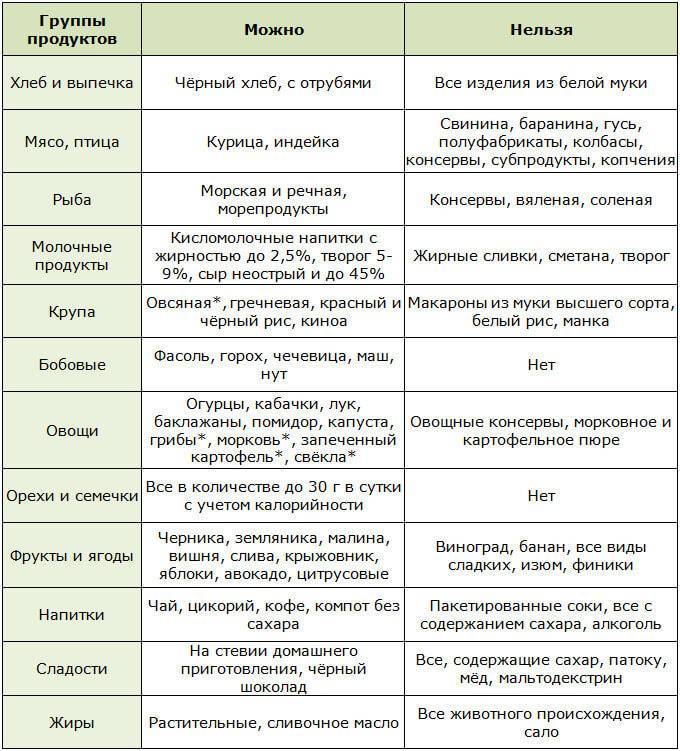
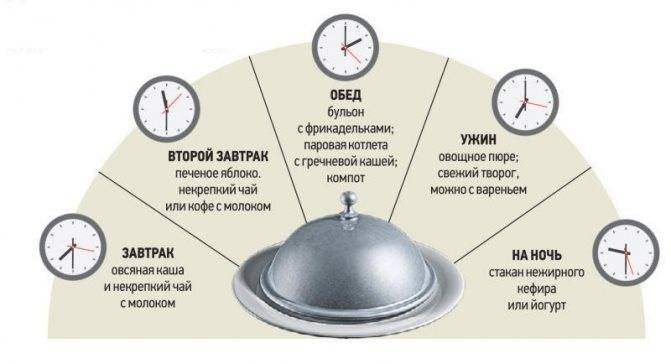
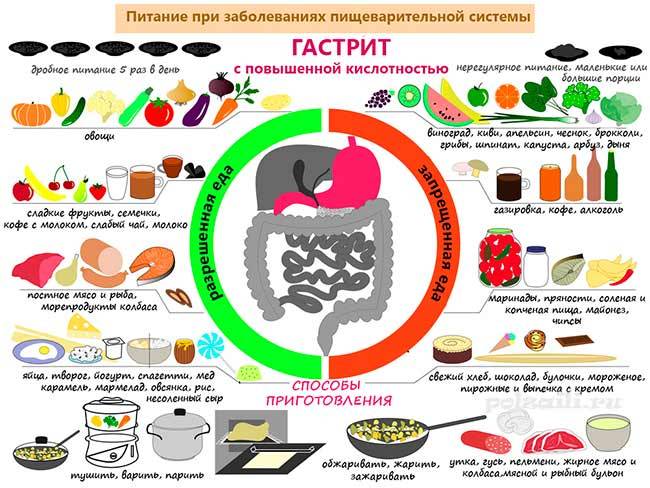
Диета при гастродуодените у детей
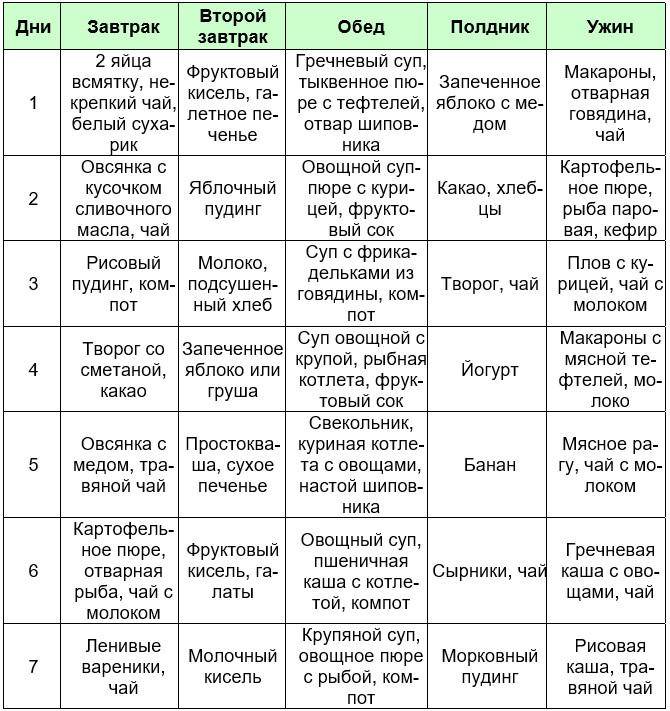
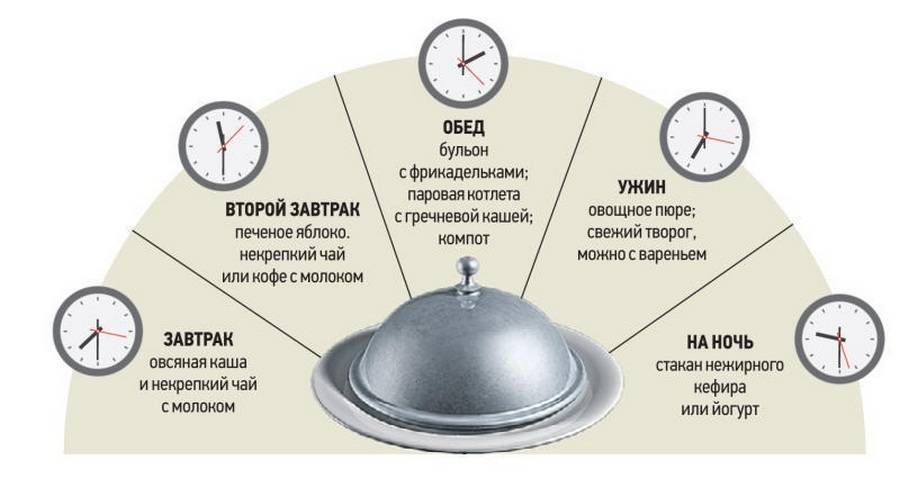
Очень важно принять все возможные меры при заболевании гастродуоденита у детей, ведь своевременная реакция – залог будущего ребенка. Следует помнить, что при острой форме, ребенок должен питаться не менее 6 раз в сутки
А впервые 5 дней – должна сохраняться самая щадящая диета
Следует помнить, что при острой форме, ребенок должен питаться не менее 6 раз в сутки. А впервые 5 дней – должна сохраняться самая щадящая диета.
В первые сутки обострения, необходимо давать теплое питье. Со второго дня можно ввести в рацион рисовый отвар, овощной бульон и сухарик. На третьи сутки можно дать ребенку овсяную или рисовую кашу и сухое печенье. В четвертый день можно овощное пюре из морковки, тыквы и картофеля, вместе с паровыми тефтелями, сухарик и печеное яблоко. Пятый день диеты позволяет расширить рацион, добавляя запеканку из творога, фруктового пюре и т.д.
[], [], [], [], []
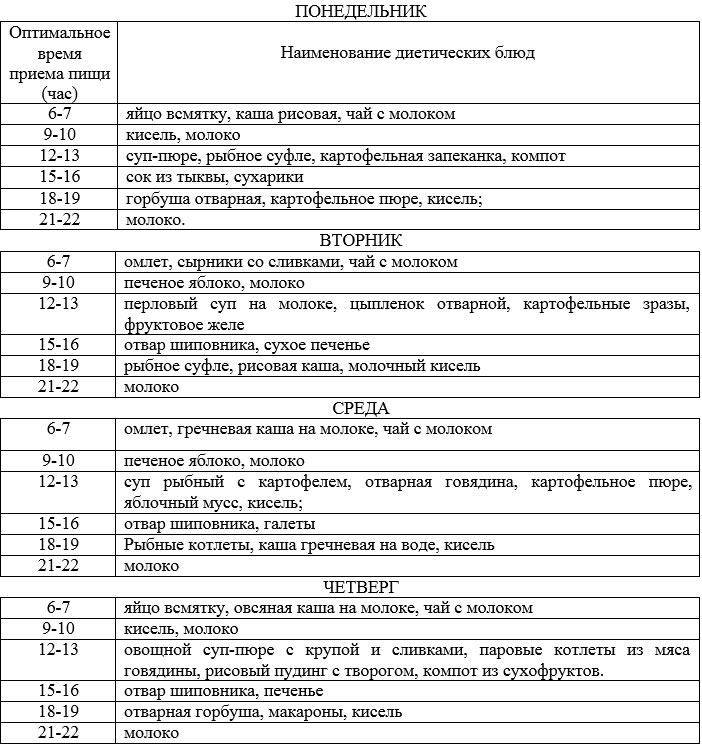
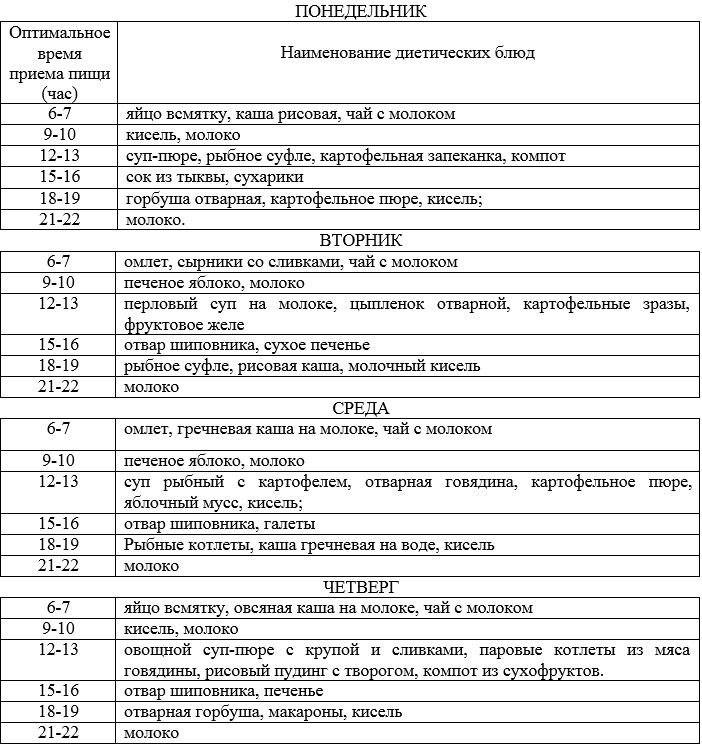
Примерное меню при хроническом гастрите
| Время принятия пищи | Блюдо |
| 07:00 | Рисовая каша, яйцо всмятку, компот |
| 09:00 | Печеное яблоко |
| 12:00 | Суп на молоке с перловкой, отварное куриное филе, вермишель, жидкий чай |
| 15:00 | Отвар шиповника, галетное печенье |
| 18:00 | Суфле из минтая, тыква с морковью на пару, кисель |
| 21:00 | Подогретое молоко |
| Время принятия пищи | Блюдо |
| 07:30 | Паровой омлет, мюсли, жидкий чай |
| 10:30 | Свежий творог |
| 13:30 | Протертый овощной суп-пюре, макароны с сыром, хек на пару, компот |
| 16:30 | Печеная тыква с медом |
| 18:30 | Вареники с индейкой, отвар боярышника |
| 21:00 | Стакан домашнего йогурта |
| Время принятия пищи | Блюдо |
| 07:30 | Тыквенная запеканка, кисель |
| 10:30 | Домашние сладкие сухари, банан |
| 13:30 | Молочный суп с макаронными изделиями, отварной кролик, пшеничная каша, компот |
| 16:30 | Запеченный сырник, некрепкий чай |
| 18:30 | Отварной картофель с треской на пару, свежевыжатый разбавленный сок |
| 21:00 | Стакан теплого молока |
Комбинированные программы для быстрого похудения
Картофельно-капустная
Несмотря на очевидную жесткость диеты, рацион её очень полезен. Капуста – источник грубых пищевых волокон, отвечающих за вывод из организма шлаков и помогающих в нормализации процесса пищеварения. Капуста имеет низкую калорийность, но в компании с картофелем дает длительное чувство сытости. Диета может продолжаться не более 7 дней. Удается похудеть на 4-6 кг.
За основу рациона берется суп, приготовленный из любого вида капусты (белокочанная, брокколи, краснокочанная), лука и моркови. В течение дня разрешается съесть четыре отварных или запеченных корнеплода и 0,5 кг капусты. Использование соли недопустимо. В незначительном количестве могут применяться масло оливы и зелень.
Примерное меню:
- Утро: запеченный корнеплод, порция свежей капусты, зеленый чай.
- Перекус: салат из капусты и зелени.
- Обед: суп, запеченная картофелина.
- Перекус: салат из капусты.
- Ужин: суп, запеченный клубень, тушеная капуста, травяной отвар.
Картофельно-кефирная
Методика похудения рассчитана на неделю. Режим диеты таков: первая половина дня картофельная, вторая подразумевает прием кефира. Кисломолочный напиток должен быть обезжиренным. В течение суток можно пить зеленый чай без сахара и чистую воду.
Меню следующее:
Понедельник
- Утро: пюре с маслом.
- Обед: говяжий бульон с картофелем.
- Вечер: кефир.
Вторник
- Утро: запеченная с овощами картошка.
- Обед: бульон куриный, картофель в мундире.
- Вечер: кефир.
Среда
- Утро: вареники с картошкой, нежирная сметана.
- Обед: картофельный суп с вермишелью, огуречный салат.
- Вечер: кисломолочный напиток.
Четверг
- Утро: картошка запеченная.
- Обед: куриный бульон с картошкой, салатный микс из огурца и помидора.
- Вечер: кефир.
Пятница
- Утро: оладьи картофельные, помидор.
- Обед: куриный бульон с картошкой, салатный микс из капусты и моркови.
- Вечер: кефир.
Суббота
- Утро: картофель с овощами, ломтик сыра.
- Обед: борщ постный.
- Вечер: кисломолочный напиток.
Воскресенье
- Утро: клубень отварной с фасолью.
- Обед: суп-пюре картофельно-грибной, помидор.
- Вечер: кисломолочный напиток.
Картофельно-яичная
Продолжительность этого варианта картофельной диеты– неделя. За это время можно скинуть до 5 кг. Меню представлено так:
- З-к: яйцо всмятку, несладкий кофе.
- О-д: три клубня, сваренных в мундире, яйцо вкрутую.
- У-н: два отварных клубня, яйцо.
В течение суток нужно выпить не меньше двух литров воды.
Лечение гастродуоденита диетой
Здоровый образ жизни и правильное питание – вот те составляющие, которые могут гарантировать каждому человеку если не долговечность, то долголетие, в котором общение с представителями медицины будет сведено к минимуму. Однако если что-то произошло, и все-таки появилась необходимость обратиться за квалифицированной медицинской помощью – необходимо немедленно это сделать.
Каждое заболевание требует своевременного реагирования, а также четкий план действий, который будет способствовать нейтрализации острых болей и устранению симптомов. Помимо экстренной терапии при острых случаях, как правило, больному рекомендуют придерживаться того или иного образа жизни, а именно это касается питания.
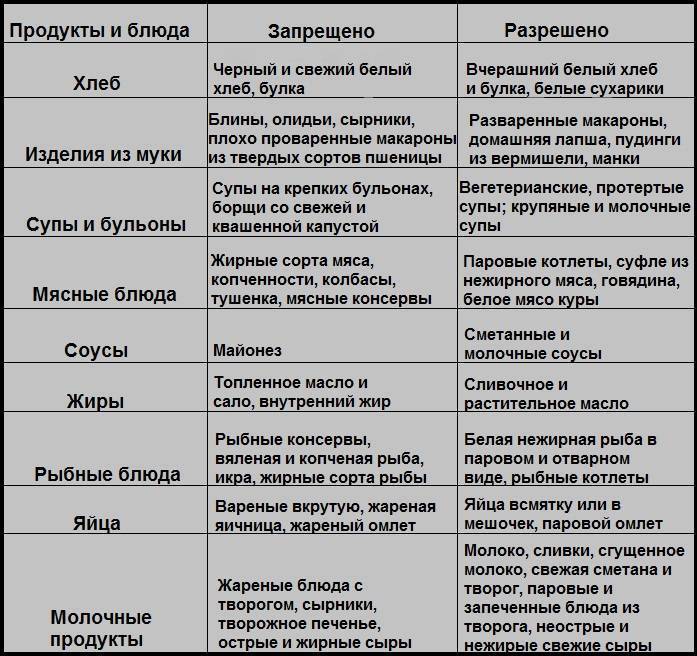
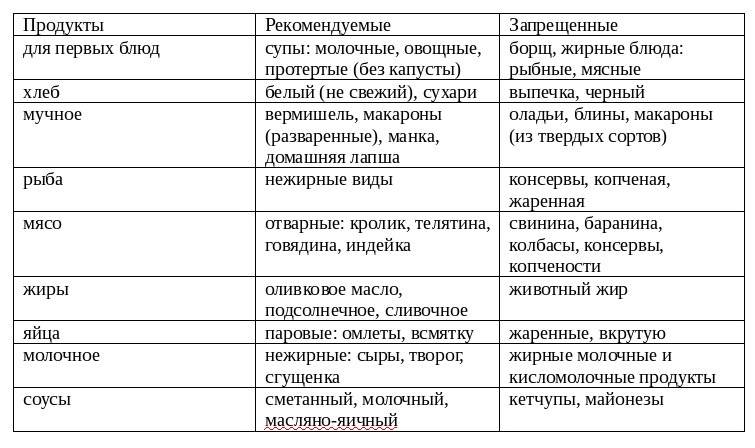
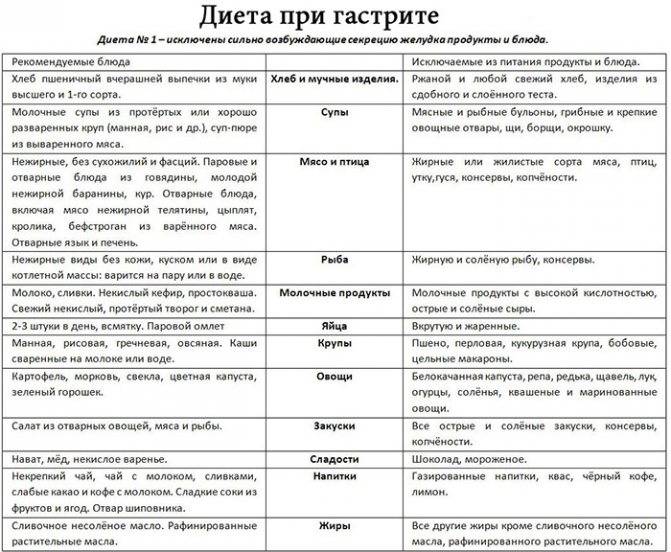
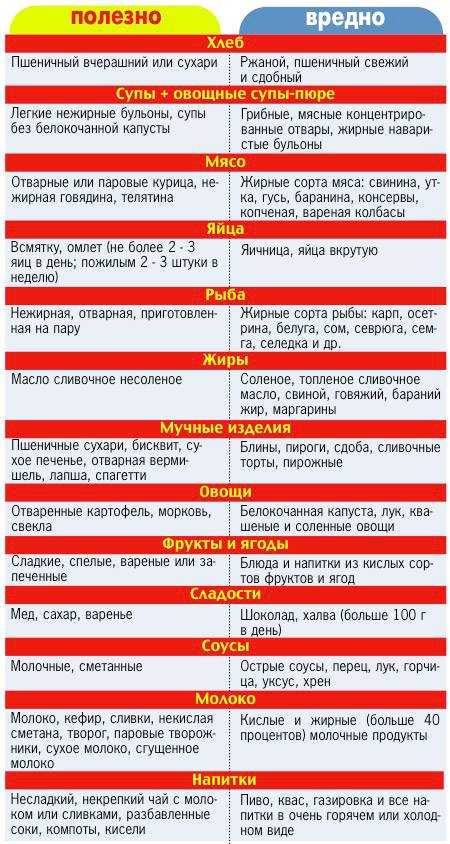
Запрещенные продукты при гастрите с пониженной кислотностью
Поскольку основная причина воспаления желудка – это неправильное питание, то существуют запрещенные продукты. При гастрите с пониженной кислотностью противопоказано употреблять такую еду:
- Свежие хлебобулочные изделия, выпечка из слоенного или сдобного теста.
- Жирные сорта рыбы и мяса, консервы, копчености.
- Говяжий, бараний, свиной жир.
- Окрошка, молочные, гороховые, фасолевые и пшенные супы.
- Сваренные вкрутую яйца.
- Кукурузная, ячневая, пшеничная, перловая и бобовые каши.
- Овощи: огурцы, перец, грибы, брюква, лук, чеснок.
- Кислые фрукты и ягоды с крупными зернами (малина, смородина) или грубой кожицей.
- Острые и кислые соусы, горчица, хрен, черный и красный перец.
- Мороженое, шоколад.
Употребление вышеописанных продуктов может спровоцировать обострение болезни или усугубить болезненную симптоматику при острых стадиях расстройства.
Рецепты диеты при обострении гастрита
При составлении меню можно воспользоваться следующими несложными и полезными рецептами.
[], [], [], []
Рисово-кукурузный суп
Ингредиенты: вода 2 л, картошка 350 г, рис 80 г, баночка кукурузы, 250 г курицы (филе), зелень, немного соли.
В закипевшую воду прибавляем нарезанное кубиком мясо, отвариваем на протяжении 15 минут на малом огне. Рис отвариваем примерно 20 минут.
Картошку нарезаем кубиком и отправляем в бульон. Когда картошка сварится, добавляем в кастрюлю сваренный рис, кукурузу (без жидкости), немного соли и зелень. Выключаем огонь. Даем супу настояться примерно 5 минут, и наливаем в тарелки.
Морковно-творожная запеканка
Ингредиенты: 0,5 кг творога, морковь 3 шт., яйцо куриное 3 шт., сахар 100 г, крахмал картофельный 1 ст. л., масло сливочное 1 ст. л., молоко 150 мл, мед 3 ст. л., манка 3 ст. л., немного соли, ванилин.
Очищенную морковь натираем на терке и кладем в сотейник. Туда же кладем масло, мед, молоко и притушиваем до готовности на малом огне. Прибавляем манку, держим на огне ещё 3-4 минуты. Выключаем огонь, всыпаем немного ванилина, отставляем в сторону.
Творог вымешиваем с солью, яйцами, сахаром и крахмалом. Добавляем тушенную с манкой морковь, смешиваем. Выкладываем в форму, смазанную маслом, и отправляем в духовку при 180°C на 35-45 минут.
Такая запеканка станет ещё вкуснее, если при подаче полить её сметаной, медом или сиропом.
[]
Крем-суп из кабачка и цветной капусты
Нам понадобятся: небольшой кочан цветной капусты, 1 кабачок (маленький), 2 небольших томата, лук, зелень, 50 мл растительного масла.
Овощи моем, капусту делим на соцветия, кабачок очищаем от кожицы. Нарезаем кабачок и капусту кубиком, отправляем в кастрюлю с кипящей водой (примерно 250 мл). Отвариваем до готовности.
Лук чистим, крошим и припускаем в растительном масле. Прибавляем нарезанные мелко помидоры без кожицы, тушим.
Готовые овощи и тушеные с луком помидоры соединяем и превращаем в пюре при помощи блендера. Разливаем по тарелкам, посыпав зеленью. При желании, можно добавить немного сметаны или сливочного масла.
[], [], []
Рисовая каша с тыквой
Нам потребуются: мякоть тыквы ½ кг, рис 10 ст. л., сахар по вкусу (до 100 г), масло сливочное 50 г.
Тыкву нарезаем кубиком и вместе с сахаром варим с добавлением воды. Рис варим отдельно до готовности.
ВОСКРЕСЕНЬЕ

Завтрак: гречневая запеканка с творогом (запекать под фольгой)
Обед: уха из семги; запеканка из картофеля с фаршем в мультиварке
Полдник: фруктовое желе из желатина
Ужин: куриное суфле с морковью на пару в мультиварке; отварной рис
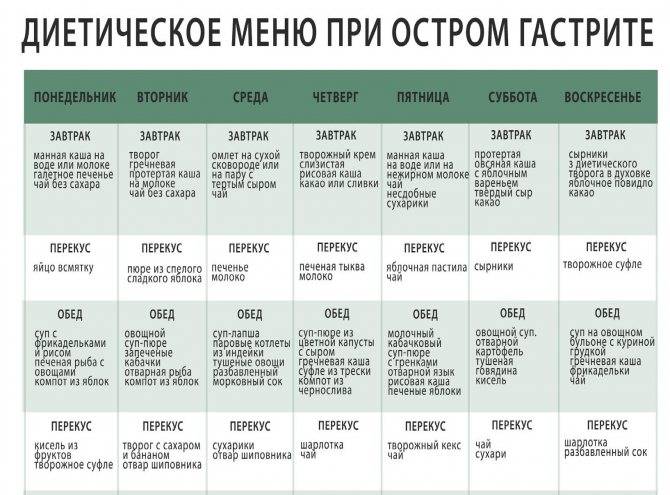
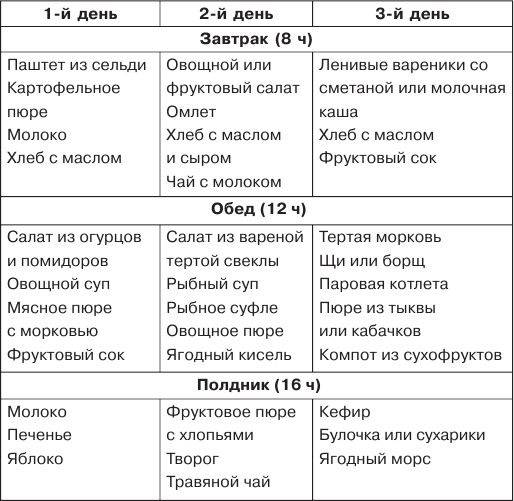
Меню при гастрите было составлено с учетом принципов системы “Меню недели”.
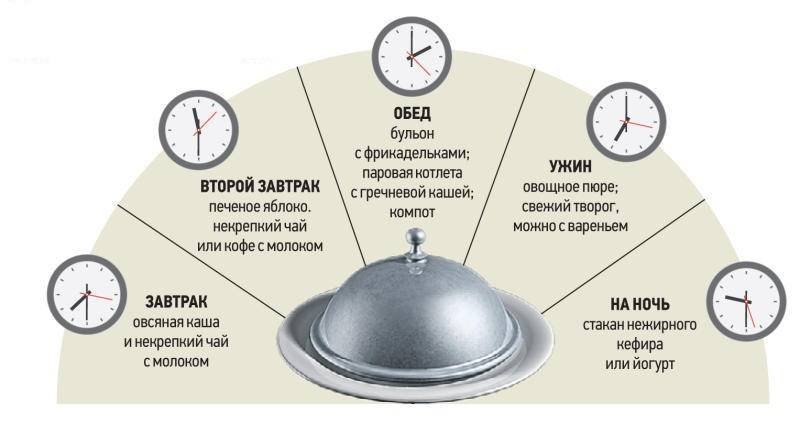
В качестве напитков можно использовать некрепкий зеленый и черный чай, травяные чаи, компоты из сухофруктов и не кислых свежих фруктов и ягод, кисели. Сок я рекомендую только в разбавленном виде, в пропорции 1:2 – 1:3, в неразбавленном виде он оказывает раздражающее действие на слизистую оболочку желудка. То же относится и к морсам. Что касается алкоголя, он агрессивно действует на пищеварительную систему, стимулирует выработки соляной кислоты, что может спровоцировать обострение и ухудшение состояния.К этому меню можно добавить фрукты, например бананы, спелые яблоки, груши, персики, абрикосы. Молочные продукты – йогурт, кефир, творог – это будет хорошим вариантом перекуса.
Диета при гастрите у детей: меню при разных формах заболевания
Общие принципы:
- корректный режим питания (3 основных приема + перекусы);
- соблюдение температурных норм (еду подают не горячую, не холодную, а в теплом виде, оптимально 30-40°С);
- исключение раздражающих слизистую и трудноперевариваемых продуктов.
Упор делают на разгрузку, обязательно химическое, термическое и механическое щажение всех пищеварительных органов.
Нюансы корректируют, основываясь на форме заболевания с учетом возраста карапуза.
Меню диеты при остром гастрите у ребенка 5 лет и старше.
День 1.Основа – питьевой режим. Малыши, как правило, есть отказываются. Не стоит настаивать, а вот жидкость давать часто. Подходящие варианты: охлажденный чай, детская или кипяченая вода, негазированная минералка.
День 2-3. Кормите часто, но маленькими порциями. Разрешены: жидкие каши, слизистые супы, кисель, овощи на пару или тушеные, самодельные сухарики из белого хлеба.
День 4. Аккуратно вводите мясные блюда, рыбу, нежирные кисломолочные продукты. Отличный выбор – паровые тефтельки или котлеты. Пища, богатая белком, помогает скорректировать повышенную кислотность.
В период выздоровления рацион расширяют. 5-7 дней после обострения гастрита питание ребенка должно соответствовать диете №16. Капуста, наваристые бульоны, кислые фрукты-ягоды пока под запретом. Предпочтительно делать упор на жидкие блюда и каши, мясо / рыбу готовить на пару или запекать в духовке. Порадовать маленького больного можно желе или киселем.
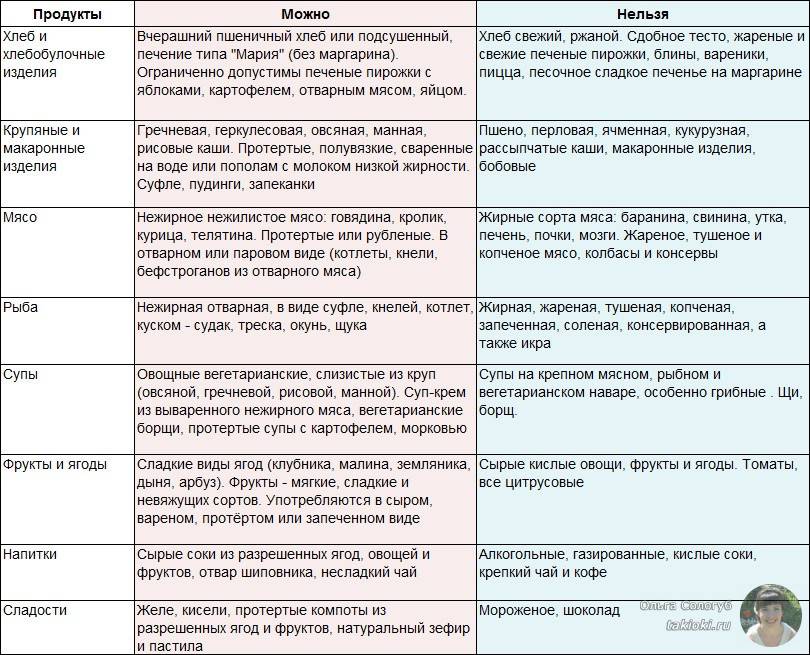
Диета при хроническом гастрите детям показана весной-осенью, когда обычно случается обострение. Ее соблюдают 5-6 недель. Ориентир – стол №1 по Певзнеру. Тип – нормокалорийная.
Рацион составляют из таких продуктов:
- крупы;
- яйца (омлет);
- макаронные изделия из пшеницы твердых сортов;
- молочка жирностью до 2,5%;
- постные сорта рыбы и мяса.
Раз в неделю можно побаловать карапуза домашними булочками или пирожками, печеными фруктами.
Современное лечение гастроэзофагеальной рефлюксной болезни

Терапия ГЭРБ направлена на борьбу с симптомами и предотвращение последствий. Она может быть консервативной и медикаментозной. Сначала врачи предлагают пациенту попробовать изменить образ жизни:
- избавиться от лишнего веса;
- перейти на нормальный режим бодрствования и отдыха;
- отказаться от вредных привычек (курения, алкоголя);
- перейти на сбалансированный, щадящий рацион.
Диета является основным методом безмедикаментозного лечения ГЭРБ. Принимать пищу нужно небольшими порциями 5 раз в день. Рекомендуется избегать вечерних перееданий (последний прием еды должен быть минимум за 2 часа до сна). В рацион нужно включить побольше овощей. Мясо следует употреблять после варки или приготовления на пару. Из рациона исключаются пряности, жирное, жареное, газированные напитки, кислые фрукты. Блюда не должны быть слишком горячими или холодными.
Больным следует избегать ситуаций, способствующих повышению брюшного давления. Нельзя носить тугие брюки, пояса, корсеты, кофты, бандажи. Не рекомендуется прыгать, поднимать тяжести, выполнять интенсивные упражнения, нагружающие мышцы брюшного пресса. Идеальные виды спорта для людей с ГЭРБ: плавание, езда на велосипеде, пешие прогулки.
Если приступы изжоги появляются только в положении лежа, рекомендуется приподнять изголовье кровати или выбрать более объемную подушку. Нельзя ложиться сразу после трапезы или питья.
Больному придется отказаться от препаратов, которые могут провоцировать приступы ГЭРБ. К таким препаратам относятся:
- нитраты и нитратоподобные средства;
- нифедипин, Теофиллин, Прогестерон;
- антидепрессанты и спазмолитики;
- нестероидные противовоспалительные препараты.
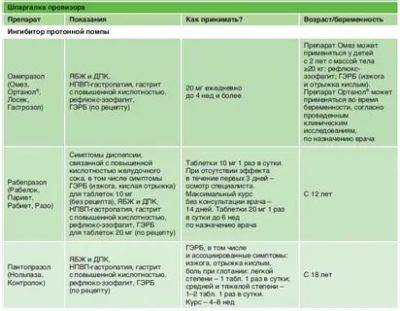
Если симптомы ГЭРБ сохраняются, нужно перейти к медикаментозной терапии. Избавиться от проявлений и осложнений болезни помогают:
- препараты из группы ингибиторов протонного насоса;
- комбинированные антациды;
- диоктаэдрический смектит;
- прокинетики.
Медикаментозное лечение ГЭРБ длится от 4 до 8 недель. После основного курса нужно пройти поддерживающую терапию длительностью 6-12 месяцев.
Осложненные и запущенные формы ГЭРБ лечат хирургическим путем. Для исправления дефекта в пищеводе проводятся антирефлюксные операции. При грыже пищевода назначается фундопликация – подшивание желудка к диафрагме вокруг отверстия пищевода, благодаря чему создается манжета, регулирующая продвижение пищи.
Диета при гастритах – ключевая составляющая лечение
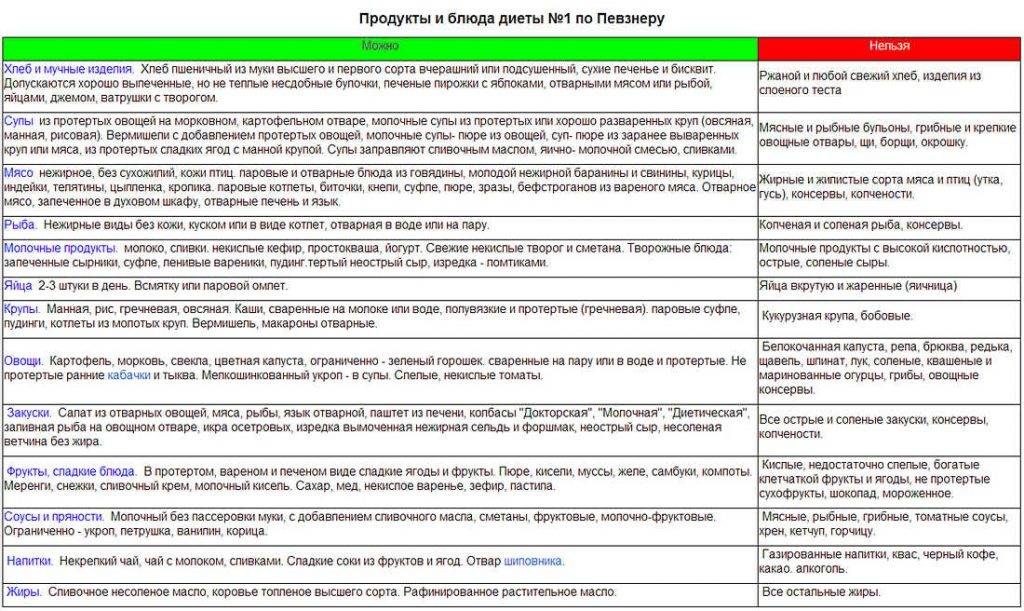
Любое, даже самое эффективное медикаментозное лечение не принесет положительных результатов без соблюдения диеты. Это связано с тем, что любая пища, которую человек употребляет, контактирует со слизистой оболочкой желудка, во время прохода по пищеварительному тракту. Поэтому к выбору продуктов нужно подходить осознано, и на время лечения стоит отказаться от вредной, раздражающей желудок пищи.
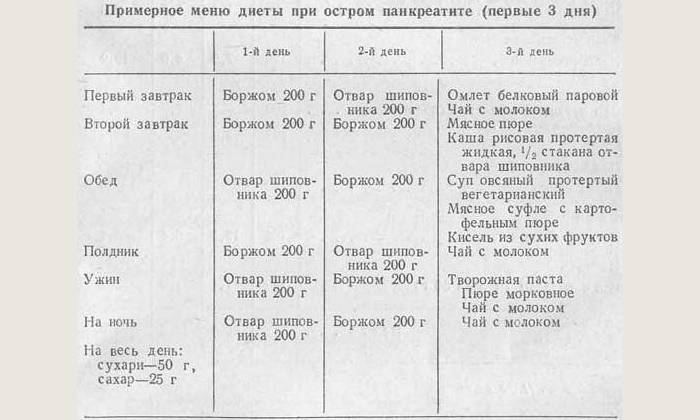
При остром гастрите в первые сутки больному желательно полностью отказаться от пищи, чтобы не нагружать воспаленный желудок. Пить воду и настой шиповника можно. По мере стихания симптомов в рацион начинают вводить слизистые супы и жидкие каши. Из мяса можно кушать протертое куриное филе, индейку. На завтрак можно готовить паровой омлет без большого количества соли (другие приправы нужно полностью исключить).
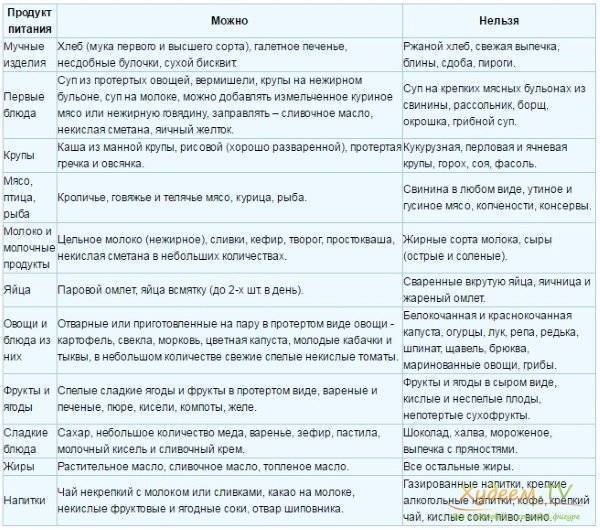
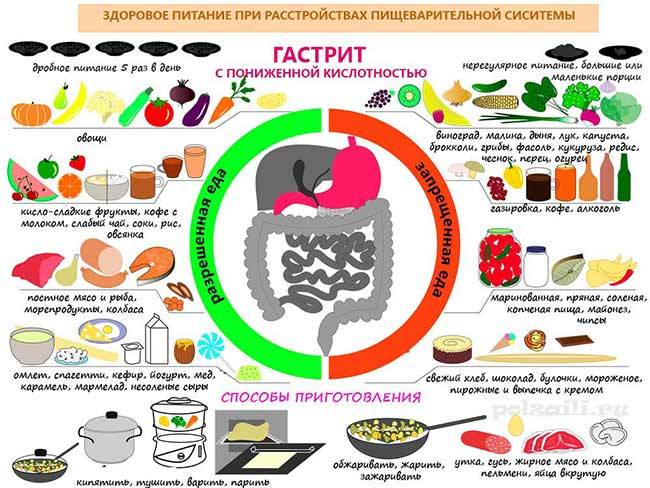
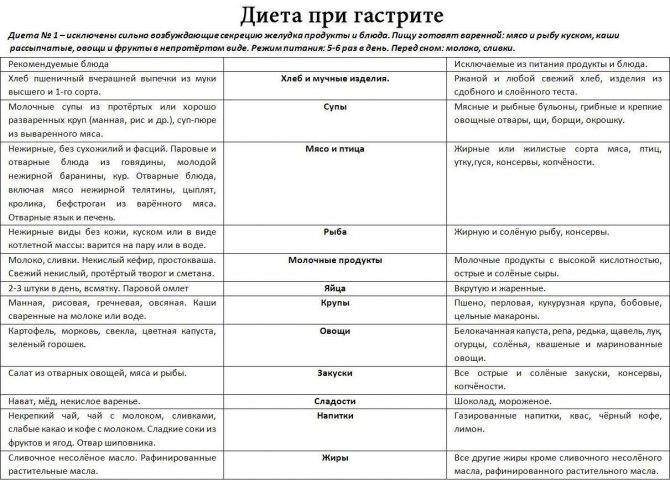
Выбор диеты при хроническом гастрите зависит от типа болезни. Но независимо от него, питание должно быть дробным – кушать нужно часто и небольшими порциями. При гастрите с повышенной кислотностью одна из целей диеты – снизить активность желудочного сока. Для этого пациентам нужно избегать таких продуктов:
- пища с высоким содержанием грубых пищевых волокон, которые могут механически травмировать слизистую оболочку желудка (мясо с жилами, рыба, в которой много мелких косточек, продукты с отрубями, хлеб из муки грубого помола);
- цитрусовые;
- копченые и маринованные продуты, соусы;
- наваристые бульоны;
- газированные напитки, соки, кофе и крепкий чай;
- грибы;
- черный хлеб;
- продукты, провоцирующие метеоризм (капуста, бобовые, молоко);
- свежие фрукты.
При гастрите с пониженной кислотностью нужно отдавать предпочтение вареной или запеченной еде. Разрешается употреблять небольшое количество селедки, мясных и рыбных супов – они стимулируют выработку желудочного сока. Еще можно кушать салаты из свеклы и моркови и пить сливовый, гранатовый соки.
Важный момент при выборе блюд для пациентов с гастритом – их температура. Оптимально употреблять теплую пищу, не горячую, и не холодную. Это связано с тем, что горячая еда усиливает воспаление слизистой оболочки желудка, а холодная – замедляет пищеварение. Основу рациона в период воспаления должны составлять каши слизистой консистенции, овощи на пару, тефтели и тушенные котлеты из курицы, индейки или кролика. Из напитков можно употреблять кисель, некрепкий черный или травяной чай. Сладости лучше исключить, но иногда можно кушать зефир или пастилу.
Виды диет
Несмотря на то, что в последние годы стараются отходить от подобных принципов, рацион ребенка при гастрите лучше всего базировать на одном из общепринятых столов (по Певзнеру). Каждый из них имеет определенные показания, особенности и расчеты питательных веществ, позволяющие правильно составить меню.
При обследовании врач должен определить у детей при гастрите уровень кислотности, а также (по возможности) морфологический вариант. В зависимости от этого назначается одна из следующих диет:
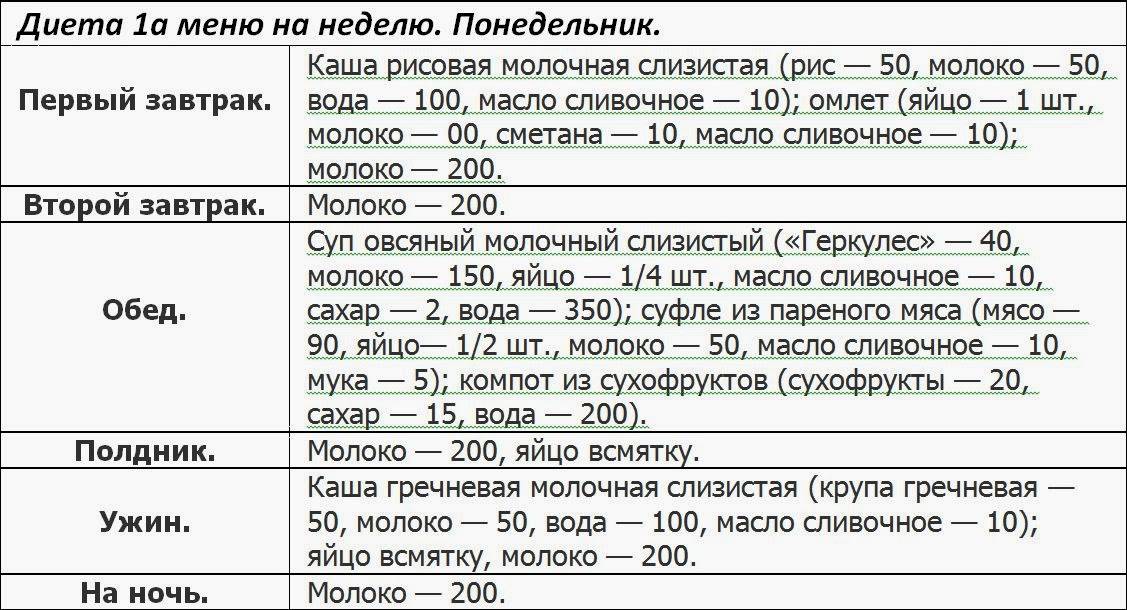
- Стол №1. Основным показанием для него является гиперацидный гастрит у детей (с повышенной секрецией). В остром периоде назначается минимум на 2-3 месяца, с учетом постепенного расширения рациона. Диета разработана в двух вариантах – 1а и 1б, которые обычно назначают следом;
- Стол №2. Предназначен детям с гипосекреторными или анацидным (полная потеря функции) гастритом;
- Стол №5. Не считается обязательным, но может быть назначен в качестве переходного этапа;
- Стол № 15. Считается «общим», ведь в этом случае дети едят практически все продукты, исключая наиболее агрессивные. Но желательно сохранять щадящий принцип приготовления и строгий режим.

Стол №2
При серьезном обострении заболевания может быть назначено голодание на 1-2 дней. Далее ребенку дают самую легкую пищу, которая не будет раздражать слизистую желудка, и начинают лечить медикаментозно.
Какая диета при гастродуодените?
Больной на гастродуоденит должен четко усвоить, что единственный путь, который приведет его к выздоровлению, он «протаптывает» самостоятельно.
Следование диеты – четкий прием пищи в условленное время, но не менее 6 раз в день. Из этих шести приемов пищи, больной должен разнообразить свой рацион таким образом, чтобы получить максимальное количество полезных веществ. Это поможет поскорее выздороветь, а также улучшить свое состояние на долгое время. Необходимо ввести в рацион как можно больше творога и творожных продуктов, а также кисломолочных продуктов. Именно эти продукты должны составлять наибольшее соотношение. Следом за ними следует употреблять мясо и рыбу нежирных сортов, которая проходит термическую обработку, то есть жарку, приготовление на пару или варение
Важно помнить, что пищу нельзя тушить
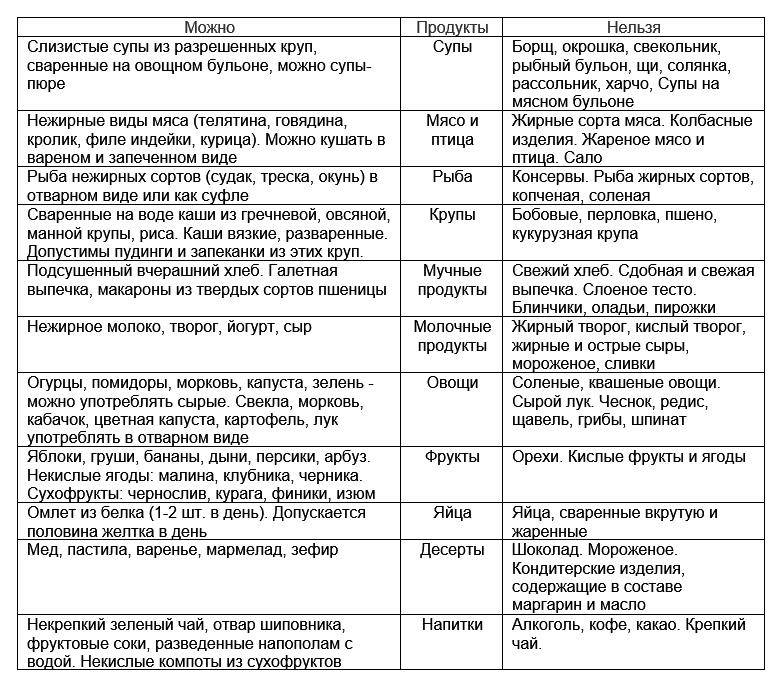
Супы – суп-пюре, молочник или овощной суп – находка для больных гастродуоденитом. Можно есть пшеничный и ржаной хлеб. Из круп отдавать предпочтение – рису и гречке. Не увлекаться картофелем.
Диета 5 при гастродуодените
Диета при гастродуодените имеет несколько вариаций.
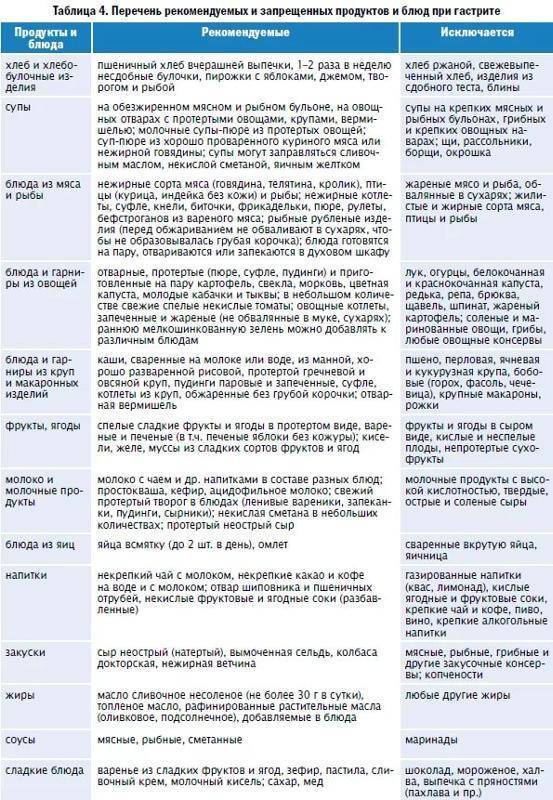
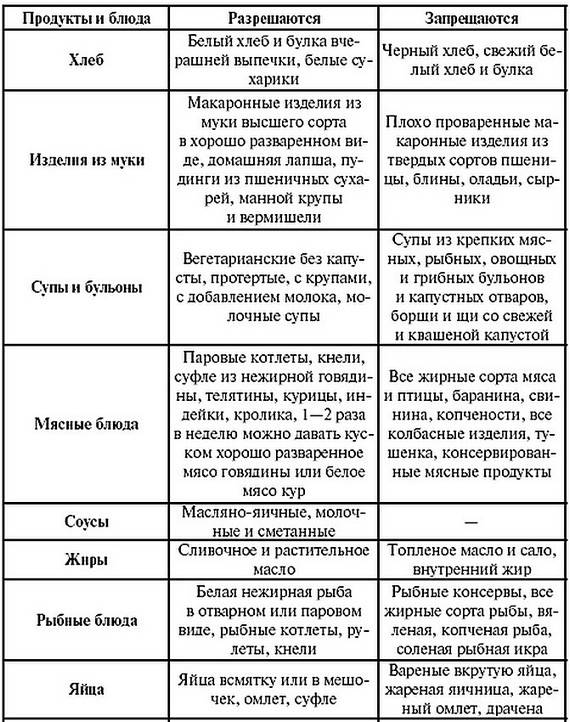
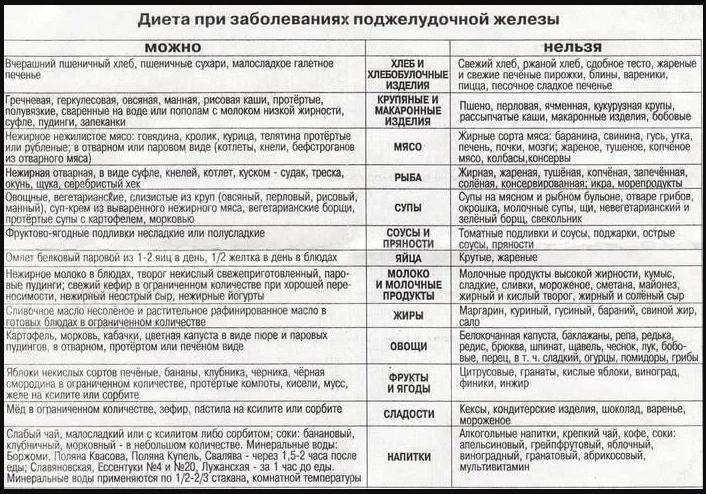
Гастродуоденит нуждается в сопроводительном лечении не только непосредственно двенадцатиперстной кишки и желудка, но и печени и желчных путей. Помимо основной диеты №1, нужно придерживаться и диеты №5.
При гастродуодените, как правило, прописывается стол №1 и 5. Последний предназначен для химической пощады печени, нормализации работы печени и желчных путей, улучшения желчеотделения при полноценном питании. Сама диета при гастродуодените предполагает уменьшение тугоплавких жиров, при нормальном потреблении белков и углеводов. Все продукты готовятся путем варки и затекания, а жилистое мясо и крахмалосодержащие овощи – протирают.
Лечебная диета №5 при гастродуодените исключает потребление свиного и говяжьего мяса, баранины и утятины, сала и кулинарных жиров. Так же не рекомендуют, есть мясо гуся, субпродукты, копчености и колбасы, консервы, соленую рыбу.
Диета №5 предполагает готовку нежирного мяса и рыбы – молодую говядину, кролика, мясную нежирную свинину, а также кролика, курицы и индейки. Из рыбы – все нежирные, постные сорта.
Можно использовать в чистом виде и в приготовлении сливочное и рафинированное масло, добавлять корицу и ванилин.
Из хлебобулочных изделий исключить свежий хлеб, жареные пирожки или слоенные, сдобные изделия. Из сладостей можно сухофрукты и желе, муссы и компоты, меренги и мармелад, пастилу, мед. Сахар заменить сорбитом.
При диете №5 нельзя сливки и молоко, ряженку и домашнюю сметану, соленый и жирный сыр, а вот кефир и ацидофилин, простоквашу и творог и нежирный сыр – можно. В еду можно добавлять половину желтка в день.
Необходимо отдавать предпочтение супам и крупам. Причем при приготовлении супов следует отказаться от крутых бульонов.
[], [], []
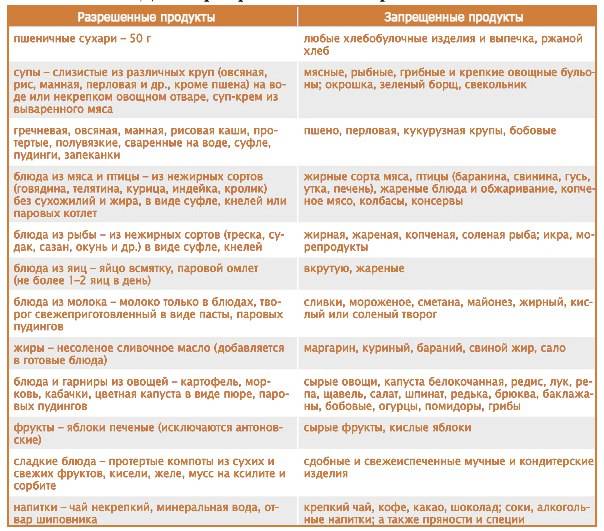
Диета 1 при гастродуодените
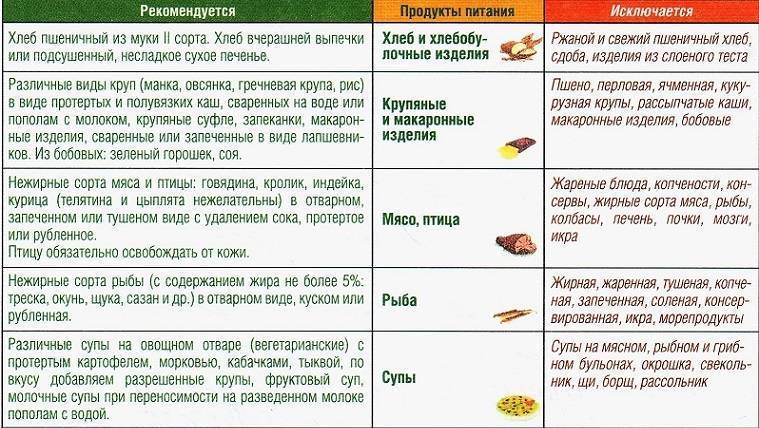
Диета стол №1 рекомендуется при болезнях желудка и двенадцатиперстной кишки, как в период обострения, так и на стадии выздоровления. Помимо этого, ее могут рекомендовать больным при обострении хронического гастрита или при остром гастрите.
Эта диета при гастродуодените чаще применяется уже на последнем этапе лечения обострения, ведь в ней отсутствуют продукты, которые возбуждают секрецию желудка. При соблюдении данной диеты, сохраняется нормальное полноценное питание, однако желудочно-кишечный тракт более щадится, лучше заживают язвочки, секреция желудка нормализуется, уменьшается воспаление.
[], []
Симптомы гастрита
Итак, как же распознать, что у Вас начал развиваться гастрит. Стоит прислушаться к своему организму и проанализировать почему Вас беспокоят боли, в какое время они возникают и как часто это происходит.
Симптомы гастрита:
- боль в животе: резкая приступообразная или постоянная мучительная;
- тошнота постоянная или периодическая, часто возникающая сразу после еды;
- изжога;
- отрыжка с кислым запахом;
- многократная рвота (в случае острого гастрита возможна рвота с кровью, т.к. в желудке может открыться внутреннее кровотечение);
- повышенное слюноотделение;
- иногда сухость во рту;
- нарушение стула: запор или понос;
- со стороны всего организма: выраженная общая слабость, головокружение, головная боль, потливость, повышение температуры, снижение артериального давления, повышение частоты сердечных сокращений – тахикардия;
- снижение аппетита;
- неприятный вкус во рту;
- чувство тяжести в животе после еды;
- вздутие, урчание в животе, метеоризм;
- анемия, ломкость и сухость волос, расслоение ногтей.