Причины появления сухого кашля у ребенка
Чтобы эффективно бороться с этим недугом, в первую очередь потребуется определить, с чем придется иметь дело. Если у ребенка долго не проходит сухой кашель, или периодически при кашле появляется мокрота, следует внимательнее прислушаться и определить его форму. Это может быть кашель:
- лающий – нередко во время приступов кашля у ребенка можно услышать протяжные хрипы, что часто указывает на вирусную природу заболевания и свидетельствует о поражении гортани и трахеи;
- хриплый – как правило, он указывает на хронические патологии легких, может свидетельствовать о развития бронхиальной астмы, кроме того, такой кашель может стать причиной механического повреждения слизистой гортани;
- ночной – он появляется у спящего малыша, когда тот лежит на спине, происходит это потому, что в легочных протоках скапливается слизь, как правило, такой кашель возникает у детей с бронхиальной астмой;
- рвотный – такой кашель проявляется приступами, обычно он достаточно сильный, характеризуется отхождением большого количества мокроты, из-за необходимости перехватывать дыхание ребенок не может справиться с кашлевым приступом, потому мокрота попадает в желудок, и этот процесс нередко провоцирует рвотный рефлекс.
Когда у ребенка долго не проходит сухой кашель, причинами этого явления могут быть:
Особенности микроклимата в помещении. Оптимальная влажность воздуха для малыша – на уровне 60-70%. Когда этот показатель снижается, то слизистая горла начинает пересыхать, раздражается, что и провоцирует развитие кашля. Такая же реакция возникает, если в помещении слишком душно, оно задымлено, в нем много пыльных поверхностей.
- Острый бронхит. Зачастую это заболевание сопровождается приступами сильного лающего кашля. Как правило, он усиливается ближе к ночи, из-за чего способен сильно изматывать малыша. Определить кашель, возникший из-за бронхита, также можно по температуре тела – она повышается до 38-39 градусов.
- Воспалительные заболевания горла, такие как ларингит или фарингит. Выявить данные патологии можно по нескольким характерным признакам. В первую очередь, слизистая гортани сильно отекает, в горле появляется неприятное першение, щекочущее ощущение, голос становится низким, иногда вовсе исчезает.
- Коклюш. Распространенное заболевание среди детей. Часто его путают с простудой или аллергией, поскольку первичные симптомы достаточно похожие: сухой кашель, повышение температуры тела, слабость. Но при коклюше у ребенка долго не проходит сухой кашель, его приступы становятся более частыми и интенсивными.
- Аллергическая реакция. Если малыш оказался в поле действия аллергена, то у него может появиться сухой кашель. Отличить аллергический кашель от других заболеваний можно по сопутствующим признакам, которые появляются в результате действия раздражителя: слезоточивость глаз, течение из носа, чихание, зуд, появление багровых пятен на коже, покраснение лица.
- Стрессовая ситуация, нервное перенапряжение. Иногда, когда кашель не проходит долгое время у ребенка, это может указывать на нестабильное психоэмоциональное состояние малыша. Толчком к развитию стресса и депрессии могут быть постоянное нервное или физическое перенапряжение, тяжелая атмосфера в семье, частые ссоры, проблемы со сверстниками и т.п.
При появлении у ребенка кашля, особенно, если он долго не проходит, не стоит заниматься самодиагностикой и самолечением. Чтобы избежать серьезных последствий для здоровья малыша, непременно обратитесь к врачу. Специалист назначит необходимые виды исследований, на основании полученных результатов определит причину возникновения кашля и подберет наиболее подходящую схему лечения.

Ларинготрахеит
Что это такое?
Ларинготрахеит — это воспаление слизистой оболочки гортани и начальных отделов трахеи. Причем воспалительная реакция может захватывать или всю слизистую оболочку гортани и верхних отделов трахеи (острый ларинготрахеит), или только некоторые отделы гортани — надгортанник (эпиглоттит), подсвязочное пространство (подскладочный ларингит).
Причины
Острый ларинготрахеит развивается при любом повреждении слизистой оболочки верхних отделов дыхательных путей, начиная от общего переохлаждения или чрезмерного перенапряжения голоса (например, у болельщиков на стадионе) и заканчивая колонизацией слизистой оболочки болезнетворными микроорганизмами (бактериями или вирусами) при острых инфекциях (грипп, корь и др.).
Симптомы фронтита
Лобный синусит – заболевание серьезное. О развитии патологии сигнализируют его характерные симптомы:
- головная боль. Она может быть разлитой или локализоваться в определенном месте (лобная часть, возле бровей);
- повышение температуры (до 40°С) с появлением лихорадки у детей и озноба у взрослых;
- заложенность носа, затрудненное дыхание, снижение или отсутствие обоняния (гипосмия /аносмия);
- проблемы со зрением, слезотечение, развивающаяся светобоязнь;
- скопление слизи в носовых ходах, затрудненность ее удаления;
- покраснение и отечность кожи над переносицей и веками;
- появление зубной боли и боли в ушах;
- общая слабость и головокружение.
Своевременное обращение к отоларингологу поможет поставить правильный диагноз и отличить:
Синусит
Что это такое?
Синусит — воспаление одной или нескольких придаточных пазух носа (синусов), возникающее как осложнение при остром рините и других инфекционных заболеваниях полости носа. Синусы — это четыре пары воздушных полостей, располагающихся вокруг носа. Их также называют параназальными полости или околоносовыми пазухами. Синусит может быть острым или хроническим, экссудативным (с воспалительной жидкостью внутри пазух) и продуктивным (с разрастанием ткани внутри пазух), а также односторонним и двухсторонним.
Причины
Каждый синус открывается в полость носа для свободного прохождения воздуха и слизи, поэтому любая инфекция, иммунная или аллергическая реакция в полости носа также распространяется и на синусы. Кроме того, причиной заболевания могут быть кариес или пульпит.
Предрасполагающие факторы:
- врожденные нарушения развития анатомических структур полости носа;
- полипозные разрастания в воздушных проходах;
- аллергические риниты;
- искривление носовой перегородки (врожденное или из-за травмы).
Особенности симптома
Влажный кашель — защитный механизм. Это основной способ очистки дыхательных путей от мокроты. Патологический секрет накапливается из-за воспалительных процессов, протекающих в носу, легких, трахее и горле. Врачи также называют влажный кашель продуктивным и считают его положительной динамикой лечения. Отхаркивание мокроты способствует выздоровлению.
Лечение влажного кашля у детей при ОРВИ необходимо, если мокрота отходит плохо. Слизистые массы, накапливающиеся в бронхах, — рассадник инфекции. В секрете размножаются бактерии. Застой мокроты в легких приводит к общей интоксикации организма, затягивает процесс выздоровления и повышает риск осложнений.
Как различить бактериальный и вирусный кашель с мокротой у ребенка
Большинство острых респираторных вирусных заболеваний начинаются с сухого кашля (первые часы), затем появляется мокрота. К сведению, дети до четырех лет не умеют откашливаться, поэтому мокрота просто сглатывается. Если есть возможность, отметьте вид мокроты и ее цвет. Прозрачная мокрота – признак вирусного заболевания, тогда как белесоватая и мутная с зеленовато-желтый оттенком свидетельствуют о наличии бактериальной инфекции. При ОРВИ ребенок может испытывать затруднения дыхания. Чтобы понять, есть ли такой симптом, надо сравнить, как дышит ваш малыш в здоровом состоянии, отмечая учащенное, шумное дыхание. При заложенности носа ребенок может начать дышать ртом. Зимой на улице, дыша через рот, ребенок, захватывает холодный воздух сразу в дыхательные пути, холодный воздух не успевает согревается, как при дыхании через нос. Недостаток кислорода, который недополучает организм при таком способе дыхания, негативно действует на состояние здоровья в целом. Непрекращающийся или ночной кашель у ребенка должен насторожить родителей.
Лечение и профилактика горлового кашля у детей
Как эффективнее лечить горловой кашель у детей, врач решает по результатам осмотра и дополнительной диагностики. В комплексной терапии ОРВИ и простудных заболеваний специалисты используют спрей Деринат. Он решает сразу несколько проблем:
- уничтожает болезнетворные вирусы,
- укрепляет клеточный и гуморальный иммунитет,
- восстанавливает поврежденную слизистую оболочку — первый защитный барьер на пути инфекций,
- снижает риск возникновения осложнений.
Как лечить ОРВИ у детей разного возраста, врач расскажет на консультации
После выздоровления важно позаботиться о профилактике инфекций, чтобы снизить риск заболеть в будущем. Профилактические меры для повышения иммунитета — это:
- закаливание — обтирания влажным полотенцем, воздушные ванны, контрастный душ,
- увлажнение воздуха в квартире и соблюдение температурного режима,
- ежедневные 30-минутные прогулки на свежем воздухе,
- правильное питание с ограничением сладостей, газированных напитков, фастфуда, мучного и соленого,
- профилактическое посещение врача по установленному графику,
- курсовой приём лекарственных средств, назначенных врачом для укрепления иммунитета, часто специалисты выписывают с этой целью Деринат.
Следование указаниям специалиста, соблюдение режима дня и использование Дерината в соответствии с инструкцией помогут оставить болезнь в прошлом, а меры профилактики позволят предотвратить повторное инфицирование. Заботьтесь о ребенке, и проблемы отступят!
Полезные статьи:
Профилактика
Чтобы избежать такого серьезного заболевания, как фронтит, необходимо:
серьезно относиться к лечению любого насморка;
такое же внимание уделять лечению простудных заболеваний, а также болезней носоглотки;
постоянно промывать нос морской водой;
правильное питание, соблюдение питьевого режима, употребление необходимого набора витаминов;
одеваться по сезону, избегая переохлаждений и сквозняков;
поддерживать иммунитет (спать по 8 часов, придерживаться режима труда и отдыха);
избегать травм головы и носовой перегородки;
бывать на свежем воздухе, особенно в хвойном лесу, поддерживать физическую форму;
поддерживать здоровый микроклимат в доме: постоянное проветривание, увлажнение воздуха, особенно во время отопительного сезона;
санаторно – курортное лечение;
при подозрении на болезнь немедленно обратиться к отоларингологу.
Причины возникновения кашля лаем у детей и взрослых
Истинный круп. Данное заболевание может быть смертельно опасным для детей первого года жизни вследствие узкого просвета дыхательного прохода носоглотки у младенцев. Характерными симптомами истинного крупа являются:
сухой лающий кашель;
возникновение одышки;
вялое состояние, слабость;
болевые ощущения в области грудины.
Истинный круп может привести к остановке дыхания, поэтому следует незамедлительно обратиться за медицинской помощью!
Ларингит – воспаление голосовых связок вследствие активности патогенных микроорганизмов. К симптомам ларингита относятся:
частый приступообразный лающий кашель;
возникновение хрипов в верхних отделах дыхательной системы;
высокая температура;
слабость, вялость;
потеря голоса;
насморк;
болезненные ощущения в горле при сглатывании.
Фарингит – воспалительный процесс лимфоидной ткани и слизистой гортани, вызываемый инфекцией, вирусами, бактериями, грибками. Развитие фарингита могут спровоцировать болезни носоглотки, кариес, аллергия, вдыхание слишком холодного либо горячего воздуха. К симптомам относятся:
сухой лающий кашель;
возникновение першения и сухости в горле;
сильные болевые ощущения в горле.
Острый стенозирующий ларинготрахеит (ОСЛТ) – в народе ложный круп. Часто его возникновение провоцирует вирусная инфекция. У взрослых встречается крайне редко. Характерными симптомами ложного крупа являются:
охриплость голоса либо полное его пропадание;
повышение температуры тела.
Важно помнить: в случаях неостанавливающихся и усиливающихся приступов кашля, если лающий кашель у ребенка становится очень грубым либо происходит беззвучно, необходимо срочно вызвать врача – дорога может быть каждая минута!
Грипп, парагрипп, ОРВИ, аденовирусы, респираторно-синцитиальные инфекции. В основном их возникновение провоцируется вирусами. К симптомам относятся:
мучительный лающий кашель;
приступы удушья, возникающие поздно вечером либо ночью;
свист дыхания на вдохе;
осиплость голоса;
побледнение кожных покровов;
повышенная температура тела.
Дифтерия – острое инфекционное заболевание, вызываемое дифтерийной палочкой (палочкой Леффлера). Заражение может происходить как воздушно-капельным, так и бытовым путем. Локализация инфекции происходит в дыхательных путях, ротоглотке, на коже, глазах, ушах. Подавляющее большинство детей страдают дифтерией ротоглотки. К симптомам дифтерии относятся:
увеличение лимфатических узлов;
повышенная температура тела;
болезненность в горле;
возникновение налета в горле желтого либо серовато-белого цвета;
при развитии истинного крупа на фоне дифтерии – лающий кашель, дыхание со свистом.
Развитие дифтерии может привести к летальному исходу! При обнаружении ее признаков следует незамедлительно обратиться к специалисту.
Коклюш – инфекционное заболевание, затрагивающее слизистые оболочки дыхательных путей, возбудителем которого является палочка бордетелла пертуссис. Заражение может произойти воздушно-капельным путем. Характерными симптомами коклюша являются:
сильный, надрывный приступообразный лающий кашель, который нередко заканчивается рвотой;
возникновение кровоизлияний в слизистые оболочки;
повышение температуры тела;
озноб;
головные боли;
выделение слизи из носа.
Бронхиальная астма – хроническое заболевание, основной причиной развития которого считаются аллергические реакции человеческого организма. При данной болезни происходит бронхиальный спазм на фоне воспалительного процесса дыхательных путей. К симптомам астмы относятся:
сухой кашель лаем;
свист при дыхании;
возникновение сильных приступов удушья.
Аллергическая реакция может являться причиной появления гавкающего кашля у детей и взрослых. Для нее характерно отсутствие температуры. Обычно развитие аллергии могут спровоцировать домашние животные, различные запахи, бытовая химия, продукты, растения, цветы. К симптомам аллергии относятся:
появление либо усиление сухого кашля лаем вблизи источника аллергической реакции;
отсутствие насморка;
исчезновение и возобновление, а также сезонность возникновения кашля.
Попадание инородного тела в гортань. Чаще всего такая ситуация возникает в процессе игры у детей. Симптоматика зависит от размера инородного предмета:
если в гортани оказался мелкий предмет – сильный лающий кашель, тяжелое дыхание, возможно отделение мокроты с гноем;
чужеродные тела крупного размера провоцируют охриплость голоса, посинение лица – в этом случае может случиться кома, остановка дыхания и сердца. Человеку нужна немедленная помощь!
Фронтит: осложнения и последствия
Хроническая стадия фронтита опасна своими осложнениями. Перенесенная ОРВИ или простая простуда часто вызывает обострение болезни, которое длится около трех недель.
При переходе фронтита в хроническую стадию возникает опасность проникновения гнойного содержимого пазух через задние стенки внутрь черепа. Последствием этого может стать тяжелейший гнойный менингит или абсцесс.
Если гнойная инфекция проникнет через тонкую нижнюю стенку пазухи, то серьезно пострадают глазницы.
Эти осложнения очень опасны, так как могут привести к летальному исходу.
Последствия недолеченного фронтита сказываются на других органах и приводят к воспалительным процессам в миндалинах, костной ткани и тканях сердечной мышцы, конъюнктивиту и повреждению зрительного нерва, отиту или пневмонии.
Что способствует отхождению мокроты?
Если лечение влажного кашля у ребенка не дает результатов, ребенка нужно обильно поить. Жидкость разжижает вязкий секрет и способствует его отхаркиванию. Питье должно быть теплым или комнатной температуры. Во время болезни лучше всего подойдут ягодный морс, кисель, чай с лимоном и имбирем, молоко с медом, отвары лекарственных трав. Эти напитки богаты витаминами и минералами, необходимыми для выздоровления.
Кашель может затягиваться из-за сухого микроклимата. Исправить ситуацию помогут частые проветривания, влажная уборка и увлажнение воздуха. Можно использовать специальную технику, миски с водой или мокрые полотенца. Желательно, чтобы температура в детской комнате не поднималась выше 22-24 °C.
Если ребенок в целом чувствует себя неплохо и его беспокоит только кашель, чаще бывайте на свежем воздухе. Во время прогулок в парке легкие фильтруются и насыщаются кислородом, а слизистая оболочка носоглотки естественным образом увлажняется. Главное — держитесь подальше от магистралей и заводов. И, конечно, не допускайте перегрева или переохлаждения. Будьте здоровы!
Симптомы хронического фронтита
- течение болезни проходит приступообразно: ремиссии сменяются обострением заболевания;
- при обострениях появляются симптомы острого фронтита; при ремиссии сохраняются давление и тяжесть в лобной части головы, которая усиливается при наклонах и нагрузках;
- в висках появляется пульсирующая боль; беспокоит постоянная ноющая головная боль;
- присутствуют выделения из носа, часто они имеют примеси гноя и крови; но чувства полной заложенности нет;
- сохраняются отеки, давление в глазах;
- по утрам из-за стекания гнойной слизи по задней стенке глотки могут появляться отхаркивание мокроты и тошнота;
- утомляемость повышена.
Одним из главных показателей развития патологического процесса при фронтите является температура. При острой форме, которая при надлежащем лечении длится 3 недели, гипертермия может достигать 38°С – 40°С. При хронической форме температура может быть незначительной или отсутствовать вообще. Но отсутствие температуры при лобном синусите не свидетельствует о выздоровлении, потому что сохраняются характерные боли.
Главные признаки заболевания лобным синуситом – это постоянные ноющие головные боли. Они носят характер распирания, сжимания, пульсации, усиливаясь при наклонах головы вперед или выполнении физических нагрузок. Болезненность может появиться из-за вибрации при поездках в транспорте.
При переохлаждении или последствиях ОРВИ в лобных синусах увеличивается давление, боли нарастают. Бессонница и умственное напряжение, переутомление и прием кофе или алкоголя могут усилить головные боли даже без обострения заболевания. Боль становится невыносимой, неврологической.
Самая интенсивная точка боли в области лба отмечается над переносицей (выше на 2 см). Если воспалена одна из пазух, боль сильнее локализуется с одной стороны. При постукивании по лбу появляется ноющая боль. При наличии воспаления при надавливании на надбровные ткани боль будет держаться долго.
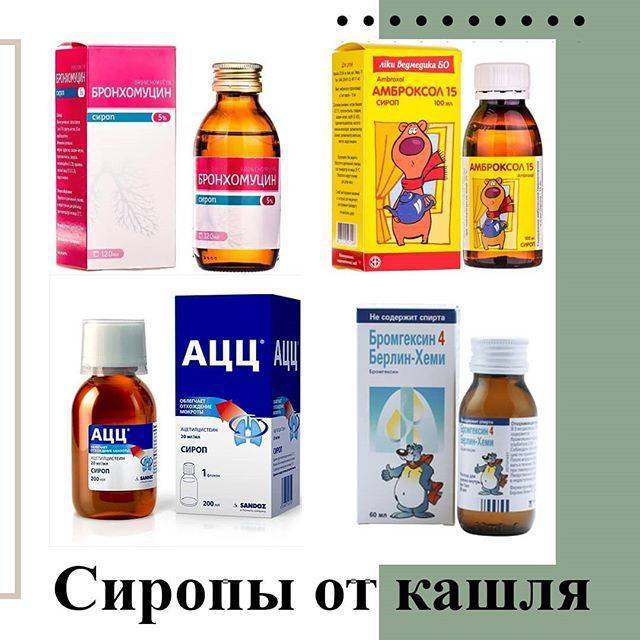
Лекарства от кашля
К медикаментозному лечению кашля прибегают тогда, когда нарушается общее состояние и самочувствие ребенка.
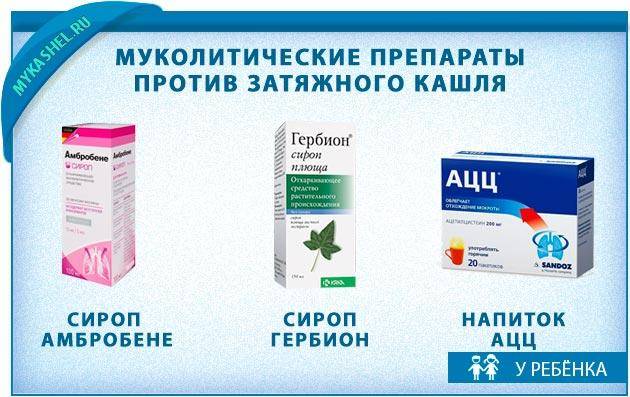
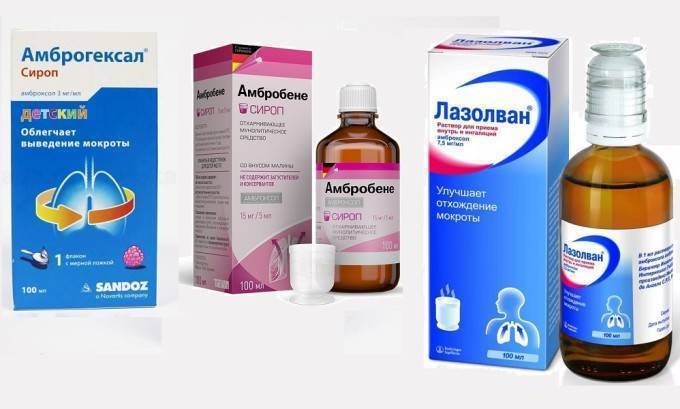
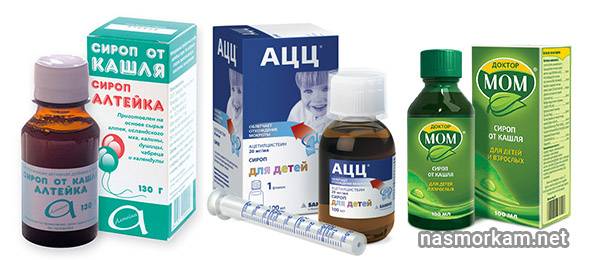
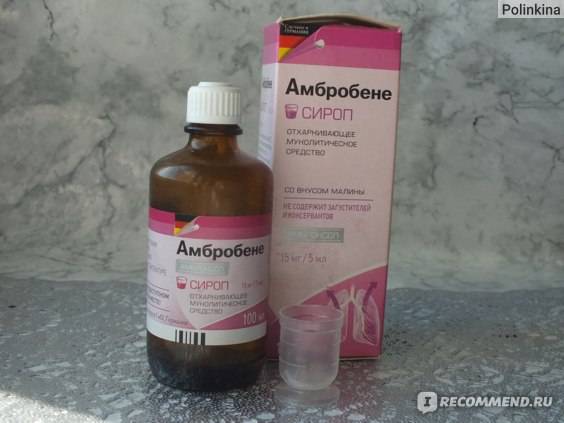
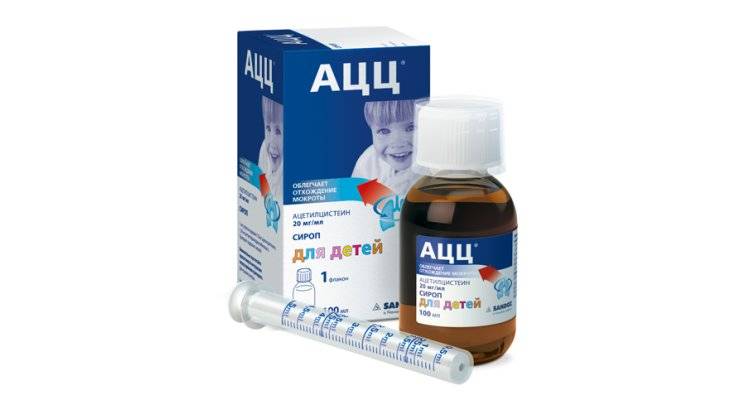
При навязчивом, сухом и непродуктивном кашле с малым количеством отделяемой мокроты ребенку назначают муколитические средства («Бромгексин», «АЦЦ», «Флуимуцил», «Амбробене», «Лазолван»).
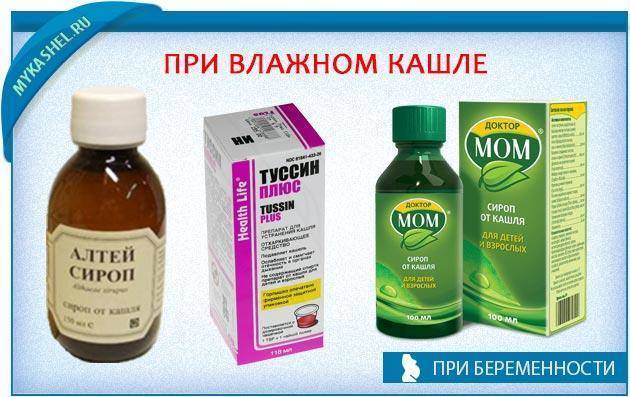
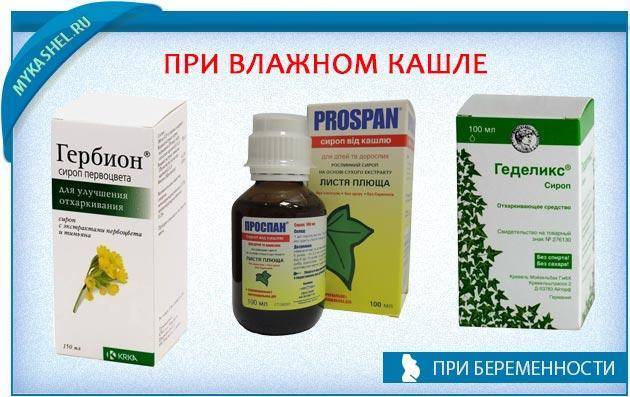
Затем, когда кашель станет продуктивным, влажным и начнет хорошо отделяться мокрота, назначают отхаркивающие средства, которые способствуют более интенсивному выведению мокроты из организма (корень солодки, «Геделикс», «Доктор Мом», «Мукалтин», «Пертуссин»).
Если кашель сухой, мучительный, сопровождается нарушением сна и рвотой показано назначение препаратов, воздействующих на кашлевой центр.
Если кашель у ребенка сопровождается бронхоспазмом показано применение бронхолитических средств («Теофиллин», «Эуфиллин»).
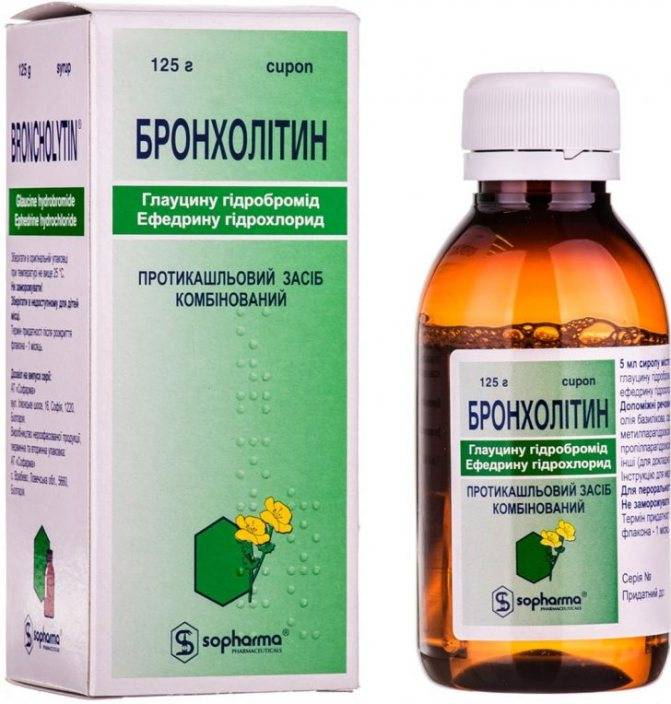
Существуют также комбинированные препараты, которые снимают воспаление, подавляют кашель и разжижают мокроту («Бронхолитин», «Стоптуссин»).
Решение о назначении того или иного препарата от кашля принимает врач, потому что только он может точно установить причину появления кашля и поставить правильный диагноз. Самолечение недопустимо! Ведь при неверном выборе лекарства можно нанести вред здоровью ребенка.
Профилактика кашля у детей
Существует ряд правил, соблюдение которых позволяет существенно снизить вероятность возникновения кашля у ребенка:
- Ежедневное проветривание и влажная уборка квартиры.
- Закаливание ребенка.
- Регулярные прогулки на свежем воздухе.
- Соблюдение ребенком правил личной гигиены.
- В период наибольшего распространения гриппа и ОРВИ ежедневное промывание полости носа водой с морской солью для недопущения попадания инфекции в дыхательные пути.
- Прием витаминов для повышения иммунитета.
Кашель при ОРЗ
Как правило, кашель появляется в самом начале заболевания (первые 48 часов) и носит характер сухого, непродуктивного, сопровождается неприятными ощущениями в горле в покое и при глотании. Такой кашель связан с воспалением задней стенки глотки, вызванным возбудителем. Позже малопродуктивные покашливания возникают из-за раздражения рецепторов слизистой оболочки выделениями, стекающими по носоглотке. В этих случаях кашель является естественной рефлекторной реакцией, направленной на очищение дыхательных путей от обильного слизистого секрета или инородных тел, и не должен вызывать особого беспокойства у родителей.
Рекомендуется выполнять элементарные действия, направленные на поддержание защитных сил организма: соблюдать чистоту, поддерживать оптимальный уровень влажности воздуха и также температурный режим жилого помещения, делать регулярные проветривания, следить за своевременным очищением, увлажнением полости носа и восстановлением нормального носового дыхания. Для удаления слизи с задней стенки глотки у детей постарше хорошо применять полоскания горла содово-солевым раствором, отваром ромашки, зверобоя, календулы, шалфея. При влажном кашле спать ребенку лучше в разнообразных положениях (на боку, с приподнятым или опущенным головным концом кровати). Это будет способствовать откашливанию мокроты (пассивный дренаж), предотвращать застойные явления. Также можно самостоятельно выполнять дренирующий массаж, слегка постукивая по грудной клетке ребром ладони или подушечками пальцев. В положении на животе массаж будет эффективнее, если уложить ребенка грудной клеткой на подушку так, чтобы голова оказалась ниже туловища.
В ряде случаев кашель длительно не проходит самостоятельно, причиняя значительный дискомфорт, может затруднять дыхание и нарушать сон ребенка. Тогда детский организм нуждается в медикаментозной поддержке. При сухом непродуктивном кашле назначаются противокашлевые средства, направленные на уменьшение рефлекторного спазма и отека. Когда ребенок начинает выделять мокроту, тактика лечения кашля у детей предусматривает использование муколитиков (препаратов, разжижающих мокроту) и отхаркивающих средств. В разрешающем периоде целесообразно использование методов физиотерапии, дыхательных упражнений. Кроме того, существует целый ряд немедикаментозных способов облегчения кашля при ОРВИ в домашних условиях.
Если кашель носит затяжной характер (более 2х недель), вновь появляется высокая температура, а мокрота приобретает гнойный характер, возможно, речь идет о присоединении вторичной бактериальной инфекции. В таком случае бывает необходимо назначение антибиотиков и даже госпитализация. Более других подвержены затяжному и осложненному течению простудных заболеваний дети из группы часто длительно болеющих. Такие дети чаще и тяжелее переносят респираторные вирусные инфекции вследствие несостоятельности иммунных сил организма. Это является основанием для профилактики, комплексного лечения ОРЗ и его осложнений с применением иммуномодулирующих препаратов.