Другие заболевания из группы Болезни органов дыхания:
| Агенезия и Аплазия |
| Актиномикоз |
| Альвеококкоз |
| Альвеолярный протеиноз легких |
| Амебиаз |
| Артериальная легочная гипертония |
| Аскаридоз |
| Аспергиллез |
| Бензиновая пневмония |
| Бластомикоз североамериканский |
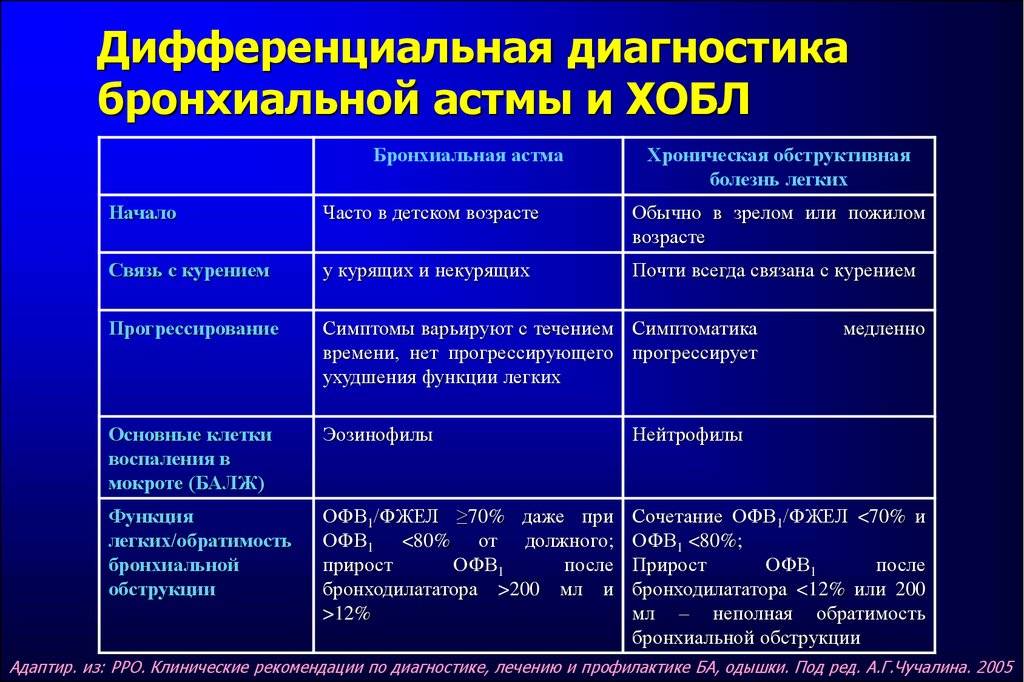
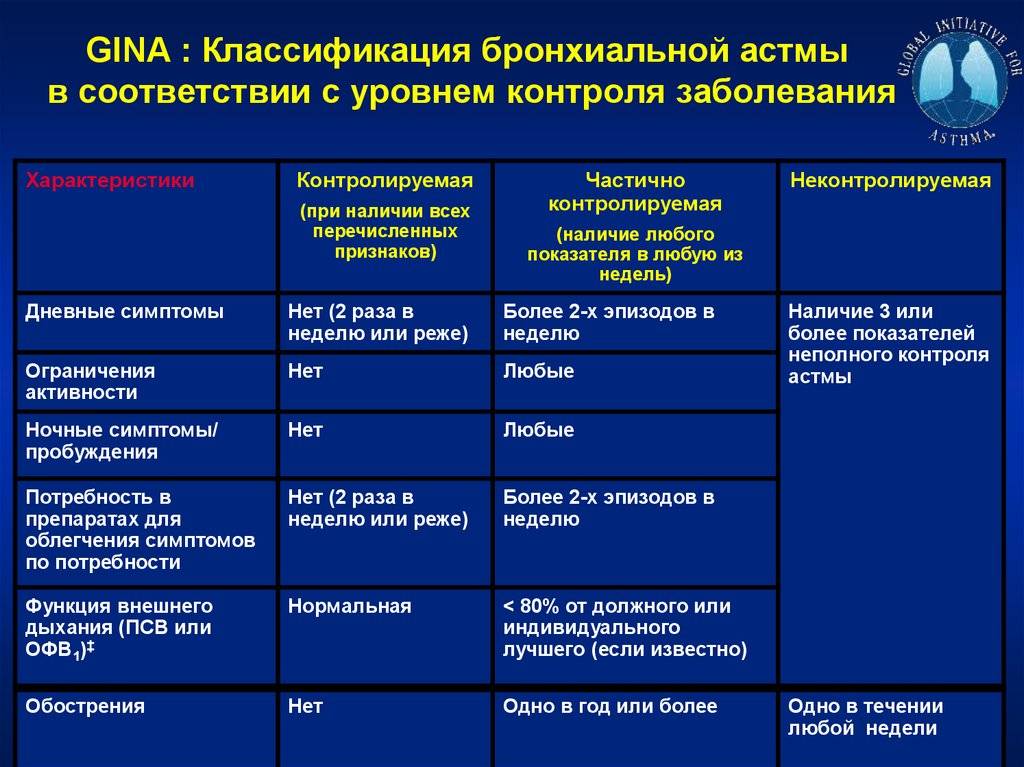
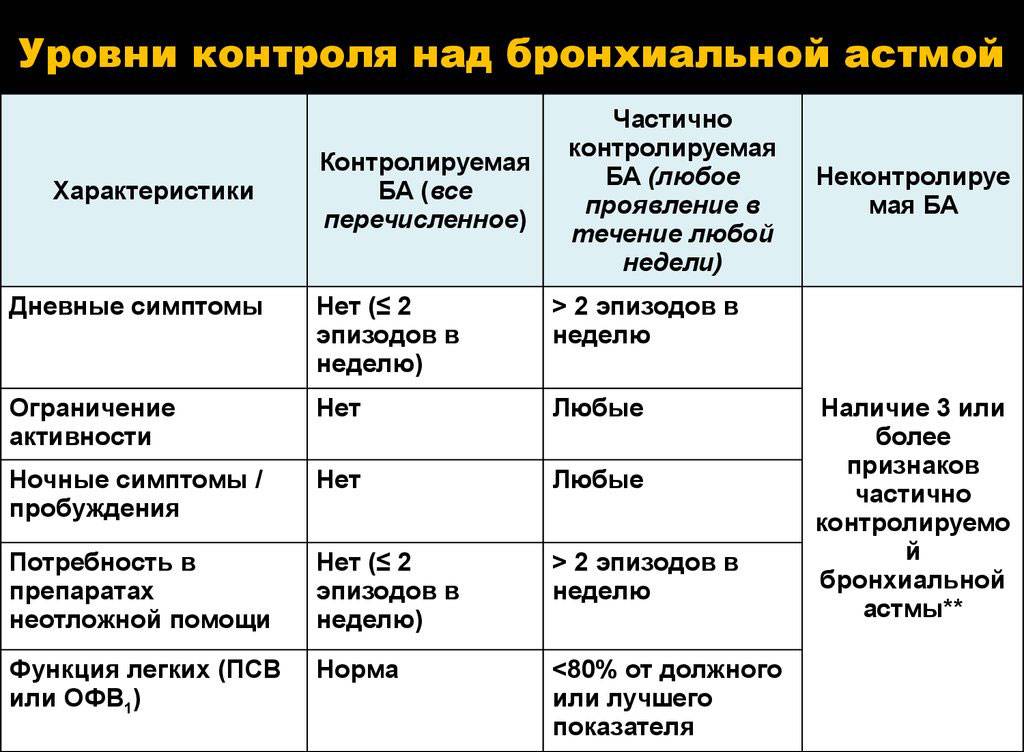
| Бронхиальная Астма |
| Бронхиальные свищи |
| Бронхогенные кисты легкого |
| Бронхоэктатическая болезнь |
| Врожденная долевая эмфизема |
| Гамартома |
| Гидроторакс |
| Гистоплазмоз |
| Гранулематоз вегенера |
| Гуморальные формы иммунологической недостаточности |
| Добавочное легкое |
| Ехинококкоз |
| Идиопатический Гемосидероз легких |
| Идиопатический фиброзирующий альвеолит |
| Инфильтративный туберкулез легких |
| Кавернозный туберкулез легких |
| Кандидоз |
| Кандидоз легких (легочный кандидоз) |
| Кистонозная Гипоплазия |
| Кокцидиоилоз |
| Комбинированные формы иммунологической недостаточности |
| Кониотуберкулез |
| Криптококкоз |
| Ларингит |
| Легочный эозинофильный инфильтрат |
| Лейомиоматоз |
| Муковисцидоз |
| Мукороз |
| Нокардиоз (атипичный актиномикоз) |
| Обратное расположение легких |
| остеопластическая трахеобронхопатия |
| Острая пневмония |
| Острые респираторные заболевания |
| Острый абсцесс и гангрена легких |
| Острый бронхит |
| Острый милиарный туберкулез легких |
| Острый назофарингит (насморк) |
| Острый обструктивный ларингит (круп) |
| Острый тонзиллит (ангина) |
| Очаговый туберкулез легких |
| Парагонимоз |
| Первичный бронхолегочный амилоидоз |
| Первичный туберкулезный комплекс |
| Плевриты |
| Пневмокониозы |
| Пневмосклероз |
| Пневмоцитоз |
| Подострый диссеминированный туберкулез легких |
| поражение газами промышленного происхождения |
| Поражение легких вследствие побочного действия лекарственных препаратов |
| поражение легких при диффузных болезнях соединительной ткани |
| Поражение легких при болезнях крови |
| Поражение легких при гистиоцитозе |
| Поражение легких при дефеците а 1- антитрипсина |
| поражение легких при лимфогранулематозе |
| Поражение легких при синдроме марфана |
| Поражение легких при синдроме Стивенса-Джононса |
| Поражения легких отравляющими веществами |
| Пороки развития легких |
| Простая Гипоплазия |
| Радиационные поражения легких |
| Рецидивирующий бронхит у детей |
| Саркаидоз органов дыхания |
| Секвестрация легкого |
| Синдром гудпасчера |
| Синдром Маклеода |
| Синдром Мендельсона |
| Синусит |
| Спонтанный пневмоторакс |
| Споротрихоз |
| Стафилококковые деструкции легких у детей |
| Стенозы и трахеи крупных бронхов |
| Стенозы и трахеи крупных бронхов |
| Стрептококковый фарингит |
| Сфеноидальный синусит (сфеноидит) |
| Токсоплазмоз |
| Трахеальный бронх |
| Трахеит |
| Трахеобронхомегалия |
| Тромбоэмболия легочной артерии (ТЭЛА) |
| Туберкулез внутригрудных лимфатических узлов (бронхоадениты) |
| Туберкулез бронхов, трахеи, верхних дыхательных путей |
| Туберкулез гортани |
| Туберкулез легких |
| Туберкулез полости рта, миндалин и языка |
| Туберкулезная интоксикация у детей и подростков |
| Туберкулезный плеврит |
| Туберкулема легких |
| Фарингит |
| Фиброзно-кавернозный туберкулез |
| Фронтит (острый фронтальный синусит) |
| Хроническая пневмония |
| Хроническая пневмония у детей |
| Хронический абсцесс легких |
| Хронический бронхит |
| Хронический гематогенно-диссеминированный туберкулез легких |
| Хроническое легочное сердце |
| Цирротический туберкулез легких |
| Шистосомозы |
| Экзогенный аллергический альвеолит |
| Эмфизема легких |
| Эпиглоттит |
| Этмоидальный синусит (этмоидит) |
Фенотипы бронхиальной астмы
Возраст и характерные триггеры могут использоваться для выделения фенотипов бронхиальной астмы. Выделение отдельных фенотипов может быть целесообразным, поскольку бронхиальная астма у детей является гетерогенной. Будучи частью “синдрома астмы”, фенотипы бронхиальной астмы не являются отдельными заболеваниями. Рекомендации, учитывающие различные фенотипы бронхиальной астмы, должны помочь оптимизировать тактику лечения и прогноз. Ниже приведены критерии, использующиеся для определения фенотипов бронхиальной астмы.
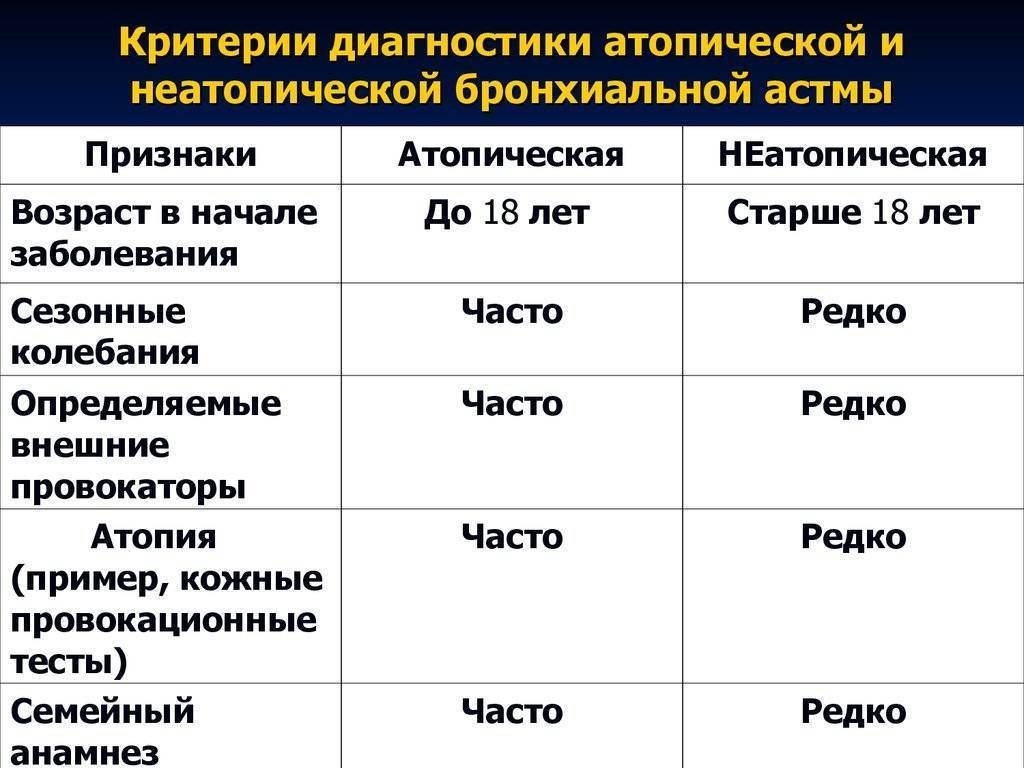
Возраст и бронхиальная астма
Возраст – один из наиболее значимых критериев, определяющих фенотип бронхиальной астмы у детей. Клиническая картина бронхиальной астмы в разных возрастных группах отличается рядом особенностей, и поэтому выбор методов диагностики и стратегии лечения должен быть основан на возрасте. На практике для этих целей выделяют следующие возрастные группы:
- младенцы (от 0 до 2 лет);
- дошкольники (от 3 до 5 лет);
- школьники (от 6 до 12 лет);
- подростки.
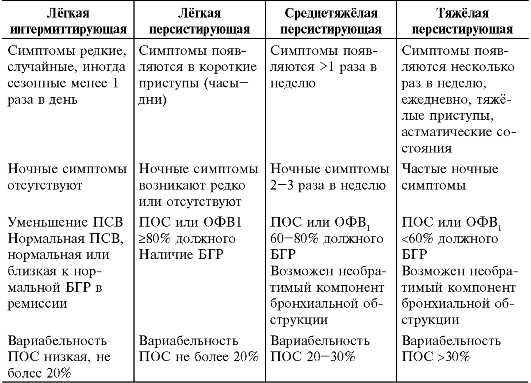
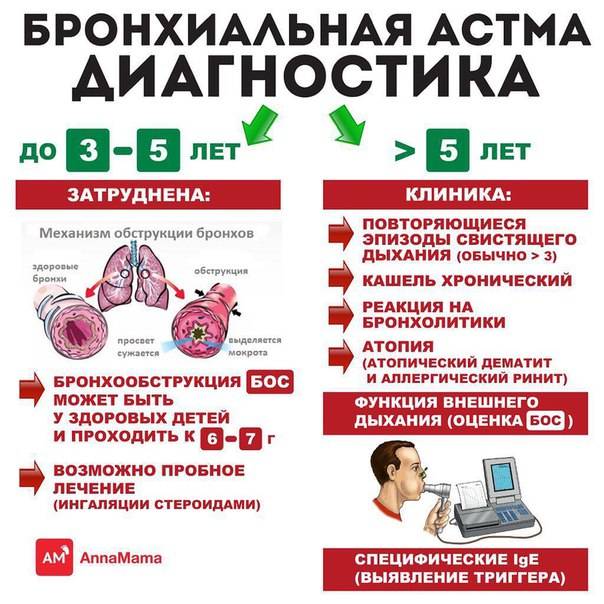
Младенцы. У детей раннего возраста персистирование симптомов является основным критерием тяжести заболевания. Поэтому следует установить, действительно ли у ребенка симптомы обструкции отмечались в большинство дней недели на протяжении последних 3 месяцев. Если это так, то после тщательного исключения иных причин у ребенка диагностируют персистирующую младенческую обструкцию. У детей с интермиттирующими симптомами (рецидивирующими эпизодами) диагностируют тяжелую или легкую форму заболевания в зависимости от того, нуждаются ли они в приеме системных глюкокортикостероидов (ГКС), госпитализациях и т.д.
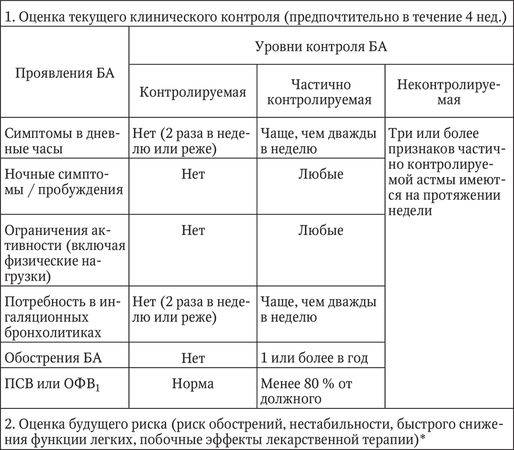
Дошкольники. У детей дошкольного возраста ключевым критерием для дифференциальной диагностики фенотипа бронхиальной астмы является персистирование симптомов на протяжении последнего года (рис. 1).
Если в период между приступами нет никаких симптомов, а симптомы в большинстве случаев возникают после простуды, наиболее вероятна вирусиндуцированная бронхиальная астма. В этой возрастной группе вирусы являются наиболее частыми триггерами. В этой возрастной группе может встречаться в виде отдельного фенотипа и бронхиальная астма, связанная с физической нагрузкой.
Необходимо провести кожные аллергопробы или определение уровней специфических IgE, а также уточнить, есть ли клинически значимая связь между контактом с аллергеном и появлением симптомов. Положительные результаты обследования свидетельствуют о наличии фенотипа аллергениндуцированной бронхиальной астмой. Следует подчеркнуть, что атопия является фактором риска для персистирования бронхиальной астмы независимо от того, доказана ли роль аллергенов как триггеров заболевания
Если не удается установить аллергены, которые играют роль триггера, с определенной осторожностью такой фенотип следует охарактеризовать как неаллергическую бронхиальную астму. Тем не менее это может означать, что причинный аллерген пока не был обнаружен.
Школьники
Критерии дифференциации фенотипов у детей школьного возраста такие же, как и у дошкольников (см. рис. 1). Однако аллергениндуцированная бронхиальная астма выявляется чаще и становится более явной (в том числе сезонность обострений). Вирусиндуцированная бронхиальная астма также остается распространенной формой заболевания у пациентов этой возрастной группы. Тяжесть течения заболевания может становиться серьезной проблемой при лечении аллергениндуцированной бронхиальной астмы.
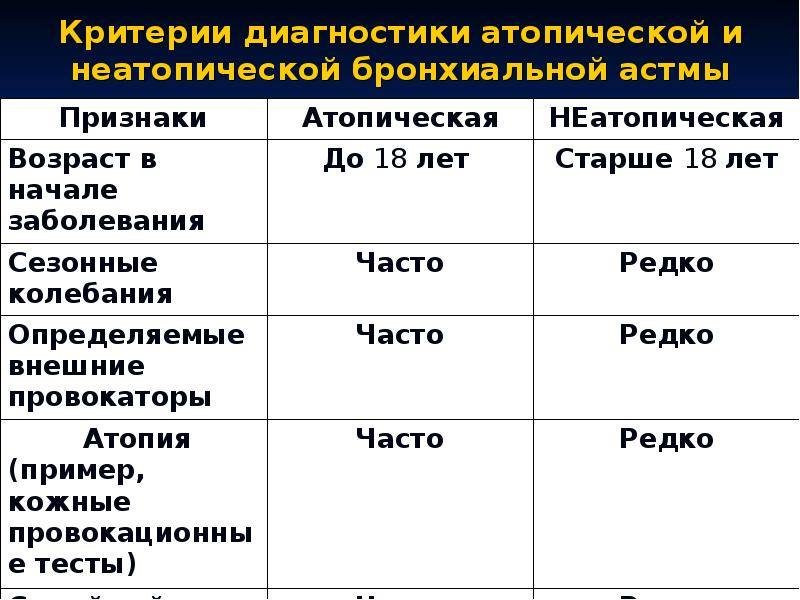
Подростки. Атопическая бронхиальная астма может впервые проявляться в подростковом возрасте, причем новых случаев бронхиальной астмы появляется больше, чем развивается ремиссий. У подростков может впервые развиться и неатопическая бронхиальная астма. В этой возрастной группе могут возникать дополнительные проблемы при выборе тактики ведения. Многие подростки сопротивляются регулярному приему лекарств и любым ограничениям в образе жизни; нередко подростки курят. Кроме того, могут возникать проблемы во время перехода подростка от наблюдения педиатром к другому специалисту.
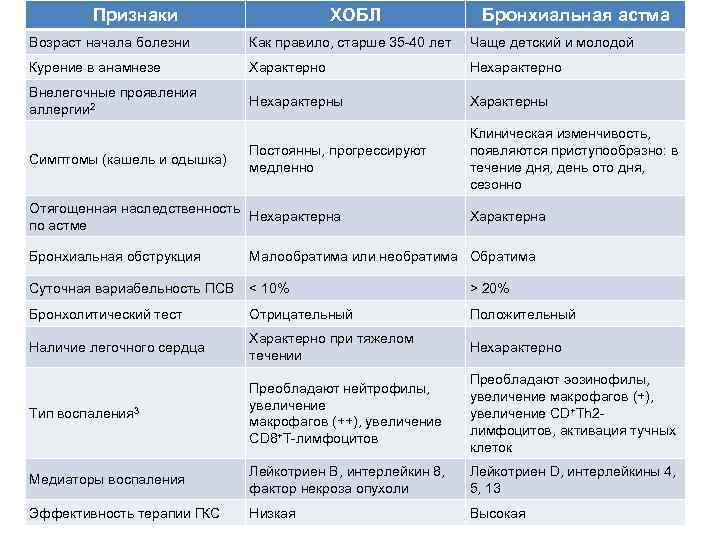
Диагностика бронхиальной астмы
При обнаружении характерных для бронхиальной астмы симптомов, лечащий врач, скорее всего, сразу поставит диагноз. Он может уточнить, когда и как часто проявляется заболевание, и не заметили ли вы триггеров (раздражителей), которые, возможно, запускают приступ астмы. Для подтверждения поставленного диагноза может быть проведен ряд исследований.
Спирометрия — это метод, позволяющий оценить, насколько эффективно работают легкие. Для исследования вас попросят дышать в аппарат, который называется спирометр.
Спирометр проводит два измерения: объем воздуха, который можно выдохнуть за одну секунду (объем форсированного выдоха за одну секунду — ОФВ1) и общее количество воздуха, которое вы выдыхаете (форсированная жизненная емкость легких — ФЖеЛ).
Для получения точных показателей, возможно, понадобиться сделать несколько выдохов. Результаты теста оценивают, сравнивая полученные данные с нормальными показателями дыхания для вашего возраста. Это позволяет выявить наличие препятствий в ваших дыхательных путях.
Иногда, после начальных изменений, вам дают воспользоваться ингалятором неотложной помощи (содержащим расширяющие бронхи вещества), а затем снова проводят измерения. Улучшение показателей после приема лекарства служит подтверждением диагноза.
Измерение пиковой скорости выдоха (пикфлоуметрия). Пикфлуометр — небольшое переносное устройство, которое используется для измерения того, как быстро вы можете выдохнуть (пиковой скорости выдоха ПСВ). При помощи пикфлоуметра можно самостоятельно вести дневник измерений ПСВ дома, а также дополнительно записывать в него свое самочувствие и выраженность симптомов. Эти наблюдения помогают выяснить, что провоцирует ухудшение астмы.
Можно ли полностью вылечить бронхиальную астму?
Если бронхиальная астма развилась в детстве, то симптомы могут стать почти незаметными или полностью исчезнуть в подростковом возрасте. В дальнейшем (но не всегда) симптомы бронхиальной астмы могут снова вернуться. Если заболевание развилось у взрослого человека, то, скорее всего, оно будет проявляться в той или иной степени до конца жизни.
Некоторые люди нуждаются в проведении дополнительных исследований, которые подтвердят диагноз бронхиальной астмы или выявят другие заболевания. Это поможет вам и вашему врачу правильно подобрать лечение.
Исследование чувствительности дыхательных путей показывает, как реагируют ваши дыхательные пути на контакт с триггером астмы. Вам могут предложить пройти провокационный тест с порошком маннитола, который основан на вдыхании возрастающих доз вещества. При бронхиальной астме маннитол вызывает спазм дыхательных путей. У детей в качестве провоцирующего фактора иногда используют физическую нагрузку.
После воздействия раздражителя при помощи спирометра измеряют ОФВ1 и ФЖЕЛ. Значительное уменьшение этих показателей свидетельствует о наличии бронхиальной астмы.
Оценка воспаления дыхательных путей складывается из двух этапов:
- Анализ мокроты. Врач может взять образец мокроты для проверки наличия воспаления в легочной ткани.
- Определение концентрации оксида азота. Высокий уровень оксида азота в выдыхаемом воздухе может быть признаком воспаления дыхательных путей.
Аллергические пробы: кожные пробы или анализ крови позволят подтвердить связь бронхиальной астмы с аллергией, например, на пылевых клещей, пыльцу или продукты питания.
Профессиональная бронхиальная астма
Если ваше состояние заметно улучшается в отпуске или в выходные дни, возможно, у вас профессиональная бронхиальная астма. Вероятность развития профессиональной астмы наиболее высока у работников таких специальностей, как:
- маляры;
- пекари и кондитеры;
- медсестры;
- работники химической отрасли;
- работающие с животными;
- сварщики;
- работники пищевой промышленности;
- профессии, связанные с деревообработкой.
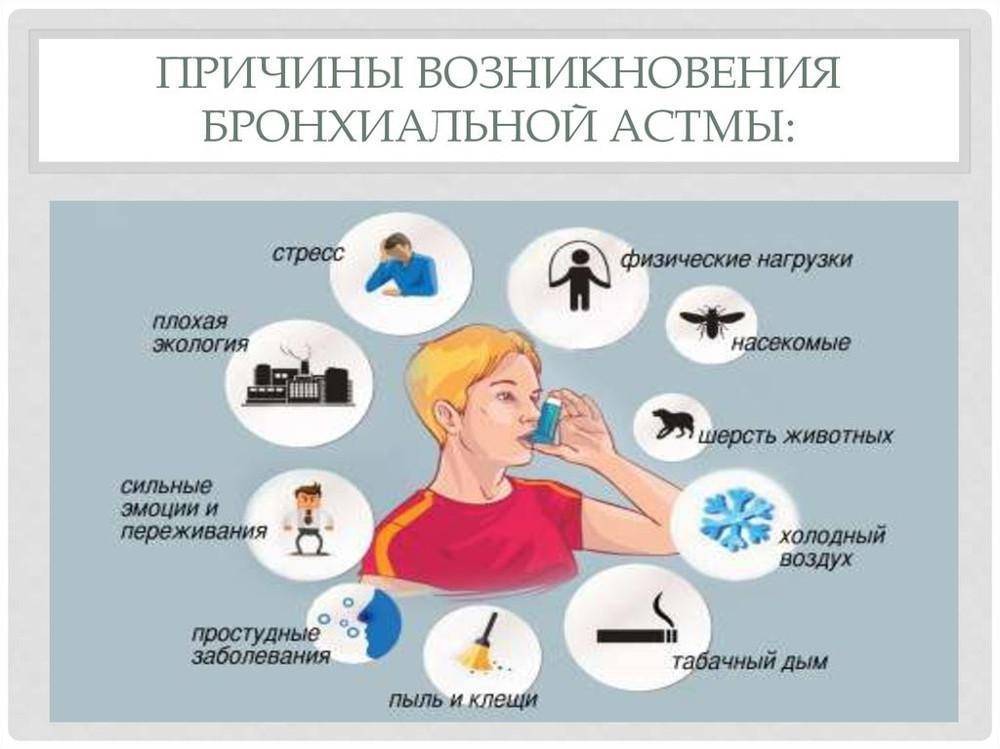
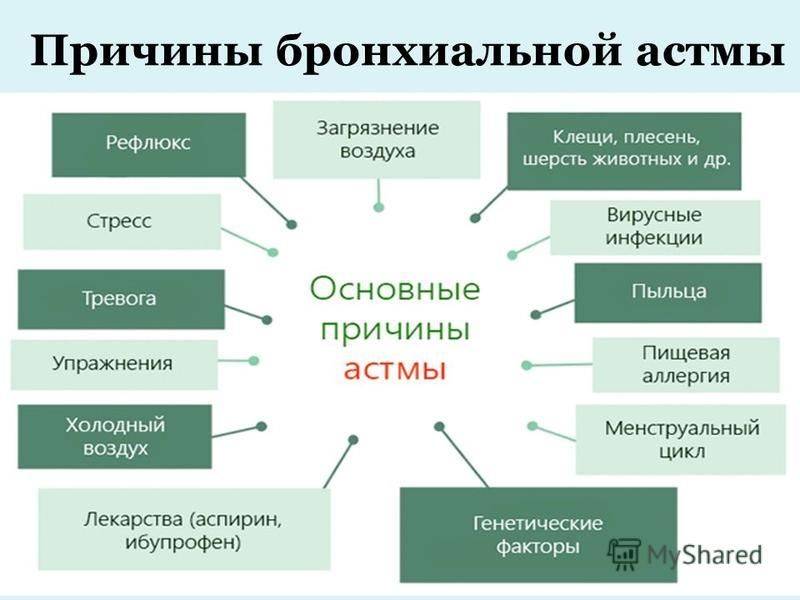
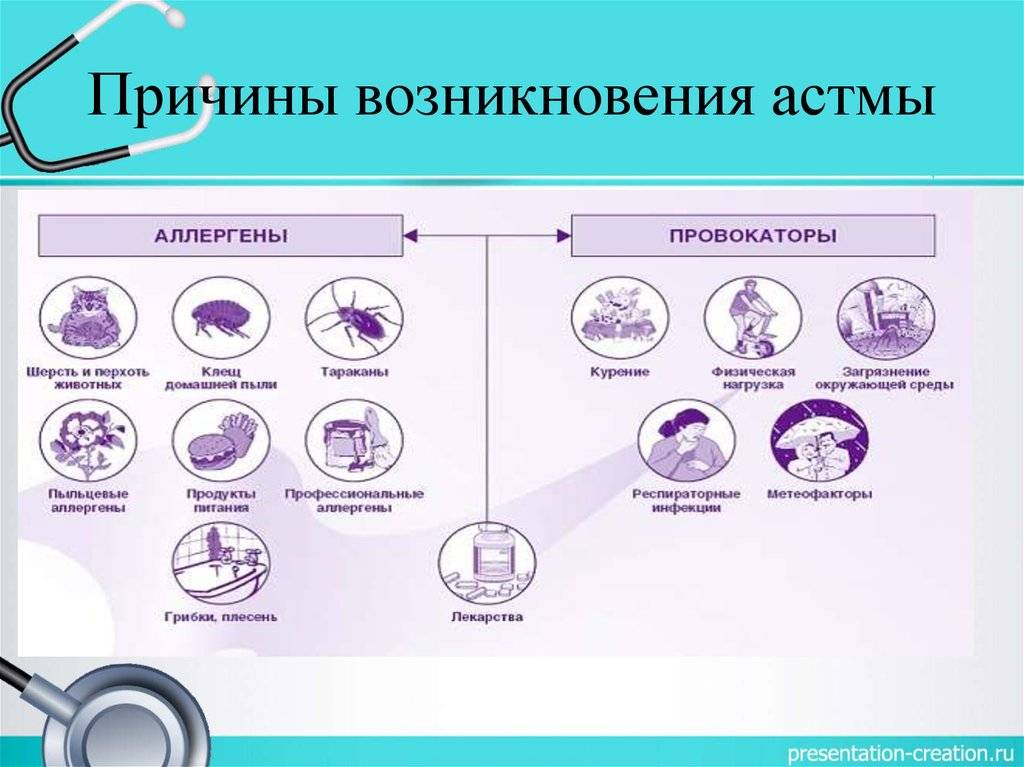
Причины
Наиболее опасными провоцирующими факторами для развития бронхиальной астмы являются экзогенные аллергены, лабораторные тесты на которые подтверждают высокий уровень чувствительности у больных БА и у лиц, которые входят в группу риска. Самыми распространенными аллергенами являются бытовые аллергены – это домашняя и книжная пыль, корм для аквариумных рыбок и перхоть животных, аллергены растительного происхождения и пищевые аллергены, которые еще называют нутритивными. У 20-40% больных бронхиальной астмой выявляется сходная реакция на лекарственные препараты, а у 2% болезнь получена вследствие работы на вредном производстве или же, например, в парфюмерных магазинах.
Инфекционные факторы тоже являются важным звеном в этиопатогенезе бронхиальной астмы, так как микроорганизмы, продукты их жизнедеятельности могут выступать в качестве аллергенов, вызывая сенсибилизацию организма. Кроме того, постоянный контакт с инфекцией поддерживает воспалительный процесс бронхиального дерева в активной фазе, что повышает чувствительность организма к экзогенным аллергенам. Так называемые гаптенные аллергены, то есть аллергены небелковой структуры, попадая в организм человека и связываясь его белками так же провоцируют аллергические приступы и увеличивают вероятность возникновения БА. Такие факторы, как переохлаждение, отягощенная наследственность и стрессовые состояния тоже занимают одно из важных мест в этиологии бронхиальной астмы.
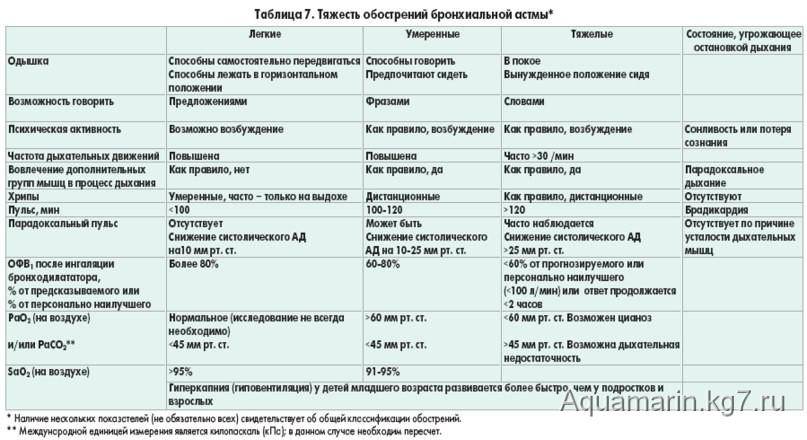
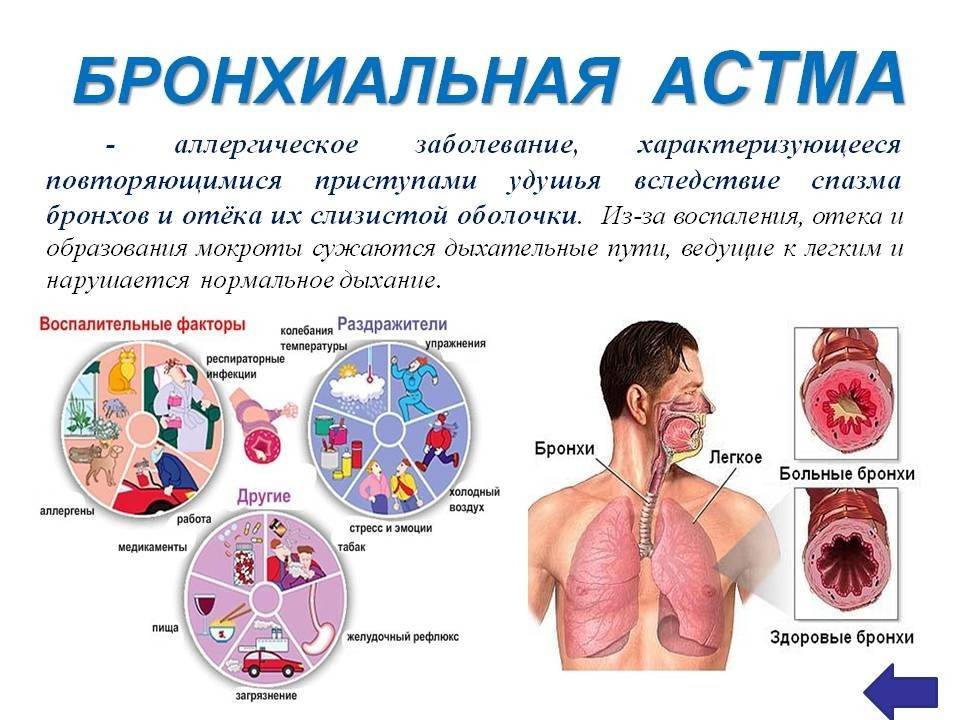
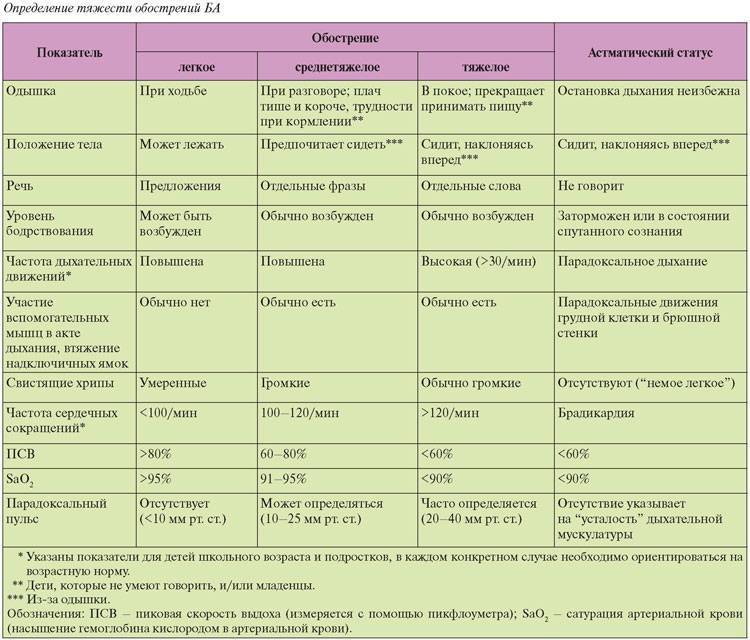
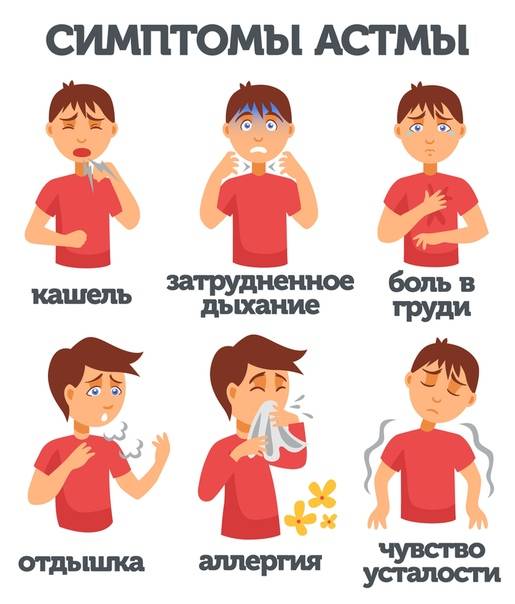
Симптомы бронхиальной астмы
Приступ удушья при бронхиальной астме делится на три периода: период предвестников, период разгара и период обратного развития. Период предвестников наиболее выражен у пациентов с инфекционно-аллергической природой БА, он проявляется вазомоторными реакциями со стороны органов носоглотки (обильные водянистые выделения, непрекращающееся чихание). Второй период (он может начаться внезапно) характеризуется ощущением стесненности в грудной клетке, которое не позволяет дышать свободно. Вдох становится резким и коротким, а выдох наоборот продолжительным и шумным. Дыхание сопровождается громкими свистящими хрипами, появляется кашель с вязкой, трудно отхаркиваемой мокротой, что делает дыхание аритмичным.
Во время приступа положение пациента вынужденное, обычно он старается принять сидячее положение с наклоненным вперед корпусом, и найти точку опоры или опирается локтями в колени. Лицо становится одутловатым, а во время выдоха шейные вены набухают. В зависимости от тяжести приступа можно наблюдать участие мышц, которые помогают преодолеть сопротивление на выдохе. В периоде обратного развития начинается постепенное отхождение мокроты, количество хрипов уменьшается, и приступ удушья постепенно угасает.
Проявления, при которых можно заподозрить наличие бронхиальной астмы.
- высокотональные свистящие хрипы при выдохе, особенно у детей.
- повторяющиеся эпизоды свистящих хрипов, затрудненного дыхания, чувства стеснения в грудной клетке и кашель, усиливающийся в ночной время.
- сезонность ухудшений самочувствия со стороны органов дыхания
- наличие экземы, аллергических заболеваний в анамнезе.
- ухудшение или возникновение симптоматики при контакте с аллергенами, приеме препаратов, при контакте с дымом, при резких изменениях температуры окружающей среды, ОРЗ, физических нагрузках и эмоциональных напряжениях.
- частые простудные заболевания «спускающиеся» в нижние отделы дыхательных путей.
- улучшение состояние после приема антигистаминных и противоастматических препаратов.
Методы лечения бронхиальной астмы
Лечение бронхиальной астмы направлено, прежде всего, на облегчение тяжести симптомов и снижение частоты приступов. К сожалению, полностью исключить возможность повторения астматических приступов нельзя.
В случае если астма имеет аллергическую природу (атопическая бронхиальная астма), в первую очередь следует прекратить или уменьшить контакт с аллергеном.
Квалифицированные аллергологи-иммунологи
«Семейного доктора» дадут Вам персональные рекомендации и выработают эффективный и сбалансированный курс медикаментозной поддержки, подходящей именно для Вашего случая.
Медикаментозное лечение
Курс лечения обязательно предусматривает базовую противовоспалительную терапию. Необходимо постоянное сотрудничество пациента и лечащего врача, поскольку лечение должно быть гибким. При улучшении состояния медицинское воздействие сокращается, если произошло ухудшение – назначаются более сильные препараты.
Первичная профилактика бронхиальной астмы
Если Вы находитесь в группе риска по бронхиальной астме, риск развития заболевания можно снизить, если соблюдать рекомендации врачей. Врачи «Семейного доктора» советуют:
- следить за экологической обстановкой (выезжать из города на периоды, когда вероятен смог);
- производить частую уборку помещений. Желательно убрать из дома ковры, мягкие игрушки, не держать в спальне книги;
- соблюдать правила личной гигиены;
- следить за чистотой домашних животных. Если у Вас их нет, подумайте: может быть, их вообще не стоит заводить;
- употребляйте в пищу только качественные продукты;
- исключите из пользования вещества, которые могут вызывать аллергию. Внимательно пересмотрите средства бытовой химии и парфюмерии;
- устраняйте уже возникшие проявления аллергии, избегайте контакта с аллергенами, на которые у Вас есть реакция;
- не оставляйте без лечения респираторные заболевания, не давайте им перейти в хроническую форму;
- старайтесь вести здоровый образ жизни, укрепляйте иммунитет, больше бывайте на свежем воздухе;
- если Вы курите, бросайте курить.
При риске бронхиальной астмы у ребёнка
Родители могут снизить риск развития бронхиальной астмы у ребенка. Матери, заботящейся о здоровье своего малыша, можно посоветовать:
- во время беременности не курить, правильно питаться, беречься инфекций и проявления аллергии;
- кормить ребенка грудью (по возможности в течение первого года жизни и дольше);
- не спешить с введением вспомогательного питания, тщательно соблюдать в этом вопросе рекомендации врача-педиатра;
- исключить контакт ребенка с табачным дымом;
- своевременно лечить заболевания верхних дыхательных путей (аденоиды, синуситы, тонзиллиты, бронхиты).
Вторичная профилактика бронхиальной астмы
Если бронхиальная астма уже проявлялась (были приступы затрудненности дыхания), то профилактика направлена на снижение риска повторения приступов.
Для этого следует:
- проводить влажную уборку в помещении, где находится человек, страдающий астмой (не реже 1 раза в неделю). В момент уборки самому больному находиться в помещении нельзя;
- из дома (комнаты) больного должны быть удалены все ковры, пледы, мягкая мебель, мягкие игрушки, домашние цветы; в помещение не должны допускаться домашние животные;
- в помещении не должно быть насекомых (тараканов);
- на матрац и подушки следует надеть пыленепроницаемые чехлы. Постельное белье необходимо менять раз в неделю, стирка должна осуществляться гипоаллергенным средством (хозяйственным мылом);
- меню не должно содержать никаких аллергенов;
- следует исключить контакт с табачным дымом (ни активного, ни пассивного курения)
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Online-консультации врачей
| Консультация уролога |
| Консультация маммолога |
| Консультация сурдолога (аудиолога) |
| Консультация невролога |
| Консультация гастроэнтеролога детского |
| Консультация специалиста по лечению за рубежом |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация психолога |
| Консультация гинеколога |
| Консультация нефролога |
| Консультация неонатолога |
| Консультация пульмонолога |
| Консультация психиатра |
| Консультация педиатра-аллерголога |
| Консультация специалиста банка пуповинной крови |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
“Умная перчатка” возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Методы профилактики бронхиальной астмы
Чтобы выделить конкретные способы борьбы с болезнью, рекомендуется изначально ознакомиться с ее видами и узнать, какие жалобы ее сопровождают. Бронхиальная астма неразрывно связана с регулярными приступами удушья. Помимо упомянутых выше внешних факторов, к развитию недуга приводят и некоторые внутренние патологии:
- Низкая сопротивляемость заболеваниям (ослабленный иммунитет);
- Нарушения в работе эндокринной системы;
- Проблемы с органами дыхания.
Также на скорость развития бронхиальной астмы влияет перманентный стресс, плохая экология и никотин.
Среди симптомов болезни выделяют:
- Кашель;
- Беспричинная одышка;
- Хрипы;
- Невозможность глубоко вдохнуть.
Сюда же стоит отнести позу, которую страдающие данным недугом люди принимают бессознательно: сидячее положение с крепким захватом кресла, стула или любого другого находящегося рядом предмета. Головная боль, слабость, бледность/синюшность эпидермиса, утомляемость и тахикардия – побочные маркеры болезни.
Меры профилактики бронхиальной астмы незначительно разнятся в зависимости от ее вида: аллергическая (шерсть, пищевые продукты и т.д.), неаллергическая (внутренние причины, включая гормональный дисбаланс) и смешанная (приступ могут вызвать любые факторы из двух предыдущих групп).
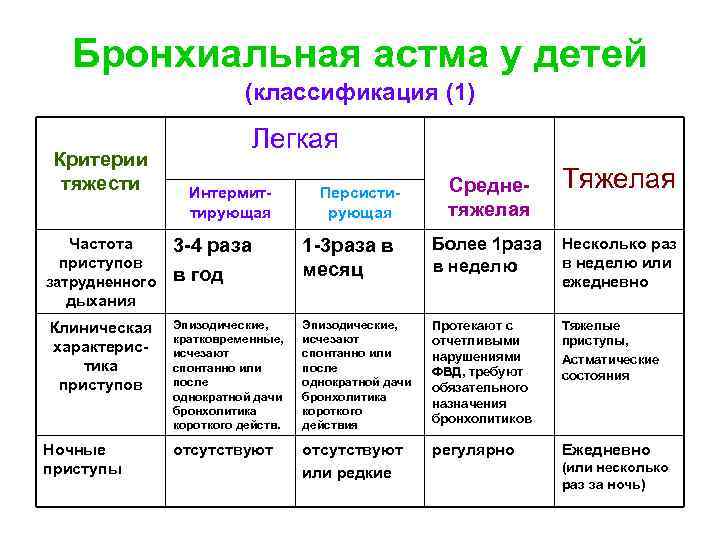
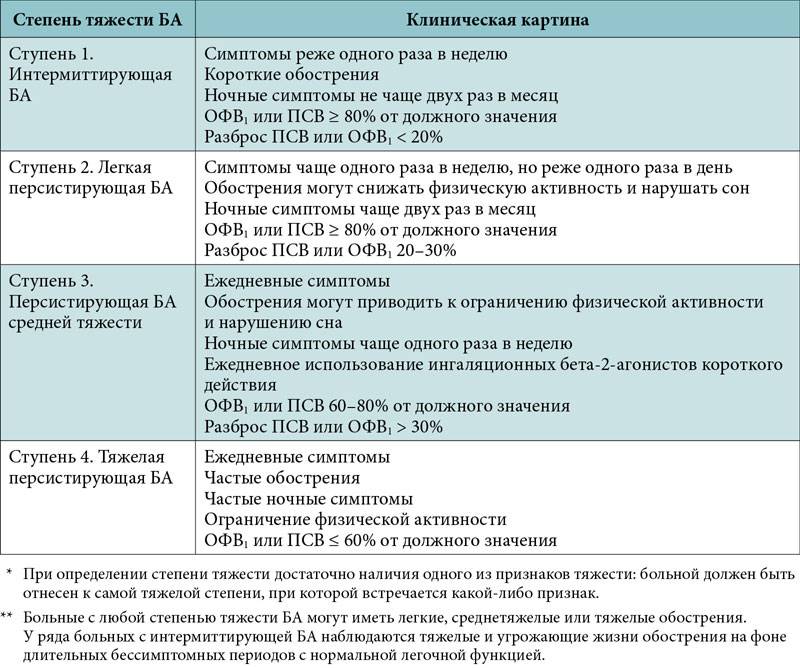
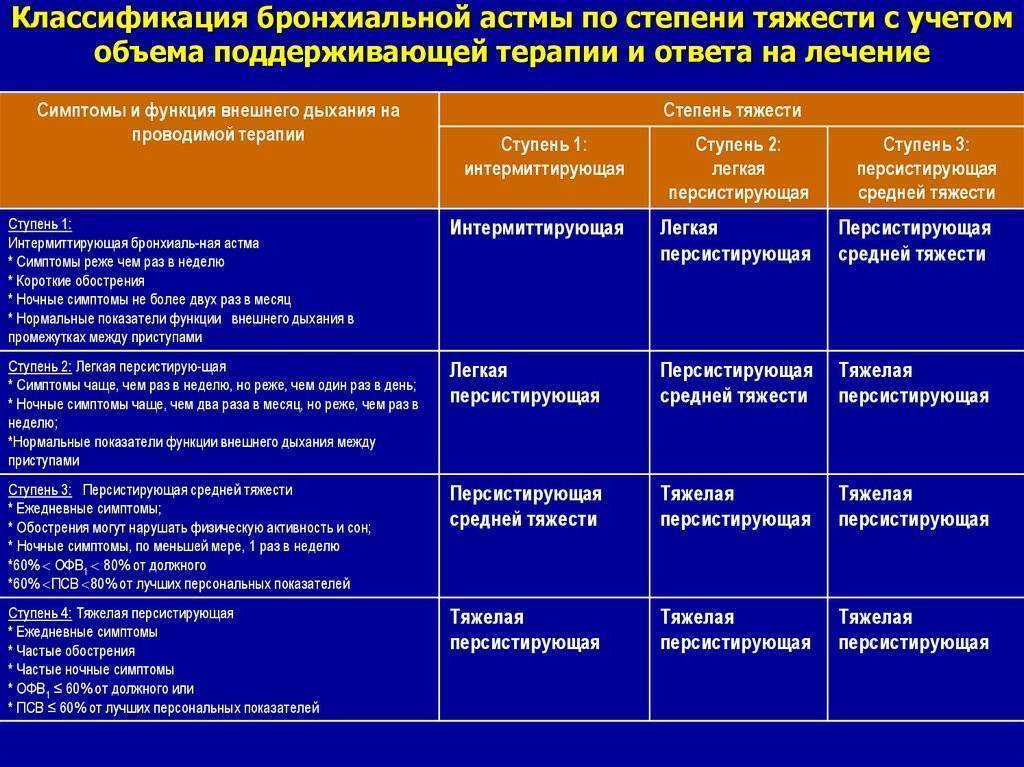
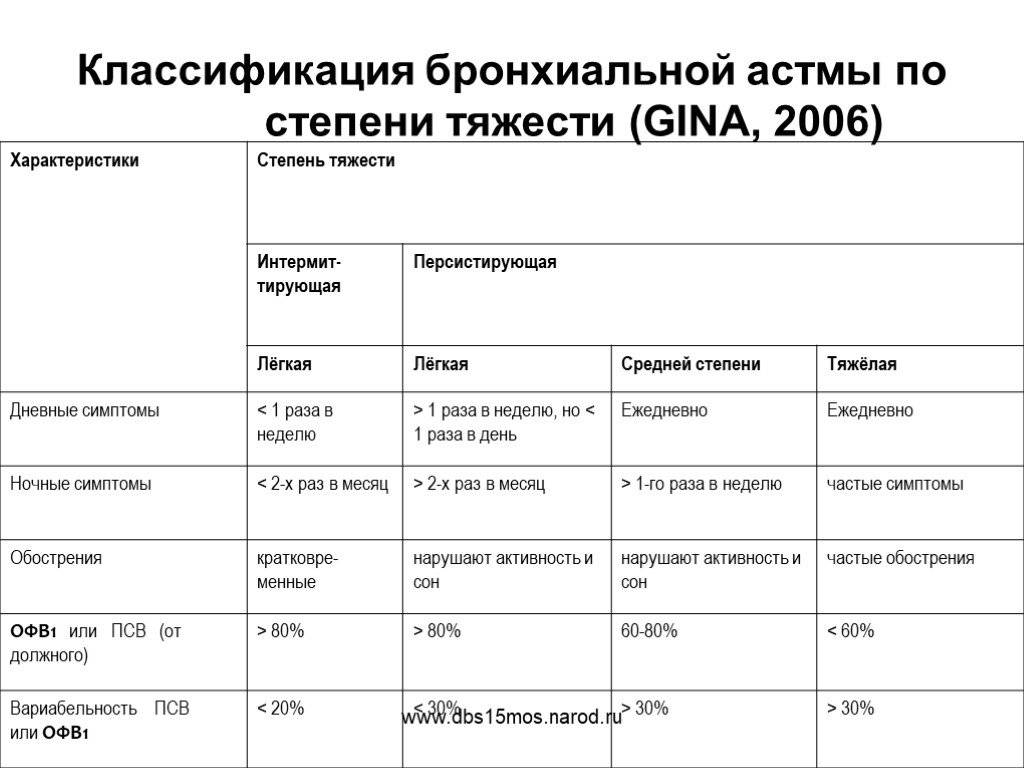
Недуг протекает у каждого пациента по-разному, однако можно определить 4 основные формы:
- Легкая (приступы происходят не чаще 1 раза в неделю в дневное время, и не больше 2 раз в месяц в ночное);
- Средняя (приступы имеют место не ежедневно, но чаще 1 раза в неделю);
- Среднетяжелая (ежедневные приступы, в том числе и по ночам);
- Тяжелая (множественные приступы в течение дня, включая ночные обострения).
Медикаментозному купированию удушья нужно уделять не меньше внимания, чем комплексной профилактике бронхиальной астмы. В экстренных ситуациях применяют симптоматические препараты, которые быстро снимают спазм и позволяют человеку расслабиться. На постоянной же основе люди, страдающие данным недугом, должны пить лекарственные средства, направленные на устранение воспаления в бронхах. Видимый эффект от употребления базисных препаратов проявляется примерно через 15-20 дней приема.

Бесплатная консультация по вопросам обучения
Наши консультанты всегда готовы рассказать о всех деталях!
Вопрос-ответ
Да. Безусловно, они есть, перечислим основные:
- респираторные вирусные инфекции
- неадекватная физическая нагрузка
- метеофакторы
- вдыхание токсических веществ
Один из самых первых способов оказания помощи при внезапном приступе астмы – это использование миниингалятора — быстродействующего бета-антагониста (бронхолитик, снимающий спазм), который расслабляет мускулатуру в области дыхательных путей. Он возобновит поступление воздуха в дыхательную систему. А уже вслед за этим необходимо в срочном порядке обратиться к врачу.
Чтобы предвидеть приближающуюся угрозу новой бронхиальной атаки, важно самостоятельно вести суточный мониторинг пиковой скорости выдоха. Больной это осуществляет с помощью прибора пикфлоуметра, который показывает состояние проходимости дыхательных путей
Пикфлоуметр – портативное устройство для измерения скорости воздуха при выдохе (подпись для картинки)
Можно достигнуть длительной ремиссии болезни и избежать тяжелых осложнений, если соблюдать все рекомендации врача и проводить постоянный контроль за состоянием своего здоровья.
Лечение бронхиальной астмы, индуцированной физической нагрузкой
Постнагрузочный бронхоспазм у детей является частым клиническим проявлением бронхиальной астмы, наблюдаясь у 70–80% детей с бронхиальной астмой, которые не получают противовоспалительной терапии. Постнагрузочный бронхоспазм в отсутствие других проявлений бронхиальной астмы можно контролировать β2-агонистами КД за 10–15 мин перед нагрузкой. Если у пациента есть и другие проявления бронхиальной астмы, то заболевание лучше контролируется монотерапией ИГКС или их комбинацией с бронхолитиками. Согласно современным данным, АЛР могут служить альтернативой ИГКС при этом варианте заболевания, поскольку они способны быстро и длительно предотвращать падение ОФВ1 при нагрузке. Регулярное использование АЛР не вызывает толерантности к их бронхопротективному эффекту.
Если полный контроль не достигается с помощью ИГКС, то к лечению ИГКС можно добавить ингаляционные β2-агонисты КД перед нагрузкой, АЛР или ингаляционные β2-агонисты ДД. К ингаляционным β2-агонистам при регулярном использовании возможно развитие толерантности. У некоторых пациентов для предотвращения постнагрузочного бронхоспазма может быть необходима комбинация ИГКС, АЛР и β2-агонистов ДД. Можно попытаться использовать ипратропия бромид (обычно в дополнение к другим препаратам). Недостаточный эффект терапии при постнагрузочном бронхоспазме может быть связан с ошибочным диагнозом.
Резистентная к терапии бронхиальная астма
Резистентная к терапии (“трудная”) бронхиальная астма, на наличие которой указывает частое использование β2-агонистов КД, несмотря на высокие дозы ИГКС, может протекать атипично. Во всех случаях необходимо исключить другие возможные причины астмаподобных симптомов и негативное влияние факторов окружающей среды.
Выбор ингаляционного устройства
Предпочтительный метод назначения ИГКС и β2-агонистов – дозированные аэрозольные ингаляторы со спейсером или порошковые ингаляторы. Однако в ряде случаев может быть предпочтительным компрессорный небулайзер (в связи с недостаточным ответом на терапию, тяжестью состояния, персональными предпочтениями или удобством), особенно у детей младше 4–5 лет, которые не могут пользоваться названными устройствами. Для длительной терапии необходим выбор устройства в зависимости от возраста, чтобы обеспечить высокий комплайнс и таким образом – наилучшую клиническую эффективность и отношение стоимость/эффект.
Иммунотерапия бронхиальной астмы
Специфическая иммунотерапия (СИТ) может предотвратить сенсибилизацию к другим аллергенам, предотвращает прогрессирование аллергического ринита в бронхиальную астму и уменьшает риск развития бронхиальной астмы у детей с сезонной аллергией. Эффект СИТ после ее прекращения сохраняется, обеспечивая длительную клиническую ремиссию, особенно аллергического ринита. Эффективность СИТ зависит от качества используемых экстрактов аллергенов.
Подтвержден выраженный и длительный эффект подкожной и сублингвальной СИТ, хотя последний метод у детей младше 5 лет изучен недостаточно. На основании систематического обзора заключают, что сублингвальная СИТ оказывает только слабый или умеренный эффект у детей старше 4 лет с легкой/среднетяжелой бронхиальной астмой, сенсибилизированных только к клещам домашней пыли. Эффективность методов сходна, однако сублингвальная СИТ более привлекательна для детей и родителей.
Бронхиальная астма без аллергической сенсибилизации не является показанием для СИТ. Сенсибилизация более чем к одному аллергену не является противопоказанием для СИТ, но может уменьшить ее эффективность. Возраст также не служит абсолютным противопоказанием, такая терапия может использоваться с 3 лет.
Профилактика удушья при бронхиальной астме
Следующий немедикаментозный способ предотвращения обострения болезни – безукоризненное соблюдение гигиенических норм. Сюда относится:
- Влажная уборка всех помещений жилища минимум два раза в неделю (лучше чаще);
- Отказ от мягкой мебели, пушистых ковров и других вещей, накапливающих пыль;
- Исключение контактов с домашними животными, растениями и иными провоцирующими спазмы раздражителями;
- Еженедельная стирка простыней, наволочек и пододеяльников на максимально высокой температуре;
- Приобретение постельных принадлежностей (подушек, одеял), изготовленных из гипоаллергенных материалов.
Если говорить про профилактику бронхиальной астмы кратко, то важно не забывать о прогулках на открытом воздухе, гигиене спального места, гипоаллергенной косметике и средствах бытовой химии, а также об отказе от курения. Дело в том, что как активное, так и пассивное курение влечет за собой более тяжелое течение болезни и негативный ответ организма на лекарственные препараты
Именно поэтому избавиться от пагубной привычки нужно обязательно.
Не стоит забывать и о санаторно-курортной терапии, ведь расслабленная обстановка, длительное пребывание на природе и лечебные процедуры как ничто иное помогают ввести болезнь в стойкую ремиссию.