Болезнь Кавасаки — лечение
Болезнь Кавасаки обычно лечат в стационарных условиях из-за риска осложнений. Своевременное лечение повышает шансы на быстрое выздоровление и снижает риск осложнений.
Препараты, которые используются в лечении.
Аспирин: болезнь Кавасаки приводит к повышению количества тромбоцитов в крови и высокому риску образования тромбов. Аспирин помогает предотвратить образование тромбов и уменьшает лихорадку, сыпь и воспаление суставов. Необходимы высокие дозы аспирина. Терапия аспирином может продолжаться в течение нескольких недель после выздоровления.
Внутривенный иммуноглобулин: уменьшает риск коронарных аневризм, но как он работает, остается неясным.
Кортикостероиды и ингибиторы фактора некроза опухоли: могут быть использованы, если другие методы лечения не работают.
Пациент должен получать много жидкости, чтобы избежать обезвоживания.
Если развивается аневризма коронарной артерии, лечение аспирином будет продолжаться дольше, но если у пациента развивается грипп или ветрянка во время лечения, ему придется прекратить прием аспирина.
Хотя проблемы с сердцем встречаются редко, крайне важно следить за сердцем. Если появляются признаки проблем с сердцем, врач может направить пациента к детскому кардиологу
Другие методы лечения:
- Антикоагулянтные препараты, такие как варфарин, гепарин и аспирин, которые предотвращают образование тромбов
- Ангиопластика коронарных артерий — процедура, открывающая артерию, которая закупорилась, путем надувания небольшого баллона внутри артерии
- Наряду с ангиопластикой, в закупоренную артерию может быть помещен стент, чтобы помочь ей открыться, уменьшая риск ее повторного блокирования
При аортокоронарном шунтировании кровоток перенаправляется вокруг пораженной коронарной артерии путем пересадки участка кровеносного сосуда из грудной клетки, руки или ноги для использования в качестве альтернативного маршрута.
Шунтирование проходит вокруг закупоренной артерии, позволяя крови проходить через нее в сердечную мышцу.
Осложнения
Самыми тяжелыми осложнениями заболевания являются нарушения в работе сердечно-сосудистой системы.
Поражение сердца и сосудов при болезни Кавасаки может носить характер миокардита (50% от общего числа осложнений), проявляющегося тахикардией, болями в сердце, аритмией и часто приводящего к острой сердечной недостаточности. В редких случаях появляется перикардит (30% случаев), эндокардит (1%), аортальная или митральная недостаточность (7%).
Примерно в 20% случаев при неблагоприятном течении болезни Кавасаки и отсутствии адекватного лечения у детей формируются аневризмы коронарных артерий, которые несут в себе риск тромбообразования и разрыва артерии, что может привести к инфаркту миокарда и внутреннему кровотечению. Возможно возникновение аневризм по ходу крупных артерий: локтевых, подключичных и бедренных.
У детей с сопутствующими заболеваниями сердечно-сосудистой системы болезнь Кавасаки может протекать особенно тяжело и приводить к летальному исходу в процессе лечения или после него.
Также болезнь Кавасаки является основной причиной приобретенных пороков сердца у детей, но при успешном лечении такие осложнения встречаются редко.
Осложнения
Синдром Гийена-Барре оказывает влияние на нервы и может вызвать эффект домино на другие системы в организме, такие как дыхание и сердечнососудистая деятельность. Осложнения Синдрома Гийена-Барре включают в себя:
- Нарушение дыхания. Потенциально смертельным осложнением синдрома Гийена-Барре является то, что слабость или паралич может распространяться на мышцы, которые участвуют в акте дыхания. В таких случаях может потребоваться искусственная аппаратная вентиляция легких в условиях стационара.
- Остаточные онемение или другие ощущения. Большинство людей с синдромом Гийена-Барре выздоравливают полностью или отмечают лишь незначительную остаточную слабость или необычные ощущения, такие как онемение или покалывание. Тем не менее, полное восстановление может быть достаточно медленным, часто год или более, у 20 – 30 процентов пациентов отмечается неполное восстановление.
- Сердечнососудистые нарушения. Колебания артериального давления и нарушения сердечного ритма являются частыми побочными эффектами синдрома Гийена-Барре, что требует мониторинга давления и частоты сердечных сокращений.
- Боль. У почти половины пациентов с синдромом Гийена-Барре отмечается наличие невропатической боли, которая достаточно легко снимается анальгетиками.
- Нарушение функции кишечника и мочевого пузыря. Вялая функция кишечника и задержка мочи может быть следствием синдрома Гийена-Барре.
- Тромбоз. Пациенты, которые находятся в неподвижном состоянии из-за синдрома Гийена-Барре, подвергаются повышенному риску развития тромбов. Поэтому пока пациент в состоянии самостоятельно ходить, необходимо принимать препараты для разжижения крови и носить компрессионные чулки.
- Пролежни. Неподвижность увеличивает также риск развития пролежней и поэтому рекомендуется частое репозиционирование, что позволяет минимизировать появление пролежней.
- Рецидив. Почти у 10 процентов пациентов с синдромом Гийена-Барре отмечается рецидив.
Тяжелая, ранняя симптоматика при синдроме Гийена-Барре значительно увеличивает риск серьезных долгосрочных осложнений. В редких случаях возможно наступление смерти от осложнений, таких как респираторный дистресс-синдром и острая сердечно-сосудистая недостаточность.
Симптомы
Болезнь Кавасаки имеет три фазы течения: острую, подострую и восстановление.
Острая стадия продолжается в среднем от 7 до 14 дней и характеризуется внезапным началом – высокой температурой до 39 °С, которая трудно сбивается даже жаропонижающими средствами. Температура держится более 3–4 дней, в некоторых случаях лихорадка не проходит в продолжение 3–4 недель.
Еще один характерный признак острой фазы заболевания – вирусный конъюнктивит без обильного слезотечения и гнойного отделяемого. Часто наблюдаются светобоязнь и повышенная возбудимость.
Среди других возможных симптомов: сыпь на теле, иногда на конечностях и в области паха, покраснение глотки, красные потрескавшиеся губы и ярко-малиновый язык, одностороннее увеличение шейных лимфоузлов. В течение первых 5–7 дней может наблюдаться бледность ногтей на руках или ногах (частичная лейконихия), позже возможны отек и покраснение тыльной стороны ладоней и стоп.
Со стороны сердечно-сосудистой системы ранние проявления синдрома Кавасаки включают острый миокардит с сердечной недостаточностью, аритмию, эндокардит и перикардит.
Патологические проявления со стороны сердца обычно начинаются примерно на 1–4-й неделе от начала заболевания, когда сыпь, лихорадка и другие ранние острые клинические симптомы начинают уменьшаться.
Подострая (вторая) стадия может длиться от 10 дней до 6–7 недель. Ее основные проявления: отслаивание кожи в околоногтевой, ладонной и подошвенной областях (на 2–3-й неделе), ребенок может жаловаться на боли в суставах и животе, иногда возникает диарея.
На подострой стадии высок риск формирования аневризм коронарных артерий. Именно на этом этапе возникает самый большой риск внезапной смерти.
Фаза восстановления продолжается 6–9 недель. Для этого этапа характерно постепенное угасание симптомов. Если удалось избежать осложнений, то к концу заболевания все физиологические показатели ребенка приходят к своим нормальным значениям, но для полного восстановления детского организма могут потребоваться еще несколько недель.
Иногда период выздоровления может занимать от нескольких месяцев до 1–2 лет.
Лечение
Варианты лечения зависят от первичных причин развития синдрома конского хвоста. Противовоспалительные средства, такие как ибупрофен (Advil, Motrin), и кортикостероиды, такие как метилпреднизолон (Solu-Medrol, Depo-Medrol), могут быть эффективными у пациентов с воспалительными процессами, включая анкилозирующий спондилит (болезнь Бехтерева). В редких случаях, таких как метастазы, в позвоночник, возникает необходимость рассмотреть вопрос о применении лучевой терапии, особенно если противопоказано хирургическое лечение,
У пациентов с наличием синдрома конского хвоста, причиной которого явилась инфекция необходимо назначение адекватной антибиотикотерапии. Пациентам с наличием опухолей спинного мозга необходимо назначение лучевой терапии или химиотерапии.
Тактика лечения при синдроме конского хвоста должна быть предельно аккуратной. Если есть признаки первичного синдрома конского хвоста (онемение в промежности, нарушения функции мочевого пузыря и кишечника, слабость в ногах), то пациенту можно проводить консервативное лечение только в течение 24 часов. Отсутствие эффекта является показанием к экстренному оперативному вмешательству (хирургическая декомпрессия позволяет минимизировать последствия компрессионного воздействия на нервы и неврологический дефицит в будущем)
У пациентов с грыжей межпозвоночного диска (явившегося причиной синдрома конского хвоста) производится ламинэктомия или дискэктомия.
Проводилось много исследований по выявлению зависимости различных факторов при определении прогноза после оперативного лечения при синдроме конского хвоста.
- У пациентов с двусторонней ишиалгией, прогноз, был менее благоприятный, чем у людей с односторонней болью.
- У пациентов с полной перинеальной анестезией, более вероятно, будет стойкий парез мочевого пузыря.
- Степень нарушения чувствительности в области промежности считается наиболее достоверным прогностическим критерием.
Осложнения болезни Кавасаки
Своевременное лечение снижает риск осложнений, и большинство пациентов не имеют осложнений. Хотя проблемы с сердцем встречаются редко, болезнь Кавасаки является ведущей причиной приобретенных заболеваний сердца у младенцев и маленьких детей.
У 1 из 4 детей могут развиться проблемы в коронарных артериях, даже при правильном лечении. Болезнь Кавасаки смертельна примерно в 1% случаев. Если болезнь Кавасаки не лечить, она может вызвать серьезные осложнения, в том числе аневризму коронарных артерий.
Другие осложнения:
- Поражение мышц и клапанов сердца
- Миокардит, воспаление миокарда или сердечной мышцы
- Перикардит — воспаление перикарда, слизистой оболочки вокруг сердца
- Сердечная недостаточность или сердечный приступ
Болезнь Кавасаки может поражать другие системы организма, включая нервную, иммунную, пищеварительную и мочевыделительную системы.
Людям, перенесшим болезнь Кавасаки, необходимо проводить эхокардиографию каждые 1-2 года, чтобы выявить проблемы с сердцем.
Пациенты обычно выздоравливают в течение нескольких недель, даже если имеются сердечные или другие осложнения.
Статья по теме: Симптомы COVID-19 у детей.
Мозаицизм – общая характеристика
Мозаичную форму синдрома Дауна еще называют мозаицизмом. Это редчайший тип данного заболевания, который проявляется в двух случаях из ста. Он характеризуется менее выраженными симптомами, то есть, можно сказать, что это легкая степень заболевания.
Она развивается на самой ранней стадии формирования зародыша, из-за чего в процесс вовлекаются не все клетки. Такая особенность этого вида патологии значительно осложняет ее диагностику.
Степень выраженности этого типа синдрома зависит от того, какие ткани и сколько вовлечены в процесс.
Детки с мозаичной формой синдрома Дауна в состоянии вполне нормально развиваться, их внешность может быть вполне гармоничной. Но некоторые особые признаки патологии имеются.
Отдельные трудности у таких детей развиваются в раннем возрасте. В этот период у малышей отмечается отставание в психомоторном развитии. При взрослении эти дефекты сглаживаются, и умственное развитие таких людей мало чем отличается от среднестатистических. Однако у них наблюдается своеобразное восприятие окружающего мира и нюансы речи, но подобные особенности встречаются и у обычных индивидов.
Болезнь Кавасаки – что это такое?
Болезнь Кавасаки – острое системное заболевание, вызывающее воспаление кровеносных сосудов. Впервые его описал в своих работах японский врач-педиатр Томисаку Кавасаки. Отсюда и название. В некоторых источниках заболевание называют синдромом Кавасаки.
Больше других болезни Кавасаки подвержены дети в возрасте до 5 лет. Более 70% заболевших – это дети младше 3 лет. Патология в 1,5 раза чаще возникает у мальчиков, чем у девочек. Ранее считалось, что болезнь поражает преимущественно детей, проживающих в Восточной Азии, однако за последние годы диагноз «болезнь Кавасаки» был подтвержден в разных частях планеты. Заболеваемость существенно отличается между регионами и этническими группами. 80% случаев по-прежнему фиксируется в азиатских странах, особенно в Японии.
Две формы и обе опасные

Аневризматическое расширение коронарных артерий как часть синдрома Кавасаки. Фото wikipedia.org
Педиатрический мультисистемный воспалительный синдром – так по-русски называется новое заболевание (второй вариант – мультисистемный воспалительный синдром у детей). В документах ВОЗ, американских и европейских медицинских агентств это Multisystem inflammatory syndrome in children (сокращенно – MIS-C).
В ряде отчетов врачей и исследователей европейских стран описаны две формы этого синдрома. Одна представляет собой вирусный сепсис, который угнетает сердечную функцию и снижает давление, а другая в большей степени напоминает по симптомам болезнь Кавасаки.
Первая форма чаще встречается у подростков, вторая – у маленьких детей. Обе они требуют госпитализации, введения высоких доз иммуноглобулинов, гормональных препаратов, в некоторых случаях антикоагулянтов и других лекарств по обстоятельствам. Иногда врачам приходиться прибегать к аппаратам искусственной вентиляции легких.
Как и при болезни Кавасаки, чрезвычайно опасным сценарием является развитие аневризмы коронарных артерий.
Когда артерии, несущие кровь, обогащенную кислородом, воспаляются, в стенках сосудов аккумулируются иммунные клетки, продуцирующие молекулы, которые вызывают расширение артерий. Если этот процесс вовремя остановить введением иммуноглобулинов, артерии, как правило, возвращаются к своему нормальному состоянию, однако в особенно тяжелых случаях или при отсутствии своевременного медицинского вмешательства, артерия может продолжить расширяться, что приводит к образованию своеобразной выпуклости – аневризмы, которая препятствует нормальному току крови к сердечной мышце и провоцирует инфаркт.
По-видимому, именно это произошло с маленькой москвичкой, а 14-летний мальчик из Лондона умер от инфаркта, вызванного септическим шоком.
Диагноcтика
Диагностика СЛМ может быть трудной задачей. Симптомы варьируют и по характеру и по выраженности, в зависимости от конкретного человека. Кроме того, симптомы аналогичны тем, что бывают при других заболеваниях (например – повреждение ротаторной манжеты, заболевания шейного отдела позвоночника, приводящие к компрессии корешков и т.д.). История болезни и физикальный осмотр помогает выяснить начало заболевания, характер симптомов, их зависимость от положения тела. Кроме того, существуют и внешние признаки этого заболевания (отечность руки, изменение цвета, нарушение чувствительности, ограничение объема движений в плече). Во время физикального обследования врач может проводить процедуры ( манипуляции ) для выявления симптоматики ( пульсовое давление на руках в различных позициях руки как больной, так и здоровой ) .
Инструментальные методы исследования
- Электромиография (ЭМГ) – ЭМГ помогают проверить, как функционируют нервы и мышцы. Маленькие игольчатые электроды вводятся в мышцу, где есть проблемы. Электроды измеряют электрическую активность мышцы, иннервируемую тем или иным нервом. Патологическая реакция мышцы предоставляет информацию о состоянии нерва, идущего в эту мышцу. Кроме того, ЭМГ позволяет определить скорость проведения импульса по нервному волокну. Выполняется это с помощью электродов, помещенных на кожу. Скорость проведения импульса по каждому нервному волокну имеет определенное среднее значение, и отклонение свидетельствует о повреждении нервного волокна.
- Рентгенография позволяет диагностировать костные изменения в грудной клетке и ребрах (наличие дополнительного цервикального ребра).
- Лабораторные обследования – общие анализы крови, кровь на гормоны, кровь на сахар помогают при диагностике СЛМ.
- Магнитно-резонансная томография (МРТ) – позволяет визуализировать мягкие ткани тела МРТ выяснить причину компрессии нерва или сосуда.
- Компьютерная томография (КТ) – позволяет более четко визуализировать изменения в костных тканях.
- Ультразвуковое исследование – С помощью ультразвуковой волны удается визуализировать мягкие ткани сосуды наличие тромбов стенозов.
- Ангиография – Рентгенологическое исследование с использованием контраста применяется для диагностики поражений сосудов. Ангиография артерий и вен используется для диагностики блоков и других проблем кровеносных сосудов.
Симптомы, которые важно распознать вовремя
Прежде всего, это температура выше 38 градусов Цельсия, которая длится дольше суток. Разумеется, она может быть признаком самых разных заболеваний, но если к ней присоединяется кожная сыпь – это уже повод срочно обращаться за медицинской помощью.
Воспаление глаз, отеки, эритемы (покраснения участков кожи), признаки воспаления слизистых – малиновый язык, яркие губы, – все это тоже может быть симптомами ПМВС.
Нередки и гастроэнтерологические проявления: диарея, рвота, боль в абдоминальной области.
Родителям непросто заметить симптомы, связанные с проблемами в работе сердца, особенно у маленького ребенка, и это уже задача врачей.
Всемирная организация здравоохранения и Американский центр контроля заболеваемости (CDC) выпустили рекомендации по диагностике, в соответствии с которыми ребенку, доставленному в больницу с вышеперечисленными симптомами, необходимо провести ряд обследований.
Это анализы крови на маркеры воспаления (повышение C‑реактивного белка, скорости оседания эритроцитов и другие) и показатели тромбообразования (уровни ферритина, D-димера и прочие).
Могут потребоваться эхокардиограмма и/или иные обследования сердца и других органов.
И, разумеется, ребенку должен быть сделан тест на COVID-19.
Возраст, в котором может проявиться новый синдром, ВОЗ определяет, как «от 0 до 19», а CDC – «менее 21 года». Примечательно то, что ПМВС встречается также у тех, кого мы привыкли называть, скорее, «молодые взрослые», чем «дети».
Важно подчеркнуть: в большинстве случаев при адекватном лечении больные поправляются в течение 4-7 дней. Случаи смерти остаются единичными, но каждый из них – невосполнимая потеря
Случаи смерти остаются единичными, но каждый из них – невосполнимая потеря.
По сведениям благотворительной организации Русфонд, в России от ПМВС погибли 5 детей, включая Марусю Паршикову.
«Мы хотим резонанса. Хотим, чтобы люди знали. Чтобы врачи знали. Чтобы изучали лучше, работали лучше, лечили лучше, относились лучше. Чтобы никто больше не столкнулся с тем, с чем столкнулись мы», – пишет Матвей Паршиков, отец Маруси на своей странице в социальной сети Фейсбук.
К его пожеланиям невозможно не присоединиться.
Почему возникает болезнь Крона?
Причины возникновения болезни Крона точно не установлены. Имеется несколько теорий на этот счет. Наиболее популярная из них гласит, что значительная роль принадлежит неправильной работе иммунной системы. Она начинает воспринимать в качестве чужеродных агентов компоненты пищи, полезные для организма вещества, бактерии, входящие в состав нормальной микрофлоры. В результате белые кровяные тельца, — лейкоциты, — накапливаются в стенке кишечника, развивается воспалительный процесс.
Однако, ученые затрудняются сказать, является ли изменение работы иммунной системы причиной или следствием болезни Крона.
Другие возможные причины заболевания:
- Генетические нарушения: у 5-10% пациентов есть близкие родственники, у которых тоже диагностирована болезнь Крона.
- Нарушения работы иммунной системы, в том числе аллергии, аутоиммунные реакции и заболевания. Кроме того, причиной развития болезни Крона могут стать перенесенные ранее бактериальные или вирусные инфекции, которые могут спровоцировать нарушение иммунного ответа.
- Курение. По данным статистики, у курильщиков болезнь Крона развивается в 2 раза чаще, чем у некурящих людей. Если пациенты продолжают курить, то заболевание протекает у них тяжелее.
- Образ жизни. Чаще всего данная патология регистрируется в экономически развитых странах, причем рост заболеваемости отмечается с 50-х годов ХХ века, когда началось общее улучшение благосостояния стран Европы и США.
Как диагностируют синдром Кавасаки?
Диагноз врачи ставят исключительно на основании клинической картины. Так, диагноз может быть поставлен, если необъяснимая высокая температура длится пять или более дней наряду с четырьмя из пяти следующих признаков: двусторонний конъюнктивит (воспаление оболочки, покрывающей глазное яблоко), увеличение лимфатических узлов, кожная сыпь, поражение рта и языка и соответствующие изменения в области конечностей. Но при этом врач должен убедиться в отсутствии признаков какой-либо другой болезни, которая может иметь такие же симптомы.
При выявлении симптомов врачи проводят ЭКГ и эхокардиографию, пациенту назначают тестирование для исключения других заболеваний (общий анализ крови, анализы крови на СОЭ, С-реактивный белок, антинуклеарные антитела (AНA), ревматоидный фактор (РФ), альбумин, ферменты печени, посев мазка из зева и посев крови, анализ мочи, рентгенография органов грудной клетки).
Поражение сердечно-сосудистой системы при ЭБВ инфекции
- На фоне персистирующей ЭБВ-инфекции у 52% детей регистрируется субклиническое воспаление сердечной мышцы – миокардит, который имеет малосимптомное течение, с выявляемыми нарушениями: функции автоматизма (тахи- и брадикардии), возбудимости и проводимости ( в виде изменения продолжительности интервала P-R вплоть до AV-блокады 1-2 степени, удлинения Q-T, изменение амплитуды зубцов Р и Т, смещение сегмента SТ выше изолинии или появление синдрома ранней реполяризации желудочков, которые сохраняются длительное время, при этом возможны их трансформации и прогрессирование.
- Такое пролонгирование вышеуказанных симптомов, возникших в остром периоде инфекции , при ее продолжающейся персистенции приводит к развитию нейродистрофических процессов в миокарде. Дистрофические изменения миокарда при инфекционном мононуклеозе в большинстве случаев предваряют миокардит. Доказательством последнего является наличие высокого титра аутоантител к кардиомиоцитам, КФК и АСТ.
Изменения функционального состояния сердца при ЭБВИ, сочетанной с микоплазменной и хламидийной инфекциями.
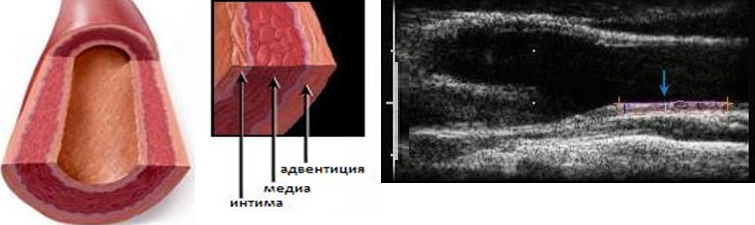
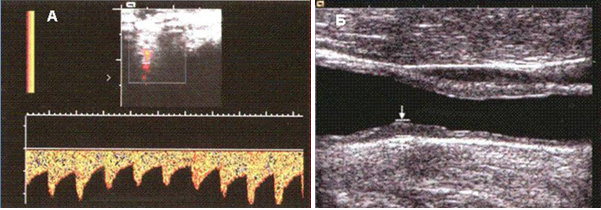
Изменения эндотелия (мукоидное набухание при повреждении персистирующим вирусом).Транскраниальное дуплексном сканирование сосудов головного мозга
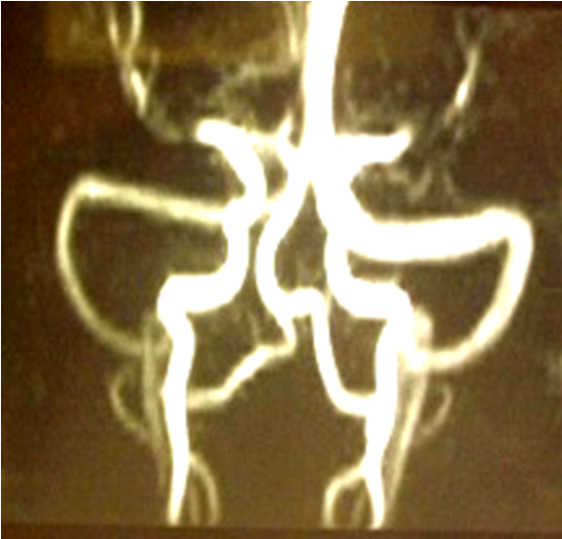
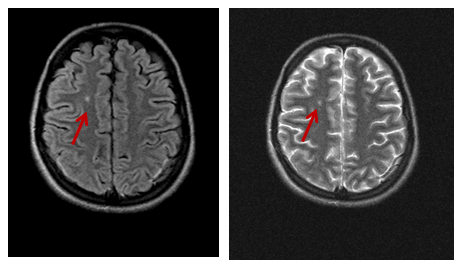
Церебральный васкулит, окклюзия средне-мозговых артерий с двух сторон на фоне вирусного энцефалита, вызванного вирусом Эпштейна-Барр (МР-ангиография ребенка 5 лет)
Признаки воспаления в решетчатом лабиринте и поствоспалительные изменения в пирамиде правой височной кости на фоне с подостро текущего лейкоэнцефалита, вызванные вирусом Эпштейна-Барр с микоплазмозом (МР-томограмма ребенка 12 лет)
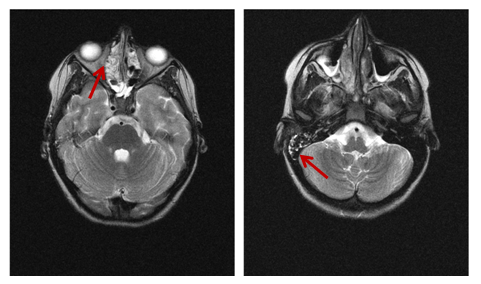
Подостро текущий лейкоэнцефалит, вызванный вирусом Эпштейна-Барр (ЭБВ). Визуализируется участок глиоза в заднем отделе лобной доли. Сенсорная афазия (МР-томограмма ребенка 12 лет)
Диагностика ВЭБ
Необходим системный подход в алгоритме комплексной этиологической и функциональной диагностики пациентов при активно персистирующей ЭБВ инфекции у детей:
- Анализ крови (клинический анализ крови, лейкоцитарная формула);
- Выявление ДНК вируса Эпштейна – Барр в крови и/или слюне, соскобе эпителиальных клеток слизистой носа, ротоглотки методом ПЦР;
- Серологически ранним выявлением антител IgM VCA до клинических симптомов (первичная инфекция ВЭБ);
- Проведение теста “кожного окна”.
Психомоторное и умственное развитие
Дефекты в развитии детей с таким синдромом появляются по нескольким причинам:
- снижение зрения и слуха, из-за чего ребенок не в состоянии воспринимать информацию. Вследствие этого происходят и когнитивные нарушения;
- гипотонус мышц — малыши поздно начинают держать голову, переворачиваться, ходить. Страдает моторика;
- проблемы с опорно-двигательным аппаратом;
- деформация неба, зубов и языка вызывает речевые затруднения, поэтому речь таких людей может быть непонятной.
При мозаичной форме заболевания таких дефектов может и не быть, поэтому эти детки достаточно хорошо развиваются, их умственное развитие практически не страдает. Для них разрабатывают специальные программы, и здесь большая роль принадлежит родителям. От того, насколько качественно и стабильно они будут заниматься со своим ребенком, зависят его дальнейшие способности и успехи.
Дети с мозаицизмом очень способные к обучению. Они могут посещать обычный садик и школу, и даже преуспевать больше, чем некоторые их здоровые сверстники.
Их возможности, способности и развитие в целом очень разнятся. На форумах мамочки таких детей делятся своими достижениями и по-разному описывают своих малышей с подобным синдромом.
К примеру, одна мама говорит о том, что ее сын, которому уже 8 лет и который страдает мозаичной формой СД, до сих пор не разговаривает. Хотя они проходят реабилитацию в соответствующем центре.
Тогда как другая мама, у которой младший малыш имеет такое заболевание, утверждает, что он ничем не отличается от старшего, даже более находчивый.
Многие дети с мозаичным типом СД сублимируют свои дефектные особенности в невероятные достижения.
Айя Ивамото — девушка с мозаицизмом из Японии, родители которой рассказали о её болезни только на втором курсе института. Она посещала садик, успешно окончила школу и университет. Изучила два языка: английский и французский, и занимается иностранными переводами. Преподает в школах и вузах, принимала участие в международной конференции.
Совместно с мамой издала книгу о путешествии во Францию. Регулярно поддерживает и борется за права людей с синдромом Дауна.
Раймонд Ху – парень с мозаичным синдромом Дауна из США, который рисует картины с помощью старинной китайской техники. Он создает их акварельными красками и тушью на рисовом бумажном полотне.
В группу людей с подобным дефектом входит много актеров. К одной из наиболее известных таких личностей относится актер Пабло Пинеда. Ему досталась главная роль в фильме «Я тоже». Он также является частым гостем в различных телешоу, где освещает проблемы педагогики и развития детей.
Джейми Бауэр, сыгравший в «Американской истории ужасов», Паскаль Дюкенн, Крис Берк — все эти актеры имеют мозаичный синдром Дауна.
Люди с таким диагнозом находят себя в разных сферах жизни. Тим Харрис – владелец ресторана. Рональд Дженкинс – известный музыкант, приручивший синтезатор. Ему нет равных в электронной музыке. Мигель Томасин — популярный барабанщик, участник группы Reynols. Карен Гафнии – девушка, занимающаяся плаванием. Стала первой, кто преодолел дистанцию в 15 км. Вода при этом достигала температуры +15.
Глядя на такие примеры, сложно предугадать, как будет развиваться ребенок с мозаичной формой синдрома Дауна. Ясно одно: чтобы он стал успешным и развитым, нужна кропотливая работа как со стороны ребенка, так и его родителей.
Болезнь Кавасаки — диагностические критерии
Чтобы поставить диагноз болезни Кавасаки, должна быть высокая температура в течение 5 или более дней, а также четыре из пяти основных симптомов:
- Конъюнктивит
- Изменения в области губ или рта
- Увеличение шейных лимфатических узлов
- Сыпь
- Изменения на руках или подошвах ног
В настоящее время ни один тест не может подтвердить болезнь Кавасаки. Поскольку симптомы схожи с другими детскими заболеваниями, включая корь, скарлатину и ювенильный артрит, некоторые тесты могут быть назначены для исключения этих патологий.
Врач проанализирует симптомы пациента и проведет физикальное обследование.
Анализы могут выявить:
- Повышенный уровень лейкоцитов в крови
- Высокая СОЭ
- Легкая анемия
- Наличие белка и лейкоцитов в моче
Эхокардиография может обнаружить наличие повреждений сердца и коронарных артерий.
Диагностические тесты, которые могут быть проведены:
- Анализ мочи: может определить, что вызывает симптомы.
- Количество тромбоцитов: тромбоциты — это клетки в крови, которые помогают остановить кровотечение. При болезни Кавасаки этот показатель обычно высокий.
- Тест на скорость оседания эритроцитов (СОЭ): высокая СОЭ может указывать на воспалительное состояние.
- Тест на С-реактивный белок (СРБ): высокий уровень С-реактивного белка в крови, вырабатываемого печенью, может указывать на воспаление.
- Натриевый тест: может присутствовать низкий уровень натрия.
- Тест на альбумин: в крови может быть низкий уровень альбумина.
Могут быть проведены следующие инструментальные диагностические методы:
Электрокардиограмма (ЭКГ): регистрирует электрическую активность и сердечные ритмы. Электроды прикрепляются к коже пациента, а импульсы записываются в виде волн и выводятся на экран или печатаются на бумаге.
Эхокардиография: ультразвуковое сканирование, которое анализирует функцию сердца. Звуковые волны создают видеоизображение сердца пациента, и это помогает врачу увидеть, насколько хорошо оно работает.
Прогноз
От того, насколько своевременно была проведена диагностика и начато лечение, зависит дальнейший прогноз. При раннем обнаружении и правильном лечении болезнь Кавасаки имеет благоприятный прогноз.
По приблизительным данным, у 20% детей, перенесших болезнь Кавасаки, изменения стенок коронарных артерий сохраняются и в течение жизни могут привести к раннему возникновению атеросклероза или кальциноза с последующей ишемией сердца, которые увеличивают риск развития острого инфаркта миокарда. Поэтому все пациенты с болезнью Кавасаки после выздоровления должны находиться под постоянным наблюдением кардиолога или ревматолога и 1 раз в 3–5 лет проходить полное обследование сердца, включая ЭХО-ЭГ.






