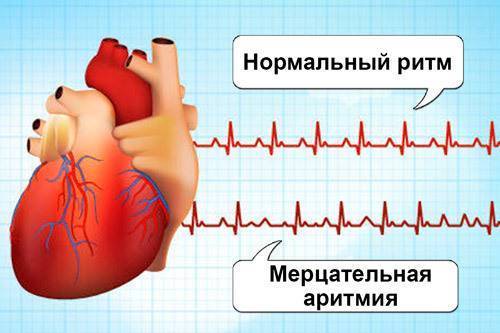
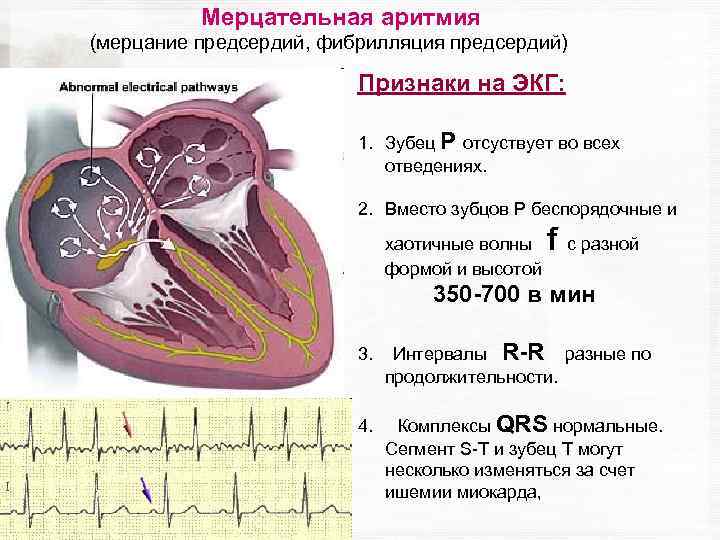
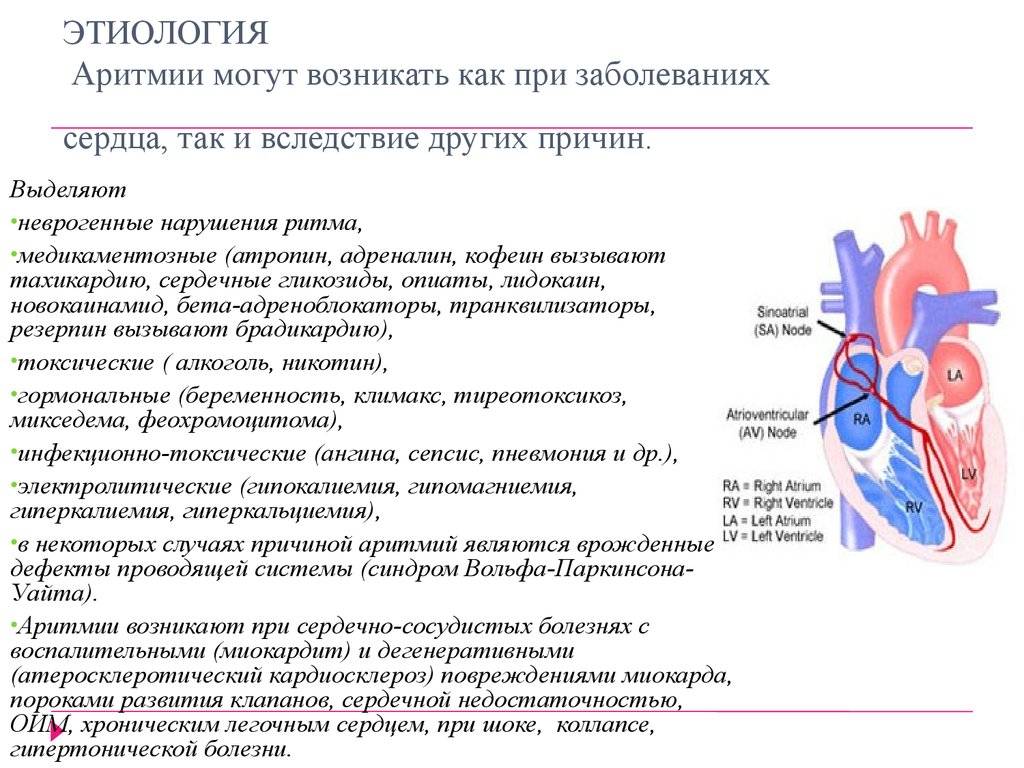
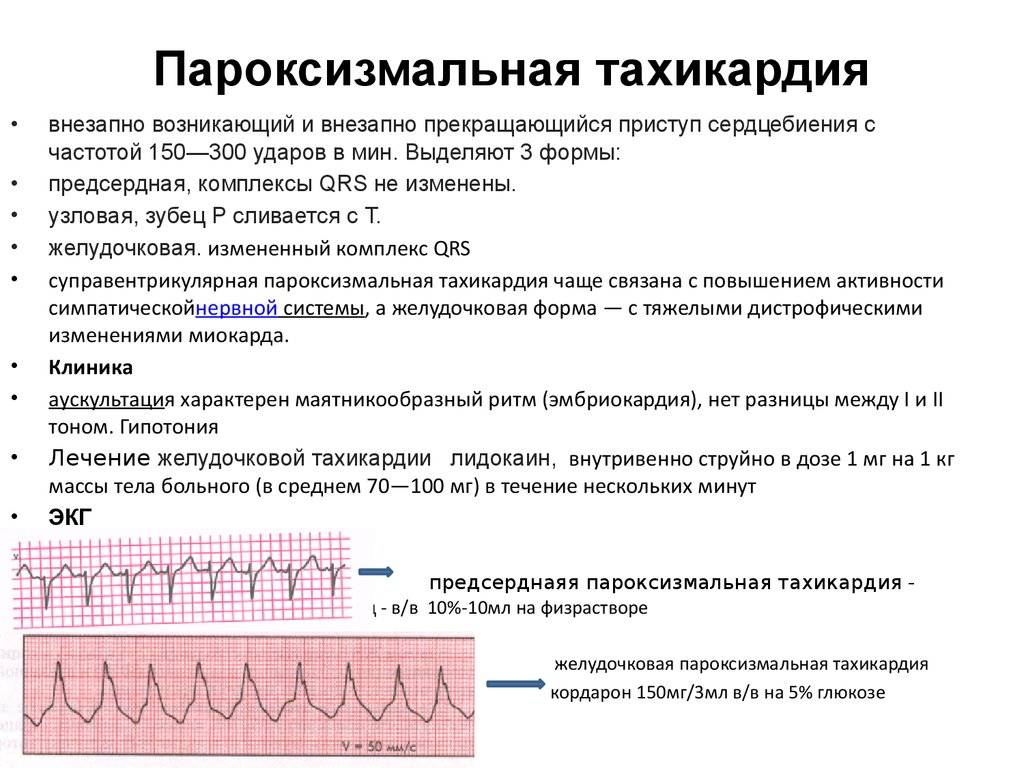
Что такое тахикардия сердца?
Здоровое сердце работает в постоянном ритме, и в норме человек не ощущает его биения. Но при нарушении нормального сердцебиения появляются неприятные ощущения в груди, беспокойство, головокружение и пульсация в области крупных сосудов.
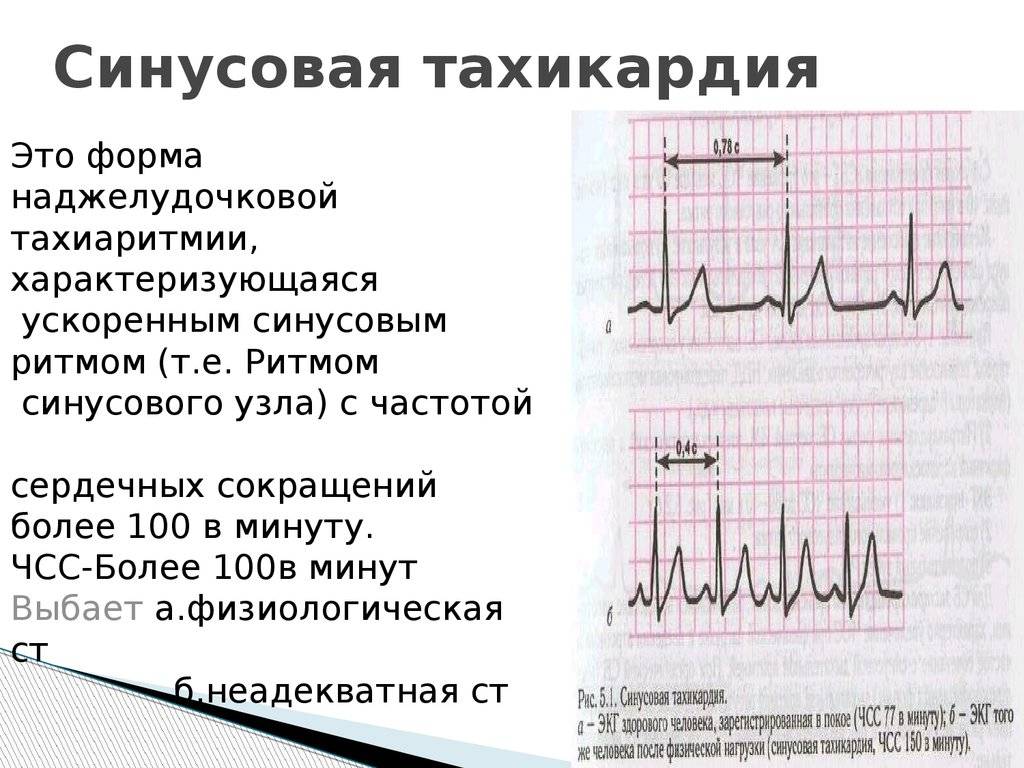
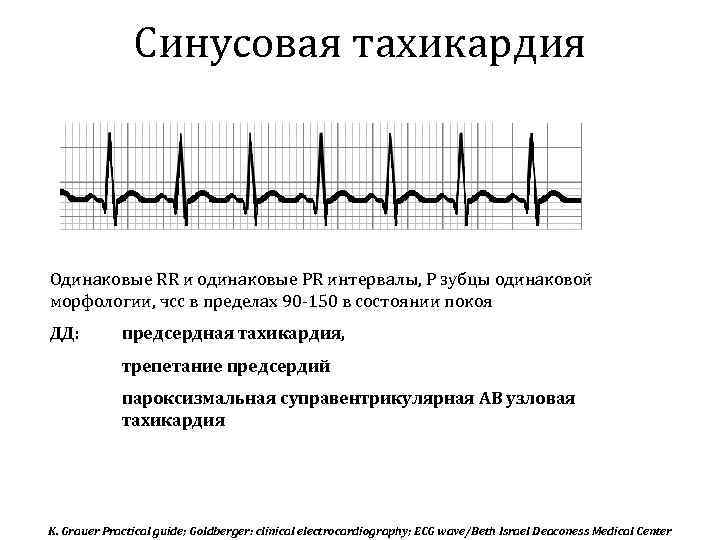
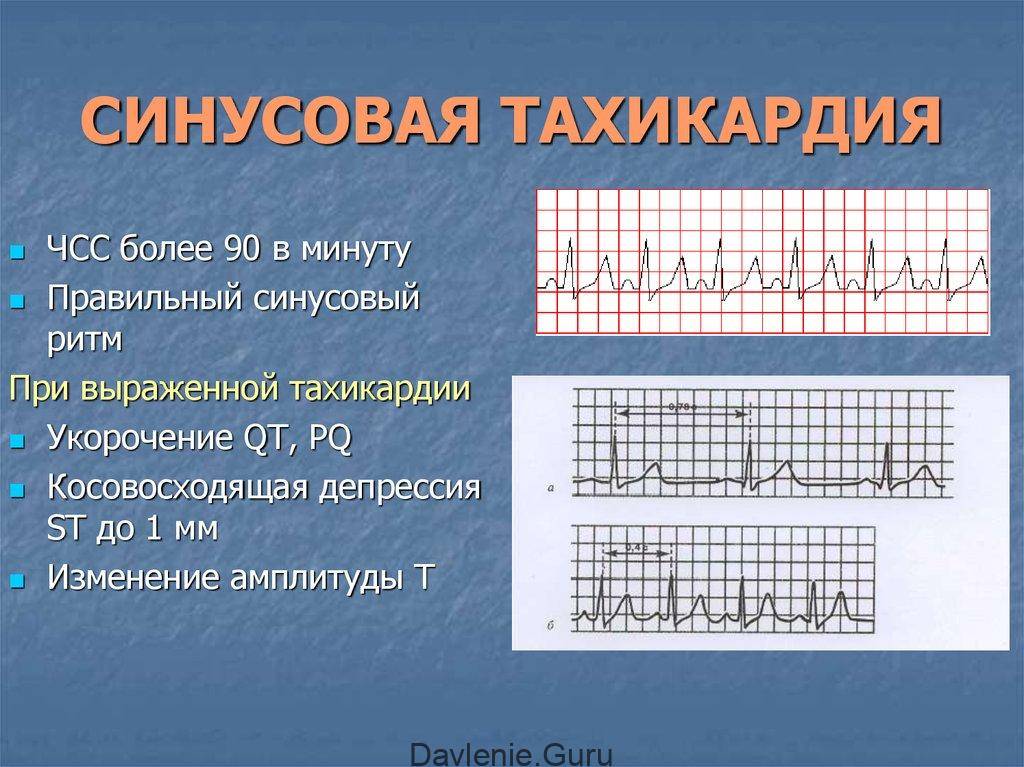
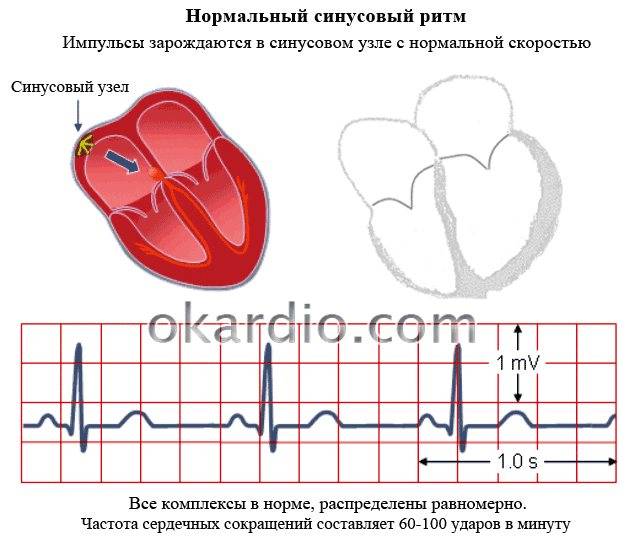
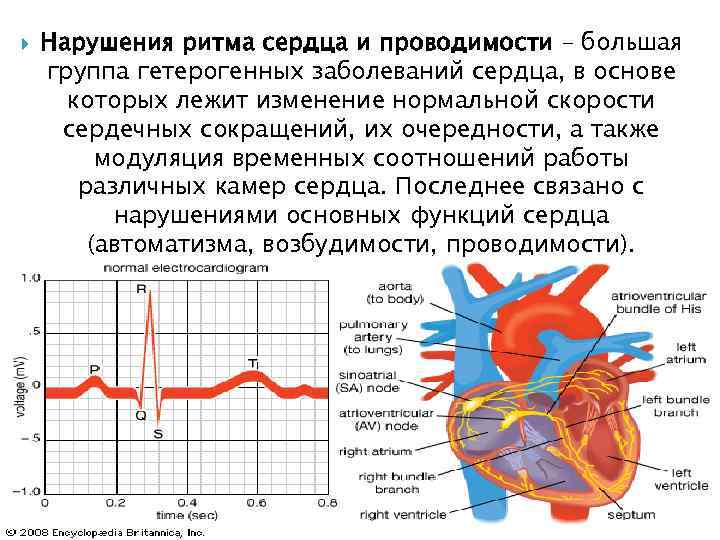
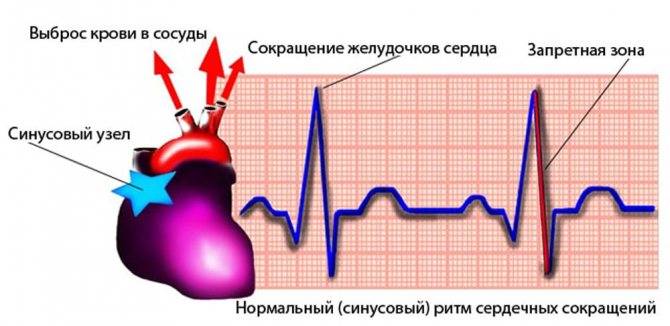
В течение сердечного цикла, т.е. ритмического сокращения и расслабления сердечной мышцы, сосуды сначала наполняются кровью, а затем их кровенаполнение уменьшается. Колебание сосудистых стенок за время этого цикла называется пульсом. В норме сердце сокращается 60-90 раз в минуту. Если частота сердечных сокращений больше 90 ударов в минуту — это тахикардия, меньше 60 — брадикардия.
Как измерить пульс?
Пульс рекомендуется измерять утром сразу после пробуждения в положении лежа. Делать это лучше на запястье, нащупав артерию средним и указательным пальцем. Нужно посчитать число ударов за 15 секунд и умножить показатель на 4.
Частота пульса у здоровых людей зависит от многих факторов:
- пол: в среднем у женщин сердце бьется немного быстрее, чем у мужчин;
- возраст: с возрастом пульс постепенно замедляется, но после 50-55 лет опять повышается, особенно у женщин с началом климакса;
- окружающая среда: плохая экологическая обстановка влияет на частоту сердечных сокращений;
- время суток: во время ночного сна пульс замедляется, а в 11 часов дня ускоряется до максимальных значений;
- образ жизни: тахикардия наблюдается у курящих людей, а также у регулярно употребляющих спиртные напитки, при неправильном режиме труда и отдыха, недосыпе;
- режим питания: некоторые продукты и напитки, а также лекарственные препараты ускоряют пульс.
Учащение пульса может наблюдаться у совершенно здорового человека после активных занятий спортом, тяжелой физической работы, при недостатке кислорода, жаре, во время стрессовых ситуаций, после принятия большого количества крепкого кофе или алкоголя (рис. 1). Сердце бьется чаще в ответ на влияние внешних факторов. В этом случае тахикардия — это реакция на выброс адреналина в кровь или нервное возбуждение. Обычно пульс приходит в норму после достаточно короткого отдыха.
Еще одно проявление защитной функции тахикардии — учащенный пульс у пациентов с внутренним кровотечением или при значительной кровопотере из-за травмы. Увеличение частоты сердечных сокращений позволяет избежать гипоксии и насытить миокард кислородом в условиях снижения уровня гемоглобина в крови.
Детский пульс
У детей частота пульса заметно отличается, поскольку у растущего организма высока потребность в кислороде и питательных веществах. Ускоренный метаболизм приводит к учащенному сердцебиению в состоянии покоя. У новорожденных сердце бьется с частотой 120-140 ударов в минуту, самый частый пульс у полугодовалых малышей — 130-135. С возрастом пульс постепенно замедляется, и у 15-летних подростков он уже приближается к норме взрослых людей.
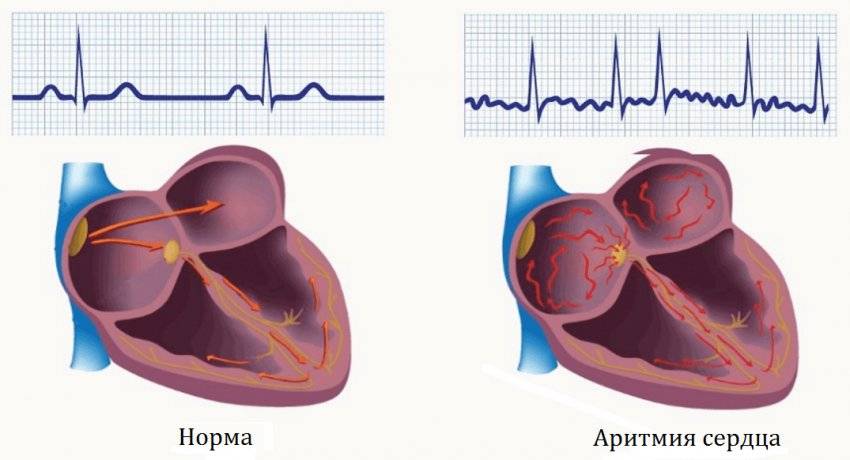
Чем опасна аритмия?
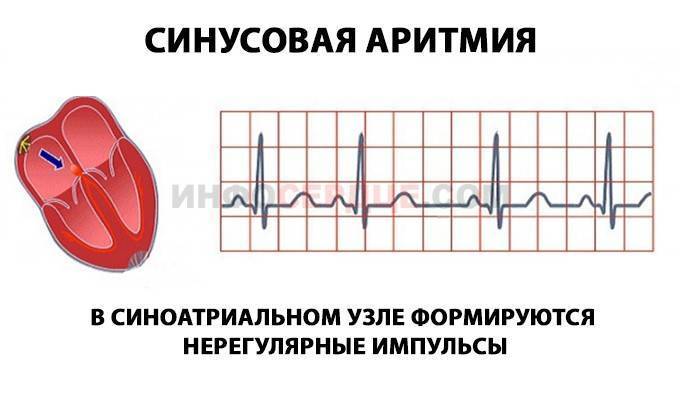
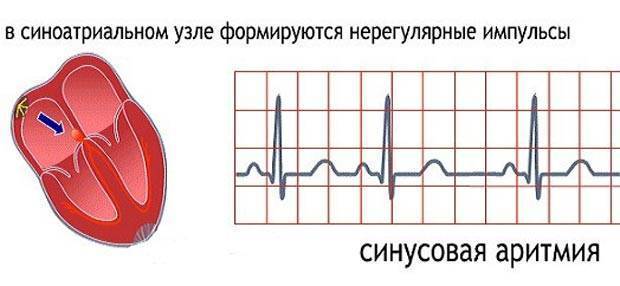
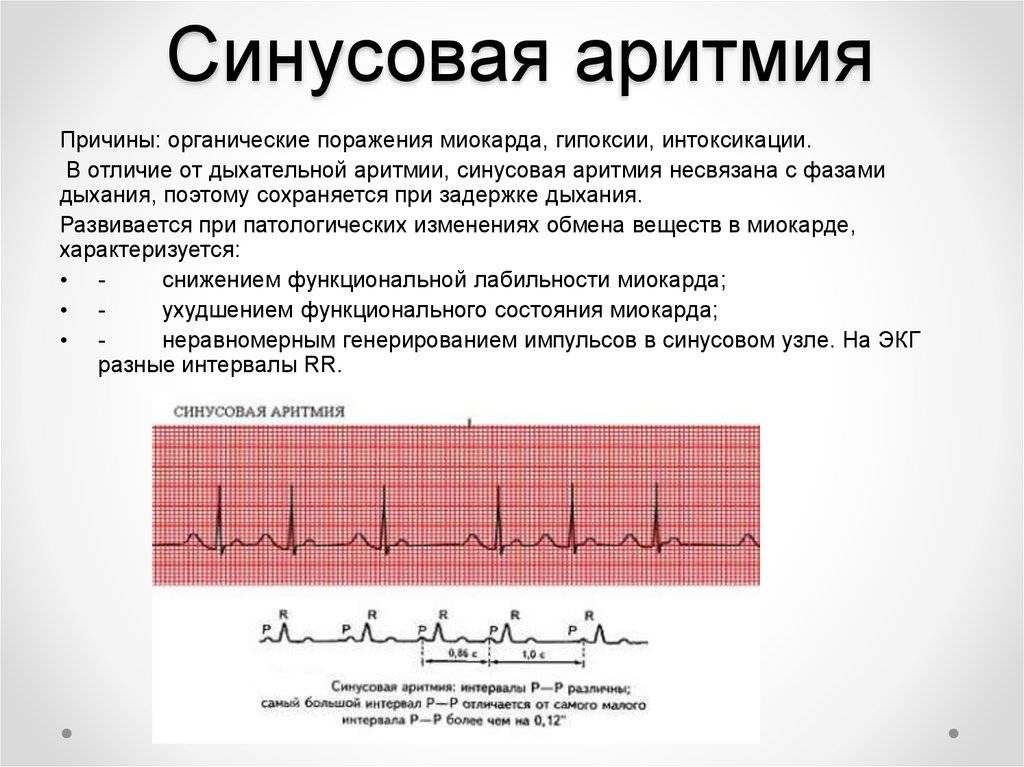
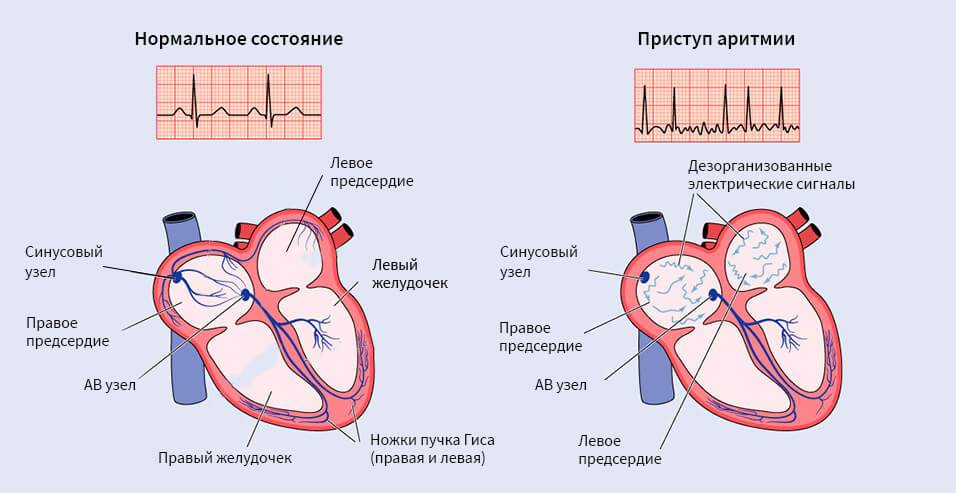
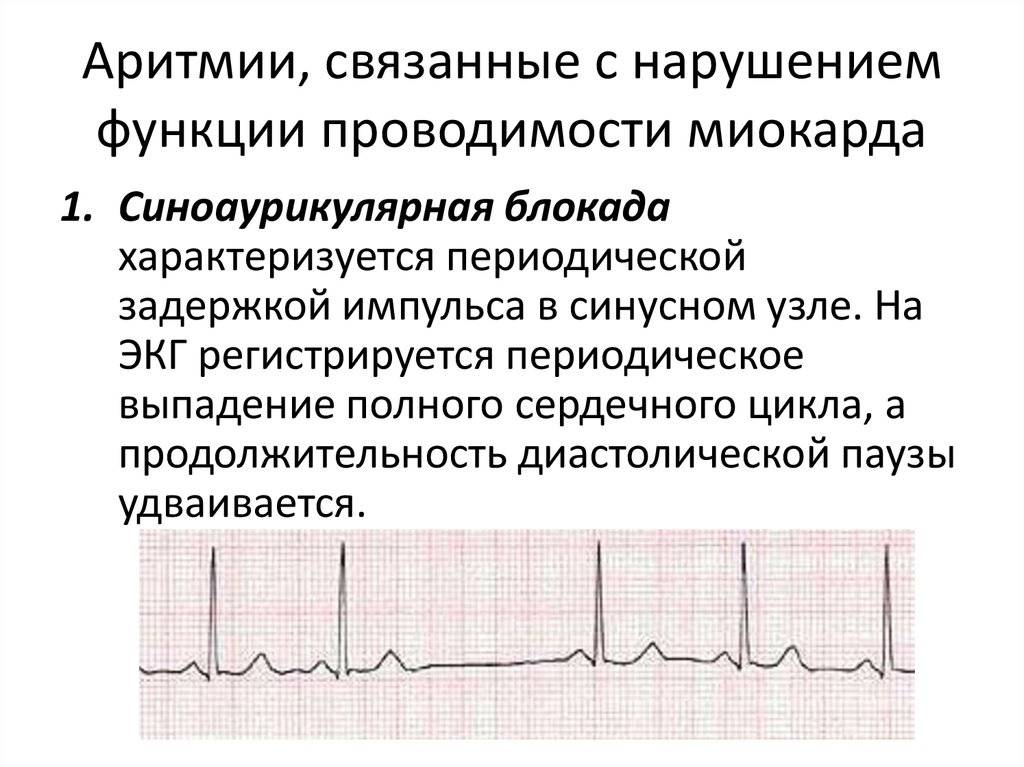
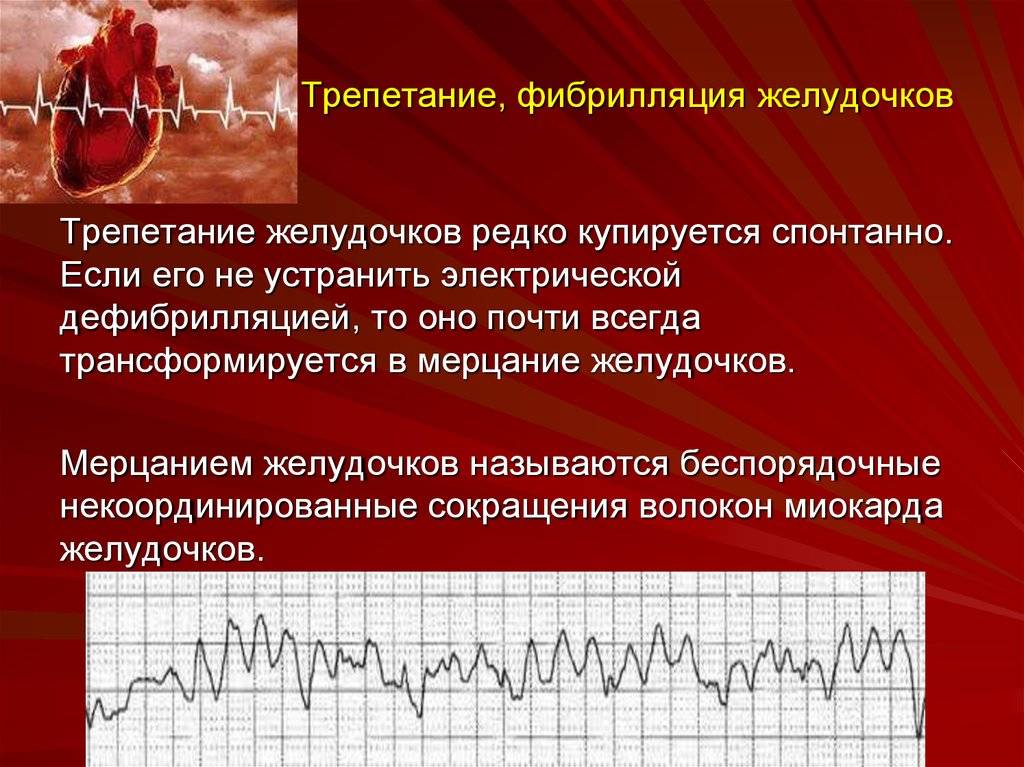
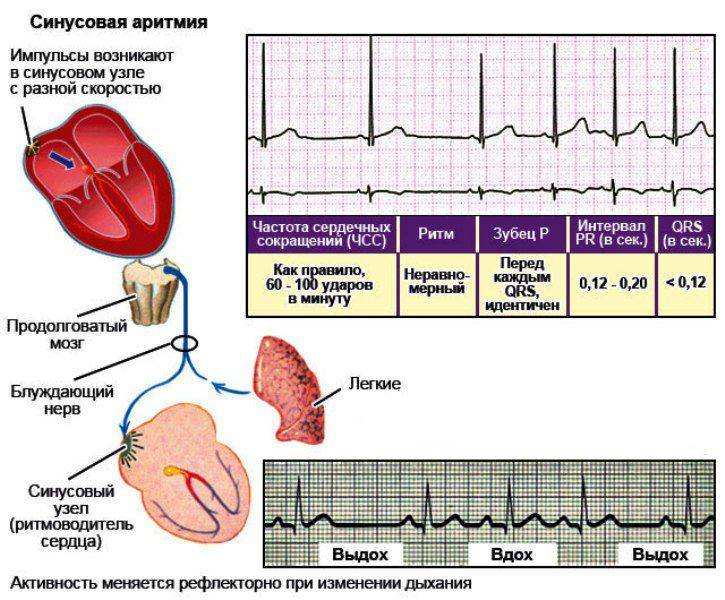
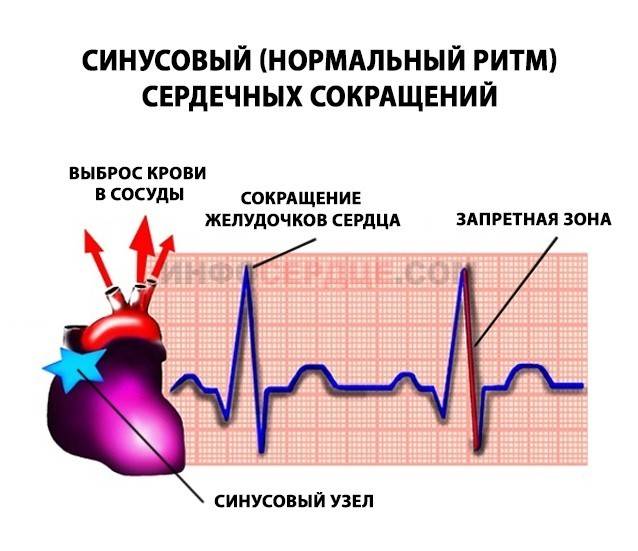
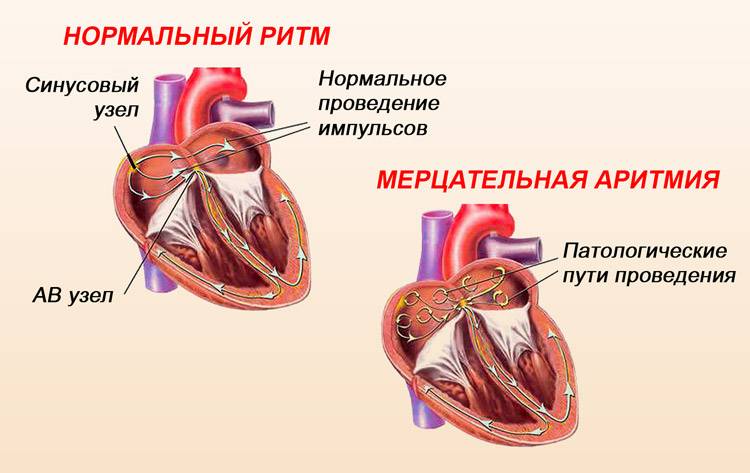
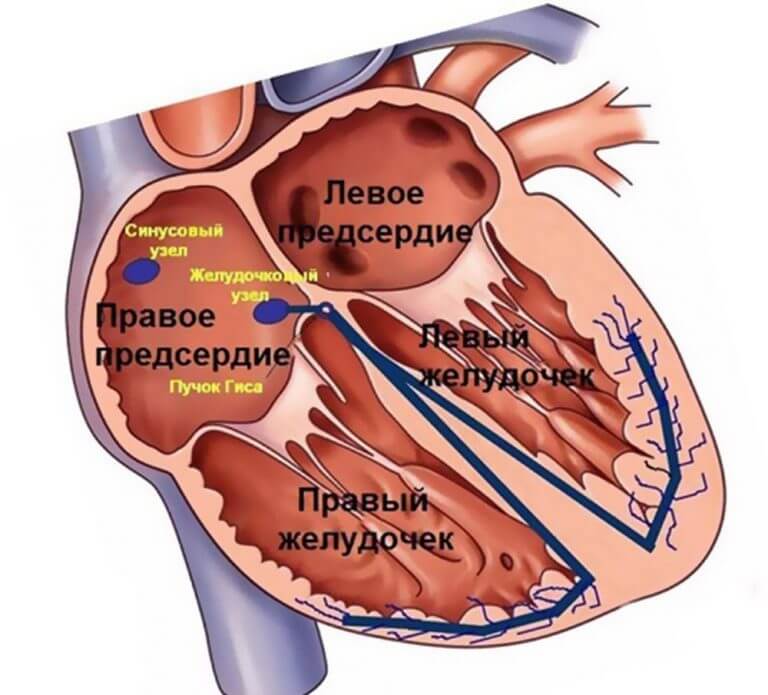
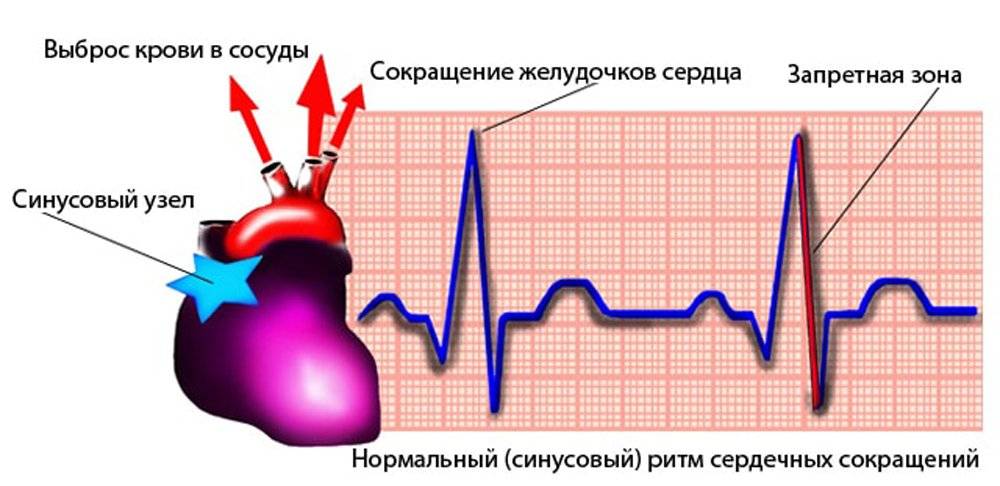
Чтобы понять, почему аритмия опасна, необходимо разобраться с физиологией сердечных сокращений, которые мы ощущаем пульсацией на запястье. Сбой сокращений происходит в одном отделе сердца, но всё прочие отделы вовлекаются по принуждению, при этом изо всех сил стараясь сохранить свой природный ритм. За ритмичность и правильность сокращений отвечает только один водитель ритма – синусовый узел, он как электростанция, от которой по «проводам» идёт электрический импульс во все отделы.
Сердце состоит из четырёх камер, объединённых по две: предсердие и желудочек, правые и левые. В правое предсердие в период его расслабления через полые вены притекает кровь от всех органов, кроме лёгких. Правое предсердие имеет слабую мышечную стеночку, ему же надо только толкнуть полученную почти бескислородную кровь в правый желудочек, откуда мощной мышцей кровь выжмется в лёгочную артерию, чтобы в альвеолах лёгких насытиться кислородом и через лёгочные вены притечь уже в левое предсердие. Из левого предсердия кровь выдавливается в левый желудочек, мощная стенка которого погонит её через аорту по всем органам.
В органах кислород и питательные вещества уйдут, а прибудет углекислота и отходы жизнедеятельности, чтобы дальше войти в правое предсердие. Вот так всё должно происходить из минуты в минуту: сокращение начинается с правого предсердия, буквально через долю секунды присоединяется левое, и всё это с одновременным расслаблением желудочков и наполнением их кровью. После следует расслабление предсердий и синхронное им сокращение желудочков, выталкивающих кровь. На всё про всё не более 7 секунд, за что отвечает главный водитель ритма – синусовый узел.
Диагностика брадикардии
Дифференцировать физиологическую или патологическую брадикардию может только врач. Для этого он использует несколько методов диагностики.
Аускультация
Простой метод диагностики — выслушивание сердца с помощью фонендоскопа. Аускультация сердца позволяет не только определить редкий ритм, но и заподозрить определенные заболевания сердечно-сосудистой системы.
Электрокардиография
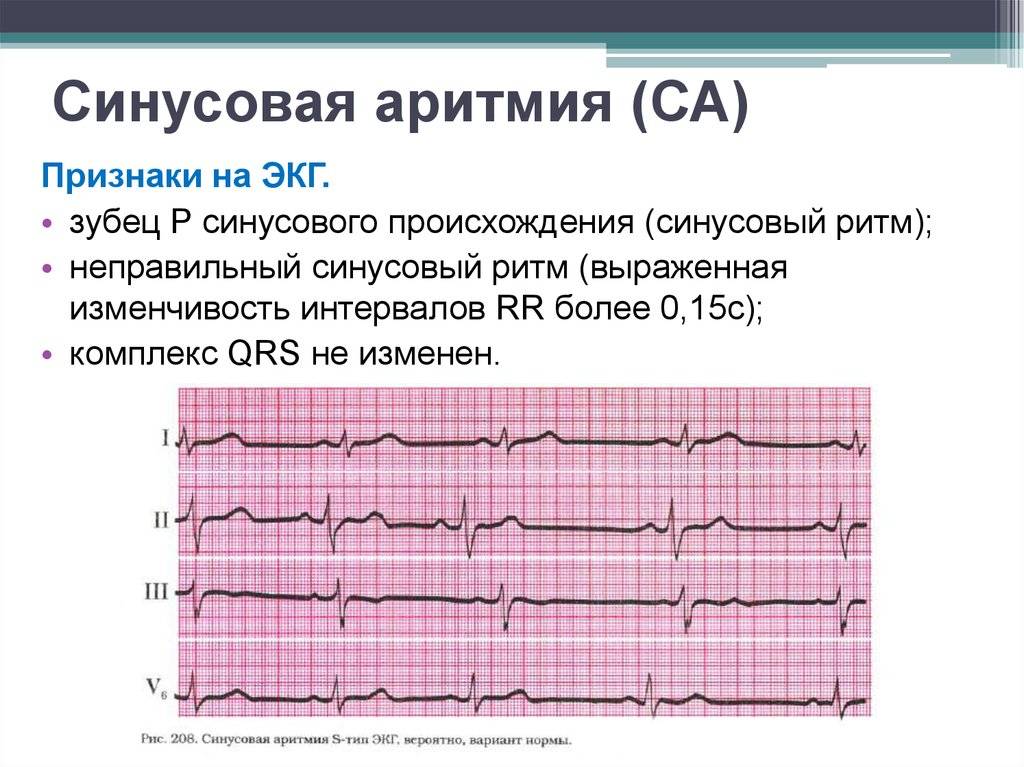
ЭКГ — метод инструментальной диагностики сердца, который регистрирует не только ЧСС, но и помогает диагностировать кардиальные причины брадикардии (ишемию и инфаркт миокарда, патологию синусового узла, АВ блокады)
Это важно для эффективной терапии. В отдельных случаях необходимо суточное мониторирование ЭКГ — холтеровское исследование
Фонокардиография
Фонокардиография (ФКГ) — метод аппаратной диагностики звуковых явлений, которые создаются при работе сердца. Исследование проводят совместно с ЭКГ. При этом оценивают тоны сердца, которые создаются при работе клапанов, а также дополнительные шумы.
Для диагностики причин брадикардии врач также может назначить:
- ЭхоКГ — ультразвуковое исследование сердца;
- анализ крови на маркеры поражения сердечной мышцы (тропонины, креатинкиназу);
- исследование показателей воспаления (С-реактивного белка, ревмопроб, маркеров коллагенозов);
- анализ крови на показатели работы щитовидной железы (ТТГ, Т4, Т3);
- исследование электролитов крови (калия, магния, кальция, натрия);
- биохимическое исследование крови (глюкоза, билирубин, холестерин, креатинин и др.).
Причины брадикардии
Урежение сердечного ритма может возникать не только при поражениях сердца, но и при внесердечных патологиях. Среди распространенных причин уменьшения ЧСС:
- ишемическая болезнь сердца, пороки сердца, атеросклеротический кардиосклероз, инфаркт, миокардиты, кардиомиопатии, перикардит;
- желтуха и почечная недостаточность, при которых токсины замедляют выработку импульсов сердечных сокращений;
- болезни соединительной ткани (ревматизм, ревматоидный артрит, склеродермия, красная волчанка);
- гипотиреоз — снижение функции щитовидной железы;
- инфекции (дифтерия, боррелиоз, сифилис, токсоплазмоз, вирусные гепатиты и прочее);
- нарушение электролитного состава крови — снижение уровня калия и повышение кальция;
- повышение внутричерепного давления при опухолях головного мозга, инсульте, травмах, пороках развития;
- лимфогранулематоз, миеломная болезнь, амилоидоз, саркоидоз, гемохроматоз — состояния, при которых возможно поражение миокарда.
Нередко возникают лекарственные брадикардии. Это происходит на фоне приема или при передозировке бета-блокаторов, сердечных гликозидов, блокаторов кальциевых каналов, антиаритмических средств.
- болезни нервной системы;
- патология ЖКТ (язвенная болезнь желудка и двенадцатиперстной кишки, холецистит, желчнокаменная болезнь);
- заболевания пищевода и диафрагмы;
- пониженная температура тела, переохлаждение;
- удар в верхнюю часть живота (вплоть до остановки сердца);
- надавливание на глазные яблоки или шею в зоне сонной артерии;
- кашель, рвота.
При урежении сердечного ритма артериальное давление (АД) может быть нормальным, повышенным и пониженным.
Брадикардия при высоком давлении — нечастое явление. Оно опасно остановкой дыхания, потерей сознания, риском тромбообразования, недостаточностью кровоснабжения мозга и сердца с развитием инсульта и инфаркта. Сочетание гипертонии и брадикардии требует особых подходов в лечении, чтобы не усугубить урежение ритма.
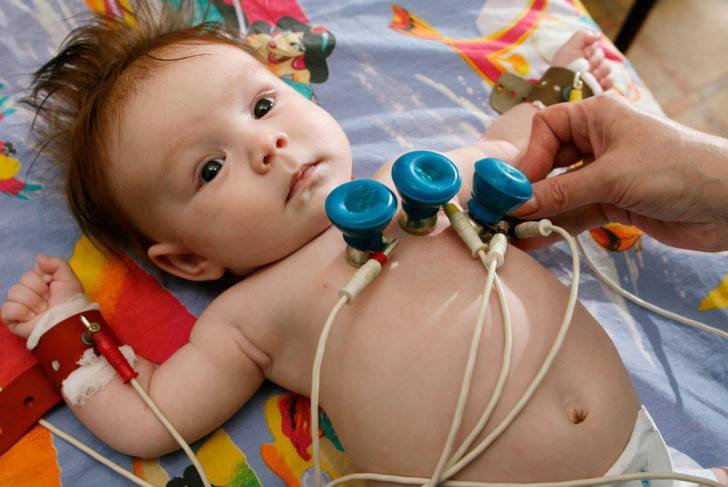
Для новорожденных (особенно недоношенных) брадикардия может возникать на фоне апноэ — остановки дыхания более чем на 20 секунд (рис. 2). Это происходит из-за незрелости нервной и мышечной ткани новорожденного.
Что делать?
Если малыш плохо себя почувствовал, но ранее вы не обращались к врачу и достоверного диагноза на руках не имеете, не давайте ребенку никаких лекарств, даже если твердо уверены, что средство поможет.
Ни в коем случае не обращайтесь к методам так называемой «народной» медицины.
Когда следует обратиться к врачу
Сначала запишитесь к педиатру, а затем, если необходимо, педиатр даст направление к детскому кардиологу.
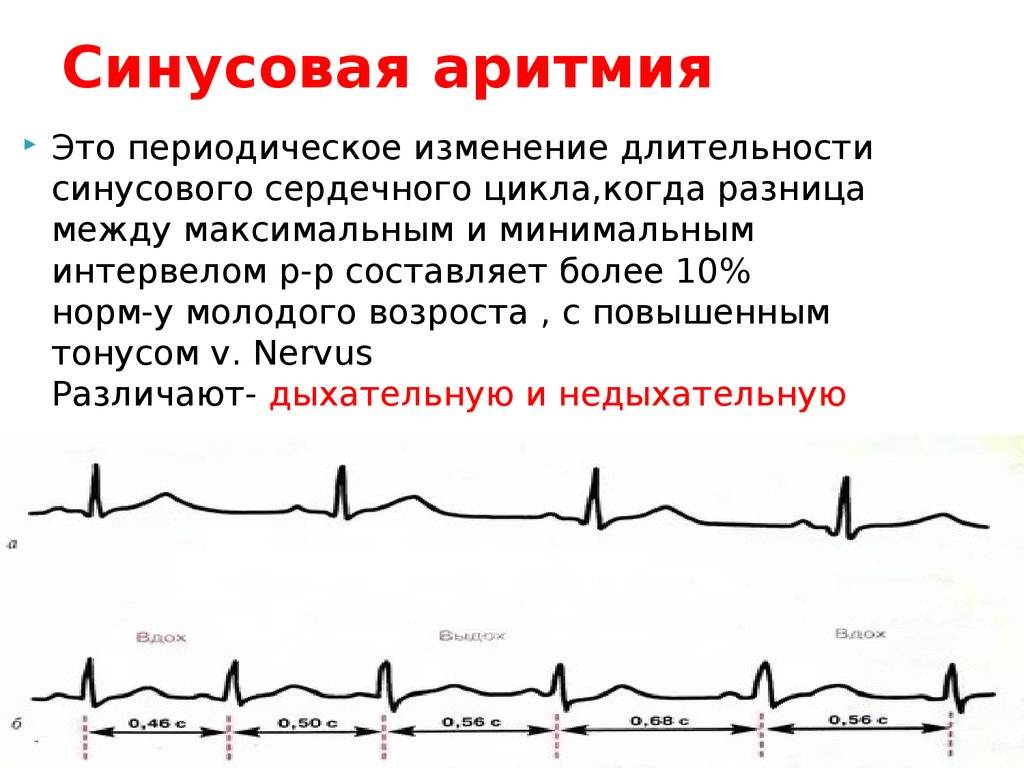
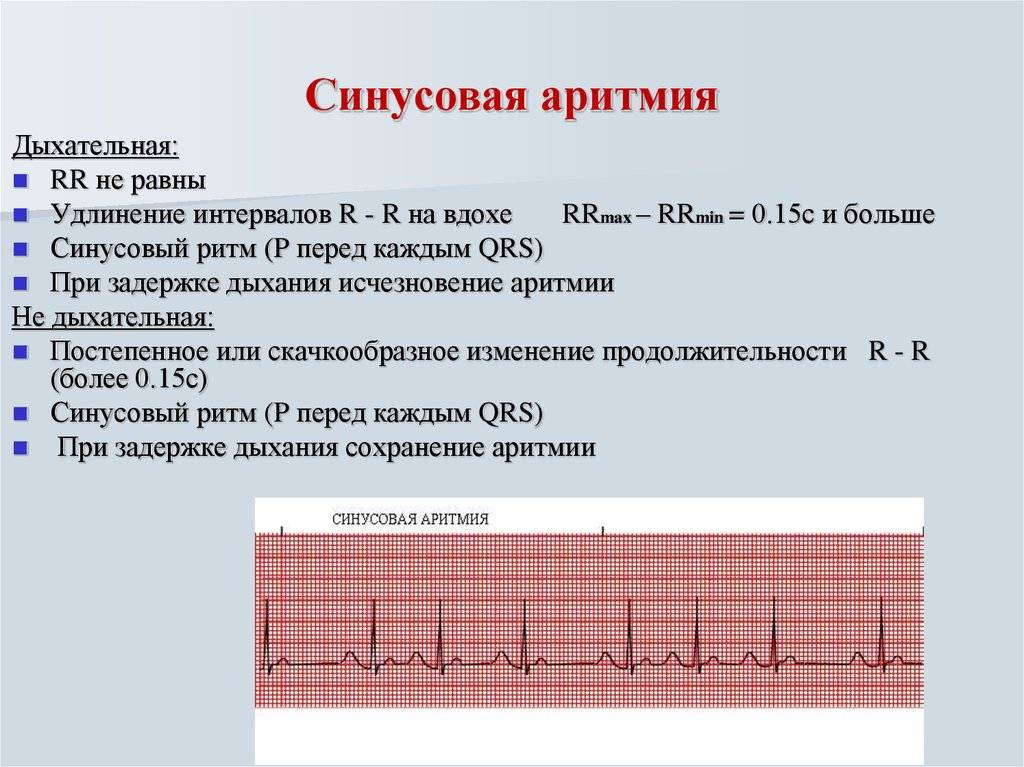
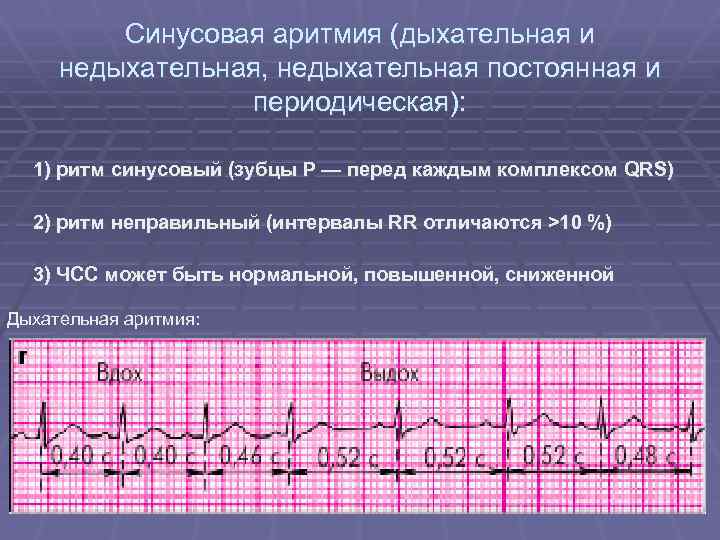
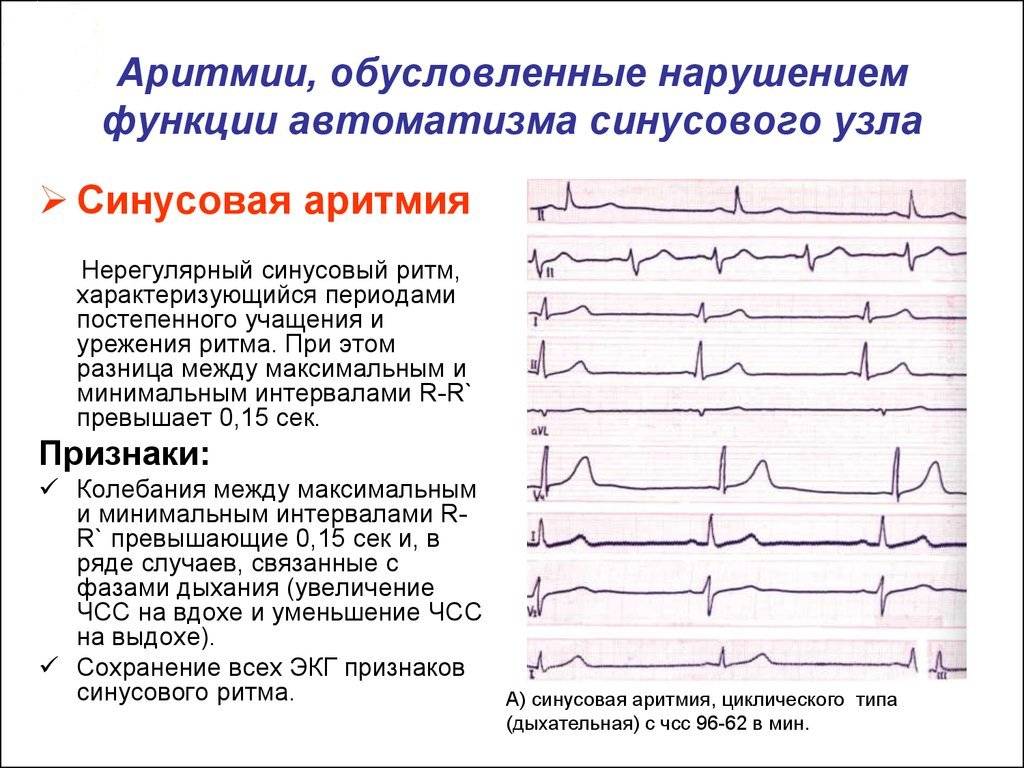
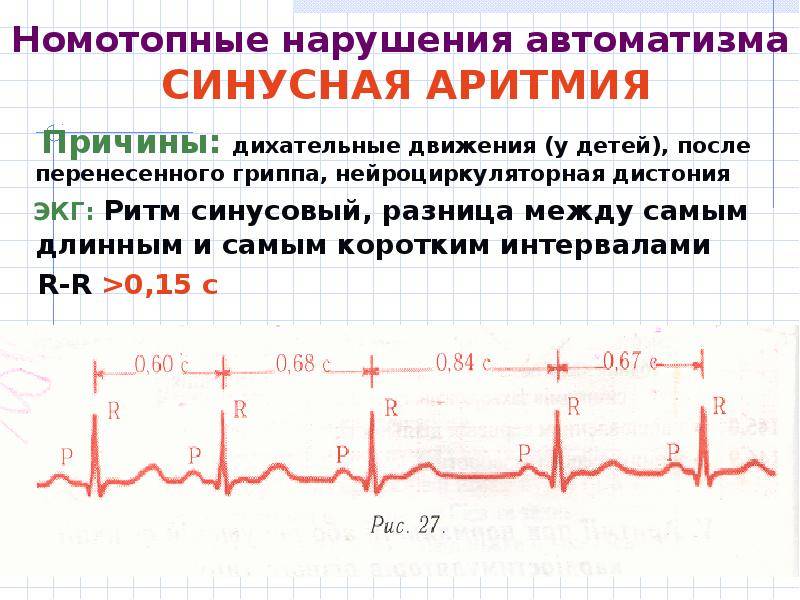
Конечно, самостоятельно выявить синусовую аритмию сердца у ребенка невозможно. Заподозрить развитие кардиологическое заболевание у ребенка можно по учащенной ЧСС. Часто синусовая аритмия практически не проявляет себя, и обнаруживают ее во время планового обследования.
Наш педиатр направит вас к детскому кардиологу, доктор внимательно проработает вашу проблему и обязательно поможет. Принимает врач в центре Москвы, в 5 минутах ходьбы от метро Маяковская.
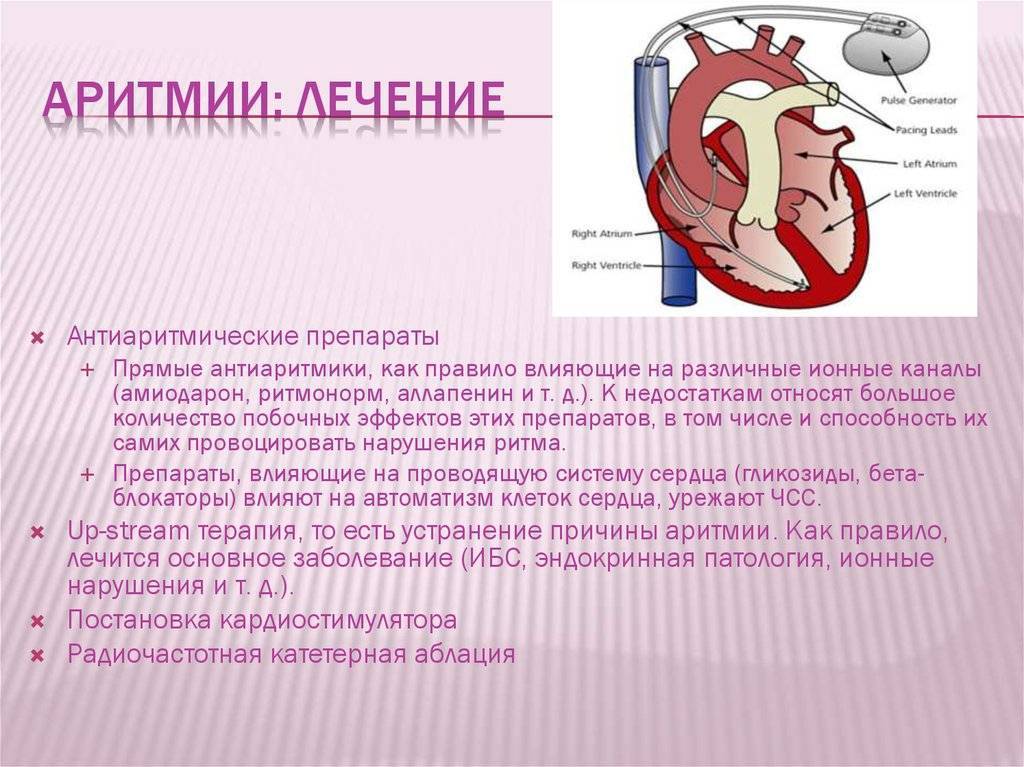
Методы диагностики аритмии
Для диагностики аритмии используются:
ЭКГ
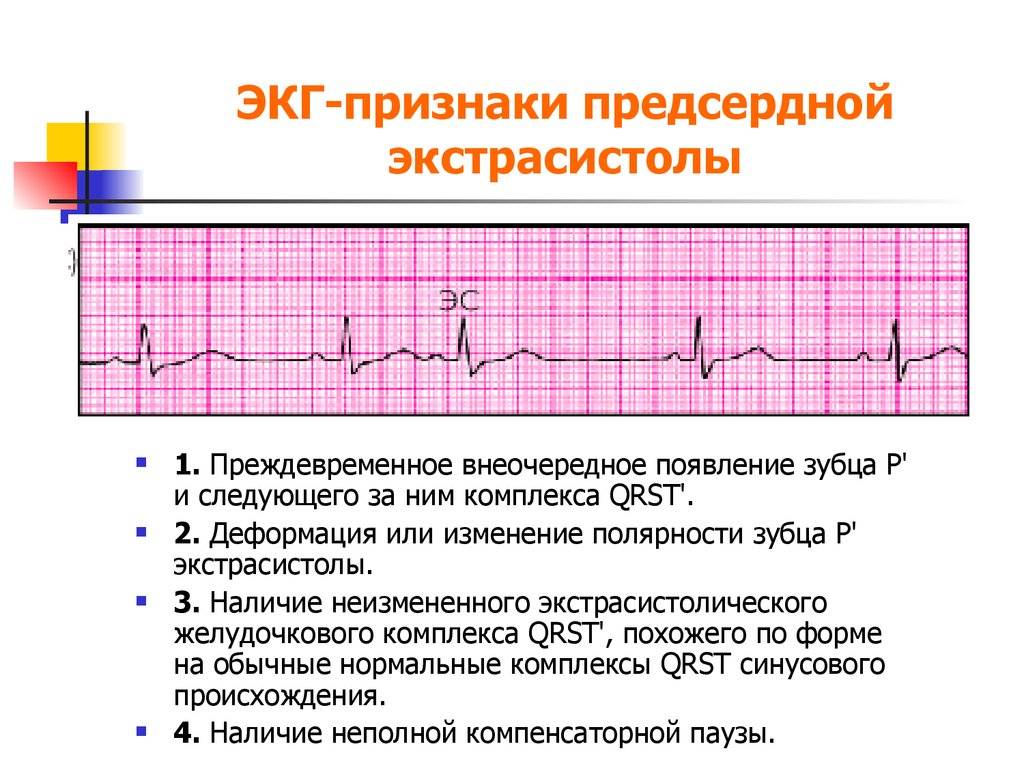
ЭКГ – простое и информативное исследование, позволяющее врачу получить необходимую информацию о ритме сердечной мышцы. На электрокардиограмме видно, есть аритмия или нет, а если есть, то ЭКГ позволит определить вид аритмии.
Холтеровское мониторирование
Холтеровское мониторирование используется для диагностики аритмии и контроля за ходом её лечения. Пациенту на тело прикрепляется прибор, ведущий запись активности сердца в течение суток. При этом человек ведёт обычный для себя образ жизни (единственное, прибор нельзя мочить). Результаты мониторинга потом обрабатываются на компьютере. Подобный метод позволяет выявить эпизоды аритмии, вызванные привычной ежедневной нагрузкой, – для этого не требуется оказаться на приёме у врача именно в этот момент.
Эхокардиография
Эхокардиография при аритмии проводится с целью выявления функциональных и морфологических изменений сердца.
Тредмил-тест
Тредмил-тест – это электрокардиографическое исследование, которое выполняется во время физической нагрузки на специальной беговой дорожке (тредмиле). Подобная функциональная проба позволяет выявить нарушения ритма сердца, которые обычно проявляются только во время повышенной нагрузки, а в состоянии покоя отсутствуют.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Чем опасна брадикардия?
Уменьшение ЧСС может вызвать сердечную недостаточность, хронические приступы брадикардии, образование тромбов.
Сердечная недостаточность
Развивается редко, когда снижение ЧСС значительное (менее 40 в минуту). Брадикардия приводит к недостаточному сердечному выбросу, а это значит, что сердце больше не может снабжать кислородом все органы и системы организма на должном уровне. При этом в первую очередь страдает головной мозг и само сердце. Также возрастает риск развития ИБС и инфаркта миокарда, возможно возникновение обмороков и остановка сердца.
Образование тромбов
При длительной или часто возникающей брадикардии с нерегулярным ритмом в результате замедления движения кровотока в камерах сердца происходит сгущение крови и постепенное образование тромбов. При их попадании в сосуды головного мозга или сердца возникают инсульты и инфаркты.
Хронические приступы брадикардии
Когда причину брадикардии установить и устранить не удается, возникают приступы, которые снижают качество жизни и сложно поддаются коррекции. Во время приступа пациента беспокоит слабость, головокружение, снижение работоспособности. Иногда возможны обмороки.
Диагностика брадикардии у плода
Если с выявлением нарушений сердечного ритма у самой матери проблем не возникает, то в случае эмбриональной брадикардии ситуация сложнее. Обнаружить патологию можно только путем наблюдения за самим плодом. Для этого применяются следующие методы:
- Аускультация. Это прослушивание сердцебиения плода с помощью стетоскопа. Оно проводится снаружи через брюшную стенку матери. Это самый простой, но и наименее надежный способ диагностики, так как на показания влияет наличие у женщины жировой прослойки, а также двигательная активность плода.
- УЗИ. Ультразвуковое исследование позволяет не только услышать сердцебиение плода, но и визуализировать сам эмбрион. УЗИ может проводиться абдоминально (через брюшину) или трансвагинально (с введением датчика во влагалище). При этом врач получает данные о характере и интенсивности двигательной активности плода, частоте его дыхания и сокращений сердца.
- КТГ (кардиотокография). Это один из самых точных способов диагностировать брадикардию у плода на поздних сроках. Он заключается в записи пульса эмбриона и его сопоставлении с частотой сокращений матки матери. Оценка происходит по 10-бальной шкале: при 8-10 баллах патологии не выявляется, при 6-8 – диагностируется легкая аномалия, а при менее 6 баллах – тяжелая форма. Преимуществом КТГ является возможность использования этого метода при наличии у матери эндокринных и сердечно-сосудистых нарушений.
- ЭКГ (электрокардиография). Данный метод заключается в регистрации электрических импульсов сердца плода, часто в сочетании с записью сердечных шумов (фонокардиографией). Полученные данные в реальном времени отображаются в виде кардиограммы – линейных графиков на бумажной ленте. На брадикардию указывает наличии в них Р-зубца и увеличенных интервалов Т-Р и Т-Q.
В зависимости от степени выраженности заболевания проводятся некоторые из этих тестов или они применяются комплексно. Направление на их прохождение дает врач, ориентируясь на состояние матери, ее возраст, наличие у нее подобных проблем при прошлых беременностях и т. д.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
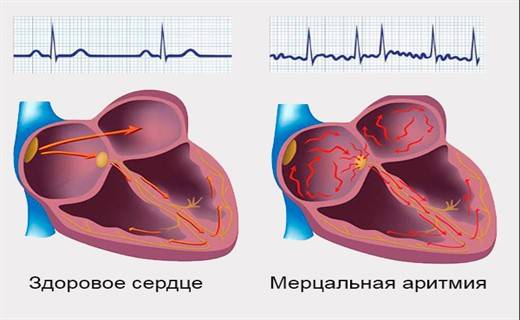
Функциональные аритмии
Это также достаточно большая группа, включающая:
- Нарушения ритма нейрогенного происхождения
Известно, что сердце находится под влиянием вегетативной нервной системы, которая осуществляет контроль деятельности всех внутренних органов. Она состоит из симпатических и парасимпатических нервов. Их влияние на сердце противоположно. Повышение тонуса блуждающего нерва (это парасимптический нерв) тормозит работу сердца, а повышение тонуса симпатической нервной системы, наоборот, возбуждает его деятельность. Обычно влияние блуждающего нерва и симпатических нервов находятся в состоянии равновесия. Однако днем превалирует активность симпатического отдела вегетативной нервной системы, а в ночное время — парасимпатической.- Чрезмерной активации симпатического тонуса способствуют стресс, сильные эмоции, интенсивная умственная или физическая работа, курение, употребление алкоголя, крепких чая и кофе, острой пищи. Возникающие в эти моменты аритмии называют симпатозависимыми. Нередко такие нарушения ритма возникают у больных с неврозами. Активация симпатического тонуса происходит также при заболеваниях щитовидной железы, при интоксикации, лихорадочных состояниях, заболеваниях крови.
- Другую группу составляют вагозависимые аритмии (от лат. nervus vagus — блуждающий нерв). У таких больных перебои в работе сердца возникают ночью. К усилению парасимпатического влияния на сердце и, соответственно, к появлению вагозависимых нарушений ритма могут приводить заболевания желудочно-кишечного тракта: кишечника, желчного пузыря, язвенная болезнь желудка и 12-перстной кишки, заболевания мочевого пузыря. В больных органах формируются рефлексы, в результате которых повышается активность блуждающего нерва.
- Дисэлектролитные
Аритмии могут возникать из-за изменения содержания в крови или в сердечной мышце ряда химических элементов. Это, прежде всего, калий, магний и кальций. - Ятрогенные
«Ятрогения» происходит от греч. «iatros» — врач и «genes» — порождаемый, возникающий. Под этим термином понимается любое болезненное состояние, возникающее в результате лечения. Это понятие очень широкое. Оно включает все: от неверно истолкованных врачебных рекомендаций до ошибочно подобранного лечения. Не всегда ятрогения является непредвиденной ситуацией. Иногда врач выбирает из двух зол меньшее и сознательно применяет лечение, неизбежно вызывающее побочные эффекты.
Что касается аритмий, то существует очень много лекарственных препаратов, применение которых может осложниться возникновением нарушения ритма. Существует даже такой парадокс. Лечение одной аритмии специальными противоаритмическими препаратами может привести к возникновению другой. Прежде всего, это относится к передозировке лекарств.
Поэтому, применяя любой противоаритмический препарат, нельзя забывать о его способности вызывать аритмию (аритмогенном действии). Безопасное лечение возможно только при индивидуальном подборе (тестировании) противоаритмических средств. - Механические
Возникают при травмах грудной клетки, падениях, ударах, при повреждении электрическим током и др. - Идиопатические
Когда причину аритмии все же установить не удалось, ее называют идиопатической, то есть беспричинной. Следует оговориться, что такие аритмии встречаются не слишком часто.
Симптомы приобретенного ПМК
Когда заболевание протекает на фоне другой патологии, то клиническая картина сочетается с проявлениями основной болезни. Поэтому симптомы пролапса митрального клапана у женщин и мужчин зависят от первопричины патологии.
Если болезнь спровоцирована инфекцией (скарлатина, тонзиллит), то преобладают признаки воспалительного процесса в эндокарде. При инфаркте миокарда пролапс митрального клапана симптомы у мужчин или женщин имеет в виде учащенного сердцебиения, кардиалгий, отдышки, кашля. При травмировании грудины возможен разрыв хорд: тахикардия, отдышка, пена розового цвета изо рта.
Симптомы
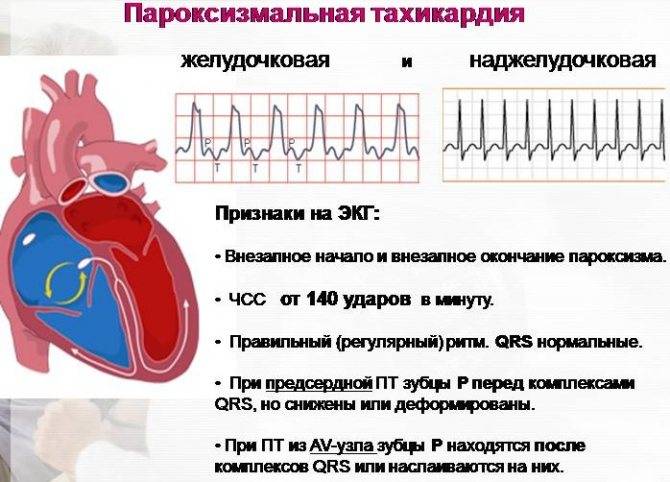
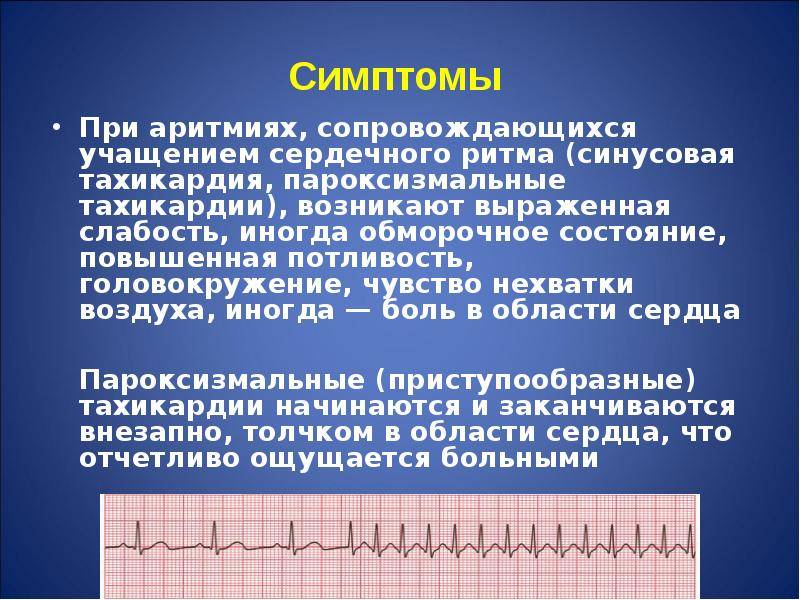
Выраженность симптомов зависит от характера и тяжести основного заболевания, а также от порога чувствительности нервной системы пациента. К наиболее общим проявлениям тахикардии относят тревожность, состояние возбуждения и неприятные ощущения в области сердца (рис. 2).
Как быстро успокоить сердце?
При учащенном сердцебиении необходимо расслабиться, отвлечься, спокойно полежать. Ни в коем случае нельзя пить крепкий чай или кофе. К области лица можно приложить холодный компресс.
Когда обратиться к врачу?
Срочная врачебная помощь требуется в случаях, когда учащенное сердцебиение происходит на фоне:
- артериальной гипертензии,
- сердечно-сосудистых заболеваний,
- эндокринных нарушений,
- беременности.
Обязательно проконсультироваться с врачом нужно при наследственной предрасположенности к тахикардии и в ситуации, когда каждый последующий приступ тяжелее предыдущего.
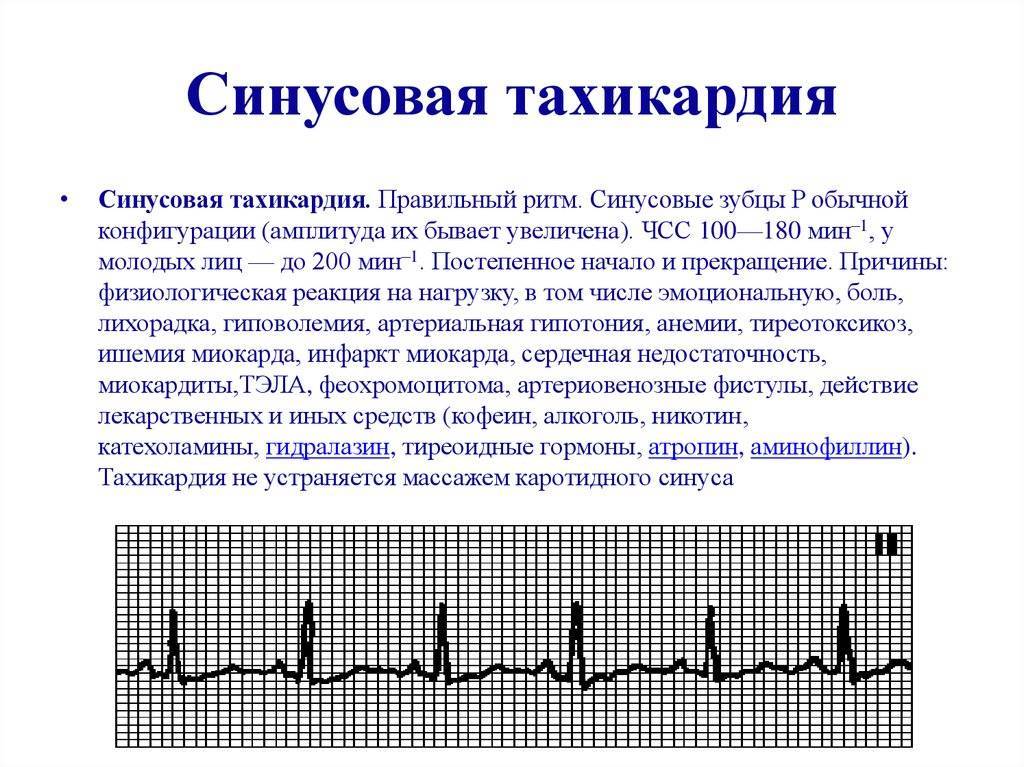
Диагностика
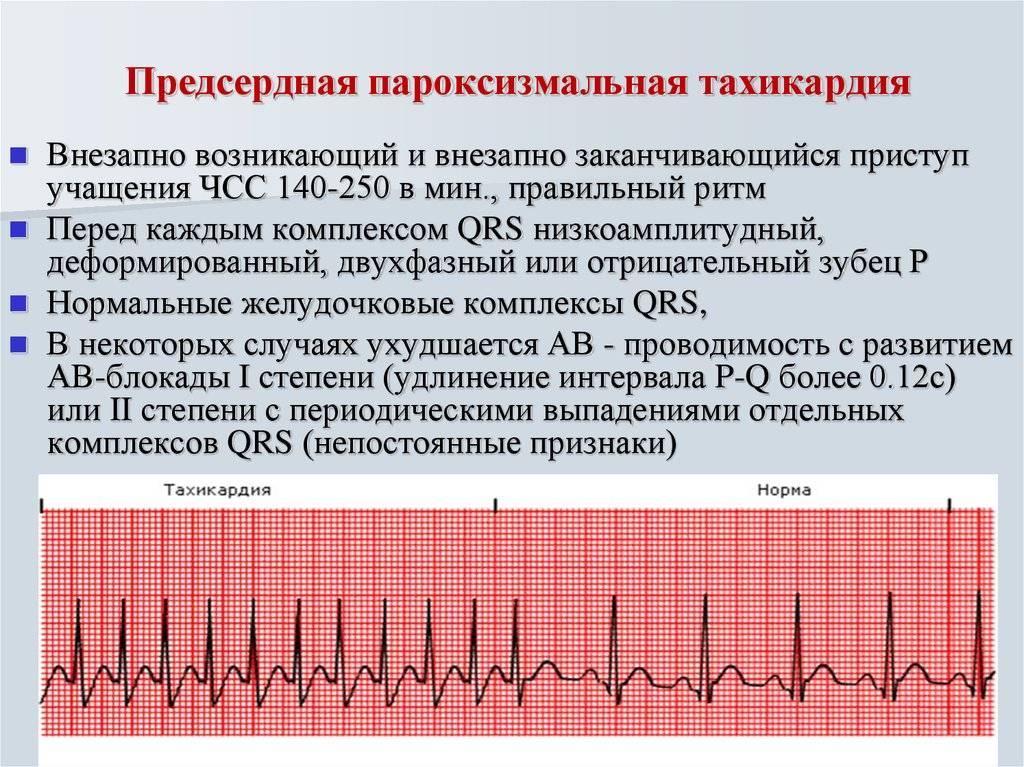
Основной метод диагностики тахикардии — электрокардиограмма. По характеру ЭКГ врач определяет тип патологии и степень ее выраженности (рис. 3).
Для уточнения основного диагноза назначается суточный мониторинг ЭКГ по Холтеру, МРТ сердца, эхокардиография и другие аппаратные и лабораторные исследования.
Лечение
Лечение направлено на устранение причин учащенного сердцебиения и проводится комплексно. В первую очередь исключаются факторы, вызывающие тахикардию: запрещается пить крепкий кофе, чай, алкогольные напитки, есть шоколад, курить. Рекомендуется нормализовать эмоциональное состояние и избегать излишних физических нагрузок.
В комплекс лечения основного заболевания добавляются успокоительные средства и дополнительные препараты, нормализующие работу сердечной мышцы.
Если тахикардия вызвана структурными изменениями в сердце или нарушением выработки гормонов и не поддается медикаментозному лечению, больному может быть предложено хирургическое вмешательство: радиочастотная катетерная абляция, установка кардиостимулятора, удаление опухолей при их наличии. В любом случае схема лечения назначается врачом-кардиологом после консультации с другими специалистами.
Важно! Лекарства, корректирующие сердечный ритм, нельзя принимать без назначения врача, неправильный подбор терапии может лишь усугубить болезнь
Прогноз и профилактика
При соблюдении всех врачебных рекомендаций и переходе на здоровый образ жизни прогноз благоприятный. Успех терапии зависит от времени обращения к врачу и адекватности лечения основного заболевания.
Для того, чтобы снизить риск развития тахикардии, следует:
- разнообразно и регулярно питаться, включать в рацион овощи, фрукты, рыбу, молочные и морепродукты,
- регулярно делать зарядку, кардио-упражнения,
- избегать стресса,
- не злоупотреблять кофе и алкоголем, отказаться от курения.
Заключение
Учащенный пульс не является болезнью, но может свидетельствовать о проблемах с сердцем и другими органами и системами организма. Не стоит оставлять подобный симптом без внимания: раннее определение причины тахикардии позволяет полностью нормализовать состояние и избежать повторных приступов.