Что такое перинатальный скрининг
Перинатальный скрининг — это комплекс диагностических мер, позволяющих произвести дородовое исследование плода и выявить будущих мам с повышенным риском врожденных патологий и нарушений развития ребенка. Этот скрининг во многих странах признан базовым тестом, дающим наиболее полную информацию специалисту, ведущему беременность, и будущим родителям, относительно здоровья малыша.
Многие женщины, говоря об этом обследовании, часто путают два понятия — пренатальный и перинатальный. Так вот, пренатальная диагностика проводится до зачатия, т.е. в данном случае обследуется будущая мама. Врачи разными методами устанавливают риски рождения больного ребенка. Перинатальный скрининг — это обследование при беременности и объектом изучения в этом случае служит плод
Важность такого исследования, особенно на ранних этапах, неоспорима: у пациентки, если скрининг показал неутешительные результаты, всегда есть выбор — продолжить беременности или прервать
Что включает в себя метаболическая терапия?
Метаболическая терапия начинается, как правило, с курса антибактериальных препаратов для устранения инфекции, поддерживающий воспаление. По данным ряда исследований, у большинства женщин с патологией имплантации наблюдаются изменения слизистой оболочки матки по типу хронического эндометрита (воспаления слизистой оболочки матки), которые сопровождались высеванием из полости матки кокковой микрофлоры (фекальный энтерококк, эпидермальный стафилококк), хламидий, микоплазмы, уреаплазмы.
Поэтому очень важно накануне предполагаемой программы ЭКО провести комплексное обследование, включающее посев на микрофлору из шейки матки, посев на микоплазму и уреаплазму, а по его результатам пройти курс антибактериальной терапии.
Как правило, антибиотики назначаются коротким курсом во время менструации. Параллельно с ними обязательно применяются противогрибковые препараты и эубиотики — например, лактобактерии для восстановления нормальной кишечной и влагалищной флоры.
Следующий этап лечения для подготовки эндометрия — это подбор гормональной терапии. Выбор препаратов зависит от толщины слизистой оболочки матки (по результатам УЗИ), кровотока в слизистой оболочке матки (по результатам допплерометрического исследования сосудов малого таза), гистологической структуры слизистой оболочки матки (по результатам биопсии эндометрия):
Почему анализы важны?
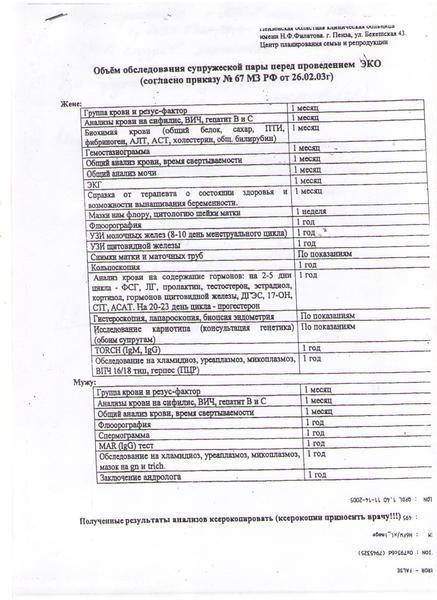
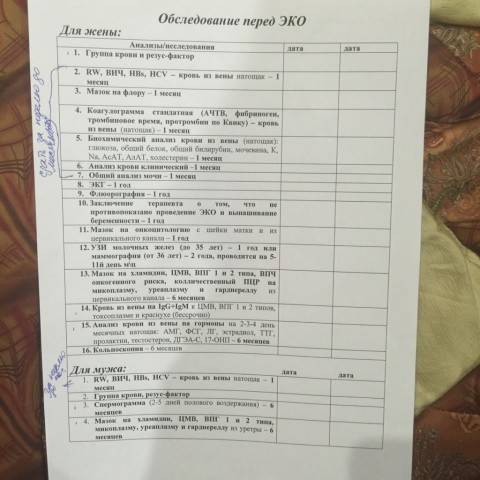
Процедура ЭКО не проводится без предварительного обследования супружеской пары. Первое, что устанавливает всесторонняя диагностика, – это возможность зачатия и вынашивания плода в течение 9 месяцев. Для определения степени подготовленности организма к беременности и родам необходимо пройти обследование у нескольких узкоспециализированных врачей:
- эндокринолог;
- репродуктолог;
- гинеколог;
- уролог;
- андролог;
- хирург и т.д.
После исключения серьезных заболеваний у пары приступают к детальному изучению функциональных возможностей репродуктивной системы. Специалисты определяют причины бесплодия, диагностируют и лечат заболевания, которые препятствуют зачатию и вынашиванию ребенка.
Бесплодием может страдать как женщина, так и мужчина, поэтому обследование перед ЭКО должны проходить оба супруга. Принципы лечения определяются результатами лабораторных и аппаратных исследований. От полученных данных будет зависеть:
- выбор оптимального протокола;
- способы лечения бесплодия;
- особенности проведения физиотерапевтических процедур;
- подбор необходимых медицинских манипуляций.
Ни одна клиника репродуктологии не возьмется за лечение у пациентов бесплодия без предварительного обследования. Сдача анализов и разработка индивидуальной стратегии ведения пациентов увеличивает шансы на успешное зачатие и течение беременности.
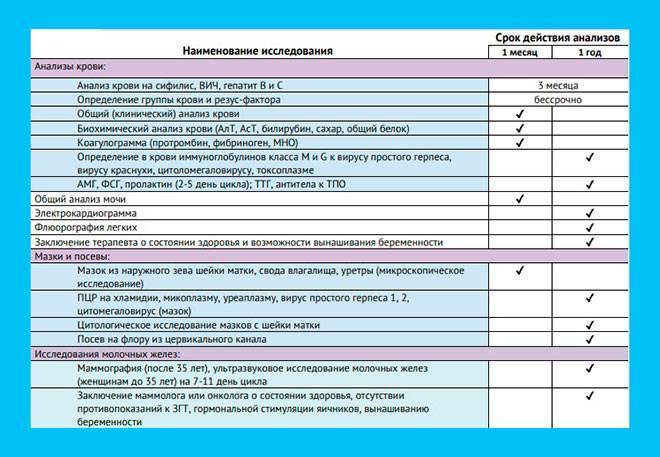
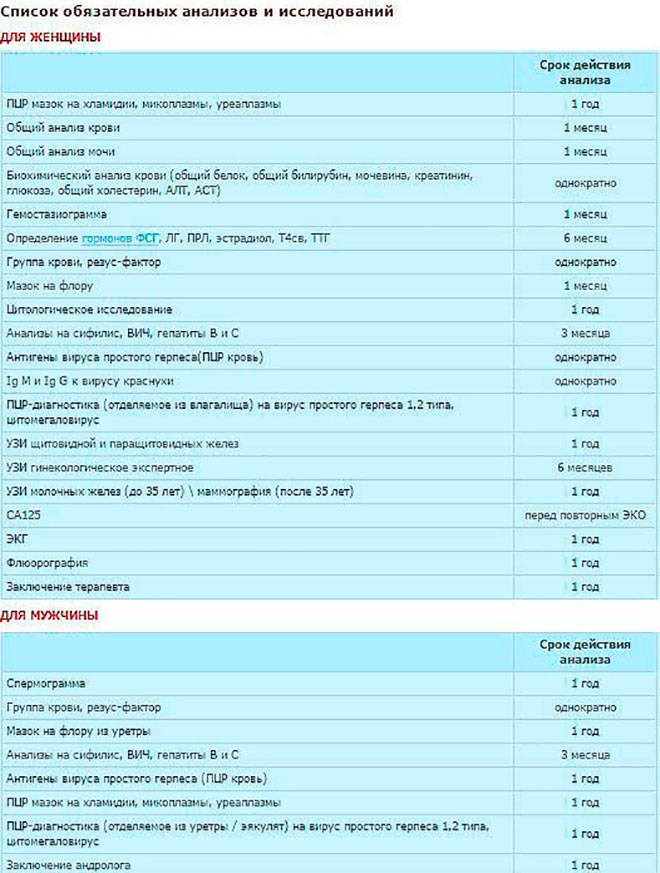
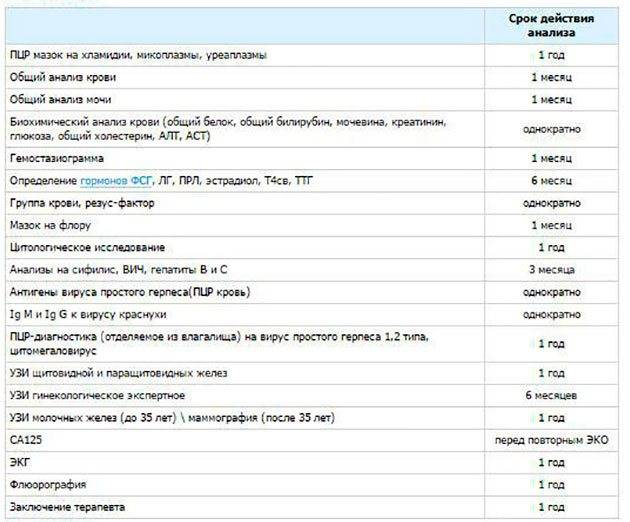
Гормональные анализы
Гонадотропные гормоны, сдаваемые на 3-5 день менструального цикла:
- фолликулостимулирующий гормон (ФСГ);
- лютеинизирующий гормон (ЛГ);
- эстрадиол;
- пролактин;
- соматотропный гормон (СТГ);
- прогестерон (сдается на 20-25 день цикла);
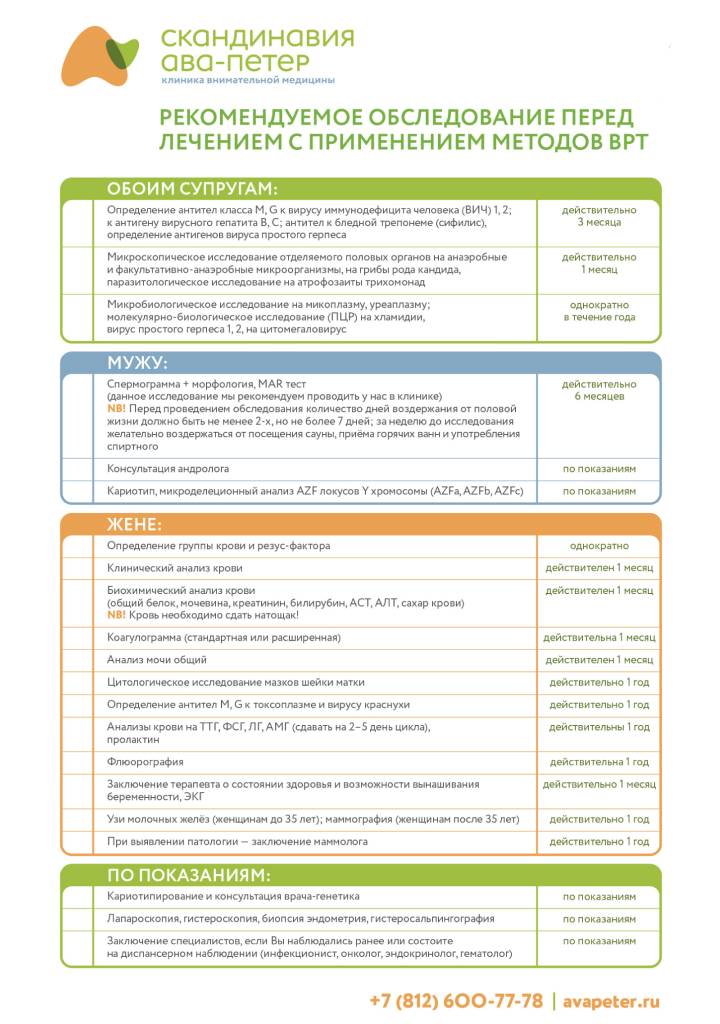
Анализы на инфекции, передающиеся половым путем, необходимые для ЭКО: хламидиоз, токсоплазмоз, гарднереллез, уреаплазмоз, трихомонада, герпес, микоплазмоз, кандидоз, цитомегаловирус, гонорея.Все вышеперечисленные анализы имеют срок действия 3 месяца.
Сроки следующих анализов действительны в течение только 1 месяца, и их необходимо пересдать по прошествии этого времени:
- общий анализ мочи (на голодный желудок, утром);
- клинический и биохимический анализ крови;
- анализ крови на токсоплазмоз IgM и Ig G;
- анализ крови на скорость свертываемости (на голодный желудок, утром);
- анализ крови на краснуху IgM и Ig G;
- анализ крови на онкомаркеры СА15-3, СА19-9, СА125;
- микробиологический анализ на чувствительность микроорганизмов к антибиотикам.
Также женщина обязана пройти ряд обследований:
- электрокардиографию;
- флюорографию;
- цитологическое обследование шейки матки (мазок на выявление атипических клеток).
Женщине необходимо получить консультацию терапевта и, при необходимости – других специалистов – эндокринолога, маммолога.

Необходимая подготовка к ЭКО: питание, образ жизни
Многие семейные пары уверены в том, что экстракорпоральное оплодотворение как любое медицинское воздействие, способно самостоятельно дать необходимый результат. В реальности, помимо желания зачать и родить ребенка, от супружеской четы требуются активные действия, заключающиеся в кардинальной смене взглядов на свой режим и образ жизни.
Нужна ли подготовка ко второму ЭКО ИКСИ после неудачной попытки? Безусловно. Вполне вероятно, что в случае отсутствия медицинской ошибки, ожидания не были оправданы ввиду пренебрежения рекомендациями врачей или приверженности вредным привычкам, которые сделали оплодотворение невозможным.
Интересует подготовка к ЭКО с донорской яйцеклеткой? Отзывы, рекомендации и всю необходимую информацию вы сможете найти на нашем сайте, или обратившись за консультацией в клинику «Центр ЭКО» в Крыму. При первом визите врачи клиники ответят на все интересующие вас вопросы и опишут возможные перспективы лечения.
Допустимо ли такое лечение и подготовка к ЭКО ВИЧ-инфицированным? Искусственное оплодотворение является единственным актуальным вариантом для пары, страдающей от вируса иммунодефицита человека. Вкачестве предварительных процедур проводится антиретровирусная терапия, гормональное воздействие должно быть совместимым с употребляемыми лекарственными средствами, а сама подсадка планируется, исходя из состояния здоровья пациентов.
Генетические исследования
Какой список анализов для ЭКО рекомендуют генетики:
- HLA-типирование – это исследование, определяющее, насколько супруги совместимы или различны по антигенам. Для правильной беременности необходимо, чтобы антигены родителей отличались. Сформированный эмбрион обладает собственными антигенами, которые являются чужеродными для материнского иммунитета. Организм женщины реагирует на клетки зародыша запуском защитных механизмов, сохраняющих плод. Если сходство HLA генов супругов превышает норму, то у плода преобладают клетки, идентичные клеткам матери. Иммунная система беременной распознает зародыш как чужеродного агента и уничтожает его. Как следствие – выкидыш или врожденные патологии плода.
- Определение кариотипа. После того, как врач разъяснил, какие анализы перед ЭКО необходимо сдать, следует приступать к сдаче биоматериала. Важным генетическим исследованием является анализ на кариотип. Данное исследование позволяет определить генетические болезни и спрогнозировать опасность их появления у ребенка. При выявлении у одного из родителей сомнительного набора хромосом возникает риск того, что малыш родится умственно отсталым.
- Диагностика наследственного полиморфизма. Современные исследования дают основания полагать, что передающиеся по наследству тромбофилии могут приводить к невынашиванию беременности, гестозу и отслойке плаценты. Даже минимальный риск тромбоза значительно влияет на течение беременности.
Хорионический гонадотропин человека – специфический белок, который вырабатывается оболочками эмбриона в течение беременности. ХГЧ поддерживает правильное развитие плода. Благодаря гормону ХГЧ в женском организме блокируются процессы, запускающие менструацию. Повышение ХГЧ – ранний признак беременности. ХГЧ является обязательным исследованием, которое входит в общий список анализов перед ЭКО. Бывают случаи, когда тест на ХГЧ отрицательный. Такой результат может быть на ранних сроках беременности, а также при патологическом прикреплении зародыша (в фаллопиевых трубах). Для выявления патологических отклонений плода анализ ХГЧ проводят в период с четырнадцатой по восемнадцатую неделю.
Какие бы анализы перед ЭКО супруги не сдавали, расшифровкой результатов занимается специалист. Именно врач определяет индивидуальную норму ХГЧ в комплексе с показателями, полученными иными способами обследования.
Бесплатный прием репродуктолога
по 31 мая 2021Осталось дней: 32
Уважаемые пациенты! Клиника «Центр ЭКО» приглашает вас на бесплатный прием репродуктолога с проведением УЗИ и составлением плана лечения.
Другие статьи
Внимание! Важная информация о работе клиники
Уважаемые пациенты! Забота о вашем здоровье и безопасности – наш долг. «Центр ЭКО» предпринимает все необходимые меры для вашей защиты, в соответствии с рекомендациями Министерства Здравоохранения и Роспотребнадзора по предотвращению распространения вирусной инфекции.
Читать статью
Что такое ЭКО в естественном цикле
Протокол ЭКО в естественном цикле (ЕЦ) – наиболее щадящая процедура из всех программ экстракорпорального оплодотворения.
Читать статью
Что входит в ЭКО по полису?
В 2021 г. по квоте возможно получить два вида направления:
– направление на проведение базовой программы ЭКО со стимуляцией;
– направление на проведение криопротокола (перенос размороженного эмбриона).
1. Базовая программа ЭКО по ОМС включает:
- стимуляцию суперовуляции;
- пункцию фолликулов яичников для получения ооцитов;
- лабораторную подготовку семенной жидкости партнера;
- оплодотворение ооцитов спермой;
- ИКСИ;
- культивирование эмбрионов;
- перенос полученных эмбрионов (не более 2-х) в полость матки будущей мамы;
- заморозку эмбрионов;
- биопсию эмбрионов (для последующего проведения ПГД).
Не входят, но могут быть включены после дополнительной оплаты пациентами:
- криохранение эмбрионов;
- сперма и/или ооциты донора;
- услуги суррогатного материнства;
- необходимые дополнительные обследования;
- предимплантационная генетическая диагностика;
- повторные консультации репродуктолога после получения ХГЧ и далее.
Сколько раз можно делать ЭКО?
Российское законодательство не подразумевает ограничений на общее количество попыток ЭКО. Иными словами, женщина вправе пытаться пройти процедуру столько раз, сколько потребуется для рождения здорового малыша. Однако, есть определенные медицинские ограничения:
- Если оплодотворение не удается в течение нескольких попыток, врач может попытаться изменить стратегию лечения, применить дополнительные репродуктивные технологии или использовать генетический материал здорового донора. Если это также не дало нужного результата, может быть диагностировано абсолютное бесплодие, которое, к сожалению, на данный момент является неизлечимым.
- Между попытками ЭКО необходимо делать перерыв – обычно в 3-4 месяца. Это необходимо для того, чтобы гормональный фон женщины восстановился после стимуляции яичников и поддерживающей терапии. Если попытки проводить подряд, то велик риск возникновения у пациентки синдрома гиперстимуляции яичников, который в тяжелой форме способен привести к смерти.
- Если в ходе подготовки и проведения процедуры один или оба половых партнера заболевают инфекцией, проводимое лечение ЭКО прерывается и откладывается до их выздоровления. Это необходимо для уменьшения риска осложнений беременности появления у ребенка врожденных патологий, спровоцированных инфекционными агентами.
В репродуктивной клинике также могут полностью отказать семейной паре в проведении ЭКО, если после оценки состояния обоих родителей будет очевидно, что процедура не сможет помочь им преодолеть бесплодие или в процессе лечения их здоровью будет нанесен большой ущерб. Именно поэтому перед процедурой оба родителя должны пройти комплексное всестороннее обследование.
Схема протокола ЭКО в естественном цикле
Путь к победе над бесплодием начинается с того, что оба партнера тщательно обследуются. Диагностика заключается в сдаче анализов и проведении инструментальных исследований. Перечень – стандартный для программ ВРТ. При необходимости лечащий врач может назначить паре дополнительные обследования.
Ознакомиться с анализами и исследованиями, обязательными для вступления в программу ВРТ, можно здесь
Программа реализуется по той же схеме, чтостандартная процедура ЭКО, единственное отличие – отсутствие этапа стимуляции.
- Врач-репродуктолог разрабатывает тактику лечения и подбирает протокол. Специфических подготовительных мер ЭКО без стимуляции не требует. Перед вступлением в программу будущим родителям рекомендуется изменить образ жизни в сторону здорового, больше отдыхать, исключить стрессы и вредные привычки, провести профилактику инфекций. И сдать предписанный Минздравом пул анализов, который необходим всем будущим родителям.
- Пункцию предваряет тщательный контроль овуляции: пациентка регулярно посещает одну из двух наших московских клиник для прохождения УЗИ-фолликулометрии. Без отслеживания процесса созревания фолликула у врача не получится определить оптимальный для пункции фолликула момент.
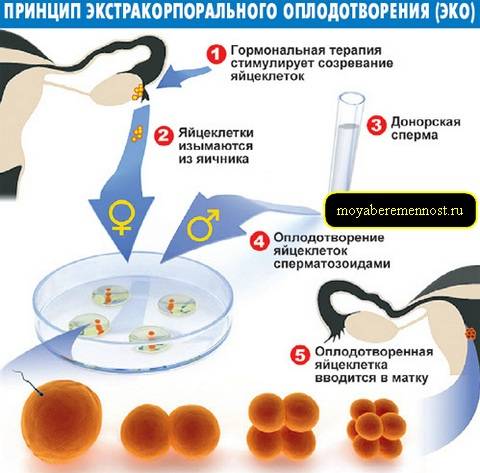
- По назначению врача проводится трансвагинальная пункция фолликула. Одновременно с этим партнер сдает сперму (нашим пациенткам также доступен донорский биоматериал).
- В лаборатории центра «Линия жизни» полученная яйцеклетка оплодотворяется предварительно обработанной спермой. После этого специалисты культивируют эмбрион в питательной среде, которая по составу и физическим свойствам воспроизводит естественные условия в организме женщины. Через 5-6 дней эмбрион переносится в полость матки будущей мамы. Или замораживается, если для переноса будущей маме необходимо пройти дополнительную подготовку.
- Через 14 дней пациентка снова приходит в клинику, чтобы сдать анализ на ХГЧ для установления беременности.
Дополнительные методы ЭКО – повышаем шансы на беременность
Для повышения шансов на рождение малыша наши специалисты включают в схему дополнительные методики. Оплодотворение яйцеклетки часто проводится по методу ИКСИ – когда эмбриолог под микроскопом отбирает лучший спермий и внедряет его в ооцит с помощью специальной иглы. Если нужен особенно тщательный отбор, используетсяПИКСИ(ИКСИ, дополненная оценкой физиологических характеристик сперматозоидов). Также может применятьсяметодика IVM. В этом случае полученная яйцеклетка дозревает в лабораторных условиях и только потом оплодотворяется. Помогают добиться успеха препараты для предупреждения преждевременной овуляции.
Преимущества прохождения ЭКО в центре «Линия жизни»
ЭКО без стимуляции с его неизбежными ограничениями задает высокие требования ко всем этапам и составляющим программы. Условия в наших московских клиниках – одни из лучших в столице. В естественном цикле репродуктолог может рассчитывать на получение одной, максимум пары яйцеклеток. Он должен определить идеальный для пункции момент и безупречно выполнить все манипуляции. У всех специалистов клиники “Линия жизни” высокая квалификация, они постоянно повышают навыки, общаясь с зарубежными коллегами, участвуя в специализированных мероприятиях. Профессионализм наших эмбриологов подтвержден сертификатами ESHRE. Командная работа репродуктологов и эмбриологов становится основой для положительного результата.
Высокие показатели невозможны без новейшего оснащения. В наших клиниках используются камеры Primo Vision для постоянного контроля развития эмбрионов, микроскопы с большим увеличением, лазеры для безопасного и ювелирно точного выполнения необходимых манипуляций, уникальные питательные среды. Эмбрионы развиваются в инкубаторах с оптимальной температурой и концентрацией кислорода. Когда у врача есть только один ооцит и только один эмбрион, все эти аспекты особенно значимы. В цену программы в естественном цикле в нашем центре входят все необходимые процедуры и манипуляции – благодаря этому пациенты могут спрогнозировать свои затраты еще до начала лечения.
Что предполагает подготовка к ЭКО женщине?
Экстракорпоральное оплодотворение назначают в тех случаях, когда диагностирована женская репродуктивная дисфункция
Подготовка женщины к ЭКО, отзывы о которой отличаются в силу индивидуальных врачебных рекомендаций, предполагает исключение вредных привычек, полноценное питание и внимание к собственному здоровью
Случается так, что ЭКО срабатывает не с первого раза и, в случае, если медицинская ошибка не имела места, можно задуматься о том, что пациентка не соблюдала некоторые предписания .
Первое, о чем требует задуматься подготовка к ЭКО: питание, образ жизни. Постарайтесь стабилизировать вес, если он недостаточен или избыточен. Не прибегайте к диетам, а отдайте предпочтение сбалансированному питанию и полноценному рациону, богатому витаминами, белками, микро- и макроэлементами.
Активность на свежем воздухе станет для вас приятным дополнением к привычному времяпровождению. Вы можете бегать или просто гулять.
Неважно, сколько времени длится подготовка к ЭКО. Разработайте собственный режим дня без длительных ночных посиделок и работы без перерыва
Постарайтесь завершить лечение всех имеющихся заболеваний вирусного, инфекционного и воспалительного характера.
Как проходит подготовка к ЭКО, чтобы получилось с первого раза забеременеть? Любая гормональная терапия назначается только по согласованию с лечащим врачом. Препараты подбираются в индивидуальном порядке и нацелены на конкретные задачи.
Уже сдали все необходимые анализы? Подготовка к ЭКО женщине требует позитивного мышления, уверенности в успехе. Помните, что вера в собственные силы способна многое изменить.
Старайтесь во всем создавать комфортные условия, располагающие к гармоничному восприятию себя и мира.
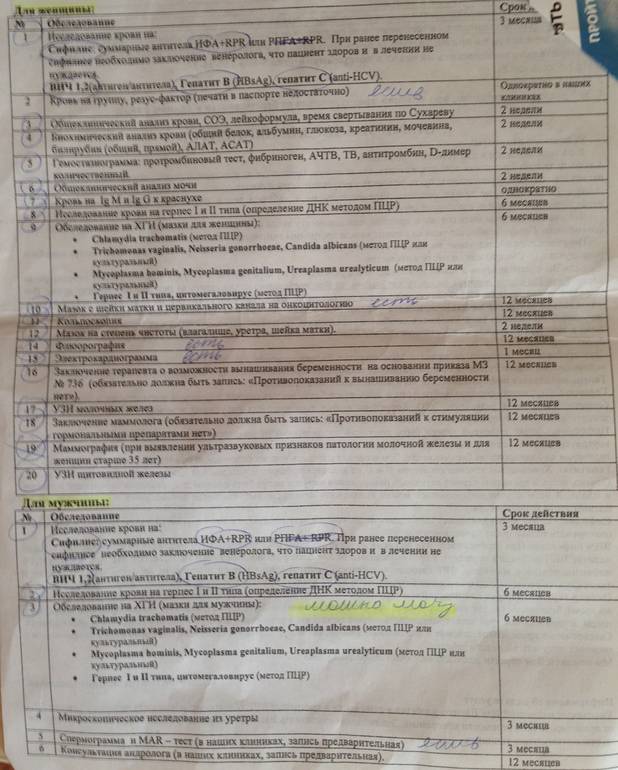
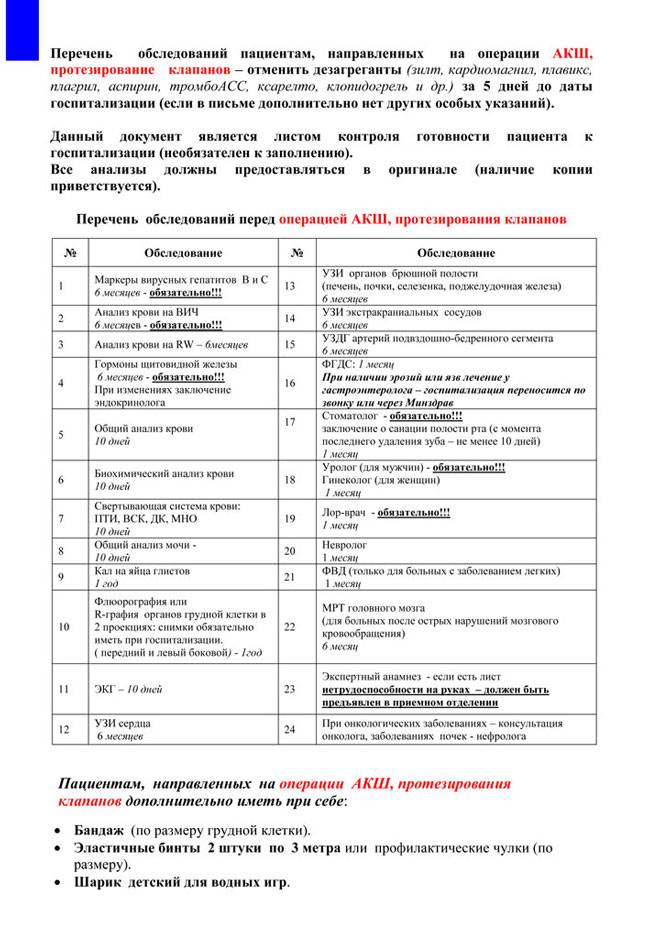
Обследования перед ЭКО для мужчины:
обязательное обследование
- спермограмма (6 мес.)
- Молекулярно-биологическое исследование отделяемого уретры на возбудителей инфекций, передаваемых половым путем (Neisseria gonorrhoeae, Trichomonas vaginalis, Chlamidia trachomatis, Mycoplasma genitalium) (3 месяца)
- Mycoplasma hominis, Ureaplasma spp (1 год)
- Микроскопическое исследование отделяемого половых органов (из уретры) (10 дней)
- Определение антител к бледной трепонеме (Treponema pallidum) в крови (3 месяца)
- Исследование уровня антител классов M, G (IgM,IgG) к вирусу иммунодефицита человека– ½ + Исследование антигена р24 (human immunodeficiency virus HIV ½ + Agp24) в крови (3 месяца) (3 месяца)
- Определение антигена (HBsAg) вируса гепатита В (Hepatitis B virus) в крови (3 месяца)
- Определение суммарных антител классов M и G (anti-HVC IgG и anti-HVC IgM) к вирусу гепатита С (Hepatitis С virus) в крови (3 месяца)
обследование по показаниям
- кариотипирование клеток крови (бессрочно)
- MAR-тест (1 год)
- анализ фрагментации ДНК-сперматозоидов
- HBA-тест
- морфология сперматозоидов (6 мес.)
- AZF-анализ (при азооспермии и концентрации сперматозоидов
- CFTR-анализ (при азооспермии и др.)
- консультация уролога/андролога
- консультация генетика
- консультации других специалистов
- УЗИ органов мошонки, ТРУЗИ предстательной железы
Скрининг одного или обоих супругов на носительство наиболее распространенных моногенных заболеваний
Этот скрининг можно смело предлагать всем парам. Почему? Все мы — носители хотя бы нескольких аутосомно-рецессивных моногенных заболеваний. Как правило, мы об этом не знаем, так как второй ген из парной хромосомы от другого родителя без поломок, и болезнь себя никак не проявляет. Если же супруги носители одного и того же заболевания, то риск рождения больного ребёнка составляет 25%.
В связи с этим некоторые банки донорских клеток тестируют всех своих доноров на носительство наиболее распространенных в популяции моногенных заболеваний. Очевидно, что скрининг тоже перестраховка, и что риск рождения больного ребёнка низкий (не выше 1 на 1000). Но если вдруг в результате проведения ЭКО с применением донорских клеток или у совершенно здоровой пары родится ребёнок с неизлечимым генетическим заболеванием с тяжелыми проявлениями, то последствия будут плачевны.
Если вы еще сомневаетесь, стоит ли вам проходить это тестирование, исключите хотя бы носительство СМА, спинальной мышечной атрофии! В основную панель включены также нейросенсорная тугоухость, муковисцидоз, фенилкетонурия, адреногенитальный синдром.
Стоимость гистероскопии
| Название | Цена |
| Оперативная гистероскопия 1-ой категории сложности | 34000 руб. |
| Оперативная гистероскопия 2-ой категории сложности | 52203 руб. |
| Оперативная гистероскопия 3-ей категории сложности | 69601 руб. |
Указаны цены на самые востребованные услуги со скидкой 30%, которая действует при оплате наличными или банковской картой. Вы можете обслуживаться по полису ДМС, оплачивать отдельно каждый визит, заключить договор на программу ЭКО или внести депозит. Услуги оказываются на основании заключенного договора.
Принимаются к оплате пластиковые карты MasterCard, VISA, Maestro, МИР. Также доступна бесконтактная оплата картами Apple Pay, Google Pay и Android Pay.

Работаем круглосуточно 24/7
Для Вашего удобства мы работаем 24 часа 7 дней в неделю
Индивидуальный подход ко всем пациентам
Мы учитываем особенности каждого пациента и каждой супружеской пары.
Западные стандарты лечения
Все решения находятся в рамках протоколов доказательной медицины.
Сотрудничество с ведущими клиниками
Наши врачи плотно сотрудничают с коллегами из Европы, США и Израиля.
Особенности ЭКО по ОМС в 2021 году
Что касается основной программы проведения ЭКО по ОМС, она осталась прежней. В перечень бесплатных услуг по-прежнему включена криоконсервация и биопсия эмбрионов, криопротокол.
В 2021 г. квоты также выдаются не только женатым парам. На них могут претендовать пары, живущие без регистрации брака, а также одинокие женщины (отсутствие полового партнера у женщины).
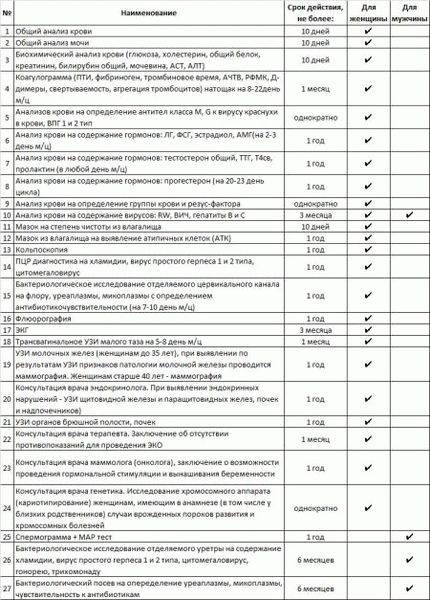
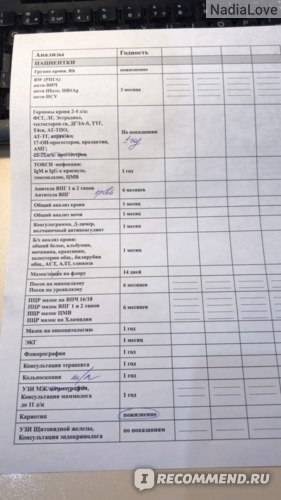
Появились точные сроки годности всех результатов анализов, необходимых для вступления в протокол ЭКО.
Больше не нужно сдавать анализы на TORCH-инфекции (кроме анализа на IgM и IgG к вирусу краснухи). Также исключили из числа обязательных анализ на кариотип и ПЦР тест на коронавирус.
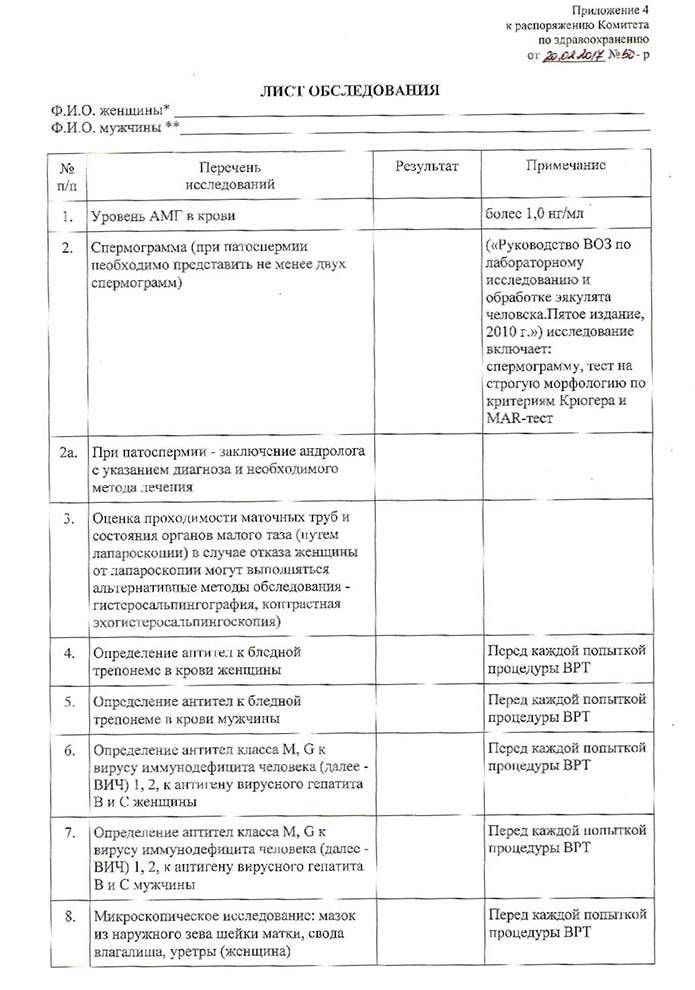
Обязательным стал анализ на АМГ. Для пациенток, желающих провести ЭКО по ОМС, результат должен быть больше 1,2 и минимум 5 антральных фолликулов.
При внутриматочном введении размороженных эмбрионов теперь допускается перенос не более 2 эмбрионов. А для пациенток с отягощенным акушерским анамнезом и патологией матки показан селективный перенос только 1 эмбриона.
Если беременность не наступила, пациентку могут направить на повторное выполнение криопереноса эмбриона или проведение ВРТ при условии соблюдения очередности
ЭКО по квоте можно делать столько раз, сколько потребуется для достижения заветного результата — рождения малыша. Но с целью предупреждения осложнений связанных с применением процедуры ЭКО, не допускается проведение более двух попыток процедур ЭКО в год, сопровождающихся стимуляцией суперовуляции. Гражданство РФ и полис ОМС — обязательные условия для женщины (именно на нее оформляется квота).