Лечение стеноза гортани
Лечение назначается только после подтверждения диагноза врачом-специалистом. Необходима госпитализация в отоларингологическое отделение при остром стенозе, декомпенсации хронического стеноза. Лечение консервативное (антибактериальное, противовоспалительное, гипосенсибилизирующее лечение, гормоны, диуретики и т.д.) и хирургическое (трахеотомия и др.).
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.
- Дексаметазон (антиэкссудативное, противовоспалительное средство). Режим дозирования: в/м, в/в (струйно или капельно) с глюкозой или физиологическим раствором в дозе 0,5–9 мг или более того. В течение суток можно вводить от 4 до 20 мг Дексаметазона 3–4 раза. Продолжительность парентерального введения обычно составляет 3–4 дня, затем переходят на терапию пероральной формой препарата с постепенным снижением дозы в течение 7–10 дней.
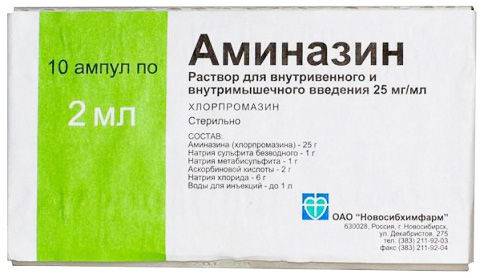
- Аминазин (нейролептическое, антигистаминное средство). Режим дозирования: в/м, в/в начальной дозе для взрослых 25–50 мг. При в/м или в/в введении у детей старше 1 года разовая доза составляет 250–500 мкг/кг.
- Цефтриаксон (цефалоспориновый антибиотик III поколения). Режим дозирования: для взрослых и детей старше 12 лет доза составляет 1–2 г 1 раз/сут. или по 0,5–1 г каждые 12 ч. Максимальная суточная доза — 4 г. Препарат вводят в/м и в/в (струйно или капельно). Длительность курса лечения определяется индивидуально.
- Амоксициллин/клавуланат (антибактериальное средство). Режим дозирования: внутрь, в дозе 625 мг 3 раза/сут. Курс лечения 5–7 дней.
- Пентоксифиллин (средство, улучшающее тканевой кровоток). Режим дозирования: в/в в дозе 0,1 г (1 ампула) в 250–500 мл изотонического раствора натрия хлорида или в 5% растворе глюкозы в течение 90–180 мин. Суточная доза может быть в дальнейшем увеличена до 0,2–0,3 г.
| • | Ведущие специалисты и учреждения по лечению данного заболевания в России: |
| Богомильский М.Н., РНИМУ им. Н.И. Пирогова, Москва; з.о. д.м.н. Артюшкин С.А., Покровская больница, Санкт-Петербург; з.о. Астащенко С.В., Санкт-Петербургский НИИ уха, горла, носа и речи. | |
| • | Ведущие специалисты и учреждения по лечению данного заболевания в мире: |
| ICHILOV MEDICAL CENTER, Тель-Авив. |
Online-консультации врачей
| Консультация гомеопата |
| Консультация нефролога |
| Консультация педиатра |
| Консультация неонатолога |
| Консультация специалиста по лазерной косметологии |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация невролога |
| Консультация психолога |
| Консультация специалиста по лечению за рубежом |
| Консультация пластического хирурга |
| Консультация инфекциониста |
| Консультация онколога-маммолога |
| Консультация онколога |
| Консультация иммунолога |
| Консультация нейрохирурга |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
“Умная перчатка” возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
К каким докторам следует обращаться если у Вас Стеноз гортани у детей:
Отоларинголог
Реаниматолог
Пульмонолог
Аллерголог
Невролог
Онколог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Стеноза гортани у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Диагностика стридора
Тщательный сбор анамнеза может дать не просто полезные, но и ключевые подсказки относительно этиологической причины стридора. Последующий осмотр может подтвердить диагноз
Наиболее важно учитывать возраст пациента и выяснять, является ли стридор острым или хроническим.
Анамнез у детей:
- С какого возраста начался стридор?
- Продолжительность, прогрессирование и степень тяжести стридора.
- Провоцирующие факторы (кормление, плач и т.д.).
- Зависит ли стридор от позиции тела (усиливается при лежании на правом/левом боку, при наклоне на спину или на живот.
- Наличие афонии при стридоре.
- Другие симптомы (кашель, аспирация, слюнотечение, удушье, цианоз, нарушения сна).
- Тяжесть (изменение цвета кожи, степень участия вспомогательной мускулатуры, апноэ).
- Перинатальный анамнез.
- Нервно-психическое и физическое развитие ребенка
- Прививочный анамнез.
Анамнез у взрослых:
- Обстоятельства начала стридора, его продолжительность, прогрессирование и тяжесть – все это должно быть тщательно изучено.
- Следует выяснить подробную информацию о любых травмах или хирургических вмешательствах.
Физикальный осмотр
Обращают внимание, прежде всего, на признаки поражения анатомических структур на том уровне, на котором вы подозреваете источник стридора.
Пациенты с подозрением на эпиглоттит не должны подвергаться травматичным методам осмотра.
Есть ли у пациента лихорадка и признаки интоксикации, указывающие на бактериальную инфекцию?
Выделяется ли слюна изо рта?
Каковы характеристики плача, кашля и голоса пациента?
Есть ли особенности и аномалии строения черепно-лицевой области, любые кожные гемангиомы?
Какое положение тела, какой поворот или наклон головы облегчает стридор?
Пальпация (очень тщательная):
- Нет ли крепитации или объемного образования в мягких тканях шеи, лица и груди?
- Нет ли отклонения трахеи?
Аускультация:
Дифференциальная диагностика
Диагноз ставится из списка причин, указанных выше
Важно предполагать диагнозы по мере убывания вероятности, в зависимости от возраста и основных характеристик стридора:
- У новорожденных детей в первую очередь следует предполагать врожденные аномалии строения дыхательных путей, паралич гортани или атрезию хоан.
- У детей младшего возраста следует исключать аспирацию инородных тел (например, мелких игрушек или арахиса), ложный круп, острый эпиглоттит, дифтерию, ожоги верхних дыхательных путей и анафилаксию.
- У взрослых следует подозревать анафилаксию, заболевания щитовидной железы, травмы и опухоли дыхательных путей. Однако следует помнить, что возможен и острый эпиглоттит, который требует незамедлительного хирургического вмешательства. Психогенный стридор бывает редко, однако его также не следует забывать при дифференциальной диагностике, особенно у молодых женщин.
Некоторые причины стридора, особенно острого, требуют незамедлительной диагностики и лечения.
Дополнительные методы обследования
Легкий стридор может вовсе не требовать никакого лечения, как например при легких самопроизвольно проходящих инфекциях верхних дыхательных путей. Необходимость проведения дополнительных методов обследования обследования диктуется клинической ситуацией, степенью тяжести общего состояния и тяжестью стридора.
При диагностике в некоторых случаях могут быть полезны:
- Пульсоксиметрия.
- Измерение газов в артериальной крови.
Визуализирующие методики:
- Обзорная рентгенография шеи и груди в прямой и боковой проекции (удобно выявлять эпиглоттит)
- Рентгенография со специальными маневрами (например, снимок груди на полном вдохе и снимок на полном выдохе – для выявления воздушных ловушек)
- Контрастные рентгенографические исследования (для выявления сдавления дыхательных путей, трахео-пищеводных свищей, желудочно-пищеводного рефлюкса и др).
- Компьютерная томография (для изучения аномальных сосудов и образований средостения)
- Магнитно-резонансная томография (например, для изучения сосудистых аномалий верхних дыхательных путей).
- Виртуальная бронхоскопия.
- Другие тесты и процедуры: исследование функции внешнего дыхания (для дифференциации экспираторных от инспираторных поражений, уточнения локализации поражения, верхних от нижних дыхательных путей); ларингоскопия и бронхоскопия и тд.
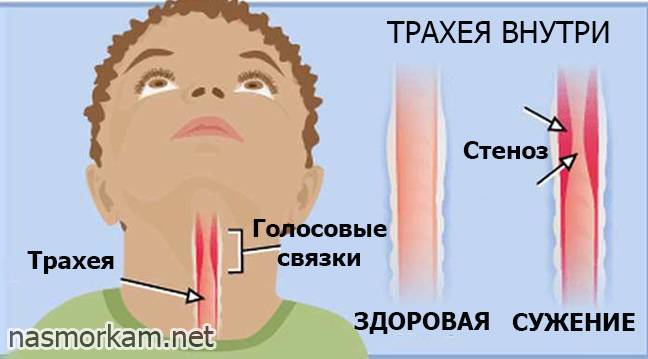
Что такое стеноз гортани
Стеноз гортани – это заболевание, при котором возникает патологическое сужение гортани, препятствующее поступлению воздуха в дыхательные пути и легкие. Острая форма стеноза формируется на протяжении до одного месяца. Чаще всего она развивается внезапно, поэтому компенсаторные реакции организма не успевают сработать, страдают все функции, нарушается работа систем и органов. Хроническая форма формируется свыше одного месяца.
Формы стеноза
С учетом причин, спровоцировавших стеноз гортани, выделяют следующие его формы:
- Паралитическая (является следствием нарушения проведения нервного импульса (иннервация), например, если нерв, снабжающий гортань, сдавливается опухолью соседнего органа).
- Рубцовая. Бывает трех видов:- постинфекционная (возникает после перенесенной инфекции, например, воспаления среднего уха, пневмонии);- посттравматическая (следствие ранения гортани, хирургических операций);- постинтубационная (диагностируется по причине длительной инкубации в ходе проведения реанимационных мероприятий (во время искусственной вентиляции легких в просвет трахеи вводится специальная трубка).
- Опухолевая (в гортани образуется злокачественная или доброкачественная опухоль).
По критерию локализации и распространенности патологического процесса, приводящего к недостаточной вентиляции легких, врачи различают стеноз:
- подголосового пространства;
- голосовой щели;
- протяженный (сужение затрагивает и трахею);
- передний (сужается передняя стенка гортани);
- задний (сужается задняя стенка гортани);
- тотальный (в патологический процесс вовлечены все отделы);
- круговой (стеноз является результатом кругового сжатия участка трубки).
Что провоцирует / Причины Стеноза гортани у детей:
Отметим, что на образование стеноза гортани влияют различные факторы по своему роду происхождения:
- Воспалительное развитие (формируется на основе первичного заболевания: ховдроперихондрит гортани, рожистое воспаление, гортанная ангина, флегмонозный ларингит, подскладочный ларингит).
- Инфекционные заболевания (скарлатина, туберкулез, корь, малярия, стенозы гортани при дифтерии, брюшной и сыпной тиф, гриппозный стенозирующий ларинготрахеобронхит, сифилис).
- Заболевания трахеи, гортани, пищевода.
- Экзогенные: травмирование гортани, вызванное хирургическим (медицинские манипуляции) или бытовым способом, инородными телами в гортани, ожогами (лучевыми, термическими, электрическими, химическими).
- Эндогенные: врожденные аномалии гортани и воспалительные процессы, возникновение опухолей гортани.
- Аллергическая реакция (становится причиной отека гортани).
- Внегортанные процессы: гнойные процессы и гематомы в гортано-глотковой зоне, окологлоточном и заглоточном пространствах, в зоне шейного отдела позвоночника, корня языка и мягких тканей полости рта.
- Расстройства двигательной иннервации гортани. К ним относятся: миопатические парезы и параличи гортанных мышц, неврогенные параличи, психогенные стенозы, ларингоспазмы.
- Отравление организма при острой почечной недостаточности, когда мочевина выделяется слизистыми оболочками, в том числе гортанными. При взаимодействии с микрофлорой превращается в карбонат аммония, оказывающий разрушающее действие на слизистые оболочки, чем вызывает сухие геморрагические и язвенно-некротические процессы.
Лечение стеноза гортани
Вопрос о госпитализации ребенка решает врач, основываясь на симптомах и стадии заболевания. В большинстве случаев при диагностировании стеноза гортани у детей лечение осуществляется в стационаре под строгим руководством лечащего врача. Однако возможно лечение и в домашних условиях, если присутствует 1 стадия стеноза.
Если в результате комплексной диагностики была установлена 1 стадия (компенсационная) заболевания и точно выявлена причина, то врач назначает терапию для лечения основного заболевания. Терапия может включать в себя препараты противовоспалительного действия, жаропонижающие средства, антибактериальные лекарственные препараты, курс антигистаминных средств и т.д. Все зависит от вида основного заболевания и присутствующей симптоматики.
Вторая стадия (субкомпенсационная) лечится исключительно в стационаре. Основные элементы назначаемой терапии:
- ингаляционные процедуры, во время которых используется чистый кислород. Интервал между процедурами должен составлять не менее 8 часов;
- введение назначенных врачом седативных препаратов (внутривенно или внутримышечно);
- применение на протяжении нескольких суток глюкокортикостероидов. Доза постепенно уменьшается.
Если все предпринятые лечебные мероприятия не дали результата, и состояние ребенка продолжает ухудшаться, это может свидетельствовать о том, что патология перешла на 3 стадию – декомпенсационную. В таком случае потребуются экстренные меры типа трахеостомии или интубации трахеи.
Во время трахеостомии выполняется рассечение передней стенки трахеи для введения в неё трубки, через которую будет обеспечиваться подача в легкие ребенка воздуха. Это крайняя мера, но в некоторых случаях необходимая.
При наступлении у ребенка термальной стадии с остановкой дыхания проводятся реанимационные мероприятия, а также мероприятия, направленные на предотвращение или снятие отека мозга.
В большинстве случаев при своевременном обращении к специалистам лечение стеноза гортани у детей проходит успешно. После устранения симптомов и завершения курса лечебной терапии задача родителей – предотвращение и предупреждение возможности повторения приступов.
Если речь идет о хронической форме, то у ребенка может присутствовать дефицит снабжения организма кислородом. Это в свою очередь ведет к нарушениям функционирования центральной нервной системы и сердечно-сосудистой системы. Не поставленный вовремя диагноз стеноза гортани может привести к таким последствиям, как развитие следующего ряда заболеваний:
- хронических бронхитов;
- острых стенозирующих ларинготрахеитов;
- частых пневмоний;
- бронхоэктазов и пр.
Поэтому очень важно при выявлении нарушений дыхания у ребенка и ранее рассмотренных симптомов сразу обратиться для консультации к профессиональному квалифицированному специалисту, чтобы не допустить развития осложнений
Диагностика
Диагностический курс длится от 3 до 5 дней. На первом этапе специалист изучает анамнез и анализирует жалобы пациента. После физикального осмотра требуется лабораторная и инструментальная диагностика.
В курс обследования входит:
- Эндоскопическое исследование гортани с помощью ларингоскопа (прямое и непрямое).
- Биопсия патологических тканей гортани при подозрениях на злокачественность, склерому, сифилис или волчанку.
- Рентгенография грудной клетки, чтобы исключить или подтвердить болезни легких и сердечнососудистой системы.
- Трахеография — исследование трахеи с контрастным веществом.
- МРТ или КТ, наиболее информативные методы диагностики, которые применяют при отсутствии достаточной информации о характеристиках патологии.
Кроме того, для получения объективной картины и разработки адекватного плана лечения врач может назначить спирографию, суточное рН-мониторирование желудка, артериографию, бодиплетизмографию, эзофагоскопию. При недостаточности дыхания ларингоскопия проводится в полной готовности к экстренной трахеотомии, чтобы исключить асфиксию и летальный исход.
Осложнения
Рассматриваемая патология достаточно тяжелая и, как правило, вызывает серьезные осложнения. В первую очередь при рубцовом стенозе страдает бронхолегочная система. Из-за трахеального дыхания ухудшается вентиляция легких, увеличивается риск внезапной асфиксии и летального исхода. Застой слизистых выделений из-за слабого откашливания провоцирует повторные бронхиты, пневмонии. В некоторых случаях РСГ приводит к хронической пневмонии неспецифического характера.
Кроме того, нарушается работа эндокринной, сердечнососудистой и центральной нервной системы. У больного возникают различные заболевания желудка, снижается газообмен, развивается гипокалиемия, повышается уровень глюкозы и остаточного азота. Также нарушается циркуляция крови, ухудшается работа почек, снижается иммунитет и возникает метаболический ацидоз. Диагноз РСГ в детском возрасте приводит к нарушениям физического и интеллектуального развития, травмируется психика, вследствие чего, ребенок не может учиться и общаться со сверстниками. Чтобы исключить осложнения, следует своевременно обратиться к отоларингологу для проведения диагностики и соответствующего лечения.
Диагностика и лечение
За основу для постановки диагноза берутся жалобы самого пациента, а также учитываются данные ларингоскопии и трахеобронхоскопии.
Тактика лечения зависит от причин и течения стеноза гортани. При первых двух стадиях показана медикаментозная терапия, проводимая в условиях стационара. Применяют следующие препараты:
- антибиотики;
- антигистаминные средства;
- кортикостероиды;
- психотропные средства для снятия панических приступов.
Если в гортани обнаружен разлитой воспалительный процесс, назначаются антибактериальные средства. Хорошего эффекта позволяет добиться комплексная терапия, которая лежит в основе дестенозирования. Если стеноз начался из-за дифтерии, пациенту необходимы инъекции противодифтерийной сыворотки. При обнаружении инородных тел в горле их срочно удаляют. Также, если первопричиной стеноза является опухолевый процесс, без устранения опухолей сужения гортани не избежать. Если на гортани есть рубцы, которые затрудняют дыхание, их можно устранить физиотерапией или хирургическим вмешательством.
Стеноз гортани на этапе декомпенсации и терминальной стадии требует незамедлительной трахеостомии. При развитии асфиксии сначала проводится коникотомия.
Лечение рубцового стеноза гортани в Израиле
На первой стадии РСГ назначают противоинфекционные препараты, а также инъекции кортикостероидных фармсредств в пораженную часть гортани, что позволяет снять воспаление и предотвратить некроз тканей.
При сужении гортанного просвета более чем наполовину показано хирургическое лечение. Израильские хирурги применяют малоинвазивные техники для иссечения рубцов. На ранней стадии стеноза используют углекислотный лазер, который устраняет рубцевание. Чтобы предотвратить сращение тканей, устанавливают временный имплантат.
При тяжелой форме РСГ проводится лазерная резекция для эксцизии пораженного сегмента гортани. В некоторых случаях врачи израильских медцентров используют криохирургию и электрокоагуляцию для удаления рубцовой ткани. Во время открытых операций применяют технику ларингофиссуры с установкой искусственных стентов-расширителей или хрящевых графтов. Кроме хирургического лечения, пациентам назначают прием противовоспалительных, антигистаминных, антибактериальных и противоотечных медпрепаратов.
Причины
К патологическому рубцеванию и стенозу гортани приобретенного характера приводит ряд причин, разделяемых на следующие категории:
- Интубация трахеи — одна из наиболее частых причин, провоцирующих патологические изменения тканевых структур гортани. В процессе интубационная трубка давит на слизистую, что приводит к изъязвлениям, отекам и воспалением. Некроз тканей развивается на фоне вторичной инфекции.
- Некротические воспаления хронического характера с наличием язв, которые возникают при нейросифилисе, туберкулезе, агранулоцитарной ангине, волчанке, флегмоне, склероме, гингивите и других болезнях, вызванных различными инфекциями. Осложнения данных патологий приводят к формированию рубцового стеноза. В основном поражение гортани развивается при сифилисе, когда заживают изъязвленные гуммы и остаются глубокие рубцы.
- Воспалительные процессы острой формы при инфекционных болезнях, которые сопровождаются поражением слизистой.
- Последствия травм. Формирование рубцов практически в каждом случае неизбежно после внеплановой операции при асфиксии, планового хирургического вмешательства (тиреотомии, трахеотомии или ларингэктомии), а также после травмирования глотки из-за несчастных случаев, ожогов горла едкими веществами. Открытые раны и некроз тканей после травм гортани вызывают прогрессирующий рубцовый стеноз гортани.
- Гастроэзофагеальная рефлюксная болезнь, при которой гортань повреждается травмирующим агентом из желудка с большим содержанием кислоты.
Врожденная форма рубцового стеноза развивается на фоне пороков гортани, которые возникают в период гестации. На 7-8-9 неделе беременности нарушается процесс резорбции тканей, что вызывает развитие мембран между голосовыми складками, атрезии. Приобретенный стеноз в большинстве случаев диагностируется у детей от 3 до 7 лет после интубации при гортанных аномалиях, остром стенозирующем ларинготрахеобронхите.
Симптомы Стеноза гортани у детей:
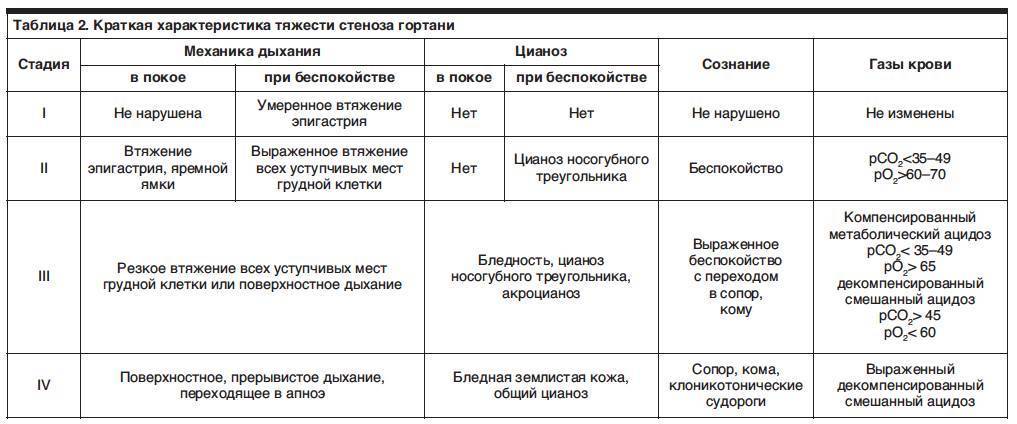
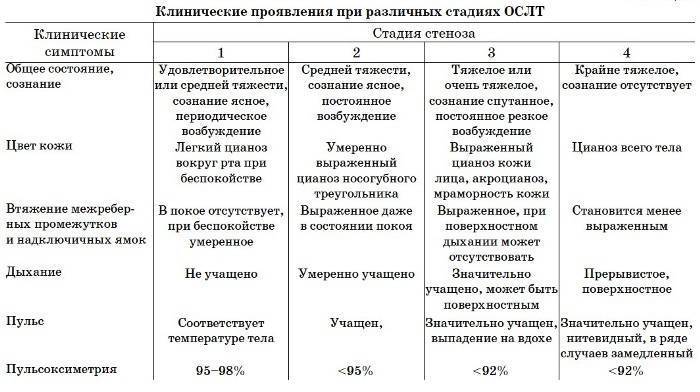
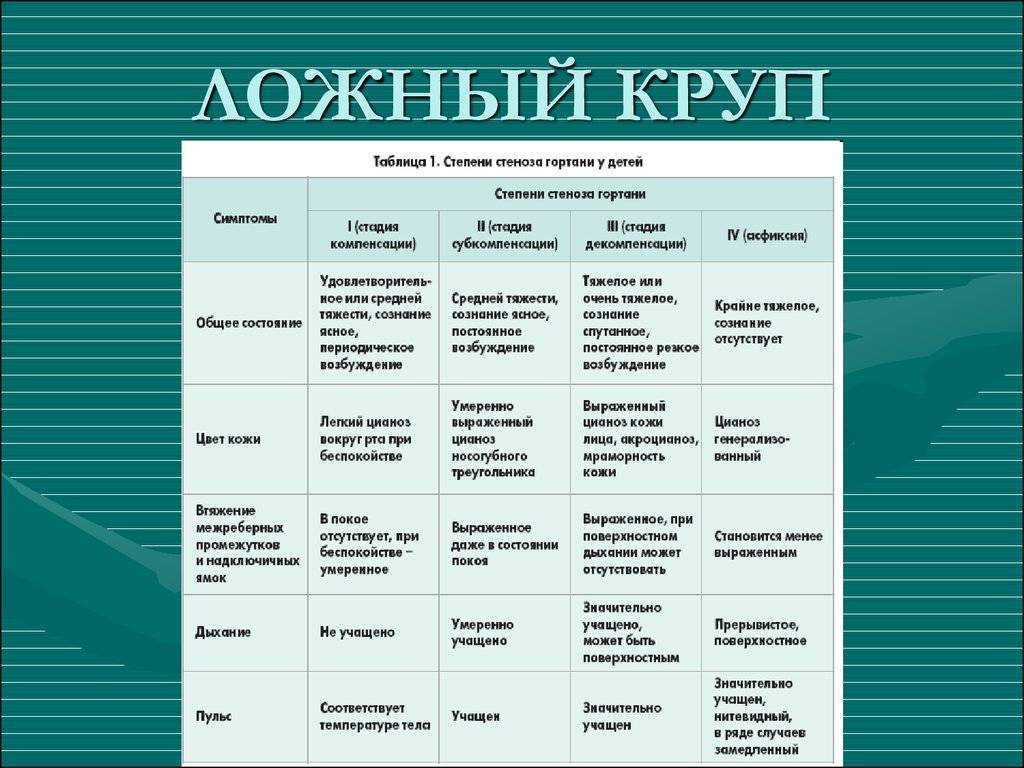
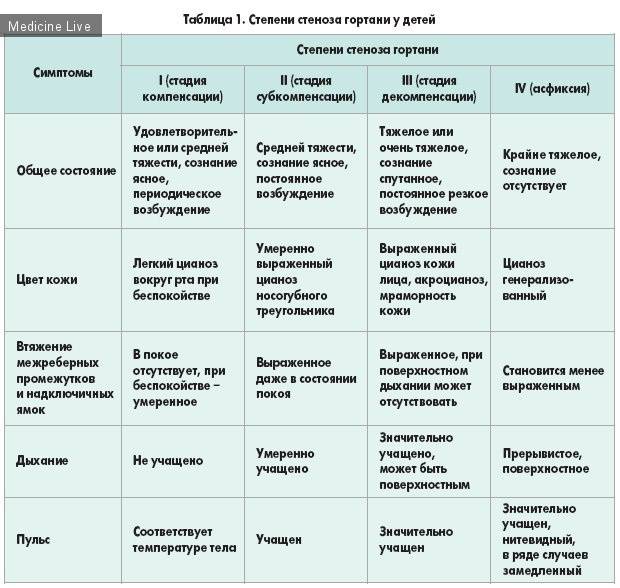
Стадия компенсации. Это нетяжелое состояние ребенка, при котором нарушено внешнее дыхание. Симптомы не наблюдаются в состоянии покоя. Ритм дыхания изменяется: паузы между вдохом и выдохом становятся короче или вовсе пропадают. Во время физической нагрузки, плача, крика у детей появляется одышка и компенсированный дыхательный ацидоз.
Стадия неполной компенсации. Состояние ребенка оценивается средней тяжести. Как правило, в таком состоянии дети беспокойны. Кожа и видимые слизистые оболочки имеют бледно-цианотичный цвет. Внешнее дыхание нарушено, сопровождается шумом. В таком состоянии у ребенка могут развиться признаки гипоксемии.
Стадия декомпенсации. Состояние оценивается как тяжелое. Ребенок беспокоен и возбужден, внешнее дыхание нарушено, он просит о помощи, запрокидывает голову, широко раскрывает глаза, на лице наблюдается испуг. Обычно дети принимают вынужденные позы, опираясь на руки (так, они подсознательно освобождают диафрагму, которая способствует дыхательному процессу), вытягивают грудную клетку, кожа имеет бледный цвет, в зоне носогубного треугольника, глаз и слизистых оболочек наблюдается ярко выраженный цианоз или акроцианоз. При данной стадии заболевания дети быстро устают, их голова и лицо покрываются холодным потом. Детям свойственен декомпенсированный дыхательный и метаболический ацидоз, глубокая гипоксия тканей, которая способствует аритмии, тахикардии, замедлению пульса).
Терминальная стадия (асфиксия). Состояние оценивается как крайне тяжелое. Ребенок не участвует в жизненных процессах, быстро утомляется, не просит о помощи, его организм истощен, кожные покровы бледного, серого, землистого цвета. У детей наблюдается сердечно-сосудистая недостаточность, черты лица становятся более выраженными, выступает холодный пот, происходит снижение ларингеального рефлекса, атония голосовых складок и диафрагмы. Пульс слабо прощупывается, сердечные тоны – глухие, артериальное давление – низкое, ногтевые фаланги – черного цвета, зрачки расширяются, происходит потеря сознания, внешнее дыхание нарушено. Физическая нагрузка приводит к клонико-тоническим судорогам. В таком состоянии у детей может происходить непроизвольное мочеиспускание и дефекация, паралич дыхательного центра.
Что такое Стеноз гортани у детей –
Стеноз гортани – это сужение просвета гортани, которое мешает поступлению воздуха и затрудняет дыхание на короткий промежуток времени. Данное заболевание нарушает основные функции: дыхательную, защитную и фонаторную (голосовую).
Стенозы разделяют на следующие типа, в зависимости от времени развития:
- Острый – самый распространенный тип, его развитие длиться от нескольких минут до 1 месяца. К нему относятся молниеносные стенозы, когда происходит мгновенное нарушение дыхания (от нескольких секунд до нескольких минут), иногда может даже привести к летальному исходу. Стремительные стенозы очень опасны.
- Подострый – время развития 1-3 месяца.
- Хронический – развиваются более 3 месяцев. Это врожденное или приобретенное сужение гортани, препятствует нормальному дыханию, возникает по причине изменений в тканях гортани. Чаще всего появляется на фоне доброкачественных новообразований (папилломатоз), рубцовой обструкции гортани.
Симптомы и стадии развития стеноза гортани
У взрослых признаки начала заболевания таковы:
- трудность на вдохе и выдохе – для этого требуются усилия, которых раньше не приходилось применять. При этом вдох оказывается тяжелым и глубоким, выдох же является резким;
- одышка даже от слабой физической нагрузки;
- шумное и тяжелое дыхание;
- охриплость и осиплость голоса;
- учащение пульса;
- повышенное потоотделение;
- беспокойство, ощущение сильного страха, приступ паники;
- побледнение или посинение пальцев и лица;
- вовлечение в дыхание мышц плечевого пояса для его облегчения;
- западение ямочек над ключицами и участков между ребрами.
Стеноз гортани также может возникнуть и у детей. Особенно он опасен для новорожденных и грудных. Первые признаки проявления заболевания: нарушения дыхания (оно становится затрудненным, усилия для него со стороны ребенка могут стать физически заметны) и изменения голоса (он становится более хриплым). Любые сбои в дыхании ребенка являются срочным поводом для вызова скорой помощи.
Клиническая картина симптомов, независимо от возраста больного, зависит от того, на какой стадии развития находится стеноз гортани. Различают следующие стадии:
- Компенсация (в состоянии покоя дыхание в норме, одышка появляется при ходьбе и в условиях физических нагрузок);
- Субкомпенсация (усиливается гипоксия, одышка на вдохе наблюдается уже в покое, кожа бледная, пациент становится беспокойным);
- Декомпенсация (дыхательные мышцы максимально напряжены, дыхание носит частый и поверхностный характер, лицо окрашено в бледно-синий оттенок, появляется холодный липкий пот, учащается пульс);
- Терминальная (асфиксия, нитевидный пульс, артериальное давление невозможно измерить, на фоне спазма сосудов кожа окрашена в бледно-серый цвет, пациент теряет сознание, акты мочеиспускания и дефекации совершаются непроизвольно). Эта последняя, самая тяжелая стадия требует срочной помощи врача. В противном случае наступает острое кислородное голодание, сердечная недостаточность и смерть.
Как лечить стеноз гортани у детей и взрослых
Первая помощь при стенозе гортани у детей и взрослых включает:
- вызов бригады скорой помощи;
- придание больному полусидячего положения;
- открытие форточки;
- освобождение грудной клетки от стягивающей одежды;
- щелочные ингаляции (при стенозе гортани до приезда скорой помощи желательно, чтобы больной дышал физ. раствором).
Также для улучшения самочувствия пациента можно опустить его ноги в теплую воду или растереть (это на некоторое время уменьшит отек).
Тактика лечения стеноза гортани зависит от причины, спровоцировавшей болезнь:
- Если проблема обусловлена аллергической реакцией, показаны антигистаминные препараты и глюкокортикоиды (снимают отек и воспаление).
- Если дело в закупорке гортани инородным телом, нужно незамедлительно удалить его.
- Если патология возникла в результате инфекции, необходимы препараты, улучшающие функции дыхания и снимающие отек. После проводится антибактериальная/противовирусная терапия.
- При параличе гортани показано удаление голосовой связки вместе с прилежащими к ней хрящами.
При асфиксии врачи проводят трахеотомию – делают надрез на передней поверхности шеи и вводят в дыхательные пути трубку, через которую больной может дышать. Также возможна интубация – в гортань вводится трубка, расширяющая ее просвет. Продолжительность такой процедуры – не более трех суток. Но уже через сутки нужно попытаться извлечь расширяющий гортань механизм и посмотреть, сможет ли пациент дышать самостоятельно.
Хронический длительно существующий, а также врожденный стеноз лечится хирургическими методами:
- иссечение опухоли, рубцов;
- имплантация стентов (трубки, которые не позволяют гортани сужаться).
Существуют специализированные центры отоларингологии в Москве, в которых успешно справляются с этой проблемой.
Что такое стридор
Стридором называют громкий, резкий дыхательный звук высокой тональности. Он может быть и довольно низкой тональности, при спокойном дыхании пациента, но на усиленном дыхании – он непременно имеет высокий тон, нередко напоминая кукарекание петуха.
Стридор – это симптом, а не диагноз. Он может вызываться целым рядом заболеваний или патологических состояний, от самых безобидных и самопроходящих, до жизнеугрожающих
Поэтому весьма важно выявить точную причину стридора у каждого конкретного пациента.
Обычно стридор слышен только на вдохе (инспираторный), и связан он с частичной обструкцией дыхательных путей (чаще всего обструкция происходит на уровне трахеи, гортани или глотки). Однако стридор может быть слышен только на выдохе (экспираторный), а может быть и двухфазным (как на вдохе, так и на выдохе)
Двухфазный стридор указывает на обструкцию на уровне голосовых связок или подскладочного пространства.