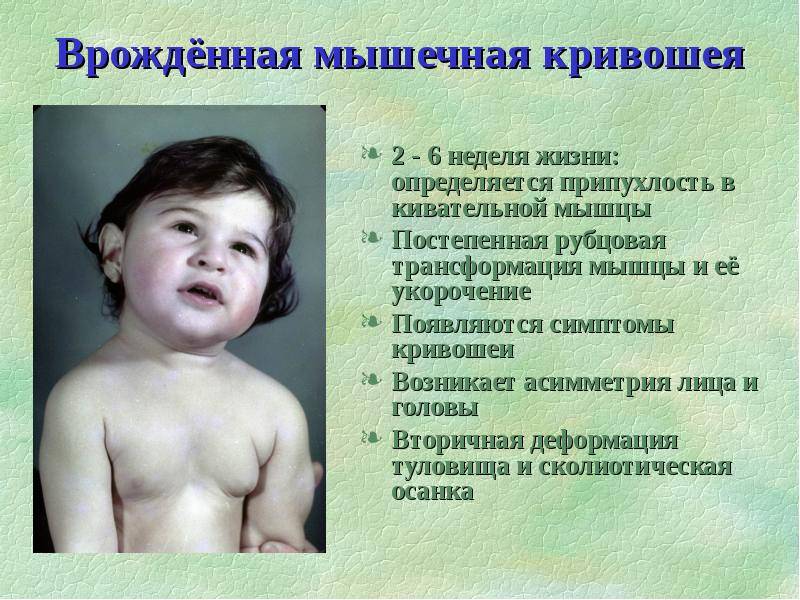
Что делать вначале
Если ребенок падает с кровати, важно сохранять спокойствие. Пока у ребёнка не закрылись роднички (большой на середине темени и малый на затылке), они, в случае удара защитят малыша от перелома черепных костей
Когда ребенок или малыш падает с кровати, важно оставаться спокойным и быстро оценить ситуацию. Немедленно позвоните в скорую помощь, не трогая ребенка, если:
Немедленно позвоните в скорую помощь, не трогая ребенка, если:
- Он потерял сознание
- Ребёнок неподвижен (до падения он был активен, возможно, ползал и переворачивался, после падения лежит без движения).
- Появились судороги (ручки и ножки ребёнка непроизвольно подергиваются, дрожат веки).
- Нарушилась координация. Этот симптом можно проследить у ребёнка, который уже умеет сидеть и производить действия с игрушками. Например, он до падения умело складывал предметы в какую-либо емкость, но после падения не может стоять или спотыкается через каждые 2-3 шага.
- Рвота
- Внезапная выраженная вялость и сонливость ребёнка.
- Сильный плач
- Кровь из носа (это может быть довольно опасное состояние, которое говорит о серьезной травме черепных костей. Кровянистые или, наоборот прозрачные выделения могут появиться из ушей).
Перемещение ребенка с травмой головы или позвоночника может вызвать серьезные осложнения
Однако, если ребенок находится в месте, где существует опасность получения дальнейших травм, его можно осторожно переместить в более безопасное место
Если ребенка рвет или у него приступ, осторожно поверните его на бок. Удостоверьтесь, чтобы шея ребенка была прямая, пока вы переворачиваете
Осторожно проверьте его, обращая пристальное внимание на его голову, на удары, ушибы или другие травмы. Проверьте остальную часть тела ребенка, включая руки, ноги, грудь и спину. Если вы видите повреждения, самим вправлять суставы, трогать или нажимать на кости нельзя ни в коем случае
К месту ушиба можно приложить холод – для этого подойдут любые продукты из морозильной камеры. Их нужно обернуть в мягкое полотенце и подержать там, где образовалось покраснение. Если есть рана, ее нужно обработать перекисью водорода, чтобы остановить кровь, наложить стерильную повязку и ждать приезда врача
Если вы видите повреждения, самим вправлять суставы, трогать или нажимать на кости нельзя ни в коем случае. К месту ушиба можно приложить холод – для этого подойдут любые продукты из морозильной камеры. Их нужно обернуть в мягкое полотенце и подержать там, где образовалось покраснение. Если есть рана, ее нужно обработать перекисью водорода, чтобы остановить кровь, наложить стерильную повязку и ждать приезда врача.
Если ребенок не показывает никаких видимых признаков травмы, наблюдайте за ним в течение короткого времени, чтобы убедиться, что ничего не меняется.
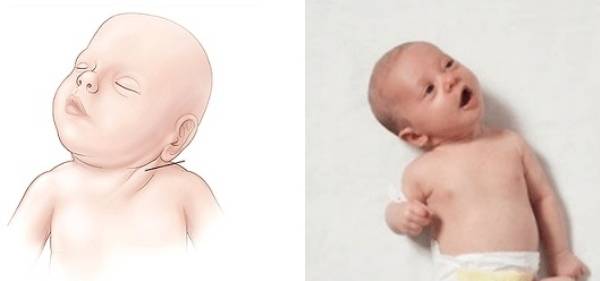
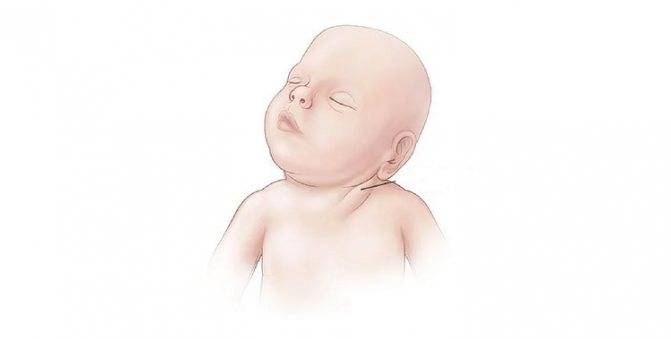
Может ли родовая травма стать причиной синдрома короткой шеи
Родовая травма может привести к кривошее у грудничков — . Но эта совсем другая аномалия, которую успешно корректируют у младенцев.
Также возможен ложный симптом короткой шеи:
- При выходе через узкие родовые пути, шея ребенка может сдавливаться.
- Расстояние между позвонками шейного отдела уменьшается.
- Появляются спазматические явления в мышцах и боли.
- Шейный отдел ограниченно подвижен.
- Ребенок плохо спит, часто просыпается и плачет по ночам:
При сдавливании позвонками шейного отдела нервных корешков начинаются неврологические симптомы, свойственные для шейного остеохондроза.
Психомоторное и умственное развитие
Дефекты в развитии детей с таким синдромом появляются по нескольким причинам:
- снижение зрения и слуха, из-за чего ребенок не в состоянии воспринимать информацию. Вследствие этого происходят и когнитивные нарушения;
- гипотонус мышц — малыши поздно начинают держать голову, переворачиваться, ходить. Страдает моторика;
- проблемы с опорно-двигательным аппаратом;
- деформация неба, зубов и языка вызывает речевые затруднения, поэтому речь таких людей может быть непонятной.
При мозаичной форме заболевания таких дефектов может и не быть, поэтому эти детки достаточно хорошо развиваются, их умственное развитие практически не страдает. Для них разрабатывают специальные программы, и здесь большая роль принадлежит родителям. От того, насколько качественно и стабильно они будут заниматься со своим ребенком, зависят его дальнейшие способности и успехи.
Дети с мозаицизмом очень способные к обучению. Они могут посещать обычный садик и школу, и даже преуспевать больше, чем некоторые их здоровые сверстники.
Их возможности, способности и развитие в целом очень разнятся. На форумах мамочки таких детей делятся своими достижениями и по-разному описывают своих малышей с подобным синдромом.
К примеру, одна мама говорит о том, что ее сын, которому уже 8 лет и который страдает мозаичной формой СД, до сих пор не разговаривает. Хотя они проходят реабилитацию в соответствующем центре.
Тогда как другая мама, у которой младший малыш имеет такое заболевание, утверждает, что он ничем не отличается от старшего, даже более находчивый.
Многие дети с мозаичным типом СД сублимируют свои дефектные особенности в невероятные достижения.
Айя Ивамото — девушка с мозаицизмом из Японии, родители которой рассказали о её болезни только на втором курсе института. Она посещала садик, успешно окончила школу и университет. Изучила два языка: английский и французский, и занимается иностранными переводами. Преподает в школах и вузах, принимала участие в международной конференции.
Совместно с мамой издала книгу о путешествии во Францию. Регулярно поддерживает и борется за права людей с синдромом Дауна.
Раймонд Ху – парень с мозаичным синдромом Дауна из США, который рисует картины с помощью старинной китайской техники. Он создает их акварельными красками и тушью на рисовом бумажном полотне.
В группу людей с подобным дефектом входит много актеров. К одной из наиболее известных таких личностей относится актер Пабло Пинеда. Ему досталась главная роль в фильме «Я тоже». Он также является частым гостем в различных телешоу, где освещает проблемы педагогики и развития детей.
Джейми Бауэр, сыгравший в «Американской истории ужасов», Паскаль Дюкенн, Крис Берк — все эти актеры имеют мозаичный синдром Дауна.
Люди с таким диагнозом находят себя в разных сферах жизни. Тим Харрис – владелец ресторана. Рональд Дженкинс – известный музыкант, приручивший синтезатор. Ему нет равных в электронной музыке. Мигель Томасин — популярный барабанщик, участник группы Reynols. Карен Гафнии – девушка, занимающаяся плаванием. Стала первой, кто преодолел дистанцию в 15 км. Вода при этом достигала температуры +15.
Глядя на такие примеры, сложно предугадать, как будет развиваться ребенок с мозаичной формой синдрома Дауна. Ясно одно: чтобы он стал успешным и развитым, нужна кропотливая работа как со стороны ребенка, так и его родителей.
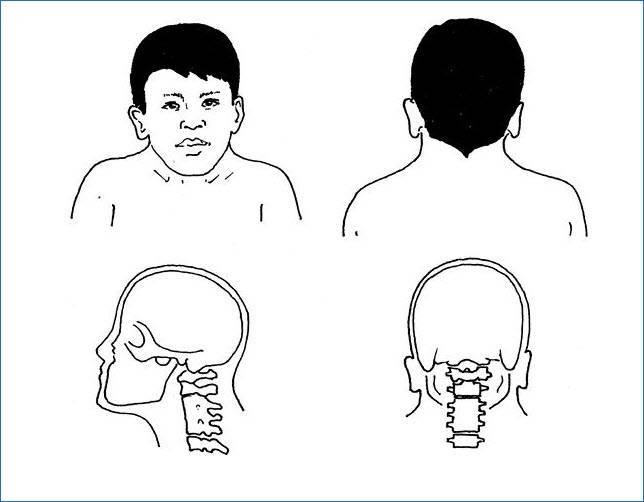
Синдром клиппеля-фейля
При этом редком заболевании происходит значительная деформация, сращение позвоночных соединений либо уменьшается количество шейных позвонков. Шейный отдел становится коротким по сравнению с нормой.
Короткое расстояние между позвонками ведет к другим патологиям:
- лопатки располагаются высоко;
- происходит компенсация короткого шейного отдела за счёт грудных суставов;
- иногда короткий шейный участок срастается с затылочным костным образованием в неподвижный монолит (синостоз).
Развитию синдрома Клиппеля Фейля способствуют генетический либо аутоиммунный фактор. Самым ярким признаком болезни специалисты считают короткий участок шейной зоны и ограничение движимых функций головы.
Кроме прочего, при патологии могут наблюдаться другие аномалии развития: дополнительные пальцы на конечностях, недоразвитие либо полное отсутствие кости локтя, деформация ступней, замаскированные аномалии внутренних строений.
Истоки заболевания
В масштабном формате о расстройстве заговорили в 1983 году благодаря шведскому ученому Бенгту Хагбергу. В это время он со своей группой изучал 35 подобных между собой случаев в 3 разных странах: в Португалии, Франции и Швеции.
Однако Хагберт не является первооткрывателем синдрома. Впервые его обнаружил педиатр Андреас Ретт, имя которого носит заболевание. Он наблюдал за двумя девочками, имеющими одинаковые симптомы. Их он заметил в очереди на прием. Они сидели на коленях у матерей, а те держали их за руки. Девочки раскачивались как маятники, а затем внезапно обе начали совершать стереотипные движения руками. Дети застыли в одном положении, отстраненные от окружающего мира. Взгляд был направлен в одну точку. Поражала их синхронность в движениях и поведении.
В своих письменных архивах врач отыскал подобные истории болезни, а затем отправился в Европу, чтобы разыскать и там таких же пациентов. В 1966 он сделал первые публикации своих исследований, которые, однако, не вызвали особого интереса.
Зафиксированную им болезнь Ретт назвал синдромом атрофии мозга. Сначала ее считали проявлением аутизма или шизофрении, и только лишь в 1983 году вывели в отдельную нозологическую единицу.
В настоящее время синдром относят к категории довольно редких генетических заболеваний. Он встречается с частотой случаев 1 на 15000. Причиной его называют мутацию гена МЕСР2. Этот ген отвечает за синтез определенного белка, влияющего на развитие мозга. В норме этот белок, спустя некоторое время после рождения, должен подавляться другими генами, чтобы обеспечить нормальное развитие мозга.
Если же ген МЕСР2 мутирован, то белок инактивируется не полностью, что вызывает аномальное мозговое созревание, и провоцирует развитие синдрома Ретта.
Обычно мутирующий ген располагается в Х хромосоме, потому заболеванием страдают преимущественно девочки.
Как самостоятельно осмотреть шею ребенка
Если боли не резкие и не сильные, можно самому осмотреть шею ребенка, прежде чем отправляться к доктору
Первое, на что надо обратить внимание, – кровоподтеки, синяки, краснота, отеки, то есть явные признаки травмы. Попросите ребенка, сидящего к вам лицом, наклонить голову влево и вправо, уточните, появляются ли при этом болевые ощущения
Также стоит понять, больно ли ему смотреть вверх и опускать голову вниз. Нужно определить и наличие симптомов мышечной слабости, что можно сделать во время приема ребенком пищи или во время игры. Спросите ребенка, болит у него шея сзади слева или справа, есть ли онемение, покалывает ли кожу. Если вы видите, что ребенку больно говорить, что он непривычным образом садится, наклоняется, это может быть признаком того, что к доктору надо идти срочно.
Воронкообразная деформация грудной клетки (впалая грудь)
Воронкообразная деформация грудной клетки (впалая грудь) на сегодняшний день является наиболее распространенной деформацией грудной клетки и встречается в 1 случае из 400 новорожденных. Килевидная деформация, как вторая наиболее распространенная форма деформации, встречается в 5 раз реже, чем воронкообразная грудная клетка.
Этиология развития воронкообразной деформации
Существует несколько теорий, объясняющих развитие этой деформации, но до конца этиология остается неясной. Некоторые авторы считают, что развитие воронкообразной деформации может быть связано с чрезмерно быстрым ростом реберного хряща, который вытесняет грудину кзади. Аномалии диафрагмы, рахит, или повышенное внутриматочное давление также предположительно способствуют смещению задней части грудины. Частое ассоциация воронкообразной деформации с другими заболеваниями опорно-двигательного аппарата, такими как синдром Марфана, дает возможность предполагать, что в определенной степени деформации обусловлены аномалиями соединительной ткани. Генетическая детерминированность встречается также у 40% пациентов с килевидной деформацией.
Клинические проявления
Воронкообразная грудная клетка может проявляться как в виде небольшого дефекта, так и выраженного дефекта, при котором грудина доходит почти до позвонков. Возникновения дефекта является результатом 2 факторов: (1) степенью задней ангуляции грудины и степенью задней ангуляции реберного хряща в зоне прикрепления ребер к грудине. Если же, кроме того имеются дополнительно ассиметрии грудины или хрящевые ассиметрии, то в таком случае оперативное лечение становится более технически сложным.
Воронкообразная деформация возникает, как правило, при рождении или вскоре после рождения. Деформация часто прогрессирует, и глубина вдавления увеличивается по мере роста ребенка. Впалая грудь чаще встречается у мужчин, чем у женщин, в соотношении 6:1 Впалая грудь может сочетаться с другими врожденные аномалиями, включая аномалии диафрагмы. У 2% пациентов, впалая грудь связана с врожденными аномалиями сердца. У пациентов с характерным габитусом тела, можно предположить диагноз синдром Марфана.
Существует несколько методов количественной оценки тяжести деформации при воронкообразной груди, которые обычно включает измерения расстояния от грудины к позвоночнику. Возможно, наиболее часто используемым методом является метод Халлера, который использует отношение поперечного расстояния до переднезаднего расстояния, полученные на основании КТ. В системе Haller, оценка 3,25 или выше свидетельствует о тяжелом дефекте, который требует хирургического вмешательства.
Воронкообразная грудь вообще не оказывает особого физиологического воздействия на младенцев или детей. Некоторые дети испытывают боль в области грудины или реберного хряща, особенно после интенсивных нагрузок. У других детей возможно сердцебиение, что может быть связано с пролапсом митрального клапана, который обычно имеет место у пациентов со впалой грудью. Некоторые пациенты могут чувствовать шум движения крови, который связан с тем, что легочная артерия находится близко к грудине и во время систолы пациент может отмечать шум выброса крови.
Иногда у пациентов с воронкообразной грудью встречается астма, но отмечено что деформация не оказывает явного влияния на клиническое течение астмы. Воронкообразная деформация оказывает влияние на сердечно-сосудистую систему и наблюдения показали, что после оперативной коррекции деформации происходит значительное улучшение функций сердечно-сосудистой системы.
Лечение синдрома
Терапия должна быть комплексной – это основное правило для лечения подобных состояний. Очень часто затруднительно определить этиологию заболевания для конкретного пациента, поэтому принято применять весь комплекс лечебных мер для достижения максимального эффекта.
Лечение состоит из нескольких назначений:
- Лечебный массаж.
- Лечебная гимнастика.
- Физиопроцедуры.
- Прием медикаментов.
В настоящее время развиваются инновационные способы лечения – в частности, ботулинотерапия
Но до сих пор план лечения составляют под каждого конкретного пациента – важно найти лекарство, которое поможет именно этому больному. Лечение направлено на нормализацию психомоторного состояния и стабилизацию мышечного тонуса
В клинике ЦЭЛТ работают внимательные специалисты. Обращайтесь с любыми проблемами – ваше здоровье в надежных и опытных руках.
- Паркинсонизм
- Невралгия тройничного нерва
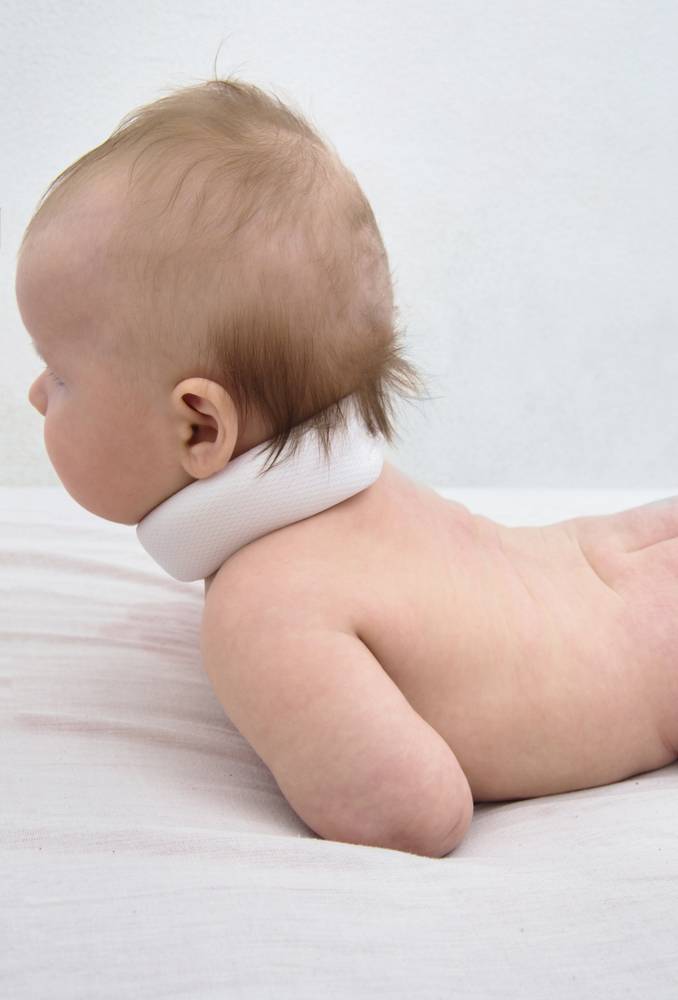
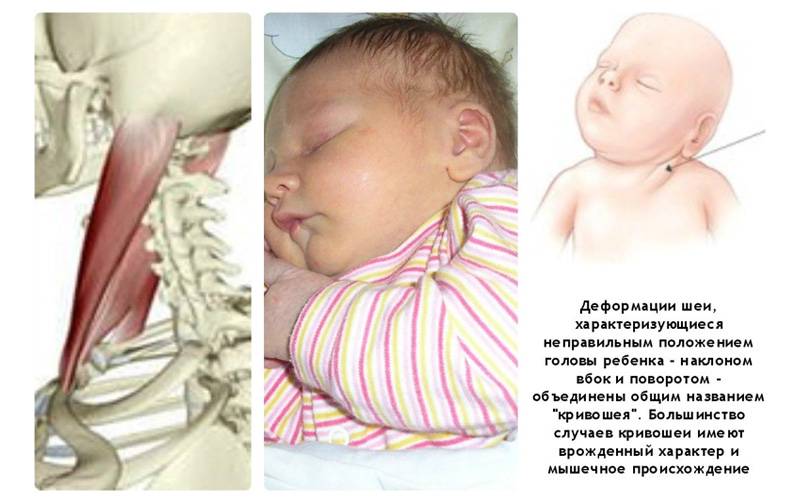
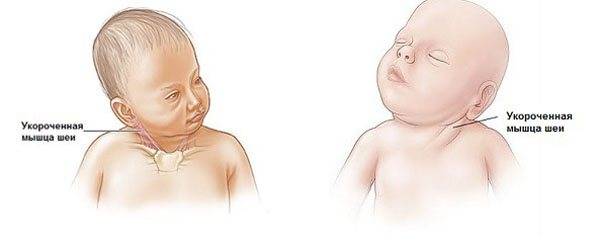
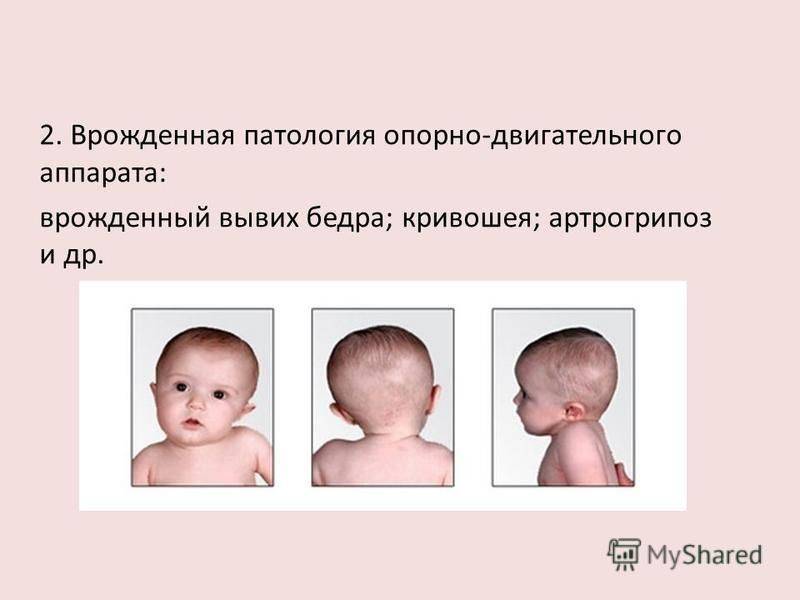
Почему у грудничка возникает кривошея?
Причины кривошеи:
- От костного аппарата грудной клетки до ключицы и черепа у человека протянута определенная мышца — именно ее напряженность в процессе внутриутробного развития ребенка чаще всего вызывает кривошею. Это состояние нередко сопровождает и другой синдром — дисплазия тазобедренного сустава.
- Мышцы шеи могут быть повреждены во время прохождения ребенка по родовым путям.
- У ребенка развилась патология в формировании костного аппарата шейных позвонков (синдром Клиппеля-Фейля). Данная патология приводит не только к образованию кривошеи, но и к проблемам со слуховым аппаратом, работой почек. При синдроме Клиппеля-Фейля стандартные упражнения (ЛФК, массаж, повороты головы и т.д.) могут нести с собой риски, связанные с состоянием здоровья новорожденного. Поэтому выполнять их не следует.
- Иногда встречается наследственная кривошея.
- Редко кривошея может возникать как следствие серьезной проблемы — опухоли спинного или головного мозга, из-за которых страдают мышечная и нервная системы.
Лечение
Медикаментозное лечение
- НПВП – нестероидные противовоспалительные препараты. Эти лекарства помогают уменьшить боль и воспаление (отечность покраснение). Например: аспирин, ибупрофен (Advil), напроксен (Aleve) и целекоксиб (Целебрекс) мовалис
- Миорелаксанты – часто используется для лечения мышечных спазмов, эти препараты могут облегчить боль, релаксируя мышцы. Циклобензаприн (Flexeril), каризопродол (Soma), диазепам (валиум), метокарбамол (Robaxin) и тизанидина (Zanaflex).
- Нейропатические препараты – Принцип их действия основан на изменениях в нейротрансмиттерной передачи болевых импульсов в спинной и головной мозг. Лекарства, которые могут помочь уменьшить боль , влияя на нейротрансмиттеры включают флуоксетин (прозак), сертралин (Золофт), пароксетин (паксил), циталопрам (Celexa), венлафаксин (Effexor), амитриптилин (Elavil), имипрамин (Tofranil), дезипрамин (Norpramine) , доксепин (Sinequan) и amoxapine (Ascendin).
- Опиоиды – Наркотические аналгетики применяют только при очень сильных болях после того, как исчерпаны возможности применения обычных анальгетиков. Возможна комбинация опиатов с НПВС (для усиления анальгезирующего действия).
ЛФК
Лечебная физкультура является одной из важнейшей составляющей лечения СЛМ. Подбор определенных упражнений помогает улучшить осанку, правильное распределение мышечных нагрузок. Упражнения помогают увеличить объем движений в конечности. Растяжка и укрепление мышц плеча и грудных мышц может помочь в увеличение и ослабить давление на нервы и кровеносные сосуды в реберно-ключичном промежутке.• Существует широкий диапазон движений как пассивных, так и активных.
Физиотерапия
Различные физиотерапевтические методики позволяет снять отек, воспаление, восстановить кровообращение и уменьшить компрессию нервов.
Мануальная терапия
Использование определенных техники мануальной терапии позволяет провести мобилизацию позвоночника и ребер увеличить объем движений в плечевом суставе.
Блокады
Иногда применяются для диф.диагностики и лечения. Но, учитывая анатомические особенности этой зоны, инъекции должны проводиться врачом с опытом проведения таких манипуляций.
Иглоукалывание (иглорефлексотерапия)
Иглотерапевты считают, что здоровое тело содержит каналы, через которые проходят потоки энергии. Когда эти каналы закрываются, энергия блокируется что и приводит к различным заболеваниям. Иглы вводятся в определенные точки ( биологически активные ). В определенных случаях иглотерапия позволяет уменьшить боль и восстановить проводимость по нервным волокнам.
Массаж может помочь снять стресс и расслабить напряженные мышцы. Массаж помогает увеличить кровоток в тканях организма, и помогают мышцам избавиться от продуктов метаболизма.
Причины
Впервые синдром был зафиксирован документально в 1912 году врачом невропатологом М.Клиппелем и рентгенологом А.Фейлом. В научной среде короткую шею называют Синдромом Клиппеля-Фейля.
В большинстве случаев она проходит к моменту, когда ребенку исполняется один годик. В редких случаях синдром короткой шеи развивается в тяжелую аномалию.
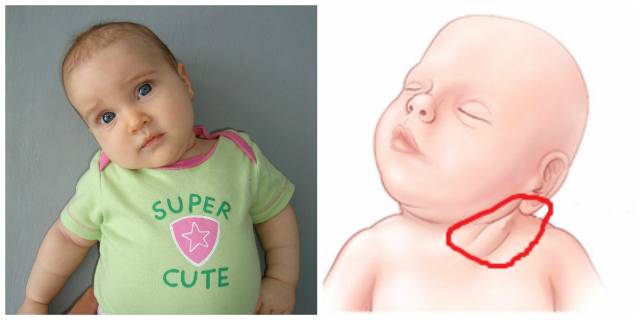
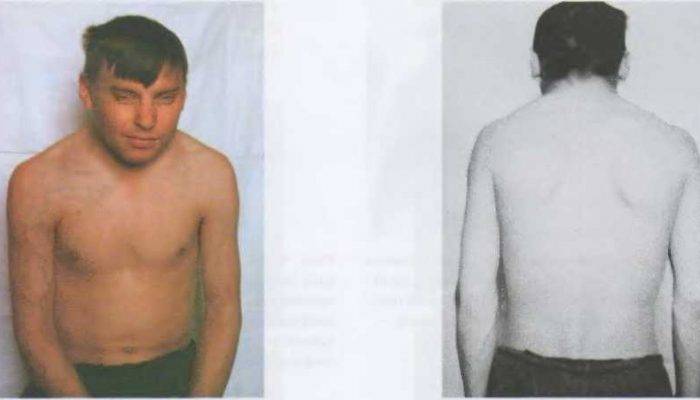
Заметить синдром у крохи может даже неподготовленный человек, она при первом же взгляде бросается в глаза. Возникает ощущение, что шея младенца очень короткая, практически отсутствует, а голова располагается прямо на туловище.
Анатомически все в порядке. Плечи выходят вверх, а шея становится невидимой. Впоследствии это может привести к перенапряжению мышц шейно-затылочного отдела.
От чего может возникнуть синдром короткой шеи у грудничков:
- Врожденные хромосомные болезни, изменения в 8, 5, 12 хромосомах. Дефект в развитии позвоночника эмбриона появляется уже на 8 неделе беременности.
- В 70% случаев аномалия наследуется от родителей, в 20% случаев – от родственников родителей.
- Родовая травма, приведшая к деформации шейного отдела позвоночника, а также спинного мозга.
- Симптом у грудничков может появиться в результате перерастяжения шейных мышц во время прохождения по родовым путям. Мышцы рефлекторно сокращаются, возникает «феномен гармошки». Именно у таких детей появляется значительное напряжение шейно-затылочных мышц.
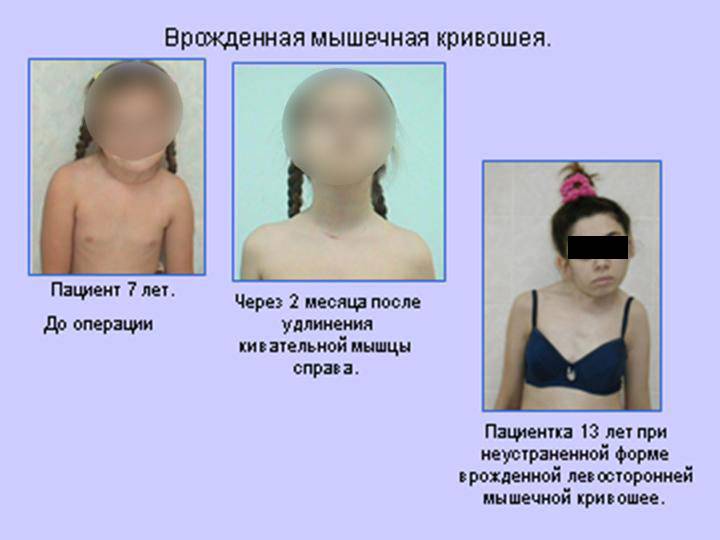
Симптомы кривошеи
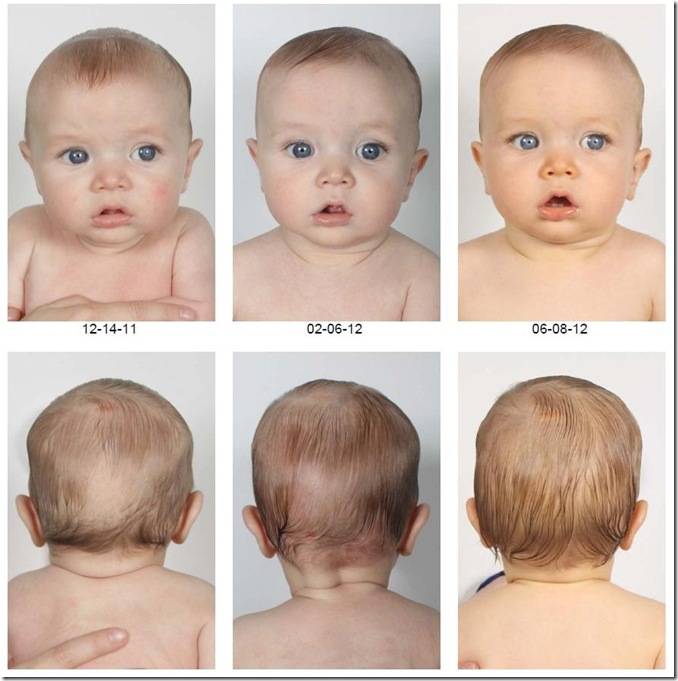
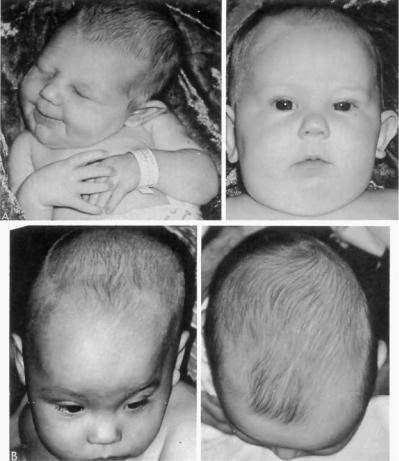
Нетрудно догадаться, что самым явным симптомом кривошеи служит наклон головы к плечу. Другими признаками заболевания являются:
- поворот головы в противоположную от наклона сторону;
- асимметрия лица;
- ограничение движений и поворотов шеи;
- в ряде случаев грудинно-ключично-сосцевидная мышца наглядно увеличена;
- принудительный поворот головы вызывает дискомфорт и боль, малыш активно сопротивляется, начинает плакать.

В процессе жизни, если кривошея не подвергалась лечению, проявляются вторичные признаки болезни. К ним относится нарушение походки, головные боли, сколиоз и др. Иногда заболевание становится причиной косоглазия.
Добавим, что, как правило, врожденная кривошея заметна сразу после того, как малыш появился на свет. Иногда она диагностируется через несколько дней после рождения. Поздняя форма заболевания проявляется ко второй-третьей неделе.
Также бывает, что легкая форма патологии остается незамеченной родителями и педиатром на протяжении 2-4 месяцев.
Осложнения
Синдром Гийена-Барре оказывает влияние на нервы и может вызвать эффект домино на другие системы в организме, такие как дыхание и сердечнососудистая деятельность. Осложнения Синдрома Гийена-Барре включают в себя:
- Нарушение дыхания. Потенциально смертельным осложнением синдрома Гийена-Барре является то, что слабость или паралич может распространяться на мышцы, которые участвуют в акте дыхания. В таких случаях может потребоваться искусственная аппаратная вентиляция легких в условиях стационара.
- Остаточные онемение или другие ощущения. Большинство людей с синдромом Гийена-Барре выздоравливают полностью или отмечают лишь незначительную остаточную слабость или необычные ощущения, такие как онемение или покалывание. Тем не менее, полное восстановление может быть достаточно медленным, часто год или более, у 20 – 30 процентов пациентов отмечается неполное восстановление.
- Сердечнососудистые нарушения. Колебания артериального давления и нарушения сердечного ритма являются частыми побочными эффектами синдрома Гийена-Барре, что требует мониторинга давления и частоты сердечных сокращений.
- Боль. У почти половины пациентов с синдромом Гийена-Барре отмечается наличие невропатической боли, которая достаточно легко снимается анальгетиками.
- Нарушение функции кишечника и мочевого пузыря. Вялая функция кишечника и задержка мочи может быть следствием синдрома Гийена-Барре.
- Тромбоз. Пациенты, которые находятся в неподвижном состоянии из-за синдрома Гийена-Барре, подвергаются повышенному риску развития тромбов. Поэтому пока пациент в состоянии самостоятельно ходить, необходимо принимать препараты для разжижения крови и носить компрессионные чулки.
- Пролежни. Неподвижность увеличивает также риск развития пролежней и поэтому рекомендуется частое репозиционирование, что позволяет минимизировать появление пролежней.
- Рецидив. Почти у 10 процентов пациентов с синдромом Гийена-Барре отмечается рецидив.
Тяжелая, ранняя симптоматика при синдроме Гийена-Барре значительно увеличивает риск серьезных долгосрочных осложнений. В редких случаях возможно наступление смерти от осложнений, таких как респираторный дистресс-синдром и острая сердечно-сосудистая недостаточность.
Симптомы
Выявить миозит шейного отдела у детей порой оказывается достаточно сложно, поскольку сам ребенок ничего не говорит о своем самочувствии, а родителю остается только догадываться о том, что беспокоит его чадо. Часто в такой ситуации даже более взрослые дети не могут толком объяснить, что именно и где болит. В целом клиническая картина болезни такова:
- болевой синдром в области шеи, который может распространяться ниже;
- рост температуры кожных покровов;
- слабость ребенка, некоторые симптомы интоксикации.
Но, кроме того, лечение миозита у детей может понадобиться после проявления некоторых частных симптомов, которые возникают далеко не в каждой ситуации и могут зависеть от того, какие именно мышцы поражены. К таким симптомам причисляют:
- Ограничение подвижности тела ребенка из-за боли.
- Неконтролируемые мышечные сокращения.
- Покраснение кожных покровов и отечность тканей непосредственно над местом воспаления.
Часто первые признаки миозита мышц шеи у ребенка 3 лет проявляются в момент пробуждения, часто малыш начинает капризничать, а родители отмечают его вялость, а попытки перемены положения тела сопровождаются приступами плача. Когда родитель пытается осмотреть малыша, он может отметить уплотнение мышц и болезненность пальпации.