Питание и витамины
Полноценное питание на 7 месяце беременности так же важно, как и на первых трех-четырех. Ребенок по-прежнему получает все питательные вещества, витамины, микро- и макроэлементы из крови матери, поэтому в ежедневном рационе женщины должны присутствовать:
- растительные и животные белки (говядина, мясо птицы, яйца, кисломолочные продукты, бобовые);
- сложные углеводы (злаковые каши, фрукты, овощи, зелень, ягоды);
- ненасыщенные жирные кислоты (растительные масла, орехи).
Проследите, чтобы в каждодневном меню было достаточно балластных веществ: пектина, клетчатки, лигнина.
Главная заслуга этих пищевых компонентов — формирование здорового стула и поддержка регулярной работы кишечника. Для беременных во втором и третьем триместрах это актуально! В каких продуктах есть клетчатка, пектин и лигнин? Самые безопасные для беременных источники этих веществ — тыквенные и сливовый соки, абрикосы (свежие и сушеные), ягоды крыжовника, печеные яблоки, бананы.
ТЕДДИ-клуб отвечает
Как подготовить грудь на седьмой месяц беременности для кормлению малыша?
Каждая мама хочет дать своему малышу всё самое лучшее. Особенно это касается грудного вскармливания: грудное молоко является единственной нормальной, естественной и полноценной пищей для детей до 6-ти месяцев. Готовить грудь к кормлению заранее не нужно. Успех грудного вскармливания зависит не от размера или формы молочных желез или сосков, а в большей степени от желания кормить грудью.
У меня определили тазовое предлежание. Неужели я не могу рассчитывать на естественные роды?
Естественные роды – это всегда то, к чему стоит стремиться. Но бывают ситуации, которые не зависят от нашего желания. Роды в тазовом предлежании всегда нуждаются в большем внимании со стороны врачей, чем роды в головном предлежании. Существуют различные варианты тазового предлежания: ягодичное (полное и неполное) и ножное (может предлежать одна ножка, две ножки или коленка малыша). Точный вид предлежания определит специалист по данным УЗИ. Окончательный диагноз устанавливается в сроке 37 недель, и если тазовое предлежание подтвердится, врач предложит госпитализацию в роддом для уточнения всех нюансов и построения тактики ведения родов.
В большинстве случаев вполне возможны естественные роды и в тазовом предлежании. Как правило, это возможно тогда, когда размеры ребёнка небольшие, таз будущей мамы довольно вместительный, отсутствует обвитие пуповины вокруг шеи, ребенок находится в ягодичном предлежании, его голова согнута и прижатая к груди. Когда же есть несоответствие размеров ребёнка размерам таза матери или другие осложнения, чтобы помочь малышу родиться здоровым, врачи рекомендуют сделать операцию “кесарево сечение”.
Иногда для того, чтобы изменить положение ребёнка, врач может рекомендовать специальные физические упражнения в последние 8 недель беременности. Некоторые из них оказываются весьма полезными и эффективными.
Обследования, которые должна пройти будущая мама на 7-м месяце
Приемы у врача должны сопровождаться сдачей анализов крови и мочи, а также мазком на микрофлору. При необходимости могут быть назначены анализы на уровень сахара и наличие антител. Так врач сможет своевременно назначить лечение. Еще специалист измеряет окружность живота беременной, высоту дна матки, давление и вес. Ультразвуковое исследование проводится только тогда, если у женщины имеются жалобы на самочувствие, это сможет помочь врачу поставить диагноз. Специалист оценит важные показатели развития: размеры плода, степень зрелости плаценты, состояние пуповины и околоплодных вод. Также УЗИ в этот период может однозначно подтвердить пол малыша, поскольку к седьмому месяцу все органы плода сформированы. Дополнительно врач определяет положение ребенка в матке. Если он еще не принял правильное положение вниз головой, то не стоит переживать, он еще успеет подготовиться.
(1
оценок; рейтинг статьи 5.0)
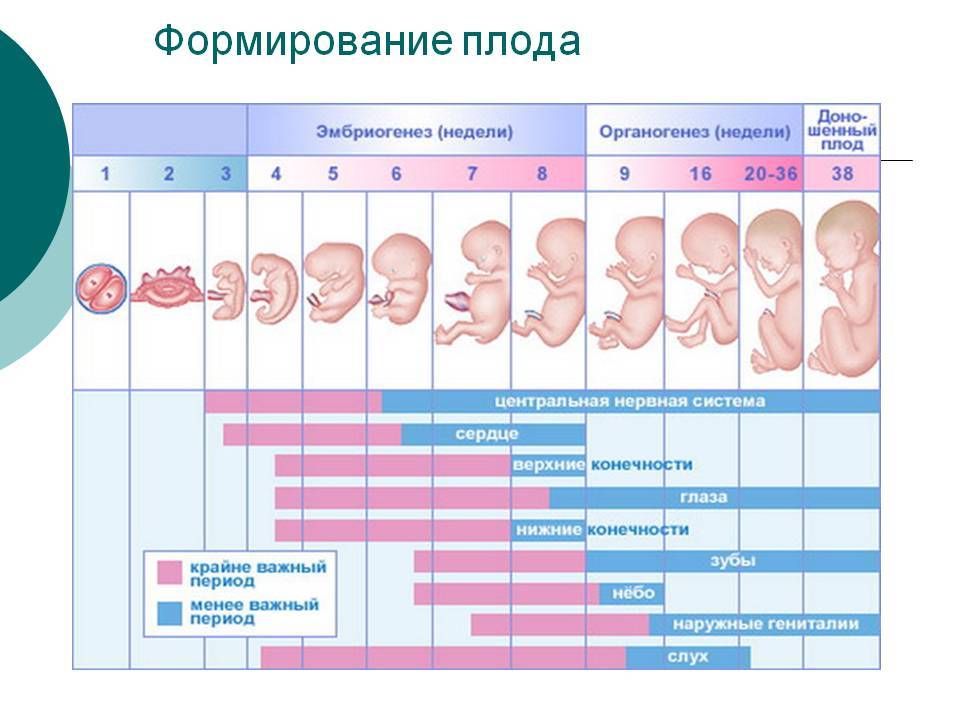
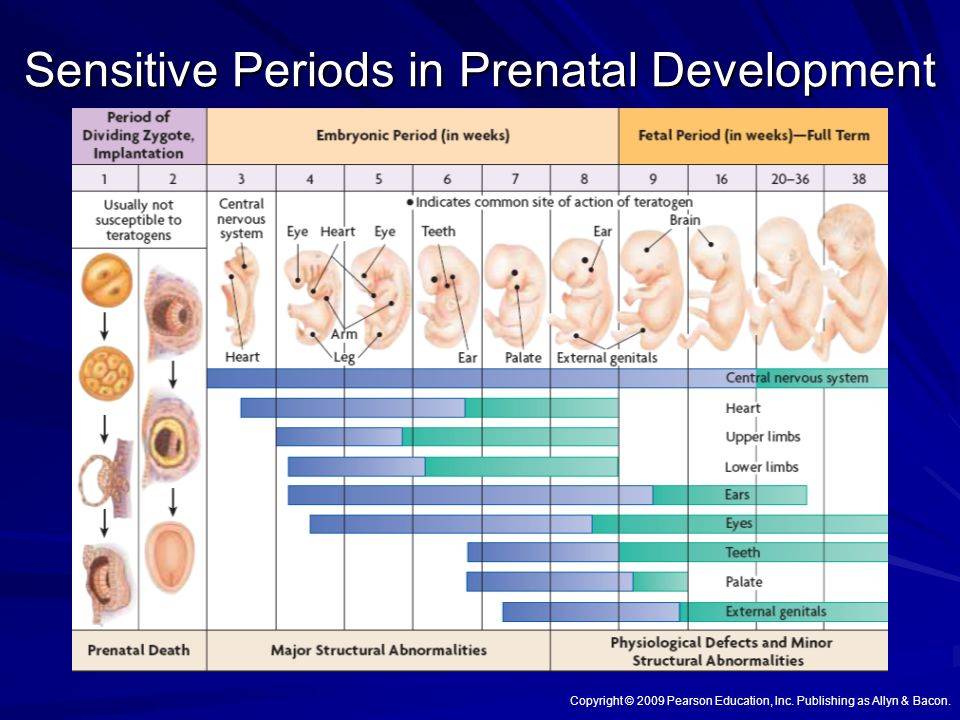
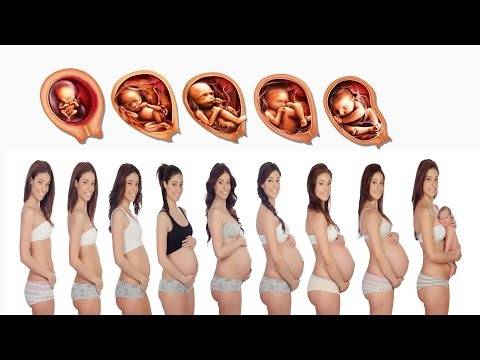
Развитие ребенка на седьмом месяце беременности
В этот период самым важным событием в процессе развития будущего ребенка является налаживание прочных связей мозга с корой надпочечников. Вследствие этого процесса происходит производство тех гормонов, которые крайне необходимы ребенку для нормального развития после его появления на свет. Постепенно развивается гипофиз: с этого времени происходит выработка гормона роста независимо от организма матери.
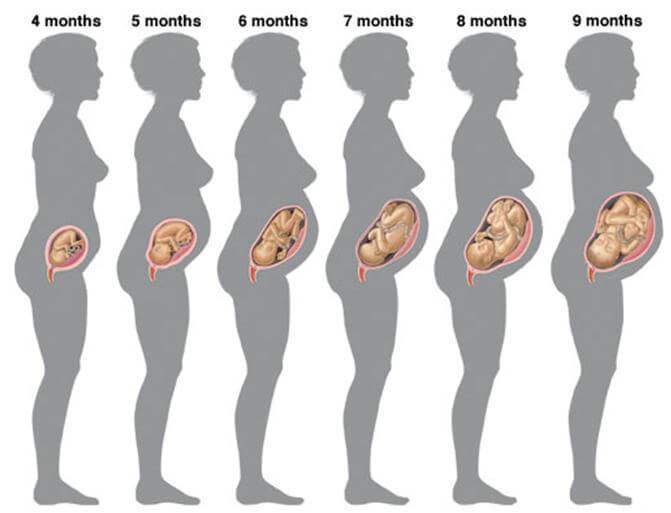
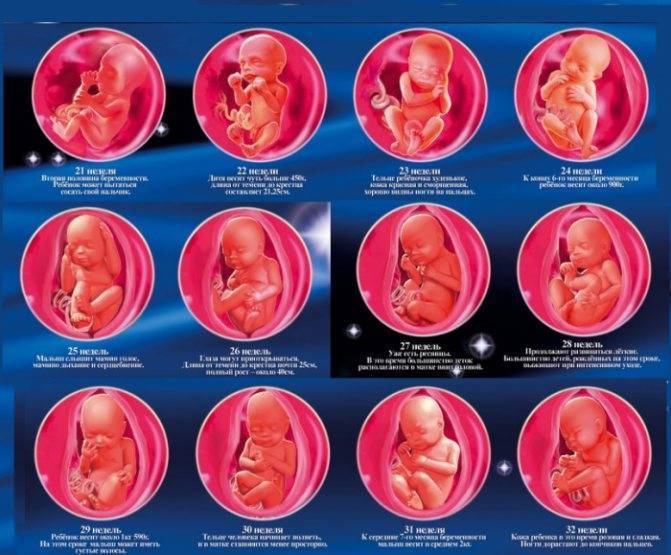
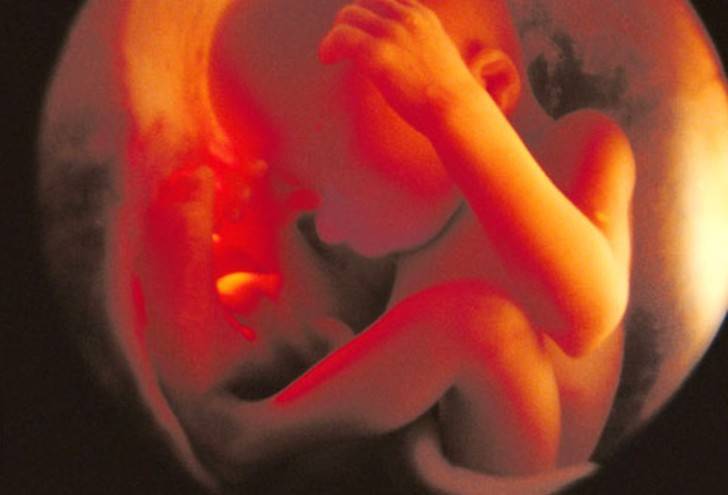
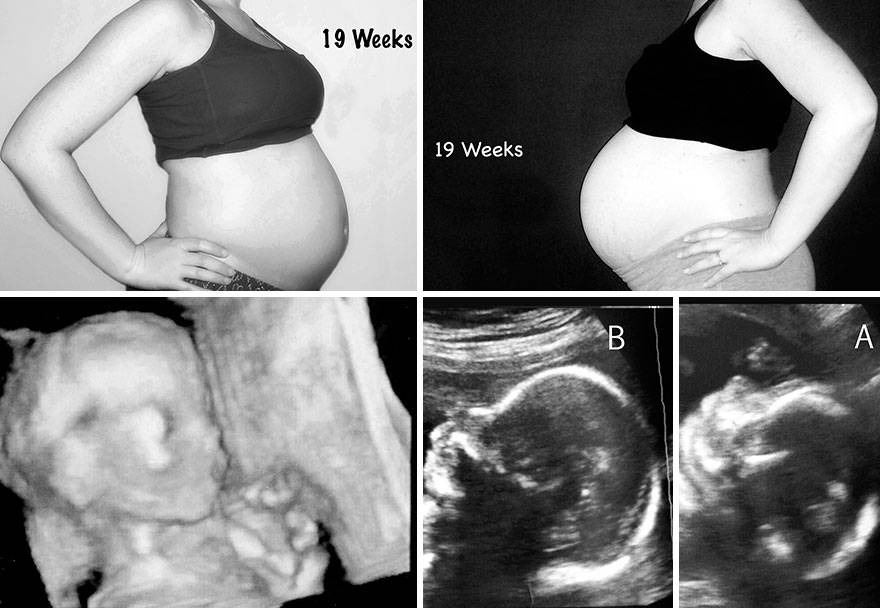
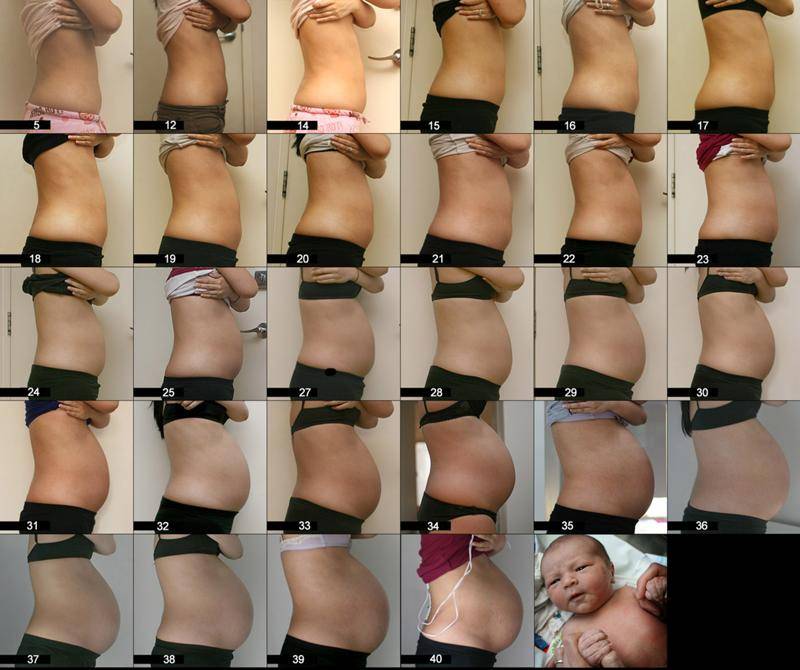
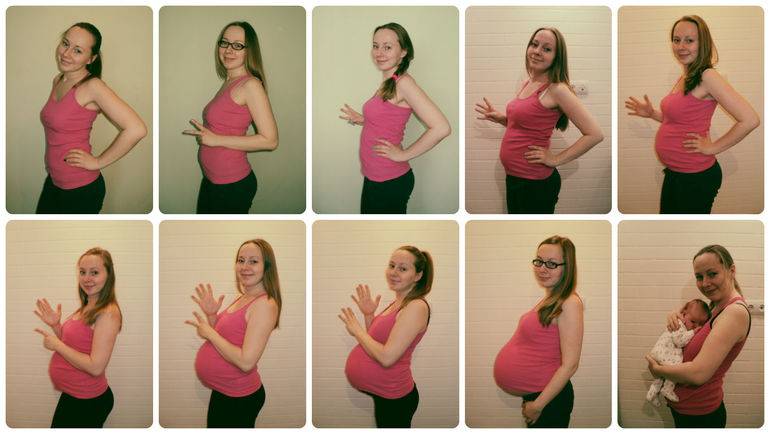
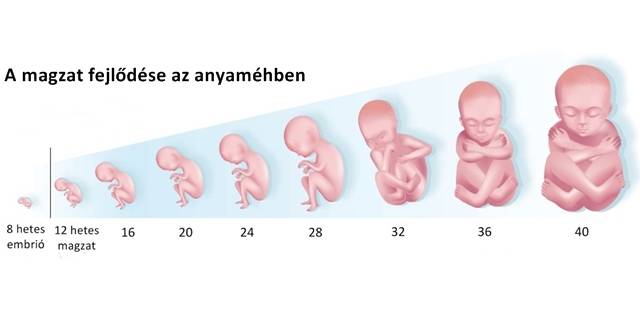
Беременность, 25-26 недель которой уже позади, с каждым днем становится все более заметной для окружающих. Ведь ребенок на данном этапе развития уже полностью занимает полость матки. Правда, положение он еще может менять. Плод до сих пор обильно покрыт пушковыми волосами, у него уже появляются ноготки, просматриваются надбровные дуги. Так как жировой слой ребенка увеличивается с каждым днем, его ранее морщинистая кожа постепенно разглаживается. Ребенок практически полностью сформирован, но все же не все его системы могут полноценно работать. На этом этапе можно говорить только о полном развитии кишечника и желудка. Малыш уже даже различает вкус. Кроме того, он может слышать музыку, реагируя на определенные ее стили позитивно либо негативно. Также ребенок различает звук голоса своих родителей.
В этот месяц плод настолько вырос и развился, что уже может икать. При икоте ребенка беременная женщина ощущает небольшие спазмы в животе. Икота у разных детей возникает с разной частотой. Но беспокоиться даже при слишком продолжительной икоте не стоит, так как ребенку она неудобств не причиняет.
Однако беременность, 28 недель которой завершаются преждевременными родами, далеко не всегда заканчивается благоприятно. Ведь плод на данном этапе развития не может самостоятельно существовать, так как его легкие еще недоразвиты. Но при правильном подходе к выхаживанию малыша и применении для этого современной аппаратуры спасти ребенка иногда удается.
Когда заканчивается 28 неделя беременности плод имеет размер 35 см, а его вес может составлять от 1 кг до 1,3 кг.
Возможные проблемы
На 7-м месяце беременности могут возникнуть осложнения, причины которых не всегда удаётся точно выявить. Они имеют особенность иногда негативно сказываться на развитии плода, приводить к преждевременным родам или значительному ухудшению самочувствия самой мамы. Рассмотрим такие проблемы подробнее:
задержка внутриутробного развития. Этот диагноз способен вызвать панику у беременной женщины, однако он не всегда свидетельствует о патологиях развития. Таким термином специалисты могут обозначать и незначительное отставание в весе и росте плода от принятых на данном сроке норм. Так, при снижении не более чем на 10% этих показателей маме могут быть назначены приём витаминов, полноценное питание, режим сна и отдыха. Задержка внутриутробного развития определяется по результатам УЗИ. Для улучшения питания плода маме могут прописать постельный режим, порекомендовать лечь в стационар, назначить медикаменты: Актовегин, Трентал, Курантил, Инстенон и другие. Задержка может быть также вызвана вредными привычками матери, постоянными стрессами, недостаточным питанием, хроническими заболеваниями, плацентарной недостаточностью. Значительное отставание плода в развитии чаще всего бывает вызвано генетическими нарушениями. Оно устанавливается на более ранних сроках и может быть показанием для искусственного прерывания беременности с согласия женщины;
- преждевременные роды. Рождённые на 7-м месяце малыши имеют все шансы на выживание, если роды проходят в оборудованном перинатальном центре и новорождённому будут оказаны необходимые реанимационные процедуры. Скорее всего, крохе потребуется пребывание в инкубаторе на несколько дней или недель. Признаками начинающихся родов считаются регулярные схватки (чаще 1 раза в 1,5 часа с одинаковым перерывом), отхождение слизистой пробки и околоплодных вод, кровотечение, боль внизу живота. Если излития вод и полного отхождения слизистой пробки не произошло на момент обращения мамы к врачам (имеются только схватки или кровотечение), то медики могут попытаться прекратить родовую деятельность, введя инъекции лекарств, останавливающих сокращения матки. В дальнейшем женщину помещают в стационар и ведут наблюдение за её состоянием вплоть до родов;
гестоз. Это состояние ещё называют поздним токсикозом. Оно свойственно беременным во второй половине периода вынашивания. Главные симптомы гестоза — повышенное артериальное давление, наличие белка в анализе мочи, сильные отёки. При наличии хотя бы двух этих признаков диагностируется гестоз. Это состояние может быть опасным и для мамы, и для малыша — срочно вызывайте скорую. В сложных случаях гестоз может стать причиной инсульта, судорог тела у женщины. Для плода это состояние чревато возникновением гипоксии — кислородного голодания. Лечение гестоза — симптоматическое. При повышенном давлении женщине прописываются препараты для его снижения, при отёках рекомендуются бессолевая диета и ограничение потребления жидкости, при возникновении белка в анализах мочи — препараты, нормализующие деятельность почек и мочевыделительной системы. Также маме посоветуют лечь в стационар, а после нормализации состояния её лечение может проходить амбулаторно;
- предлежание плаценты. В норме плацента располагается в верхней части матки или на её стенке. Если этот орган прикреплён слишком низко, то он перекрывает внутренний зёв шейки матки, что чревато возникновением кровотечения, гипоксии плода, а в худшем случае — преждевременных родов. Это состояние требует постоянного наблюдения врачей, задача которых — продлить беременность как можно дольше и избежать преждевременных родов. На 7-м месяце беременности при постановке такого диагноза полагаются стационарный режим и физический и эмоциональный покой. Назначаются препараты-спазмолитики (Но-шпа), токолитики (Фенотерол). Для улучшения фетоплацентарного кровотока используют инъекции Аскорбиновой кислоты, Пентоксифиллина.
Некоторые особенности периода
В конце 2-го — начале 3-го триместра вас могут беспокоить неприятные ощущения жжения под ложечкой (изжоги). Кислое содержимое желудка забрасывается в нижний отдел пищевода и начинает раздражать нежную слизистую. Почему так происходит?
Пищевод внизу имеет сфинктер — зажим, который легко открывается, когда пища идет в желудок (тогда достаточно давления всего 4 мм рт. ст.). А вот в обратном направлении — из желудка — он ничего не пропустит, выдерживая давление в 80 мм рт. ст. В норме сфинктер плотно закрыт.
У беременных же тонус гладких мышц, в том числе и сфинктера пищевода, значительно снижен за счет расслабляющего действия гормона беременности — прогестерона. А увеличенная к седьмому месяцу матка способствует повышению внутрибрюшного давления, что тоже препятствует плотному закрытию сфинктера.
Как правило, изжога начинается спустя некоторое время после еды, особенно если будущая мама, нарушив режим, поела жирного, острого, выпила черный кофе. Но нередко изжогу вызывают сладкие кисели, черный хлеб, кислые ягоды, фрукты. Это состояние может длиться и несколько минут, и часы, возобновляясь и повторяясь многократно.
Случается, изжога усиливается, когда женщина ложится, поворачивается с боку на бок, причем многие отмечают, что на левом боку она беспокоит чаще. Некоторых изжога застигает ночью, во время сна, и, проснувшись, женщина обычно старается встать, походить по комнате, выпить воды, что-нибудь съесть. Вызывают изжогу или очень усиливают ее наклоны туловища вперед при стирке белья, застегивании сапог. Неприятные ощущения под ложечкой подчас сопровождаются чувством тоски, подавленным настроением, могут появиться отрыжка воздухом и даже боль за грудиной.
При длительной и мучительной изжоге обязательно обратитесь к врачу-терапевту женской консультации или гастроэнтерологу. Это может быть симптомом заболевания пищеварительной системы.
Не переедайте, избегайте наклонных положений, не делайте ничего, что напрягало бы брюшной пресс, не носите тугих поясов.
Ешьте почаще (5-6 раз в день), небольшими порциями. Полезны продукты, обладающие щелочными свойствами, так называемые пищевые антациды: сливки, сметана, творог, яйца всмятку, паровые омлеты, отварное нежирное мясо (рыба, птица), сливочное и растительное масло, белый (лучше вчерашний) хлеб.
Овощи отваривайте, а при упорной изжоге — еще и протирайте, делайте пюре. Яблоки и другие фрукты лучше запекать. Включайте в рацион свеклу, распаренный чернослив, чтобы не допустить запоров — любое натужи-вание приводит к повышению внутрибрюшного давления. Совершенно исключите жирные сорта мяса и рыбы, тугоплавкие животные жиры (бараний, гусиный), острые соусы и приправы, кислые ягоды и фрукты, а также их соки, овощи с грубой клетчаткой (белокочанную капусту, редис, редьку, репчатый лук), черный хлеб, шоколад, газированные и шипучие напитки, горячий чай, кофе.
После еды полезно постоять, посидеть, но не ложиться — пища быстрее покинет желудок. Ужин делайте легким, без мясных блюд, и до самого сна в течение 3-4 часов больше не ешьте. Спите с высоко приподнятым изголовьем.
Для купирования изжоги будущей маме идеально подходят препараты с общим названием «невсасывающиеся антациды», нейтрализующие и адсорбирующие соляную кислоту в желудке. Сами они при этом не всасываются. Это, например, альфогель, маалокс.
Не следует принимать от изжоги пищевую соду. Наступившее облегчение непродолжительно, т. к. при взаимодействии с желудочным соком сода образует углекислоту, обладающую выраженным сокогонным действием: происходит выделение дополнительной порции соляной кислоты и вскоре изжога возобновляется с новой силой.
Для беременных прием соды нецелесообразен вдвойне. Ведь пищевая сода — это бикарбонат натрия, а избыток натрия приводит к появлению или усилению отеков, и без того нередких во второй половине беременности.
Тесты, которые вы должны пройти на 9 месяце беременности
38-39 недель беременности – ответственный период. Женщина готовится к родам, поэтому должна тщательно следить за здоровьем. В этот период нужно пройти следующие тесты:
- анализ мочи;
- измерение давления, массы тела;
- рН вагинальной секреции;
- измерение частоты сердечных сокращений плода;
- акушерское обследование (нижняя часть матки);
- оценка подвижности плода.
После 40 недель беременности нужно:
- сдать анализ мочи;
- пройти ультразвуковое исследование, акушерское обследование (высота нижней части матки);
- измерить давление, массу тела;
- пройти оценку подвижности плода, частоты сердечных сокращений плода;
- сделать КТГ,
- сдать на анализ рН вагинальный секрет.
Ребенок
Количество воды вокруг плода уменьшается, также у ребенка остается очень мало места для движений. Меняется внешний вид кожи.
Приблизительно в 36-37 недель полностью развиваются легкие, поэтому отныне ребенку не грозят проблемы с дыханием после родов. В кишечнике накапливается меконий, который будет выделяться после родов в первые дни жизни. Так организм готовится принимать пищу.
ЗАПИСЬ НА ПРИЕМ
Клиника абортов и контрацепции в Санкт-Петербурге — отделение медицинского гинекологического объединения «Диана»
Запишитесь на прием, анализы или УЗИ через контактную форму или по т. +8 (812) 62-962-77. Мы работаем без выходных с 09:00 до 21:00.
Мы находимся в Красногвардейском районе, рядом со станциями метро «Новочеркасская», «Площадь Александра Невского» и «Ладожская».
Стоимость медикаментозного аборта в нашей клинике 3300 руб. В стоимость входят все таблетки, осмотр гинеколога и УЗИ для определения сроков беременности.
Особенности течения ЭКО- и многоплодной беременности
На 7-м месяце существенных отличий в ведении женщины, забеременевшей при помощи ЭКО, нет. Она с такой же периодичностью посещает гинеколога, сдаёт те же анализы.
Многоплодная беременность в целом протекает так же, как и одноплодная. Отличия касаются веса плодов и более высокого риска развития осложнений. При двуплодной беременности масса каждого плода на 7-м месяце составляет 1000–1100 грамм. Если плодов три и более, они весят около 900 грамм каждый. В декрет беременная уходит на сроке 28 недель — на две недели раньше, чем при одноплодной беременности. Врач назначает дополнительное УЗИ на сроке 30–32 недели беременности.
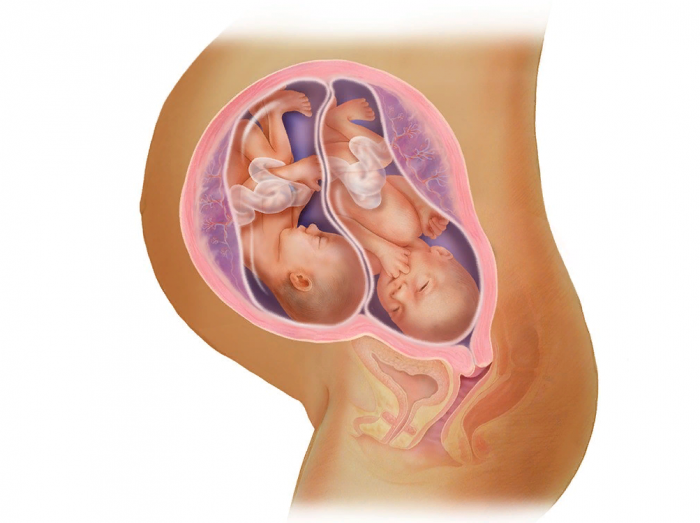
На седьмом месяце живот с двойней будет значительно больше, чем при одноплодной беременности, а вес каждого ребёнка — меньше
Что разрешено и что запрещено?
На седьмом месяце женщине важно особое внимание уделить профилактике преждевременных родов. Запрещено:
Запрещено:
- нервничать, пребывать в длительном стрессе;
- поднимать тяжести и изводить себя тренировками в спортзале;
- испытывать на себе сильные вибрации;
- прыжки;
- алкоголь (даже шампанское, даже в незначительном количестве).


Теперь о том, что разрешено, но с ограничениями.
- Секс не запрещен, если у женщины нет патологий текущей беременности, если врач не возражает против активной интимной жизни своей пациентки. Половая жизнь потребует внимательного и тактичного отношения со стороны партнера – позы должны быть деликатными, давить на живот нельзя. Оргазм способствует улучшению эмоционального состояния женщины, а также готовит мускулатуру матки к родам. Но всего должно быть в меру. Известны случаи, когда оргазм приводил к преждевременным родам.
- Лечение. Женщине можно лечить зубы, если такая необходимость есть. Любое лечение должно быть согласовано с акушером-гинекологом, поскольку на этом сроке уже не так опасны для малыша простуда, ангина, грипп, ветрянка и герпес, как самовольное лечение медикаментами и народными средствами.
- Путешествия. Перелет на 7 месяце разрешается, но только в том случае, если у женщин нет патологий беременности, гипертонии. Летать в экзотические страны не рекомендуется, поскольку акклиматизация может потребовать слишком много сил от женского организма. Некоторые авиакомпании с этого срока перед допуском пассажирки «в положении» в самолет просят показать справку, заверенную печатью врача, о том, что доктор не возражает против перелета и не считает это опасным. При покупке билета уточните этот вопрос у представителя компании-перевозчика.
- Красить волосы и наращивать ногти можно, но только с применением максимально безопасных составов.
- Вызывать «Скорую помощь» на 7 месяце беременности нужно в тех случаях, когда открылось кровотечение, появились водянистые выделения (воды), развились регулярные схватки (живот становится плотный через определенные промежутки времени, которые становятся все короче).
- Постарайтесь избегать травм и падений. Если такое произошло, незамедлительно обратитесь к врачу, чтобы убедиться, что с ребенком все хорошо.


Наглядно увидеть развитие малыша на седьмом месяце беременности можно в этом видео.
Третий месяц беременности
Мама. Проблемы со здоровьем все еще сохраняются. В их числе: усталость, тошнота, сонливость, частое мочеиспускание, запор или изжога. В конце месяца, наряду с медленным снижением тошноты, наблюдается увеличение аппетита.
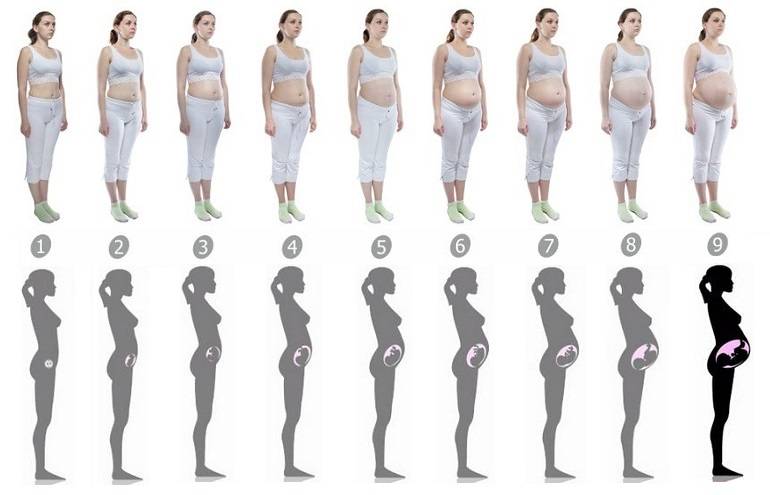
Также в это время, может быть заметен животик, поэтому пришло время менять гардероб. Брюки становятся малы и туги в талии и в бедрах.
Некоторые женщины в это время испытывают головные боли и головокружение, переменчивое настроение и раздражительность. Волосы становятся сильными, блестящими и здоровыми.
Тесты, которые вы должны сделать в этом месяце:
- 9-10 недель беременности: группа крови и резус, анализ на иммунные антитела (анти резус), общий анализ крови, цитология, анализ мочи, уровень сахара в крови натощак, WR (тест Вассермана), антитела к краснухе, антитела к токсоплазмозу, стоматологическая консультация, антитела к ВИЧ, измерение давление, индекс массы тела (ИМТ), масса тела, обследование молочной железы, оценка рН вагинального секрета, внутреннее гинекологическое исследование;
- 11-14 недель беременности: анализ мочи, ультразвуковое исследование плода, измерение давления, массы тела, оценка рН вагинального секрета, внутреннее гинекологическое обследование, тест PAPP-A и тройной ХГЧ.
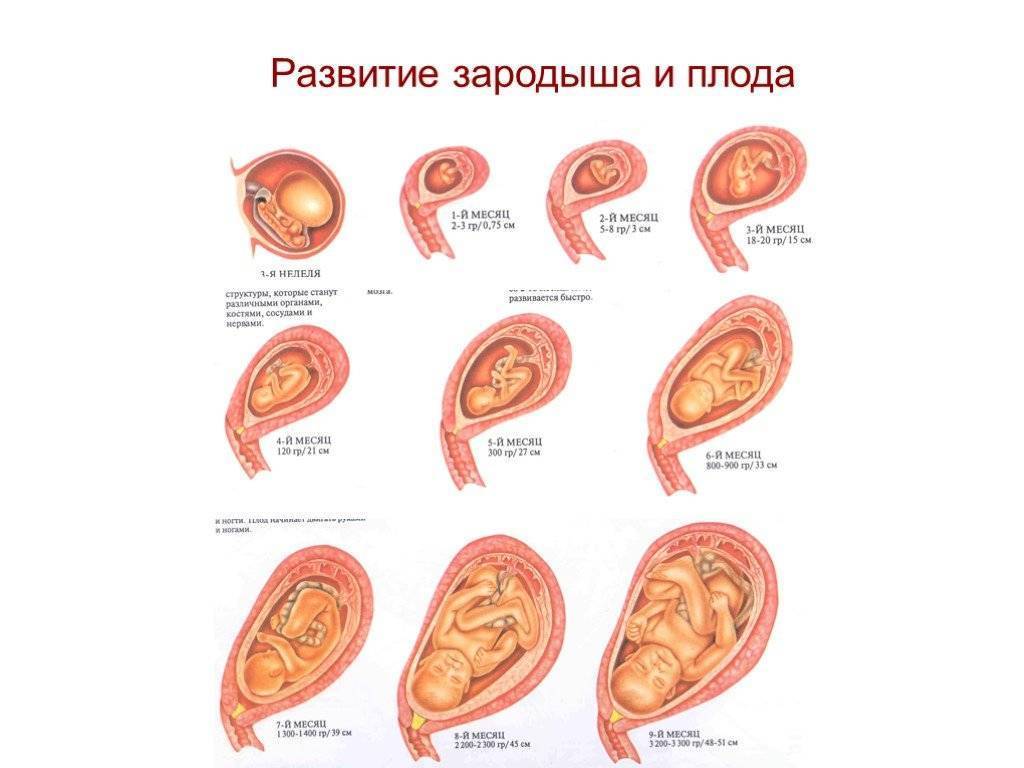
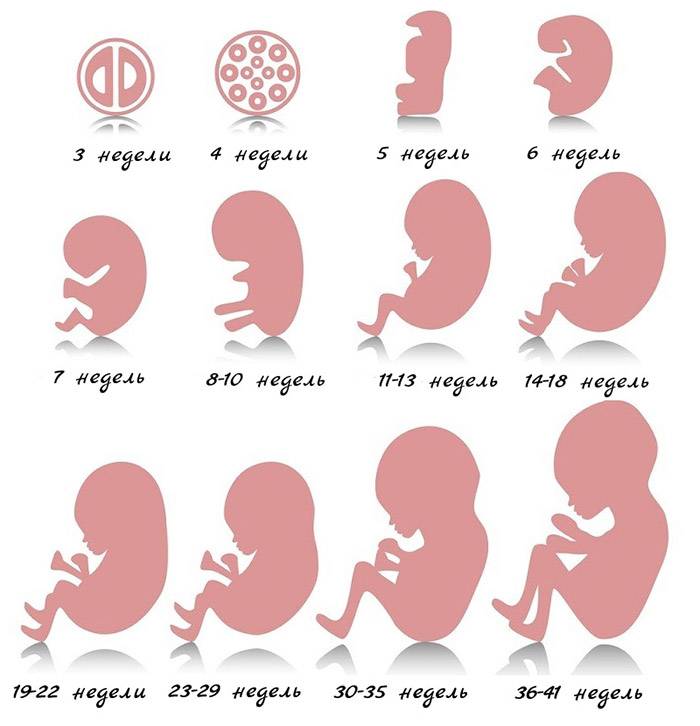
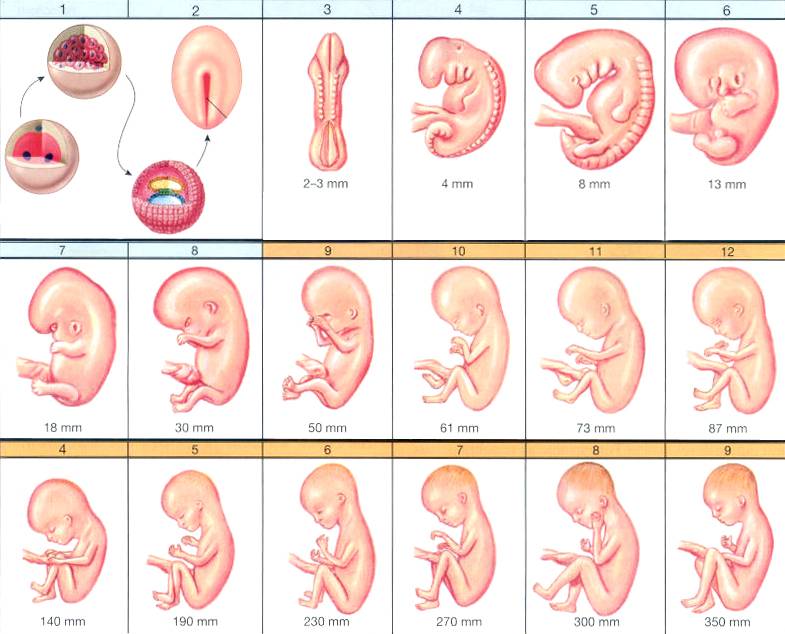
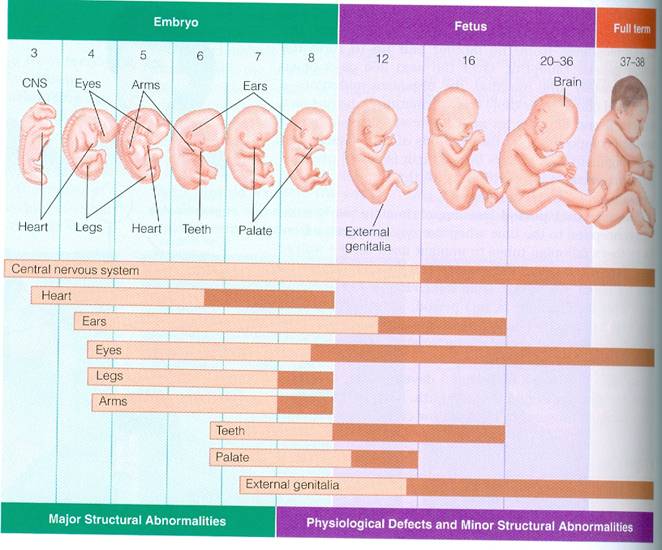
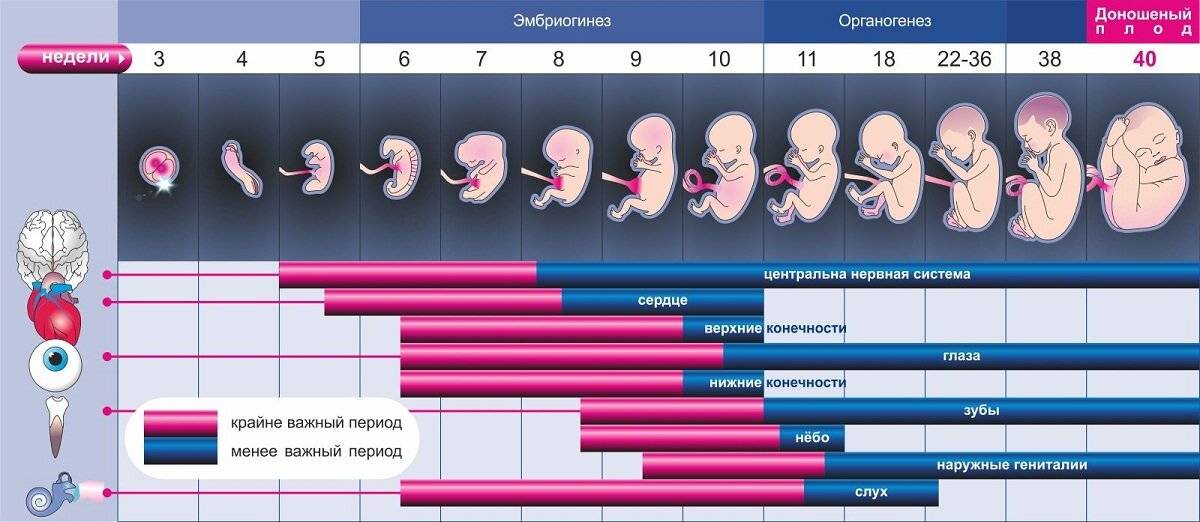
Ребенок. В конце этого месяца завершается органогенез, что означает, что период формирования органов закончился правильно. Следующим этапом развития плода является улучшение и рост. Тело плода вытягивается, конечности становятся длиннее.
Голова по отношению к туловищу постепенно поднимается. Щеки, губы и нос проясняются. Глаза меняют положение к передней части головы, уши немного поднимаются. Кожа плода покрыта ворсом, появляются ногтевые зачатки.
Костный мозг начинает производить клетки крови, желчный пузырь – желчь, поджелудочная железа – инсулин, гипофиз – гормон роста и почки – мочу. Начинается гормональная активность – под влиянием гормонов развивается мозг ребенка. У девочек развиваются нейрогормональные связи, отвечающие за правильное функционирование полового цикла. Появляются вкусовые рецепторы.
Ребенок начинает тренировать движения. Хотя мать еще не чувствует этого, ребенок машет руками и ногами, поворачивает голову, сжимает и разжимает кулаки. Также происходят дыхательные движения.
В конце третьего месяца беременности ребенок весит около 30-40 г и имеет размеры около 9 см.
Ощущения будущей мамы
Из-за растущей матки, растяжения удерживающих ее мышечных связок вы можете испытывать болевые ощущения внизу живота. Уменьшить дискомфорт возможно при помощи спазмолитиков и магния. Проконсультируйтесь со специалистом перед приемом препаратов. Если же низ живота тянет сильно и нестерпимо, срочно обратитесь за помощью в стационар. Это один из признаков угрозы прерывания беременности.
На 4 месяце вы можете заметить, как усилилось потоотделение, увеличилось количество вагинальных выделений. Это связано с возросшим объемом циркулирующей крови и жидкости в организме.
Некоторые беременные жалуются на повышенную кровоточивость десен и носовые кровотечения на этом сроке. Кровеносные сосуды не выдерживают избыточной нагрузки, и мелкие капилляры лопаются. Сообщите об этих симптомах своему гинекологу. Он порекомендует терапию, направленную на укрепление стенок кровеносных сосудов.
В конце 4 месяца беременности вы впервые можете почувствовать шевеления плода. Особенно если вы ждете первенца, и у вас худощавое телосложение. Запомните, на какой неделе это произошло: эти сведения вносятся в обменную карту.
Возможные осложнения
Двадцатая неделя беременности – относительно спокойное время для здоровья матери. Но и на этом сроке могут развиваться патологии, заметно усложняющие течение гестации.
Истмико-цервикальная недостаточность
Такой диагноз ставится, если по данным УЗИ на сроке 16-24 недель беременности длина шейки матки составляет менее 25 мм. Это состояние опасно тем, что провоцирует выкидыш или преждевременные роды. Возникает в результате хирургической травмы или врожденных генетических заболеваний. При короткой шейке матки эффективна гормональная терапия, ношение пессария, наложение швов.
Предлежание плаценты
В норме плацента обычно располагается по задней стенке матки или в области дна, иногда – на передней стенке. Здесь она получает лучшее кровоснабжение и защищена от случайных травм. О предлежании говорят, если плацента находится в нижних отделах матки и частично или полностью закрывает область внутреннего зева. Бывает также и низкая плацентация, когда плацента не перекрывает зев, но располагается ниже, чем должно быть в норме.
Такое осложнение встречается всего в 1% случаев и обычно развивается на фоне воспалений эндометрия после оперативных вмешательств, многократных сложных родов, миомы матки.
Поздний токсикоз, или гестоз
Возникает после 20 недели беременности. Его симптомы – это отечность, повышение артериального давления и наличие белка в моче. Состояние считается опасным и требует лечения в стационаре. Чтобы предупредить его развитие, не пропускайте плановые приемы у гинеколога, вовремя сдавайте анализ мочи, контролируйте самостоятельно давление.
Что можно и что нельзя
Прием любых медикаментов во время вынашивания возможен только после консультации специалиста. Потому что даже привычные препараты против температуры и ОРВИ могут быть опасны для беременных.
Традиционно считается, что интимная близость не противопоказана при нормально протекающей беременности. Однако на поздних сроках многие специалисты считают необходимым отказаться от секса, так как он повышает риск инфицирования, особенно если отошла слизистая пробка.
Особенности рациона
Продолжайте следить за весом и не допускайте прибавки более 500-600 граммов в неделю. Стоит, как и прежде, воздерживаться от алкоголя, избыточного количества мучного, сладкого и жирного.
Обязательно включайте в рацион молочные продукты и другие источники кальция. Костная система малыша укрепляется и требует большого количества этого микроэлемента ежедневно. Его недостаток – одна из причин, почему крошатся зубы у беременной.
Пора к врачу
С третьего триместра на прием к гинекологу нужно ходить каждые две недели. «Во время визита врач направит вас сдать общий анализ крови, мочи, пройти повторное обследование на опасные инфекции (сифилис, ВИЧ, гепатиты), а также отправит на очередную консультацию к терапевту и офтальмологу (особенно если у мамы имеются проблемы со зрением)», — рассказывает Валерий Якуба. Кроме того, лечащий врач может направить на дополнительные анализы — определение уровня сахара, биохимический и на свертываемость крови. Для будущих мам с первой группой крови или отрицательным резус-фактором также будут назначены дополнительные исследования — на антитела, что, в частности, укажет, есть ли риск иммунологической реакции крови мамы по отношению к крови ребенка.
Во время обследования в кабинете гинеколога врач определит и положение плода. Обычно к 28-й неделе малыш уже занимает свою исходную предродовую позицию — головкой вниз. И если ваш ребенок все еще находится в ягодичном предлежании и не собирается переворачиваться, возможно, врач порекомендует вам выполнять специальную гимнастику, которая поможет ему занять правильную позицию.