Фарматека №11 (324) / 2016
Оглавление номера
Опыт применения противорвотных препаратов при острых гастроэнтеритах у детей
9 сентября 2016
ФГАУ «Научный центр здоровья детей» Минздрава РФ, Москва
Представлены результаты применения противорвотных препаратов группы сильнодействующих селективных антагонистов серотонинергических 5-НТ3-рецепторов при ротавирусной инфекции у детей. Полученные данные показали пользу применения противорвотных препаратов данной группы в виде снижения потребности во внутривенной регидратации для детей с острым ротавирусным гастроэнтеритом. Ондансетрон – безопасный и эффективный противорвотный препарат, который может применяться с возраста 1 месяц. Сокращение необходимости во внутривенной регидратации после приема ондансетрона укорачивает длительность госпитализации и тем самым уменьшает стоимость лечения в целом.
Введение
Рвота (и тошнота – субъективное ощущение «боли в желудке», предшествующее рвоте) – один из защитных рефлексов организма, который проявляется насильственным ретроградным изгнанием содержимого желудка через рот. Данные симптомы являются частым проявлением кишечных инфекций. В то же время следует помнить, что возникновение рвоты в комплексе с другими симптомами может говорить о течении определенного заболевания, не всегда связанного с желудочно-кишечным трактом. Рвота служит косвенной причиной большого числа госпитализаций, особенно детей раннего возраста . По данным когортного исследования в США (2004), около 3% обращений в отделение неотложной помощи происходит по причине рвоты, при этом 75% этих визитов среди детей младше 15 лет .
Наиболее частой причиной рвоты у детей являются острые гастроэнтериты (ОГЭ), которые также ассоциируются с болью в животе, диареей и лихорадкой . Это, как правило, самоограниченные инфекции – чаще вирусной этиологии, такой как рота- или норовирус . Рвота встречается в 77% случаев ротавирусной инфекции – РВИ .
Однократная рвота может не иметь последствий. Многократная же в совокупности с диареей может стать причиной быстрого развития обезвоживания и электролитных нарушений. С потерей воды связана и потеря минералов, например натрия, что может приводить к серьезным последствиям, в т.ч. таким, как отек головного мозга. При наличии дисфагии рвота может стать причиной аспирации, а в некоторых случаях и асфиксии. Невозможность восполнения потерь с помощью пероральной регидратации по причине рвоты может приводить к необходимости внутривенной регидратации и госпитализации.
Патогенез синдрома рвоты достаточно сложен. Он контролируется серотонинергическими, дофаминергическими, гистаминовыми и мускариновыми рецепторами. По этой причине и механизм действия многочисленных противорвотных средств (ПРС) различен. Есть антагонисты серотониновых (ондансетрон), гистаминовых (прометазин), дофаминовых (метоклопрамид и триметобензамид) рецепторов . В российских стандартах специализированной медицинской помощи детям (МЗ РФ, 2012) со среднетяжелыми и тяжелыми формами острой кишечной инфекции в качестве антиэметиков рекомендовано два препарата: домперидон и метоклопрамид. По нашим данным, их введение не прекращает серийную рвоту, наблюдаемую при РВИ. Помимо этого метоклопромид обладает редкими побочными эффектами, такими как сонливость, экстрапирамидные реакции, галлюцинации, судороги и злокачественный нейролептический синдром.
Для подавления рвоты на фоне цитостатической, химио- и радиотерапии в отношении пациентов с онкологией применяются препараты группы сильнодействующих селективных антагонистов серотонинергических рецепторов 5-НТ3 (ондансетрон, трописетрон). Ондансетрон безопасен и эффективен в предотвращении и химиотерапии- , и радиационно-индуцированных тошноты и рвоты, а также рвоты у пациентов в послеоперационном периоде. При использовании данных препаратов в этих клинических случаях существует очень низкий риск серьезных побочных эффектов .
Опубликованы результаты мета-анализа 11 статей, в которых оценивалась эффективность ондансетрона, домперидона, триметобензамида, пириламина фенобарбитала, метоклопрамида, дексаметазона и прометазина . Исследователи пришли к выводу, что ондансетрон – единственный ПРС с доказанной эффективностью для снижения частоты рвоты при гастроэнтерите. Другие ПРС не продемонстриров…
Т.В. Вильчанская, М.Д. Бакрадзе, В.К. Таточенко
Качество + количество = залог успешного лечения
Таким образом, длительное повышение температуры – повод для обращения к врачу. Для того чтобы выполнить обследование в максимально короткие сроки с предельно информативным результатом, есть смысл обращаться в многопрофильные медицинские учреждения, каким и является ЦЭЛТ. Сочетание комплексного подхода к проблеме и высокого профессионального уровня специалистов в конкретных областях дает возможность лечащему врачу быть гибким в выборе средств. Если надо, одномоментно, без всякой бюрократии, для решения сложной “пограничной” задачи собираются медики самых разных специальностей. Но если надо – буквально в следующую минуту можно “переключить” эту задачу на “узкого” специалиста.
В лечебно-диагностическом отделении за 2-3 дня можно провести как рутинные исследования, такие как клинические анализы крови и мочи, биохимическое исследование крови, ультразвуковую и рентгенологическую диагностику различных органов, эндоскопические исследования желудочно-кишечного тракта (эзофагогастродуадено- и ), так и специальные исследования по показаниям (анализы крови на различные инфекции, гормоны, специфические онкомаркеры, иммунологические исследования, ревмапробы, посевы крови и мочи, , лапароскопическую диагностику и др.). Все консультации проводят грамотные узкопрофильные специалисты, способные правильно интерпретировать результаты исследований и либо исключить ту или иную патологию, либо назначить эффективное лечение. Но главное преимущество такого подхода заключается в участии терапевта, объединяющего, суммирующего всю приходящую к нему информацию о назначенном лечении и выбирающего оптимальную тактику борьбы с недугом.
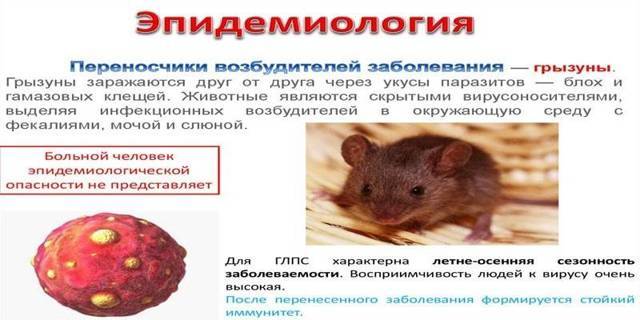
Геморрагическая лихорадка
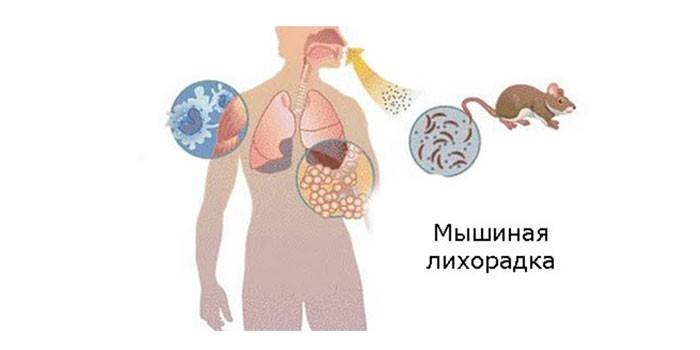
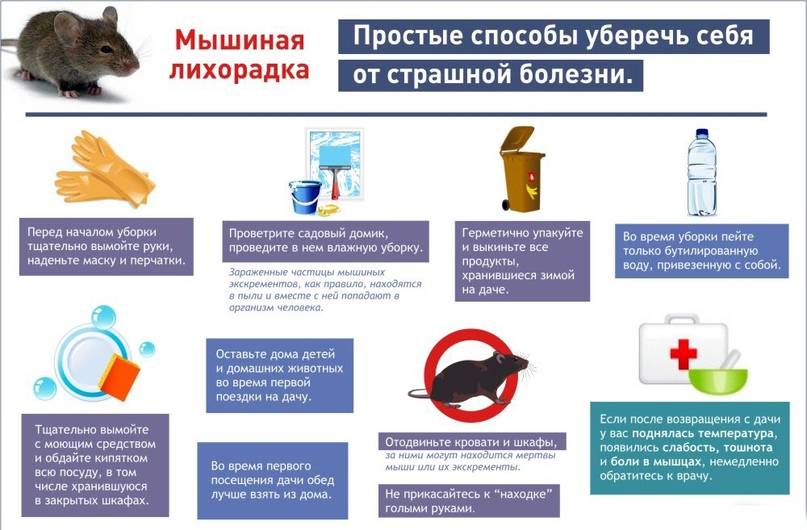
Мышиная лихорадка – так в народе из-за главного переносчика вируса-возбудителя называют это тяжелое заболевание, которое официально именуется «геморрагической лихорадкой с почечным синдромом (ГЛПС)».
Как вы уже поняли – переносят болезнь мышевидные грызуны (в основном лесные и полевые), вернее заболевание передается воздушно-пылевым путем или с грязными руками во время еды в местах, где на поверхности много экскрементов инфицированных мышей или крыс («на природе», в редко посещаемых дачных помещениях и т.п.).
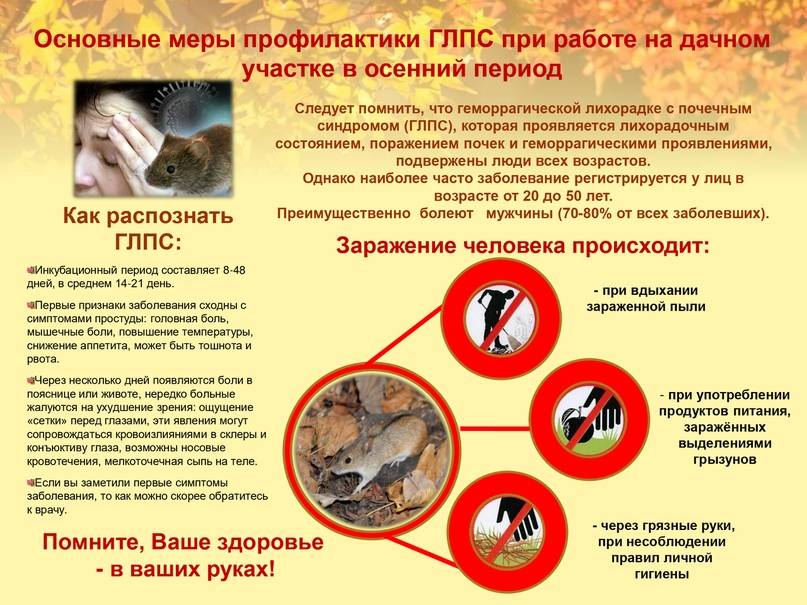
Чаще всего ГЛПС подвержены летом туристы и сельские жители. Установлено также, что мужчины переносят заболевание тяжелее женщин, также в группе риска люди с пониженным иммунитетом.
Болезнь опасна тем, что первые признаки напоминают остро протекающее ОРЗ, поэтому многие пускают течение ГЛПС на самотек. Начинается она внезапно – резко повышается температура до 38-40 градусов, сильно болит голова, появляется озноб. На 3-4-й день может появиться сыпь на коже в виде мелких кровоизлияний. Возникают кровотечения из десен и носа. Из-за поражения почек появляются боли в пояснице и животе, рвота, не связанная с приемом пищи. Если вовремя не начать лечение, недуг так сильно ударит по почкам, что даже может привести к летальному исходу. Летальность при заражении более опасной формой вируса и отсутствии лечения может достигать 20%.
Профилактические меры
Соблюдение чистоты позволит избежать появления вредных грызунов в квартире. Поэтому не стоит лениться наводить чистоту в помещении.
Чтобы не завелись крысы под полом, необходимо выполнять элементарные профилактические меры:
- регулярно избавляться от мусора в квартире;
- не допускать наличия остатков еды на полу;
- незамедлительно выкидывать испорченные продукты питания;
- мыть посуду после каждого приема пищи.
Также всегда стоит помнить, что крысиные особи прекрасно себя чувствуют около мусорных баков и в подвалах жилых зданий, поскольку там находится большое количество испорченных продуктов, а неприятный запах их манит.
Маленькие серые мышки выглядят очень мило. Но…!!! Они – источник инфекции и очень часто являются носителями многих болезней, которые для человека могут быть опасными, а нередко и несовместимыми с жизнью. Высокая температура, сильная головная боль, сбивчивое дыхание, вялость или спутанность сознания, быстро распространяющаяся сыпь, резкие боли в поясничной и почечной зонах – явные симптомы мышиной лихорадки у взрослых.
Согласно аналитическим сведениям Центра контроля и профилактики заболеваний, ряд инфекционных заболеваний передается людям именно от грызунов (полевых мышей, крыс, белок). Взрослые переносят течение заболевания гораздо тяжелее, чем дети. Для их организма свойственно появление обширной симптоматики и развитие различных осложнений, в то время, как иногда может протекать лишь напоминая простуду. Наиболее подвержены заражению мужчины возрастом 16-50 лет.
Неверная или поздняя диагностика, неправильно подобранное лечение или его отсутствие могут спровоцировать летальный исход. Хотя лекарства от самого вируса пока не существует, но поддерживающая терапия дает возможность легче перенести заболевание.
Мышиная лихорадка – природно-очаговое редкое инфекционное заболевание с острым течением (лихорадка геморрагическая, сопровождающаяся почечным, легочным или сердечным синдромом), где резервуар возбудителя – животное (класс грызуны).
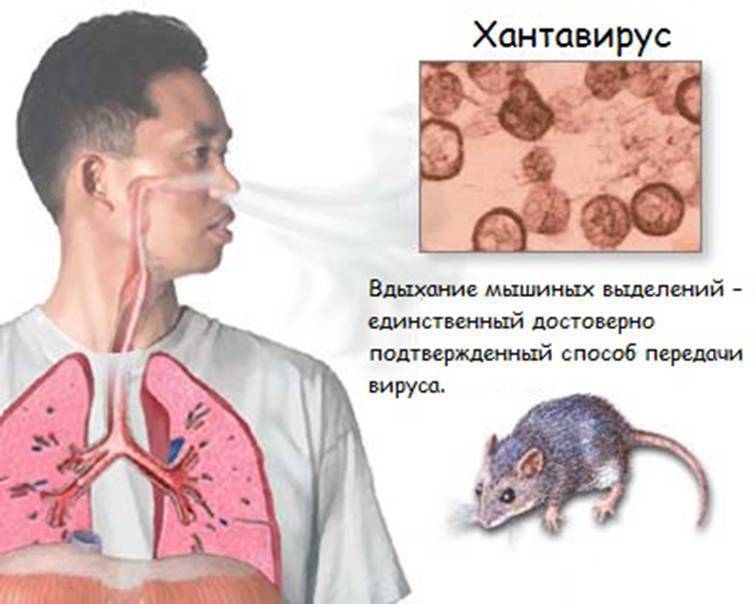
Возбудитель заболевания: Хантавирус (Hantavirus), имеющие разные штаммы.
Зоны поражения: мелкие сосуды, почечный аппарат, легкие, сердце.
География: в Евразии распространена разновидность вируса, которая вызывает почечный синдром, т.е. поражает почки. При этом заболевание носит медицинское название (ГЛПС), приводящая к смертности в 10% случаев. Преимущественно в Скандинавских странах встречается Эпидемическая нефропатия (ЭН), которая является одним из типов ГЛПС, но смертность при ней в разы ниже.
Инфицированные грызун является переносчиком инфекции в течении двух лет. И предполагается, что лишь некоторые виды вируса могут убить и их. В остальных же случаях серьезной опасности вирус для грызуна не представляет.
Геморрагическая лихорадка с почечным синдромом – более редкая разновидность мышиной лихорадки, которой болеют преимущественно в Америке. Но к летальному исходу, согласно статистики, она приводит в примерно в 7 раз чаще (76%).
Демография:заболеть может каждый, но большим шансам подвержены мужчины в возрасте 16-50.
Инкубационный период в среднем насчитывает 12-15 дней, но индивидуальная переносимость взрослого, а также состояние иммунной системы и предрасположенность к сопротивлению, может увеличивать инкубационный срок от до 8 недель.
Тяжесть заболевания:варьирует в зависимости от вируса, вызывающего заболевание. Инфекции, вызванные вирусам Hantaan и Dobrava, как правило, вызывают тяжелые симптомы, в то время как Saaremaa и Puumala более легко переносятся. Полное восстановление может занять несколько недель или месяцев.
Так как у нас обычно встречается мышиная лихорадка, сопровождающаяся почечным синдромом, то речь в статье будет идти преимущественно о ней.
Профилактика Ку-лихорадки у детей:
Профилактические меры заключаются в истреблении клещей в лесах и других средах их обитания, в защиту домашних животных от нападения клещей, строгом соблюдении карантина в отношении больных животных. Проводят санитарно-просветительную работу среди населения, в особенности в эндемических очагах.
Необходимо всегда тщательно соблюдать правила личной профилактики при уходе за больными домашними животными. Молоко пьют только кипяченным – кипячение уничтожает инфекцию, предотвращая заражение ку-лихорадкой детей и взрослых. Для активной иммунизации предложена живая вакцина М-44, которую вводят строго по эпидемиологическим показаниям.
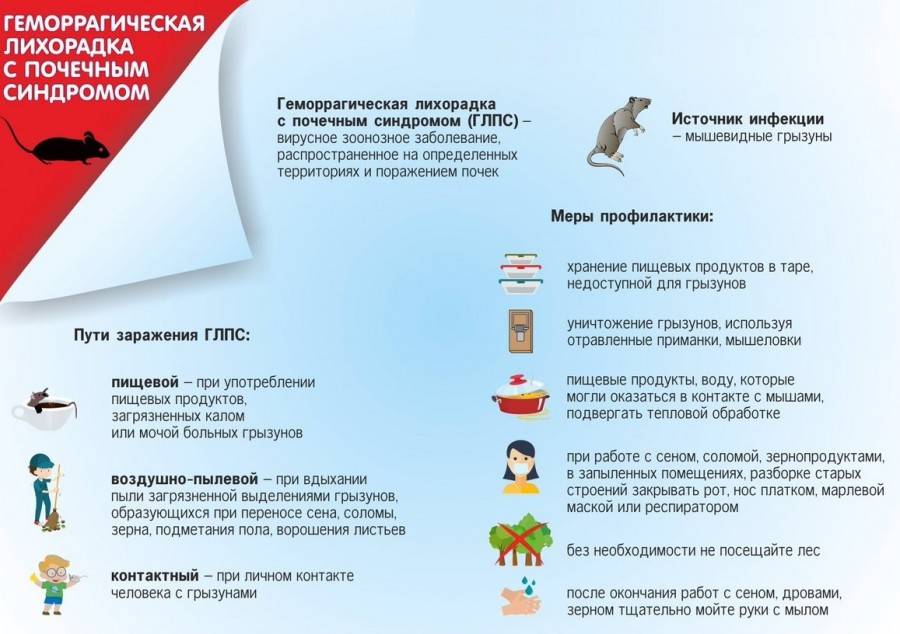
Передача болезни
Переносчиками инфекции являются мыши (полевки) или крысы (норвежские крысы). Болезнь передается этими грызунами, но сами они не болеют, а являются лишь переносчиками инфекции. Вирус выводится из организма переносчиков с фекалиями и мочой.
Пути передачи
- Первый путь заражения — переносимая по воздуху пыль. В этом случае инфекция передается при вдыхании пыли, содержащей фекалии, зараженные инфекцией;
- Пищевая инфекция. В этом случае пища или вода, зараженные вирусом, попадают в организм человека;
- Заразиться можно при контакте. При этих типах инфекций поврежденная кожа контактирует с объектами, зараженными вирусом, или с самими грызунами.
Мышиная лихорадка не передается от человека к человеку.
Мышиная лихорадка передается через пищу.
Профилактика
Чтобы предотвратить заражение мышиной лихорадкой, следует помнить о следующих рекомендациях:
Обязательно приучайте ребенка следить за личной гигиеной. Перед едой, а также после улицы малыш должен регулярно мыть руки. Особенно тщательно следует следить за тем, чтобы ребенок соблюдал этот постулат после игр на улице или во время отдыха в сельской местности, а также на даче.


- Если вы планируете отдых на природе, то старайтесь тщательнее упаковывать еду. Храните все сыпучие продукты в плотно закрывающихся емкостях. Готовые для пикника блюда следует поместить в металлические контейнеры. Во время отдыха на природе старайтесь не упускать из вида тарелки, на которых находится еда.
- При появлении первых признаков заболевания не стоит заниматься самолечением! Мышиная лихорадка — это опасное заболевание, требующее лечения в госпитальных условиях.


Как уберечь себя и детей от мышиной лихорадки – видеоподсказка для всех, кто заботиться о своем здровье.
Какие вирусы переносят и передают летучие мыши
Первая попытка подсчитать и систематизировать все вирусы рукокрылых была предпринята учеными в 2006 году. Этим занялась международная группа из пяти исследователей под руководством вирусолога Чарльза Кэлишера. Чтобы собрать все известные на тот момент данные о вирусах летучих мышей, группа ученых работала несколько месяцев без выходных. Конечно, сегодня этот список существенно дополнен. Но 12 лет назад данные о количестве переносимых рукокрылыми инфекций впечатлили многих ученых. При этом сами рукокрылые лишь иногда болеют и погибают от бешенства: с остальными инфекциями их иммунная система удивительным образом справляется. Как именно, до конца ученым неизвестно. Все предположения о том, какие особенности иммунной системы позволяют им избегать инфицирования многими опасными вирусами, лежат сегодня лишь в поле гипотез.
Чарльз Кэлишер, вирусолог, почетный профессор Колорадского Государственного Университета, США:
«Пока нам известно, что в организме летучих мышей поддерживается относительно высокий уровень интерферонов — сигнальных молекул, которые вызывают первоначальную иммунную защиту от инфекции и обычно генерируются только после того, как иммунные клетки хозяина обнаруживают вирус.
Такие особенности приводит к тому, что некоторые вирусы, которые умудряются выживать в организме летучих мышей, начинают новый путь эволюции: вырабатывают интерферон-блокирующие белки и становятся более опасными. При передаче человеку такие вирусы способны существенно сокрушать иммунную систему, прежде чем она успевает хоть как-то отреагировать.
Одна из самых распространенных гипотез, объясняющих уникальные особенности их иммунитета, связана с адаптацией организма летучих мышей к длительным горизонтадьным полетам. В такие моменты температура их тела может приближаться к 38-42 °C (в зависимости от вида). А частота сердечных сокращений может доходить до 1 тыс. ударов в минуту. К примеру, у человека такая продолжительная активность могла бы вызвать серьезный стресс, впрочем, как и у любых других организмов. Вероятно, поэтому летучие мыши имеют гораздо более эффективную и более точно настроенную иммунную систему».
Из всех вирусов, которые носят в себе рукокрылые, зоонозными (то есть передающимися человеку) являются:
- вирус бешенства;
- вирус Марбурга;
- вирус Эболы;
- генипавирусы (а именно вирусы Нипах и Хендра);
- коронавирусы (SARS-CoV и SARS-CoV-2).
Если от бешенства можно спастись, поставив прививку, то, например, от вирусов Хендра и Нипах нет ни лекарства, ни вакцины. Они передаются от человека к человеку через промежуточных хозяев: свиней, лошадей, коз, овец, собак — то есть домашних животных. У людей генипавирусы вызывают острые респираторные болезни, а также менингиты и тяжелые энцефалиты с лихорадкой. Летальность очень высокая: от 30 до 85% случаев.
Чарльз Кэлишер:
«Первая зарегистрированная вспышка вируса Нипах, поразившая Малайзию, произошла в 1999 году. 105 из 265-ти зараженных человек погибли. Распространение инфекции началось на свинофермах, которые располагались близко к лесистой части, где обитали плодовые летучие мыши. Точно неизвестно как именно произошла передача инфекции, но есть две версии. Либо летучие мыши сбрасывали остатки своей пищи с деревьев вниз, где разгуливали свиньи и подбирали ее, либо рукокрылые и свиньи как-то соперничали за еду. Но так или иначе, вирус передался оральным путем, то есть через пищу или воду, всем фермерским свиньям. Чтобы остановить распространение смертельной инфекции, пришлось забить сотни тысяч этих животных, потому что они не только сами умирали от вируса Нипах, но и передавали его людям, которые ухаживали за свиньями на ферме. Сегодня вспышки вируса Нипах нередко случаются в Бангладеш. Около 70% зараженных людей обычно погибает — это очень много».
Как и другие РНК-вирусы, генипавирусы отличаются высоким уровнем мутаций. Если какой-то из штаммов того же вируса Нипах окончательно адаптируется к человеку, это может стать началом новой пандемии. С последствиями куда более страшными, чем от COVID-19.
Дополнительным фактором, повышающим вероятность такой вспышки ученые считают непрерывную урбанизацию и расширение сельскохозяйственных угодий. Такая деятельность только подталкивает человека и рукокрылых к более тесным контактам. А, значит, и к передаче опасных зоонозных инфекций. Собственно, благодаря подобным событиям в 2019 году и началось распространение нового коронавируса SARS-CoV-2.
Профилактика поноса (диареи)
Чтобы избежать расстройства кишечника, необходимо тщательно соблюдать гигиену.
Для профилактики поноса выполняйте следующие действия:
- тщательно мойте руки с мылом и теплой водой после посещения туалета, перед едой и приготовлением пищи;
- после каждого случая поноса чистите унитаз, ручку смыва и стульчак дезинфицирующим средством;
- пользуйтесь отдельными полотенцами, столовыми приборами и посудой;
- при попадании кала на одежду или постельное белье стирайте их отдельно от других вещей при максимально высокой температуре (например, для постельного белья — 60º С или выше), сначала удалив загрязнения;
- не ходите на работу и не пускайте детей в школу по меньшей мере в течение двух суток после последнего эпизода диареи.
В течение двух недель после поноса вам или вашему ребенку не следует посещать плавательный бассейн.
Прочитайте подробнее о профилактике распространения микробов.
Гигиена питания
Соблюдение правил гигиены питания позволит избежать пищевого отравления и связанного с ним поноса. Это можно сделать, выполняя следующие рекомендации:
- регулярно мойте руки, кухонные поверхности и посуду горячей водой с мылом;
- не держите вместе сырую и готовую пищу;
- храните еду в холодильнике;
- тщательно готовьте еду;
- никогда не ешьте продукты с истекшим сроком годности.
Прочитайте подробнее о том, .
Прививка от ротавирусной инфекции
Ротавирус — это вирус, который часто вызывает понос у детей.
Сейчас детям делают прививки от ротавирусной инфекции в виде капель, которую закапываются ребенку в рот. В России прививка проводится по эпидемическим показаниям (при высоком риске заражения) бесплатно.
Диарея путешественника
Нет прививки, которая могла бы защитить вас от всех возможных причин диареи путешественника. Поэтому отправляясь за границу, нужно соблюдать правила гигиены питания.
Если вы находитесь в стране с низкими санитарно-гигиеническими стандартами, следуйте данным рекомендациям:
- не пить водопроводную воду — ее необходимо прокипятить по меньшей мере одну минуту;
- не использовать лед в кубиках и не есть мороженое;
- не употреблять в пищу сырые или плохо приготовленные морепродукты, мясо, курицу;
- избегать продуктов, которые могут содержать сырые яйца, например, майонез, кондитерский крем;
- отказаться от непастеризованного молока и молочных продуктов, например, сыра;
- не есть фруктов и овощей с поврежденной шкуркой;
- воздержаться от готовых салатов.
Обычно можно безопасно употреблять в пищу и пить следующее:
- горячую пищу, которая прошла термическую обработку;
- бутилированную воду, газировку и алкоголь;
- фрукты и овощи, которые вы моете и чистите сами;
- чай или кофе.
Самые частые симптомы расстройства
Типичные симптомы для синдрома Ретта – мышечные и двигательные нарушения. Мышцы находятся в гипертонусе или же, наоборот, теряют его. В этом случае у ребенка развивается неправильное положение тела, прогрессирует частичные параличи и нарушение координации. Например, девочки скрещивают ноги во время ходьбы.
Синкинезии – патологические сокращения мышц, возникают вслед за произвольным движением: простая улыбка способна вызвать резкий взмах ногой. Такое явление постепенно приводит к повреждению суставов, сухожилий и связок, провоцирует ортопедические нарушения. Последние проявляются во всевозможных деформациях и также очень часто сопровождают таких детей. Среди них выделяют вывих тазобедренного сустава, провоцируемый малой подвижностью.
Статическая деформация стопы чаще развивается из-за нарушенного мышечного тонуса. Распространенной считается патология под названием «конская стопа», связанная со снижением подвижности голеностопного сустава. Ее можно узнать по пятке, которая не достигает земли, стопа при этом смещается кнаружи или вовнутрь. Причина патологии – гипертонус икроножной мышцы.
Сколиоз – боковое искривление позвоночника, который провоцирует массу проблем у таких пациентов: деформации суставов и костей, боли во время ходьбы, в стоячем или сидячем положении, утрата способности передвигаться. Сколиоз грудного отдела вызывает легочную недостаточность. Появляются также проблемы с пищеварением.
У детей с синдромом Ретта наблюдается повышенное слюнотечение. Но это происходит не из-за избытка количества слюны, а потери способности сглатывать ее.
Нарушение питания может развиваться из-за частых приступов тошноты. Она появляется на любые аспекты питания: на определенный продукт, его температуру, на способ приготовления. Так, ребенок способен отрицательно реагировать на пищу, поданную кусочками, или на комочки в блюде.
Постоянная тошнота провоцирует отказ от питания, а значит, потерю в весе.
Плохое сглатывание слюны, которая регулирует кислотность в желудке, и повышенное внутрибрюшное давление вызывают желудочно-пищеводный рефлюкс, то есть забрасывание содержимого желудка в пищевод. Это чревато такими последствиями, как воспаление стенки пищевода, респираторные инфекции.
Малоподвижный образ жизни, неврологические расстройства, неправильное питание провоцируют возникновение запоров у детей с синдромом Ретта. Они носят тяжелый характер, поскольку способны вызывать закупорку кишечника и сильные боли.
Повышенное слюнотечение, тошнота, рефлюкс снижают потребление ребенком пищи и даже развивают на нее негативную реакцию. В результате этого ребенок теряет в весе. Этот процесс стоит строго контролировать, поскольку он чреват истощением.
Другое тяжелое расстройство связано с работой дыхательной системы, развивающееся вплоть до приступов апноэ. Это явление настолько часто среди детей с синдромом, что нередко стает причиной их гибели.
Важными патогномоничными признаками синдрома считаются проявления аутизма. Именно из-за них заболевание изначально считали одной из форм этого расстройства, а в настоящее время относят к болезням аутистического спектра.
Аутистические признаки проявляются в отстранении от окружающего мира, в том числе и от родственников. Ребенок замыкается в себе, может не откликаться, когда его зовут. Предпочитает одиночество. Дети боятся чужих людей и непривычных ситуаций.
Лицо такого ребенка становится похожим на каменное. Взгляд блуждающий или устремлен в одну точку. Поведение часто непредсказуемо: случаются приступы неутомимого смеха или плача. Склонны к самоповреждениям: царапают кожу, кусают пальцы, вырывают волосы.
Профилактика заражения
Заразиться инфекционным заболеванием от живущих в доме мышей можно, даже не встречаясь с ними. Поэтому самый эффективный способ избежать заражения – уничтожение грызунов. Кроме этого, значительно уменьшить опасность подхватить инфекцию помогут следующие рекомендации:
- надо правильно хранить продукты питания и воду, чтобы грызуны не смогли до них добраться;
- овощи и фрукты, принесенные из подвала, надо тщательно мыть, чистить и лучше не употреблять в сыром виде;
- надо периодически осматривать запасы съестного и выбрасывать все продукты, поврежденные мышами;
- нельзя голыми руками ловить живых грызунов или прикасаться к мертвым;
- нельзя брать в дом диких грызунов в надежде приручить их;
- следует регулярно проводить уборку в доме (особенно важна весенняя уборка, если на зиму дом был закрыт);
- работать на участке лучше в перчатках, а после тщательно мыть руки;
- плавая в открытых водоемах, нельзя набирать в рот и уж тем более глотать воду;
- на приусадебном участке надо поддерживать чистоту, своевременно убирать строительный и растительный мусор.
Собранные на участке овощи, ягоды, зелень перед употреблением надо как следует мыть.
К каким докторам следует обращаться если у Вас Ку-лихорадка у детей:
Педиатр
Инфекционист
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Ку-лихорадки у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Нетипичная картина
Наряду с типичной формой заболевания, описанной выше, встречаются и атипичные формы. Они имеют свои особенности, от которых зависит тяжесть заболевания.
- Zapella – форма синдрома с неярко выраженными признаками. Речь частично сохранена, умеренно выражен сколиоз, умственная отсталость средней степени тяжести. Физически развиваются нормально.
- Hanefeld – в клинической картине преобладает раннее развитие судорожных приступов. Часто они случаются даже до появления умственной деградации.
- Rolando – на первый план выходят признаки задержки психомоторного развития. Ребенок теряет возможность передвигаться, нарастает стереотипия движений, его беспокоят дыхательные нарушения.
Синдром Ретта – сложное генетическое заболевание. Прежде всего, его сопровождает полная умственная деградация и психоневрологические нарушения, влекущие за собой многочисленные патологии других систем организма.
К сожалению, в мире еще не существует способа кардинального искоренения болезни, хотя ученые ведут постоянные разработки в этом направлении.
Лечение синдрома сводится к трем основным направлениям. Медикаментозная терапия назначается для купирования судорожных припадков и стимуляции работы головного мозга.
Диетотерапия включает в себя контроль массы тела, употребление в пищу высококалорийных, витаминизированных продуктов.
Однако наибольшее внимание уделяется реабилитационным мероприятиям, направленным на укрепление опорно-двигательного аппарата и поддержание умственного, психомоторного развития
Важно сохранить комплексный, всесторонний подход к проблеме. Такие дети нуждаются в постоянной поддержке со стороны взрослых и веры в них
Сотрудничество с ними, как с полноценной ячейкой общества, способствует их лучшей адаптации в социуме и более благоприятному развитию
Такие дети нуждаются в постоянной поддержке со стороны взрослых и веры в них. Сотрудничество с ними, как с полноценной ячейкой общества, способствует их лучшей адаптации в социуме и более благоприятному развитию
Важно сохранить комплексный, всесторонний подход к проблеме. Такие дети нуждаются в постоянной поддержке со стороны взрослых и веры в них
Сотрудничество с ними, как с полноценной ячейкой общества, способствует их лучшей адаптации в социуме и более благоприятному развитию.