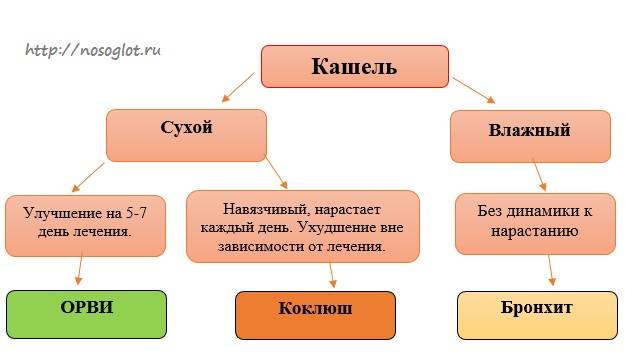
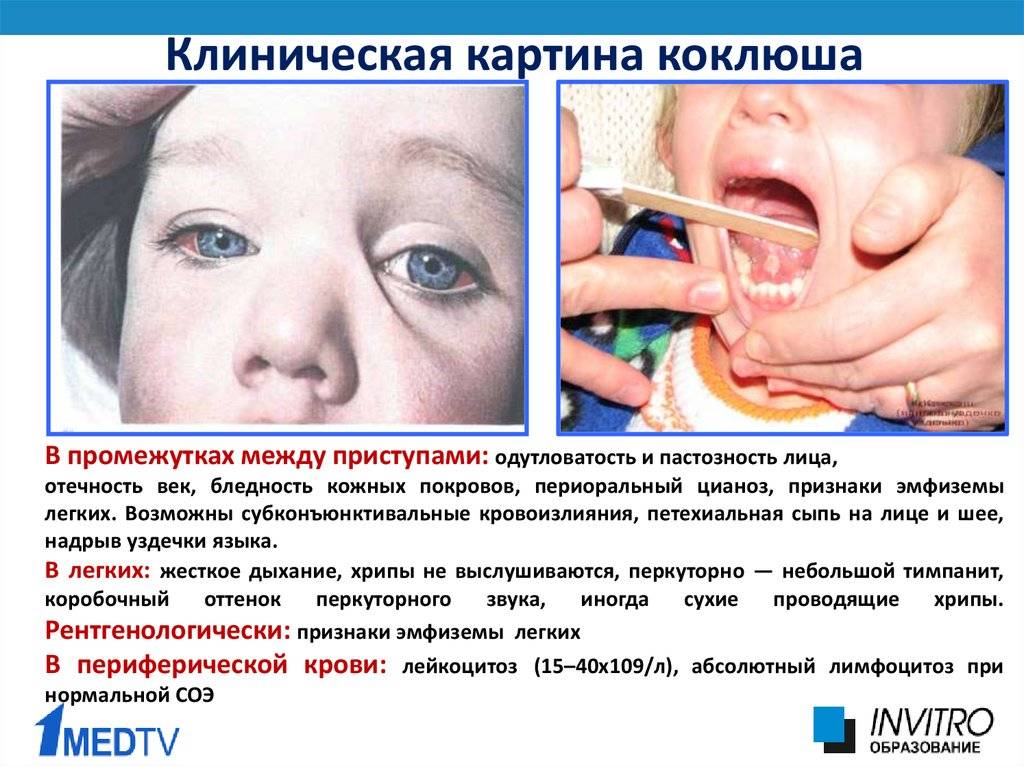
Симптомы Паракоклюша у детей:
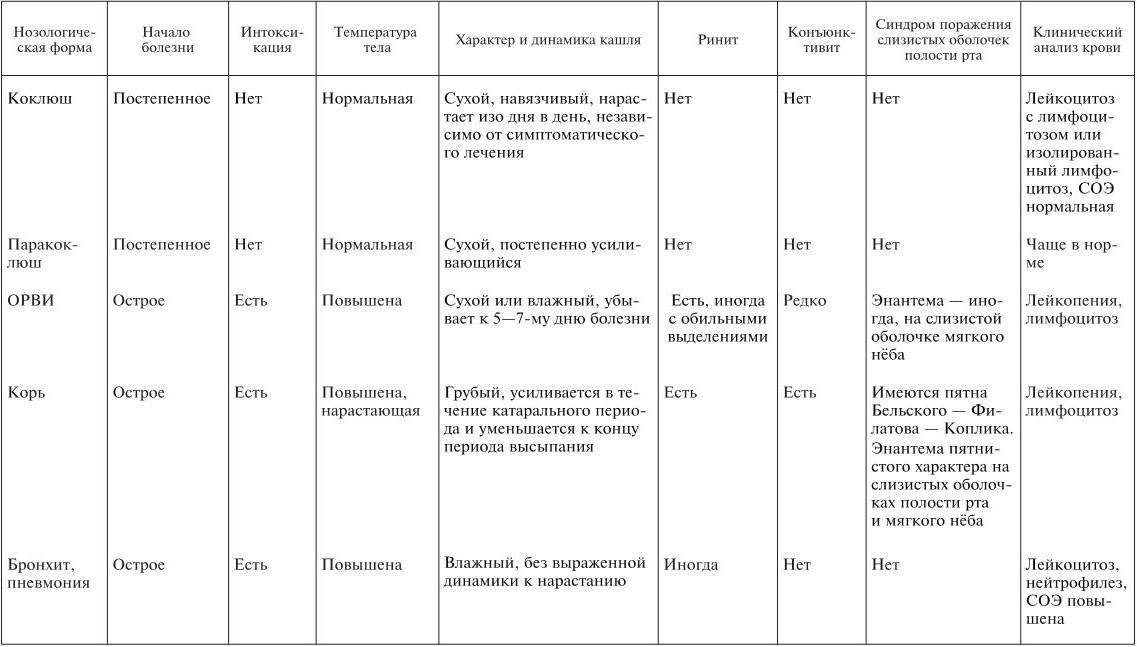
При заражении паракоклюшем инкубация длится от 4 до 14 суток. Начало паракоклюша у детей обозначается слабо выраженными катаральными явлениями. Общее состояние ребенка при этом нарушено незначительно, нет лихорадки, температура остается в пределах нормы. Основной симптом паракоклюша – кашель. Он может иметь разные особенности, по которым различают коклюшеподобную и стертую формы заболевания.
Коклюшеподобная форма болезни отличается недлительным продромальным периодом, после которого наступает приступообразный кашель, сопровождающийся гиперемией лица, репризами и иногда заканчивается рвотой. От коклюша данная форма паракоклюша у детей отличается более редкими и менее длительными приступами кашля.
Стертая форма паракоклюша отличается трахеальным или трахеобронхиальным кашлем. Для постановки диагноза в таких случаях нужно бактериологическое подтверждение. При контакте с больными паракоклюшем детьми нередко люди становятся носителми.
Изменения в легких незначительные. В некоторых случаях могут быть сухие хрипы. Ренгенограмма показывает расширение тени корней, усиление сосудистого рисунка, реже — уплотнение перибронхиальной ткани.
Анализ крови в некоторых случаях показывает умеренный лейкоцитоз и кратковременный лимфоцитоз. Осложнения при паракоклюше – явления редкое, но, если они бывают, то имеют вид пневмонии. Пневмония как осложнение развивается чаще всего из-за присоединения ОРВИ. Летальных исходов при паракоклюше у детей не бывает.
Лечение коклюша
Обычно, дети первого года жизни, заболевшие коклюшем, требуют госпитализации потому, что коклюш особенно опасен для этой возрастной группы. Если Ваш ребенок не может принимать жидкости или пищу, ему будут вводиться внутривенные растворы. Ваш ребенок будет также изолирован от других, чтобы предотвратить распространение инфекции. Возможно, ему понадобятся ингаляции кислорода и датчики жизненных показателей, которые немедленно сообщат медперсоналу, если ребенок перестанет дышать.
Лечение детей старшего возраста и взрослых людей, как правило, можно проводить в домашних условиях.
Лекарственные препараты для лечения коклюша
Антибиотики убивают бактерии, вызывающие коклюш, и в некоторых случаях ускоряют выздоровление. Членам семьи заболевшего могут быть назначены профилактические антибиотики.
Больной коклюшем перестает выделять бордетеллу с кашлем сразу после окончания курса антибиотиков, или через 21 день от начала болезни (даже без всякого лечения). Поэтому нет никакой необходимости начинать антибиотики после этого срока, если у больного нет бактериальных осложнений (пневмонии и тд). Наибольшую эффективность антибиотики оказывают в инкубационном периоде, и до начала спазматического (самого тяжелого) периода – при этом они значительно облегчают или даже предотвращают развитие спазматического кашля. Но хитрость в том, что до спазматического периода почти невозможно догадаться, что пациент болен именно коклюшем. Поэтому антибиотики нужны не столько самому больному, сколько ближайшим членам его семьи.
Вторым большим плюсом антибиотикотерапии является то, что после ее проведения больной перестает выделять бордетеллу вокруг себя и заражать других людей, несмотря на то, что выраженный кашель будет беспокоить его еще много месяцев.
К сожалению, кашель при коклюше почти невозможно облегчить. Противокашлевые препараты на основе бутамирата, кодеина, декстраметорфана и тд часто применяются, но не доказали своей эффективности в строгих исследованиях.
Обычно больному назначаются длительные прогулки на свежем воздухе (не контактируя при этом с другими людьми!), положительные эмоции (особенно детям) и спокойный режим дня. Строго говоря, до сих пор у медицины нет других мер воздействия на естественное течение коклюша. Организм сам борется с этой инфекцией и выздоравливает, задача врачей – прервать распространение инфекции и своевременно выявлять и лечить осложнения коклюша.
Изменения образа жизни и домашние средства
Вам будут полезны следующие простые советы:
Побольше отдыхайте. Прохладная, темная и тихая спальня делает ночные приступы легче и реже, а сон больного человека – спокойнее.
Пейте много жидкости. Вода, сок и супы являются оптимальным выбором
Особенно важно следить за признаками обезвоживания у детей, такими как сухие губы, плач без слез и редкие мочеиспускания.
Ешьте небольшими порциями. Чтобы избежать рвоты после кашля, принимайте пищу почаще, но малыми объемами
Избегайте переедания.
Очищайте воздух в доме. Почаще проветривайте, полностью исключите табачный дым, дым от камина, резкие химические запахи и тд.
Предотвращайте распространение инфекции. Прикрывайте рот при кашле, постоянно и часто мойте руки; если вы должны быть в кругу незащищенных лиц – носите маску.
Диагностика
Диагностика коклюша затруднена особенностями развития заболевания. Основным методом диагностики является исследование мазка из носоглотки на возбудителя. В катаральный период у больного трудно предположить коклюш, поэтому анализ проводится в тех случаях, когда известно, что человек контактировал с больным.

В анализе крови у больного отмечается повышение содержания лейкоцитов при нормальной СОЭ. При рентгенологическом обследовании легких выявляются признаки эмфиземы.
Доктор Комаровский считает, что в период спастического кашля диагностика коклюша не представляет затруднений и может проводиться на основании симптомов болезни после осмотра ребенка. Однако в литературе рассматриваются случаи коклюшеподобных проявлений при хламидиозе, туберкулезе, микоплазмозе и других патологических состояниях.
Роль семьи
Семья для деток – первая, главная среда существования. Близкие люди способны стать болезнетворным организмом, провоцирующим процветание болезни, но, с другой стороны, оказать благотворное воздействие на устранение дефекта.
Большая роль в формировании логоклонии отводится модели воспитания. Риск развития патологии увеличивается в тех семьях, где малыша воспитывают в обстановке авторитарности, гиперсоциализации, повышенной эмоциональной связи с матерью. Ребенка не воспринимают таким, каков он есть, забирают право на становление как личности, ущемляют в правах. У родителей нет адекватного понимания малыша, его роли в социуме
Отсутствует внимание к возрастным потребностям
Атмосфера в семье – другой провоцирующий фактор логоневроза. Скандалы, выяснение отношений, недопонимание между родителями выступают в роли хронического стрессора. Особое значение отводится насилию, диктатуре в семейной обстановке. Столкнувшись с проблемой логоневроза, многие родители подсознательно выбирают неправильный путь реагирования. Первая реакция – сопротивление, неприятие болезни, стремление к быстрейшему избавлению от дефекта.
Мало проинформированные о заболевании родственники допускают роковые ошибки в занятиях с детишками. Они проявляют повышенный контроль, тревогу, заставляют малыша повторять фразы по несколько раз. Тревога близких передается больному. В такой ситуации дефект усугубляется
Негативное отношение матери к недугу провоцирует повышенное внимание к речевым недочетам маленьких больных, усиливая чувствительность к проблеме
Обследование родителей, чьи дети страдают логоневрозом, выявило следующие отклонения в психическом состоянии взрослых, и, прежде всего, матери: чувство вины, тревога, растерянность, безнадежность, волнение за будущее малыша. Бесполезные попытки устранить заболевание дезорганизуют семью
Поэтому родителям стоит обращать внимание и на свое состояние, отражающееся на психологическом фоне маленького больного
Опираясь на данные, полученные в ходе бесед с мамочками больных деток, удалось выявить следующие модели отношения к проблеме:
- препятствие, нуждающееся в преодолении – все перепробовали, это последняя надежда;
- незаслуженное наказание, расплата за грехи – за что нам это;
- болезнь, нуждающаяся в лечении – болеет, потому что слабенький;
- запятнанная репутация – откуда это в нашей образованной, прекрасной семье;
- проявление тяжелого характера – кривляется от вредности;
- отсутствие проблемы – разное бывает, и так пройдет.
Все перечисленные позиции являются деструктивными в отношении прогресса в лечении логоневроза. Учитывая, что дети в большинстве случаев подражают реакциям взрослых, вряд ли стоит ждать адекватной оценки от самого больного, а значит, положительной тенденции в лечении логоклонии.
Единственно верная реакция реагирования на проблему – сплочение семейного коллектива. С
Необходимо создание для детей благоприятной атмосферы в семье, адекватное участие в лечении без гиперопеки, но с оказанием поддержки.
Родители обязаны помнить, что своим поведением оказывают мощнейшее воздействие на потенциал своего чада.
Симптомы
Основными признаками паракоклюша выступают:
- боли в горле;
- кашель;
- першение;
- незначительный ринит;
- недомогание;
- головная боль.
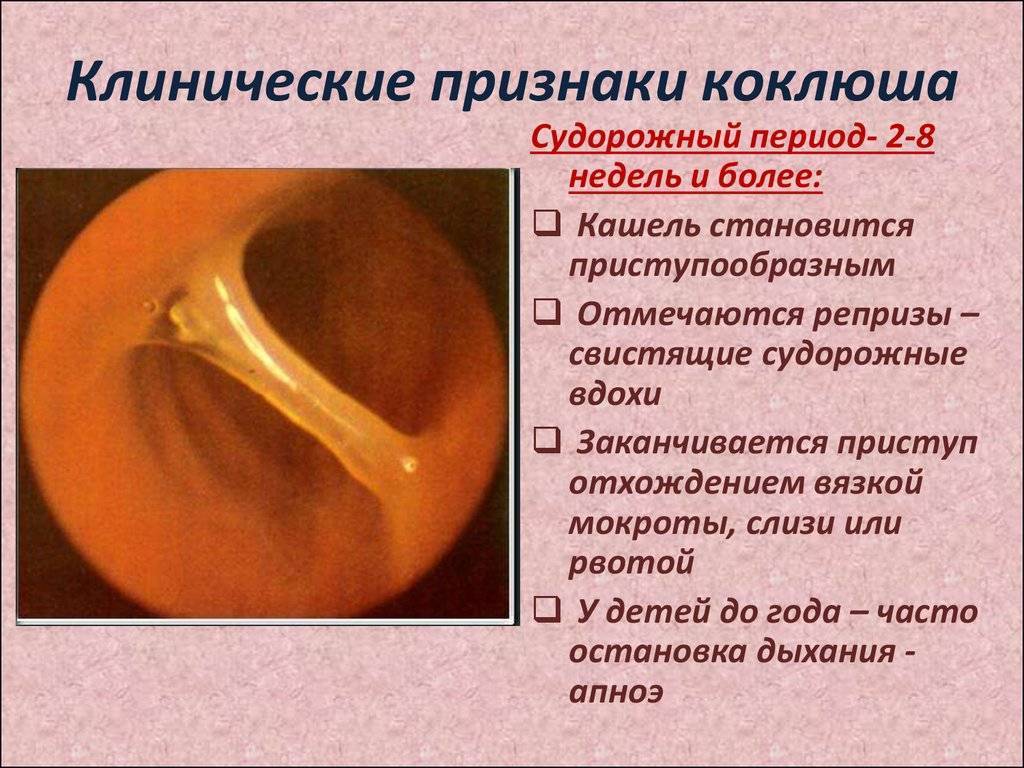
У паракоклюша трехэтапная клиническая картина:
- Катаральный период. Признаки инфекции слабо выражены или совсем отсутствуют.
- Спазматический период. Длится 10 – 14 дней. Больного беспокоит сильный приступообразный кашель.
- Выздоровление.
Приступообразный кашель невозможно устранить посредством противокашлевых препаратов. Симптомы паракоклюша специалистами разделены на 4 клинические группы:
- Инкубационный период (5 – 15 дней). Отсутствуют признаки инфицирования.
- Катаральный период. Больного тревожат слабость, сильный сухой кашель, головные боли, общее недомогание.
- Спазматический период. Ему свойственны приступы влажного кашля, их усиление отмечается ночью. Кашель может провоцировать рвоту.
- Выздоровление. Признаки болезни ослабевают, постепенно проходят.
Лечение
Терапия заикания у детей начинается с определения причины дефекта. Для этого малышей ведут на прием к неврологу. Если специалист выявляет нарушения в работе нервной системы, назначается медикаментозное лечение.
При отсутствии органических нарушений в бой вступает логопед.
Особое внимание уделяется мышечному тонусу. В отдельных случаях выявляются мышечные спазмы, мешающие передаче нервных импульсов
Они возникают как результат травмы в родах и чаще носят эмоциональный характер, становятся результатом негативных эмоций, нервного напряжения. Практически у всех детей-заик выявлено спазмирование мышц шеи, плечевого пояса, живота. На этом фоне голова слегка выдвинута вперед. Чтобы убрать мышечные зажимы, прибегают к помощи миотерапии.
При логоневрозе психологического генеза, кроме логопедической помощи, привлекают психотерапию. Специалист выявляет скрытые страхи маленького пациента. Проводит разъяснительную работу, помогая преодолеть сковывающие убеждения.
Когда причина заикания кроется в семейных отношениях, проводят семейную психотерапию. После того как психотерапевт проработает успешно с малышом причины расстройства, эстафету передают логопеду.
В своей деятельности логопед применяет артикуляционную, дыхательную гимнастику, логопедический массаж. Он также прибегает к особой технике – режим молчания. В течение 5–6 дней дети общаются с логопедом, между собой (в случае групповых занятий) бессловесно, посредством игр, специальных сигналов. Получается игра в молчанку с лечебным эффектом. Чтобы не соблазнять детей общением, малышей разобщают, определяя каждому свою деятельность: один играет куклой, другой катает машину, третий рисует.
Такая методика носит и развивающий характер. Детям предлагают сложить в корзину предметы красного цвета. Или показывают изображенный в книге транспорт, дают команду запомнить, дополнив, что через пару дней малышам придется вспомнить, какой транспорт они видели. Кто назовет больше наименований, тот и выиграл.
Для родственников режим молчания предполагает разговор с маленьким больным жестами или шепотом. «Нет» – мультикам, новым игрушкам, развлекательным мероприятиям. Размеренность в совмещении с покоем. Категорически запрещается вовлекать больного в конфликтные ситуации. Просмотр взрослыми телевизора в присутствии малыша также запрещен. Делают упор на развитие мелкой моторики.
От родителей требуется соблюдения некоторых правил:
- поддерживать режим дня, чтобы малыш не переутомлялся;
- создать спокойную, уютную атмосферу в доме;
- с детьми разговаривать тихо, спокойно, без повышенных тонов. Резкие движения не применять;
- контролировать разговор логоневротика – не спеши, говори спокойно, размеренно;
- проявлять интерес к детской речи. Окружить деток заботой, лаской, поддерживайте тактильный контакт. Меньше критики, больше похвалы;
- осуществлять занятия под музыку, совмещая речь с танцевальными движениями.
Заикание способно стать большой проблемой для детей, вызвать стойкий страх общения с людьми, дезадаптацию в коллективе. Таковы последствия беспечного, попустительского отношения к проблеме.
Вовремя начатое лечение творит чудеса: чем раньше, тем лучше. Нужна благоприятная атмосфера и поддержка маленького больного. Дети с легкостью преодолевают возникший барьер, заручаются верой в себя, с успехом формируют новые уровни речевого общения.
Чем опасны коклюш, дифтерия, столбняк?
Особенность коклюша и дифтерии — в воздушно-капельном пути передачи, то есть в процессе контактирования с другими людьми. Столбняк передается через попадание возбудителя в поврежденные ткани организма.

Особенность коклюша и дифтерии — в воздушно-капельном пути передачи, то есть в процессе контактирования с другими людьми. Столбняк передается через попадание возбудителя в поврежденные ткани организма.

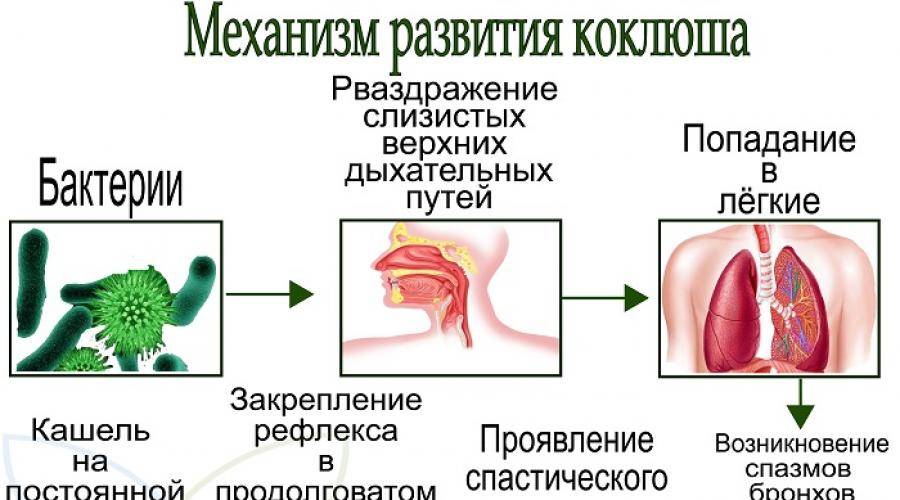
Коклюш — острая воздушно-капельная бактериальная инфекция, проявляющаяся длительными и мучительными приступами спазматического кашля и интоксикацией3.
Заразиться коклюшем ребенок может только от больного человека.
Инфекция передается воздушно-капельным путем во время4:
Чихания
Кашля
Смеха
Если из 100 непривитых один человек заражен коклюшем, около 90 человек заболеют!4
Больной коклюшем является источником инфекции для окружающих с первого дня и до 30 суток болезни5
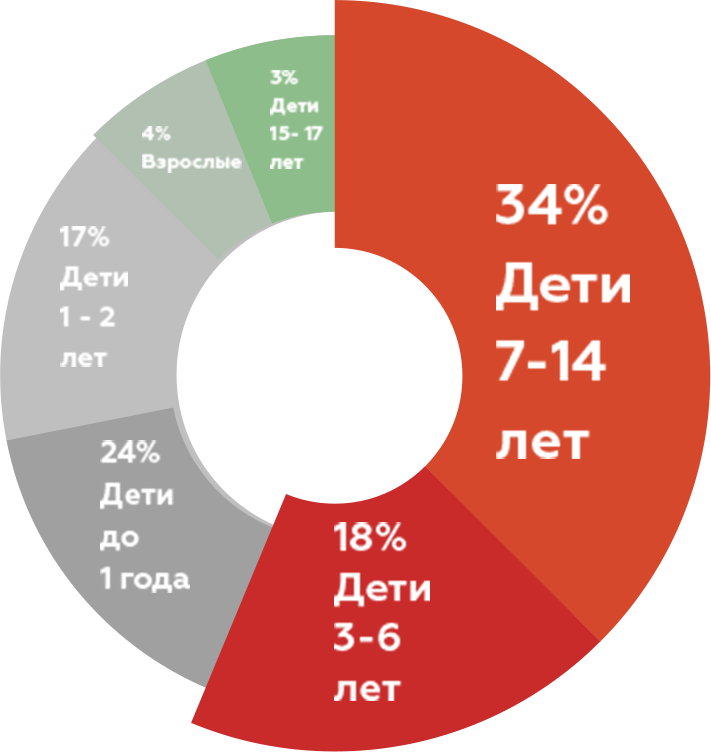
В настоящее время более половины всех случаев коклюша в РФ регистрируется у детей в возрасте от 3 до 14 лет6. Причиной этого является снижение поствакцинального иммунитета, что способствует восстановлению восприимчивости к коклюшу, начиная с возраста 5-7 лет.
Больше всего подвержены заболеванию дети, однако в школах источниками инфекции часто бывают взрослые: учителя или обслуживающий персонал.
Больше всего подвержены заболеванию дети, однако в школах источниками инфекции часто бывают взрослые: учителя или обслуживающий персонал.
Кашель может продолжаться более 3 месяцев5В течение 21 дня ребенок может оставаться на домашнем или больничном режиме
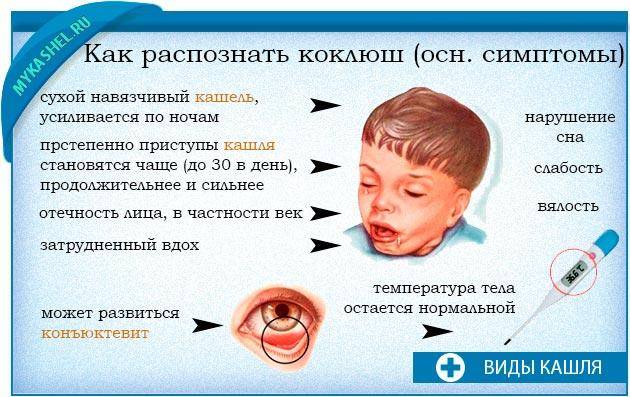
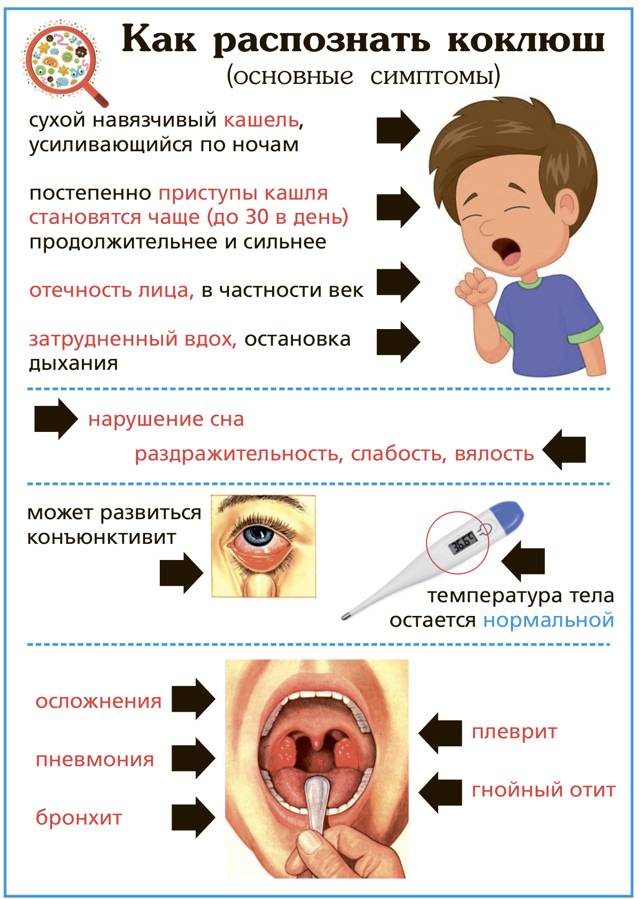
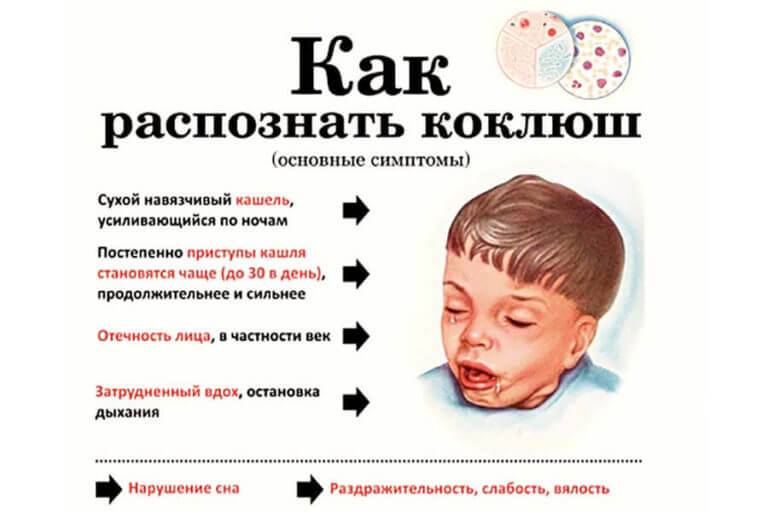
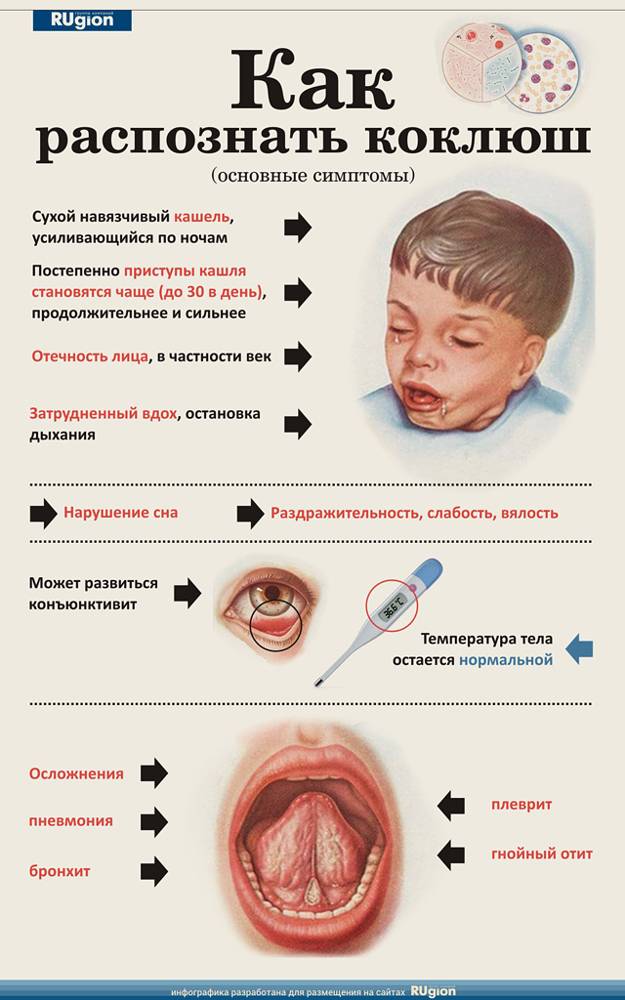
Симптомы
Первый период заболевания длится 2 недели.
Повышается температура
Наблюдается общая слабость
Похоже на классическое ОРВ с обильнымивыделениями из носа
Затем кашель усиливается и приобретает спазматический характер. Мучительные приступы кашля нередко провоцируют рвоту7.
Затем кашель усиливается и приобретает спазматический характер. Мучительные приступы кашля нередко провоцируют рвоту7.
Наиболее высокая опасность может исходить от осложнений коклюшной инфекции, нередко приводящей к пневмонии, судорогам, нарушениям функции легких.
Дети 1-го года жизни остаются наиболее уязвимой группой, у которых наблюдаются наиболее высокая заболеваемость и частота осложнений4.
По данным экспертов, многие дети получают полный курс первичной вакцинации от коклюша несвоевременно – только к моменту достижения возраста 12 месяцев. До получения вакцины, организм новорожденного не способен эффективно бороться с инфекцией, и наибольшее количество летальных исходов наблюдается у детей младше 6 месяцев.9
В ~80% случаев основной источник коклюша для малышей до 1 года – дети старшего возраста, подростки и взрослые (старшие братья и сестры, родители и близкие родственники)8.
Дополнительная ревакцинация против коклюша позволяет защитить ребенка от опасной инфекции, а также препятствует передаче коклюша наиболее уязвимой группе – детям до 1 года, уменьшая риск их заражения! Предотвратить болезнь можно с помощью прививки
Карта вакцинальных центров
Диагностика коклюша
При кашле следует обращаться к врачу для исключения ОРВИ, бронхита и других заболеваний. При подозрении на коклюш врач возьмет анализы крови на антитела к возбудителю коклюша и/или мазок из носоглотки на коклюш. Может потребоваться рентгенография легких.
Помните! Коклюшем могут болеть люди любого возраста, которые могут явиться источником инфекции для ребенка!
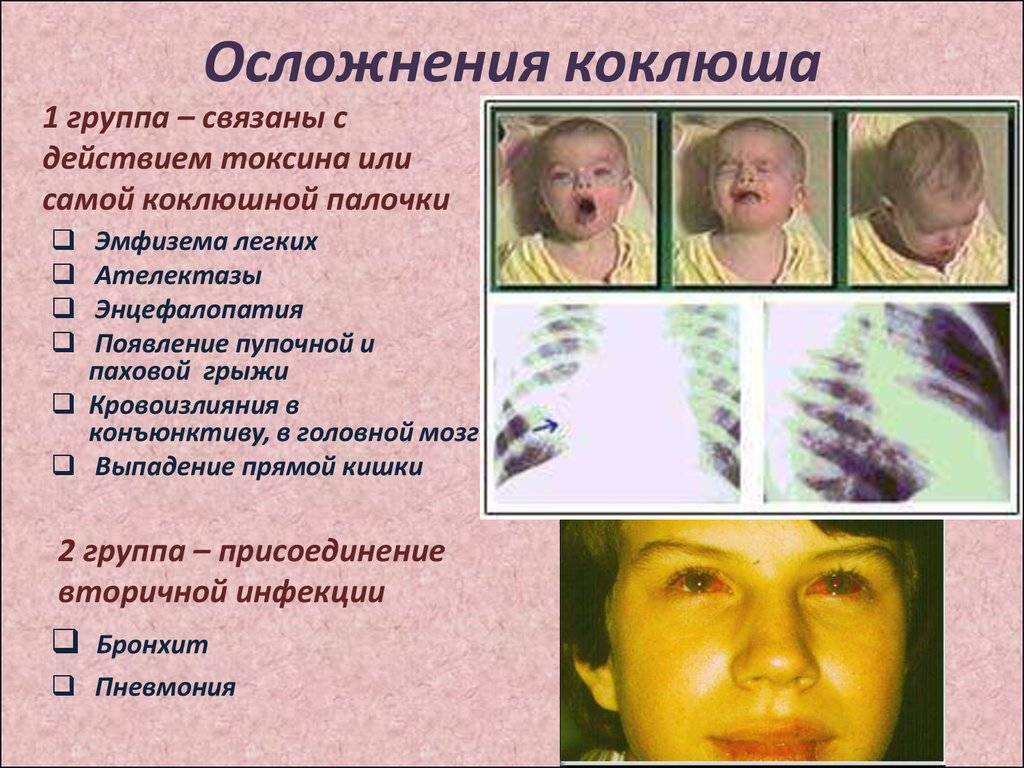
Какие осложнения вызывает коклюш?
Осложнения у здоровых взрослых бывают редко, но при исходных заболеваниях бронхолегочной системы их миновать очень сложно.
Осложнения подразделяют на специфические, то есть обусловленные клиническими проявлениями заболевания:
- Это в первую очередь состояния, касающиеся легких: эмфизема легких, нарушение вентиляции части легкого – ателектазы, коклюшная пневмония.
- Изменение давления во время кашлевого приступа вызывает сосудистые нарушения с кровоизлияниями и наружными кровотечениями: носовые и ушные кровотечения, кровоизлияния в глаз, микроинсульты головного мозга.
- Повышение внутриполостного давления может приводить к разрывам барабанной перепонки, грыжам и выпадениям слизистой кишки и влагалища.
Неспецифические осложнения вызываются присоединением вторичной инфекции, что приводит к воспалениям легких, миндалин, лимфатических узлов и отитам.
Современное оборудование в руках высокопрофессиональных врачей-инфекционистов клиники “Медицина 24/7”, имеющих большой опыт клинической работы, позволяет практически во всех ситуациях выявить точную причину патологического состояния и найти правильное терапевтическое решение.
Обзор
Коклюш – это очень заразное бактериальное заболевание, которое поражает легкие и дыхательные пути.
Коклюш обычно начинается с сухого надсадного кашля, который затем перерастает в приступы судорожного кашля. Приступы сопровождаются характерными свистящими судорожными вздохами и иногда заканчиваются рвотой. Симптомы могут сохраняться примерно три месяца (в английском языке коклюш также называется стодневным кашлем).
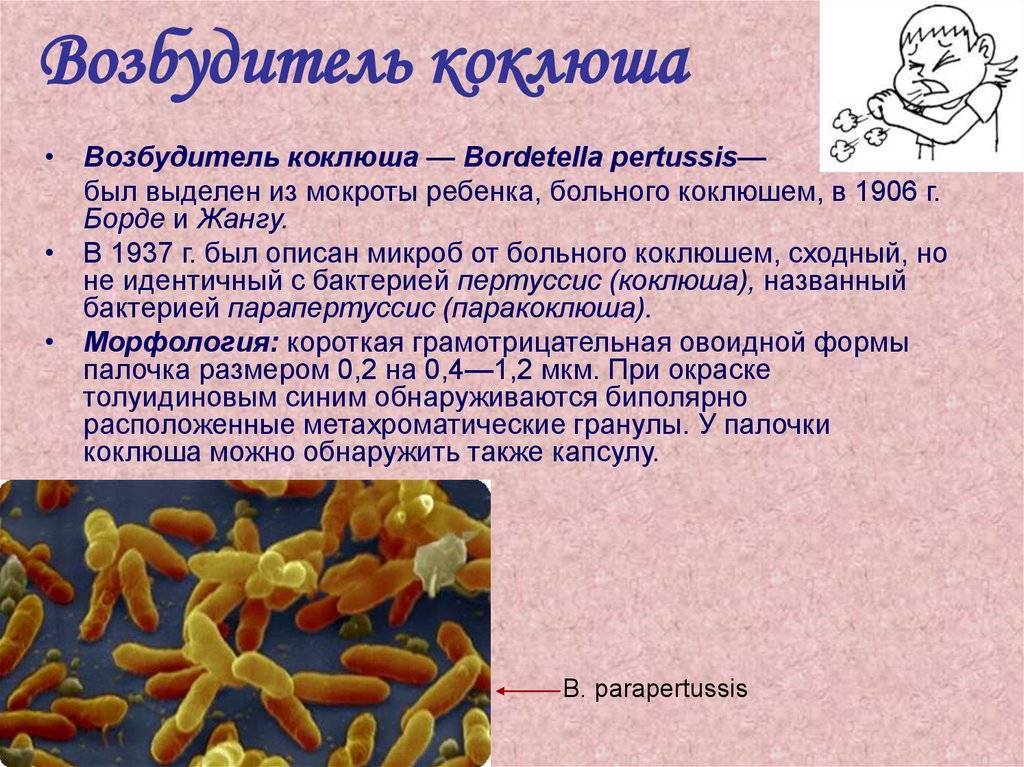
Возбудитель коклюша – коклюшная палочка (Bordetella pertussis или бактерия Борде-Жангу), которая передается по воздуху с капельками влаги при чиханье и кашле (воздушно-капельным путем).
Дети с коклюшем не должны ходить в школу или детский сад в течение всего периода болезни (в среднем 25 дней). Это относится и к взрослым
В качестве меры предосторожности остальным членам семьи заболевшего коклюшем могут также быть назначены антибиотики
Существует вакцинация от коклюша, которая входит в национальный календарь прививок и проводится вакциной АКДС. Первая прививка делается ребёнку в 3 месяца, вторая в 4,5, третья в 6 месяцев при отсутствии противопоказаний. Затем в возрасте 18 месяцев проводится ревакцинация.
После того, как начали использоваться прививки от коклюша, количество случаев заболевания резко сократилось
Однако случаи коклюша по прежнему возможны, поэтому так важно сделать прививку. Чем больше людей привиты от коклюша, тем меньше вероятность, что кто-то передаст инфекцию вашему ребенку, у которого она может вызывать тяжелые и возможно даже смертельные осложнения
Эффективность прививки от коклюша со временем может снижаться. Это означает, что уже будучи взрослым человеком, вы можете заболеть коклюшем даже несмотря на прививку.
Классификация и стадии развития обструктивного бронхита у детей
Выделяют три формы обструктивного бронхита – бронхиолит, острый и рецидивирующий. Бронхиолитом часто страдают дети до 2 лет. Их организм так отвечает на внедрение риновируса или респираторно-синцитиальной инфекции. Ему предшествует нетяжелое ОРВИ. При ухудшении состояния развивается дыхательная и сердечная недостаточность. При этой форме появляются характерные влажные мелкопузырчатые хрипы на вдохе и выдохе.
Острая обструкция бронхов чаще формируется у детей в возрасте от трех до пяти лет. Его вызывают с вирус парагриппа и гриппа, аденовирус. Сначала повышается температура до высоких цифр. Появляются другие симптомы ОРВИ. Затем нарастают проявления дыхательной недостаточности. У ребенка затруднено дыхание. В процесс дыхания включаются мышцы шеи и плеч. Возникают на выдохе свистящие хрипы. Выдох затрудняется и удлиняется.
Рецидивирующий бронхит обструктивного типа возникает в любом возрасте. Его вызывают: микоплазма, цитомегаловирус, вируса герпеса, вируса Эпштейна-Барр. Обструкция бронхов нарастает постепенно. Это происходит при нормальной или субфебрильной температуре. Отмечают заложенность носа, насморк и редкое покашливание. Одышка выражена умеренно. Общее состояние почти не страдает. По течению болезни выделяют следующие формы: острую, затяжную, рецидивирующую и непрерывно рецидивирующую.
Лечение коклюша тяжелой формы
- Обязательны прогулки с ребенком.
- Один из антибиотиков – эритромицин, рулид и другие макролиды, ампициллин (внутрь или внутримышечно курсом до 7 дней).
- При развитии пневмонии – 2 антибиотика широкого спектра действия парентерально.
- Детей первых месяцев жизни можно на несколько дней поместить в кювез, создав в нем климат субтропиков (влажность 80-90 %, концентрация кислорода 30-40%, температура до 30 °С), или использовать кислородную палатку.
- Седативные средства: седуксен в дозе 0,3-0,5 мг/кг 3-4 раза в день в комбинации с пипольфеном, аминазином в дозе до 1 мг/(кг сут), фенобарбиталом (3-5 мг/кг в сутки) внутрь. Можно назначить внутрь экстракт валерианы, пустырника.
- Лазикс в дозе 0,5-1,0мг/кг 1-2 раза в день при энцефалопатии в течение 2-3 дней, затем диакарб – до 2-5 мг/кг в сутки через день.
- Кавинтон, трентал и эуфиллин для улучшения мозгового и легочного кровотока, в последующем ноотропы (пирацетам, аминалон и др.).
- Вначале назначают препараты, угнетающие кашель (тусупрекс, синекод, либексин, туссин плюс), затем, при появлении мокроты, – препараты, облегчающие ее отделение (туссамаг, бронхолитин, пектуссин, мукалтин, анисовые капли, термопсис); ингаляции с физиологическим раствором, минеральной водой.
- Рекомендовано парентеральное введение гидрокортизона в дозе 5 мг/ (кг сут) в течение 5 дней.
- Массаж грудной клетки, физиотерапия, дыхательная гимнастика.
- ИВЛ назначают при затянувшемся апноэ, тяжелой гипоксии мозга, судорожном статусе. Синхронизация к аппарату достигается с помощью седуксена, ГОМК.
- Диета механически щадящая, легкоусвояемая; питание дробное; ребенка нужно докармливать после приступа кашля, заканчивающегося рвотой.
Осложнения при коклюше

Приступы кашля приводят к тому, что ткани и органы ребенка испытывают дефицит кислорода. У части детей отмечается остановка дыхания. Прежде всего от гипоксии страдают нервная система и головной мозг. Наиболее тяжело коклюш переносят новорожденные с поражением ЦНС. У них заболевание приводит к повреждению участков головного мозга, которое проявляется в виде расстройства глотания, судорог, нарушения работы кишечника, псевдобульбарного паралича. Возможны патологические изменения тимуса, гипоталамуса, симпатической нервной системы.
Вследствие перенесенного заболевания иммунитет снижается, ребенок легко заражается другими инфекциям, главным образом респираторно-вирусными. Вторичные поражения дыхательной системы – пневмонии, бронхиты, ангины – приводят к учащению приступов кашля, нарушению вентиляции легких и мозгового кровообращения.
Чаще всего коклюш осложняется пневмонией. Ее развитию способствует патологическое состояние дыхательного тракта: воспаление слизистой оболочки дыхательных путей, бронхоспазм, повышенное образование слизи и застойные явления, нарушения работы дыхательной мускулатуры.
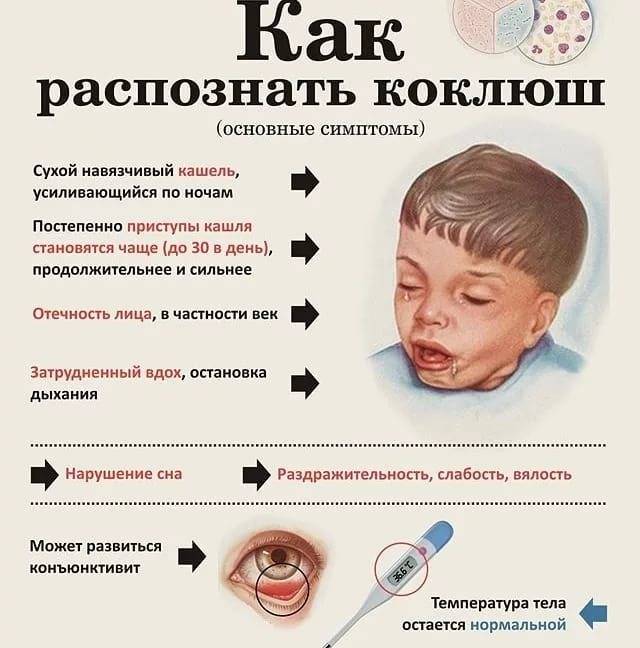
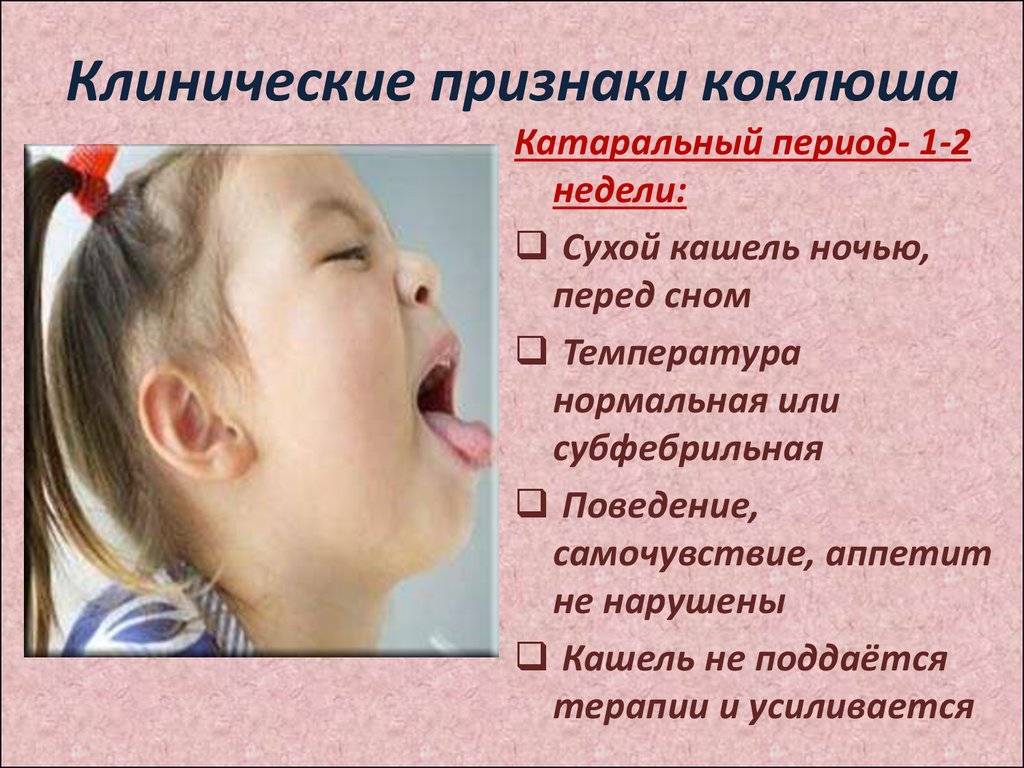
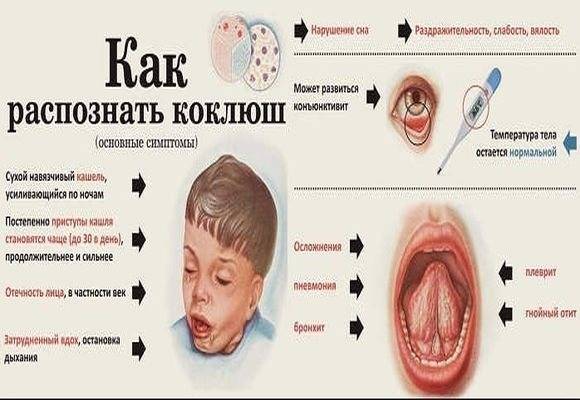
Симптомы коклюша
Начало болезни напоминает обычное ОРЗ: незначительно повышается температура, появляются выделения из носа, редкий сухой кашель. В дальнейшем кашель усиливается, приобретая спазматический характер.
Насморк
Коклюш начинается обычно с появления слизистых выделений из носа. Они могут появиться ещё до повышения температуры. Ребёнок начинает чихать и кашлять.
Температура
В начале заболевания, как правило, наблюдается незначительное повышение температуры – до 37-37,5 °С.
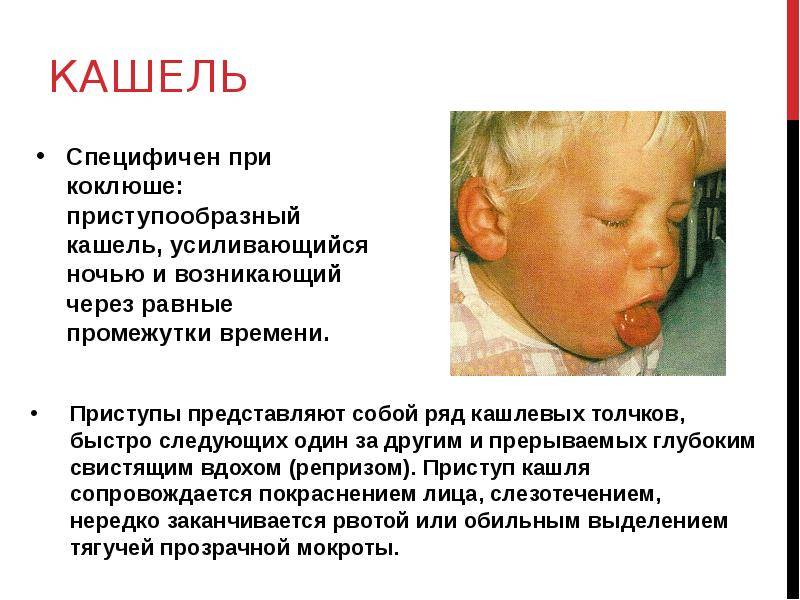
Кашель
На первой стадии заболевания кашель сухой и редкий. Традиционные для ОРВИ методы лечения кашля при коклюше не помогают, кашель постепенно усиливается. Через 10-14 дней с начала заболевания наблюдаются типичные для коклюша спазматические приступы кашля.
Такой приступ выглядит как серия кашлевых толчков, за которой следует глубокий свистящий вдох. Потом – новые кашлевые толчки. Этот цикл может повторяться несколько раз (от 2 до 15 – в зависимости от тяжести заболевания). Кашель даётся нелегко; у ребёнка может синеть лицо, набухают шейные вены. Он высовывает язык; при этом может травмироваться уздечка языка. У грудных детей возможна остановка дыхания. Приступ заканчивается выделением небольшого количество стекловидной мокроты или рвотой. Количество подобных приступов может доходить до 50 в день.
Период спазматического кашля длится 3-4 недели. После этого кашель (уже обычный, не спазматический) сохраняется ещё 2-3 недели.
Причины бронхита
Первичный обструктивный бронхит у детей чаще вызывают вирусы. Поражают бронхиальное дерево следующие возбудители:
- вирус парагриппа третьего типа;
- респираторно-синцитиальный вирус;
- энтеровирус;
- вирусы гриппа;
- аденовирусы;
- риновирус.
Часто манифестации обструктивного бронхита у ребенка предшествует простудное заболевание. Повторно болезнь вызывают другие возбудители персистирующих инфекций, к которым относят:
- хламидии;
- микоплазмы;
- герпесвирус;
- возбудители коклюша, паракоклюша;
- цитомегаловирус;
- плесневые грибки.
Часто при повторных случаях активизируется условно-патогенная микрофлора дыхательных путей. Значительную роль в развитии воспаления бронхов у детей играют аллергические реакции. Рецидивам обструктивного бронхита способствует заражение глистами, очаги хронической инфекции (синусит, тонзиллит, кариес). К факторам, провоцирующим развитие обострений, относят:
- физическое переутомление;
- переохлаждение;
- нервно-психическое перенапряжение;
- врожденная несостоятельность защитных барьеров;
- неблагоприятный климат;
- плохая экологическая остановка;
- снижение иммунитета;
- недостаток витаминов.
Важную роль в развитии обструктивного воспаления бронхов у детей имеют пассивное курение, а также раздражение ресничного эпителия пылевыми частицами, химическими средствами.
Заикание у левши
В настоящее время увеличилось количество сторонников теории о том, что у левши, переученного владению правой рукой, в большинстве случаев развивается логоневроз. Свидетельство этому – множество историй, рассказанных взрослыми, перенесшими в детстве подобный горький опыт.
Мужчина, 50 лет. С раннего детства, со слов его матери, мальчика стали переучивать с леворукости на владение правой рукой. В результате с 5 лет парень стал заикаться. С тех пор дефект не отпускал его, сохраняясь по сей день.
Интересная история произошла с другим мужчиной. Начало – как у всех: в детстве переучили с левой руки на правую, что привело к заиканию. Вскоре мальчик заболел полиомиелитом, правая рука оказалась парализованной. Больному пришлось все учиться делать левой рукой. Овладев навыками леворукости, обнаружилось, что дефект исчез.
Подтверждению связи переученной леворукости с логоневрозом достаточно. Но ученые спорят о механизмах этой связи.
Одни утверждают: причина – в работе полушарий. Для мозга характерно явление латеральности. Одно полушарие у человека оказывается доминирующим. У основания мозга происходит перекрест нервных путей, поэтому у левши преобладает правое полушарие, у правши – левое.
Когда левшу переучивают, то происходит усиление воздействия левого полушария, слабого у них от природы. Получается, что контроль обоих полушарий уравнивается. Это неестественно, претит природному функционированию мозга. В результате, как одно из последствий, получаем заикание.
Другая теория берет за основу психическое напряжение, под которое попадает ребенок во время переучивания. Известны случаи, когда детям привязывали левую руку к туловищу для обездвиживания. Если они пытались высвободить «любимую» конечность, на них кричали, даже били.
Левшей облачали в специальные шлейки с ограничением движений левой конечности. Приклеивали к парте тетрадь с правой стороны. Прибегали к другим ухищрениям. И пусть со временем методы переучивания смягчились, окультурились, напряжение не уходит.
Для эмоционального ребенка повышенное напряжение, контроль являются большим испытанием, исходом которого становится невроз. Одним из симптомов невроза является заикание.
В целом становится понятно, что переучивание левши несет в себе определенные риски по поводу возникновения лалоневроза.