Подготовка к процедуре и сбор мочи на посев
Для получения реальной картины состояния внутренней микрофлоры крайне важно соблюсти все требования относительно подготовки и сбора мочи:
забор материала осуществлять до начала антибиотикотерапии;
за неделю до анализа отказаться от употребления в пищу красящих овощей (морковь, свекла), алкоголя, жирной, солёной и копчёной пищи;
женщинам нельзя сдавать мочу на посев во время месячных, за неделю до них и после;
накануне запрещается проводить спринцевание;
за 2 суток остановить приём мочегонных средств (как народной, так и традиционной медицины), лекарственных и противозачаточных средств в форме вагинальных свечей;
за сутки до сбора мочи избегать половой близости;
накануне не употреблять много жидкости, чтобы не снизить количество бактерий в выделениях;
снизить физические нагрузки во избегание возможного изменения состава мочи;
использовать стерильную сухую ёмкость. Оптимальный вариант – пластиковый стаканчик с крышкой (продаётся в аптеке), поскольку тару, хранящуюся дома, достаточно трудно качественно простерилизовать. Для грудных деток рекомендуется использовать стерильный пакет или одноразовый мочеприёмник;
нельзя собирать мочу из судна или мочеприёмника;
применение катетера допускается лишь в крайних случаях;
открывать контейнер необходимо только чистыми руками непосредственно перед сбором материала, не касаться внутренней стороны и края тары;
перед сбором материала нужно провести тщательную гигиену половых органов (средства не должны содержать антисептик), затем насухо вытереть;
осуществлять сбор средней порции утреней мочи, т.е. первую и конечную струю спустить в унитаз;
при подозрении на нефротуберкулёз сбор материала нужно проводить 3 раза в день в течение 3 дней;
женщинам необходимо прикрыть вход во влагалище (например, тампоном), чтобы слизь из него не попала в мочу
Это важно, поскольку она также содержит различные бактерии;
количество урины, необходимой для анализа, составляет 20-50 мл, для детей достаточным считается 10 мл;
собранный материал в течение 2 часов доставить в лабораторию (хранить в тёмном прохладном месте). При необходимости допускается 8-часовая выдержка в холодильнике.
Риски применения антибиотиков при ИМП
Хотя антибиотики обычно лечат ИМП быстро и эффективно, у людей может быть аллергия на них, и их использование может вызвать определенные риски. Например, у 22% женщин, получающих лечение ИМП, развивается вагинальная инфекция Candida, которая является типом грибковой инфекции.
Другие побочные эффекты антибиотиков:
- тошнота и рвота;
- сыпь;
- головная боль;
- аномальные тесты функции печени.
Серьезные риски использования антибиотиков включают создание более сильных штаммов бактерий.
Со временем некоторые виды бактерий становятся устойчивыми к традиционным антибиотикам. Существует несколько видов E. coli, которые демонстрируют повышенную резистентность к лекарственным средствам, и это основная причина ИМП. Каждый раз, когда люди используют антибиотик, существует повышенный риск развития у бактерий устойчивости к нему. Это еще более вероятно, когда люди не следуют инструкциям врача для завершения полного предписанного курса лечения. В результате врачи пытаются уменьшить использование антибиотиков, особенно когда другие методы лечения могут быть эффективными или когда болезнь может пройти самостоятельно
Крайне важно продолжать курс антибиотиков до даты окончания, которую предоставляет врач
В организме человека проживает сообщество бактерий, вирусов и грибков, которые гармонично живут и помогают ряду функций органов. Антибиотики могут уничтожать некоторые из этих бактерий, что может увеличить вероятность возникновения других инфекций.
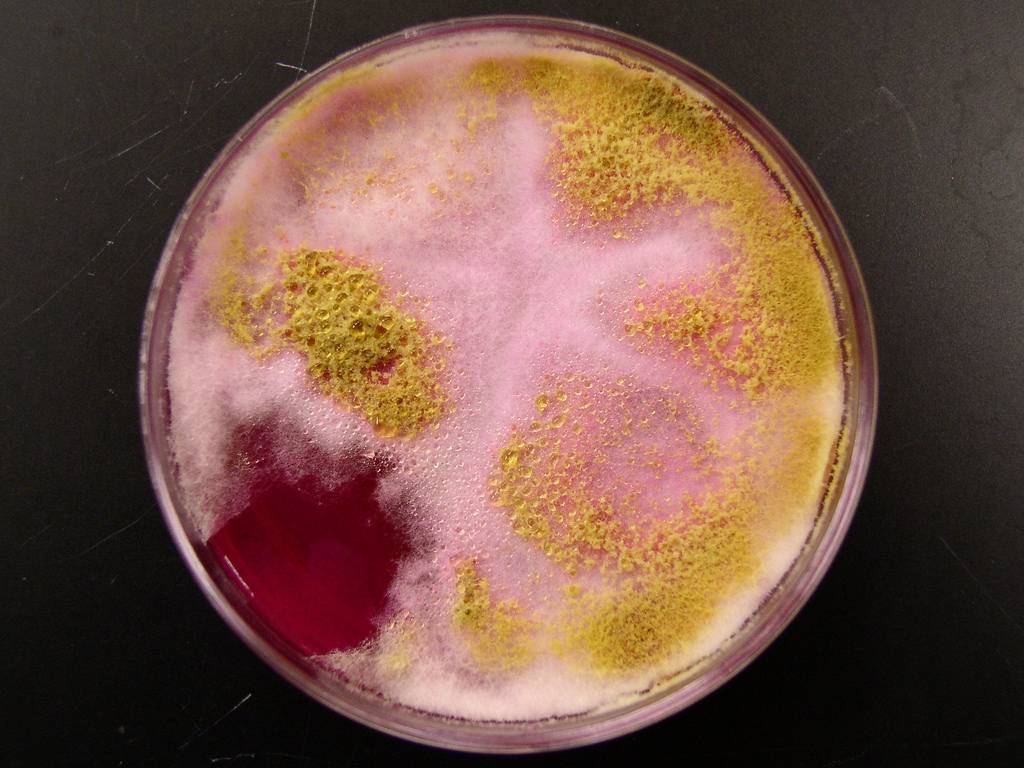
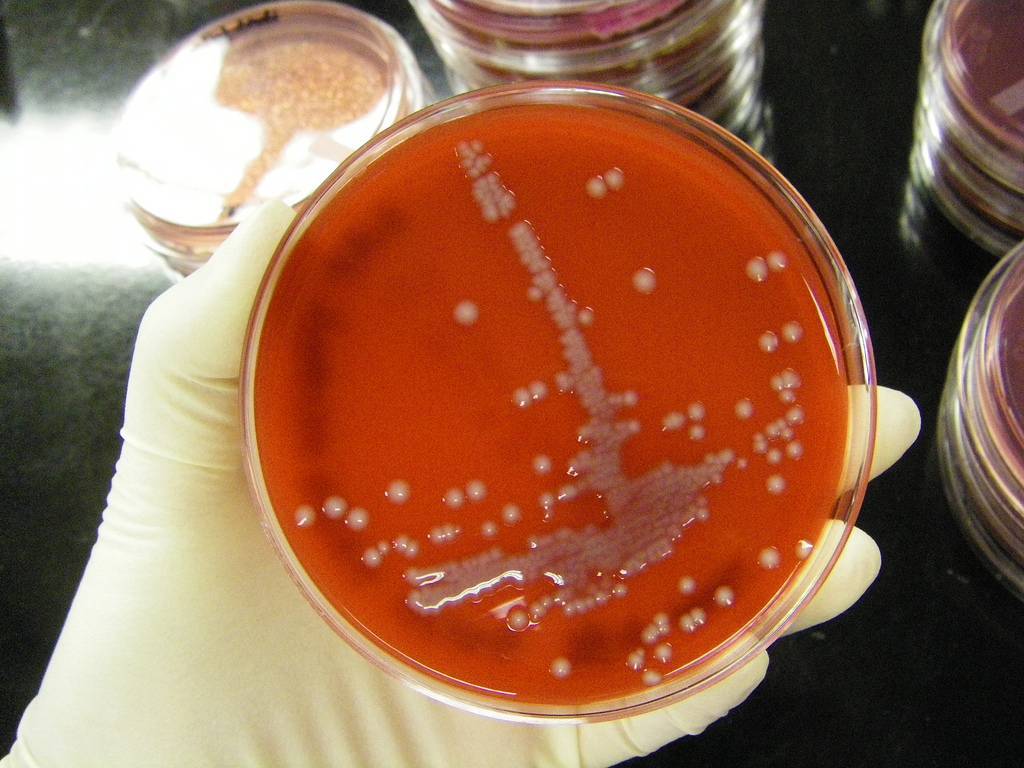
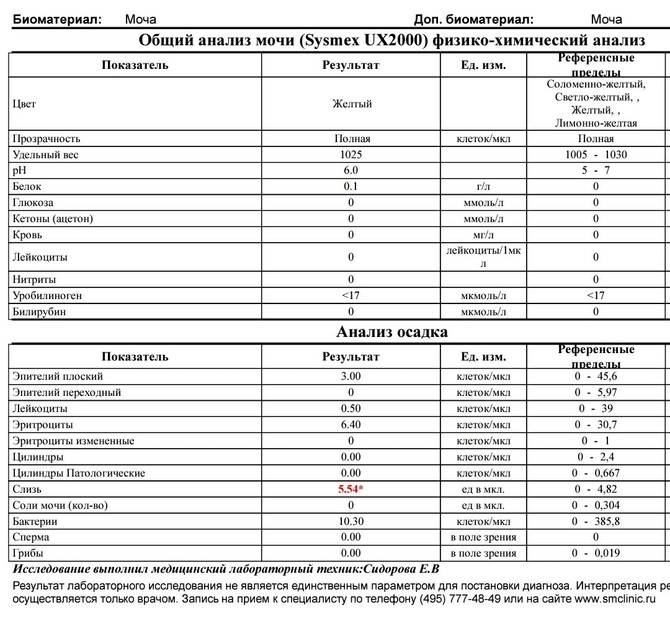
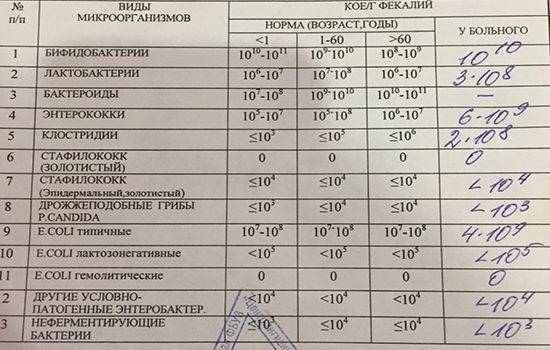
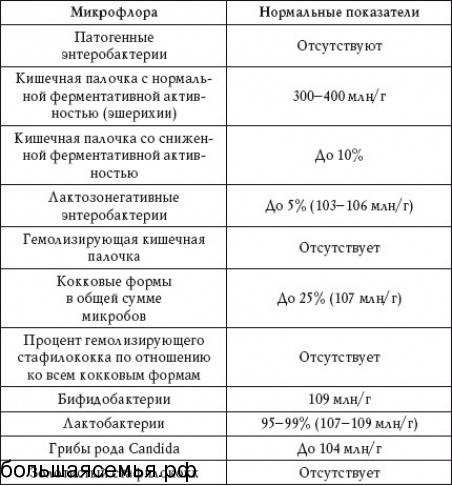
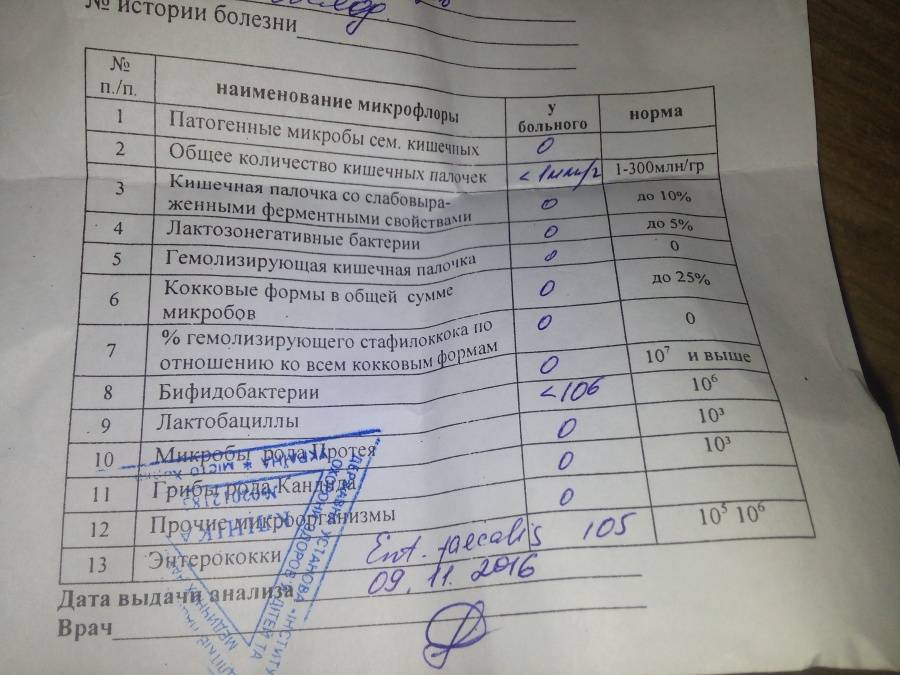
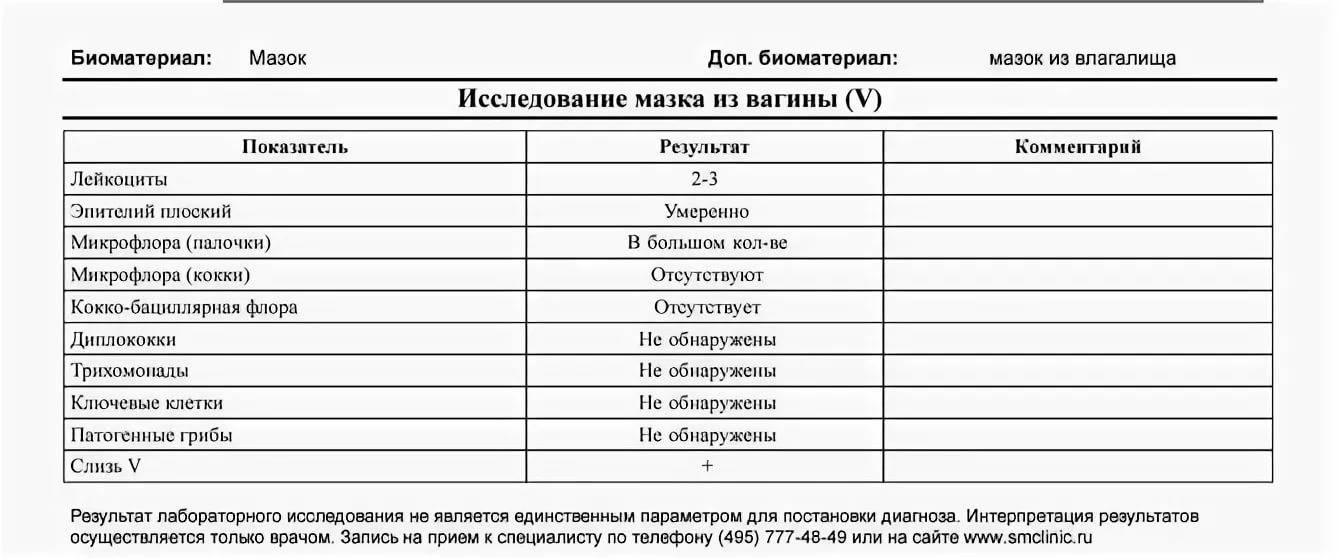
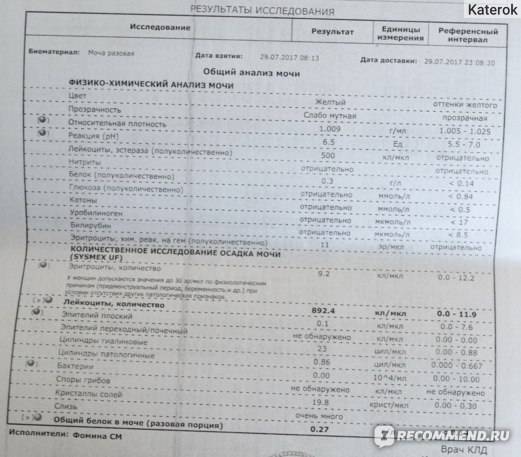
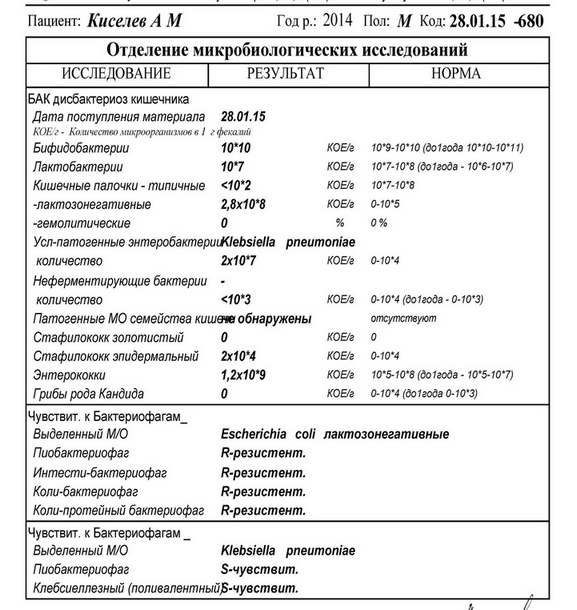
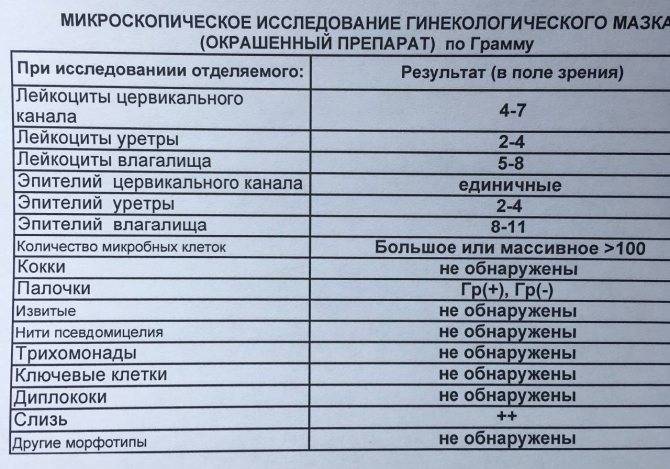
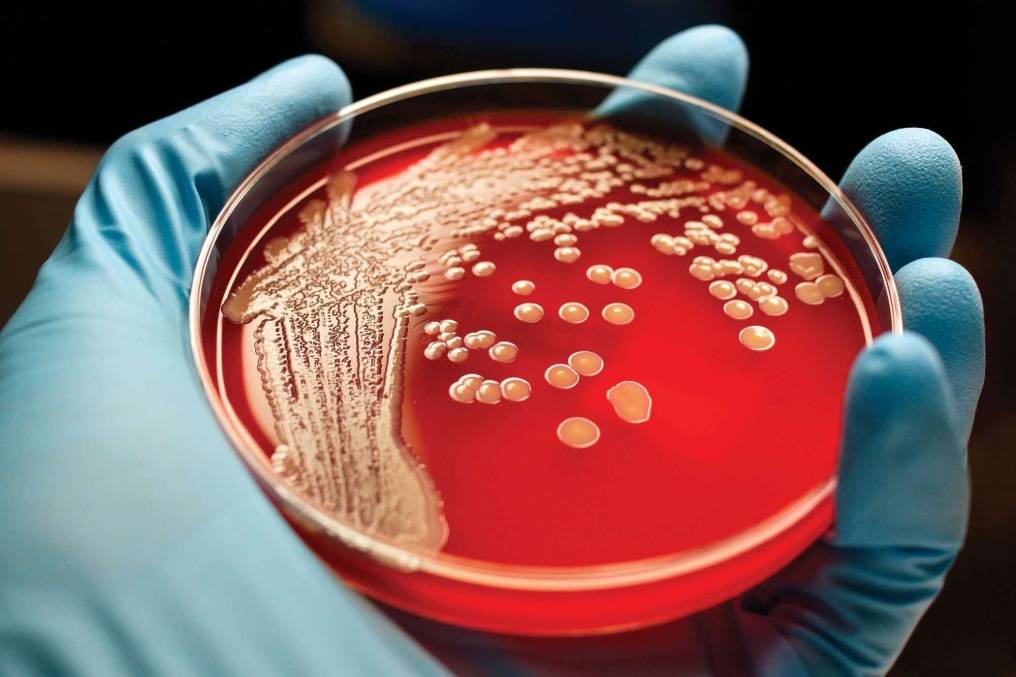
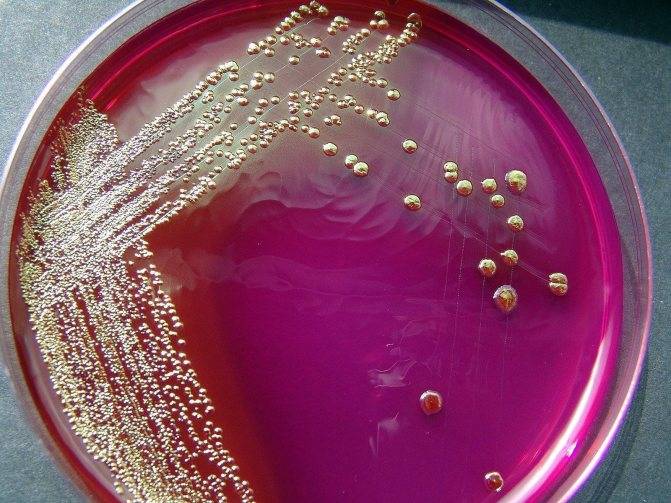
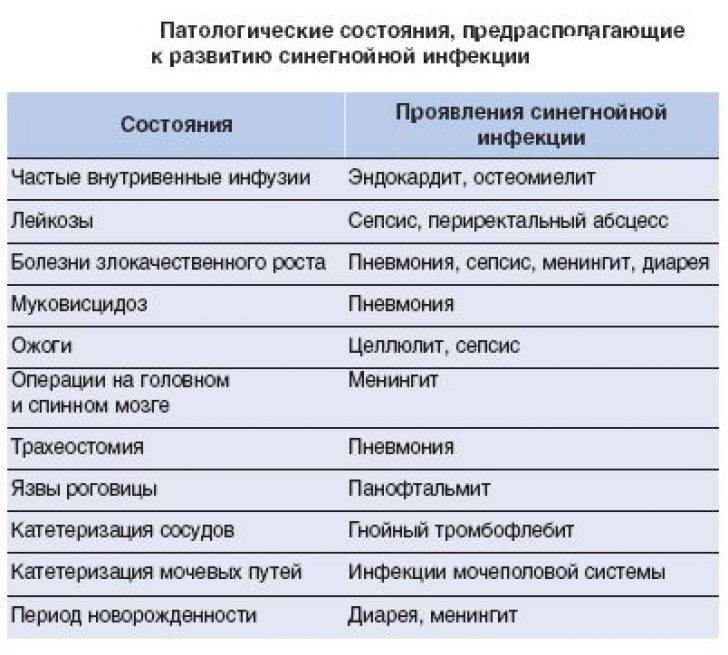
Расшифровка результатов бакпосева мочи: норма и патология
Результат анализов выводится в КОЕ на 1 мл мочи. КОЕ (колониеобразующие единицы) – это абсолютное значение, показывающее количество клеток бактерий в 1 мл урины.
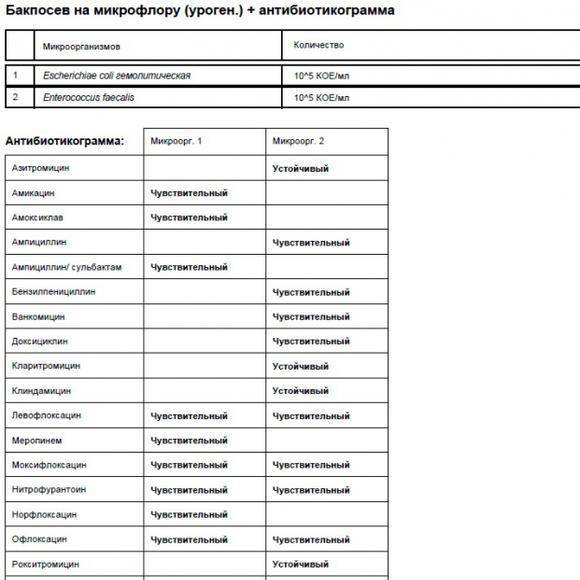
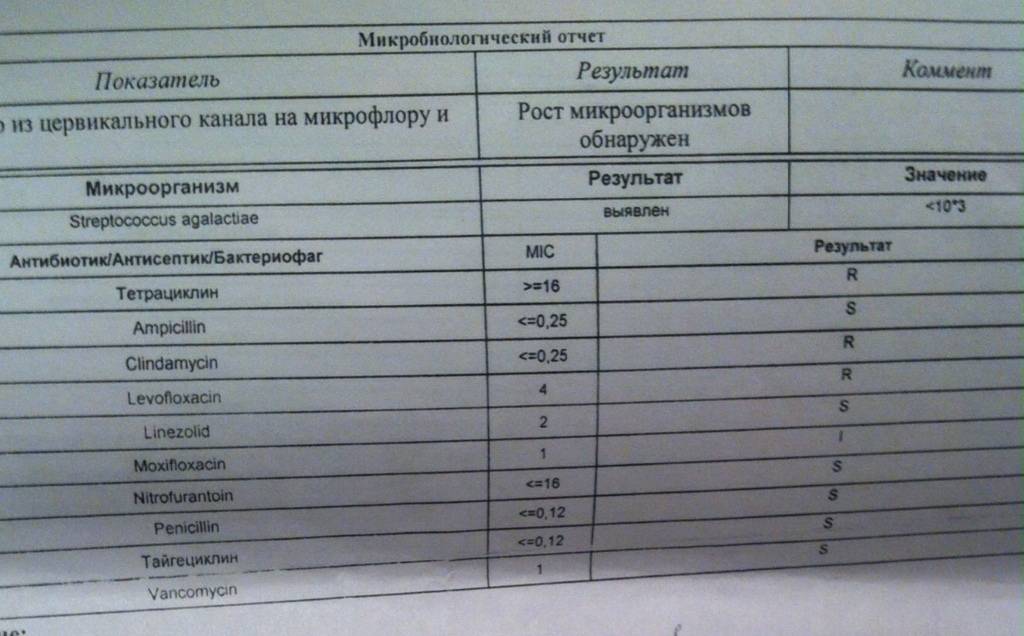
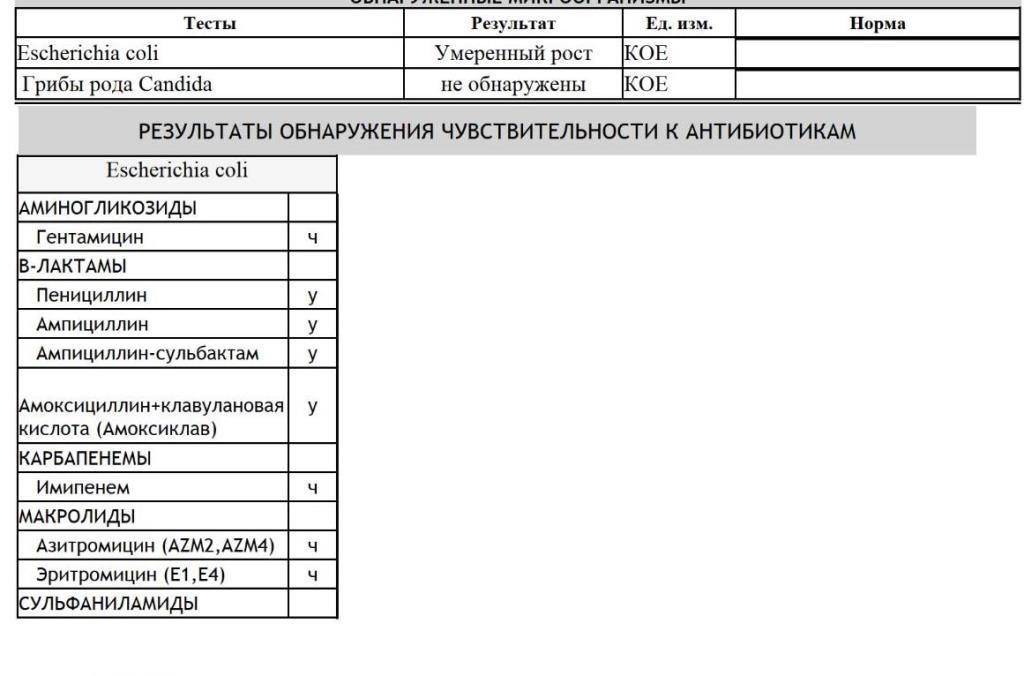
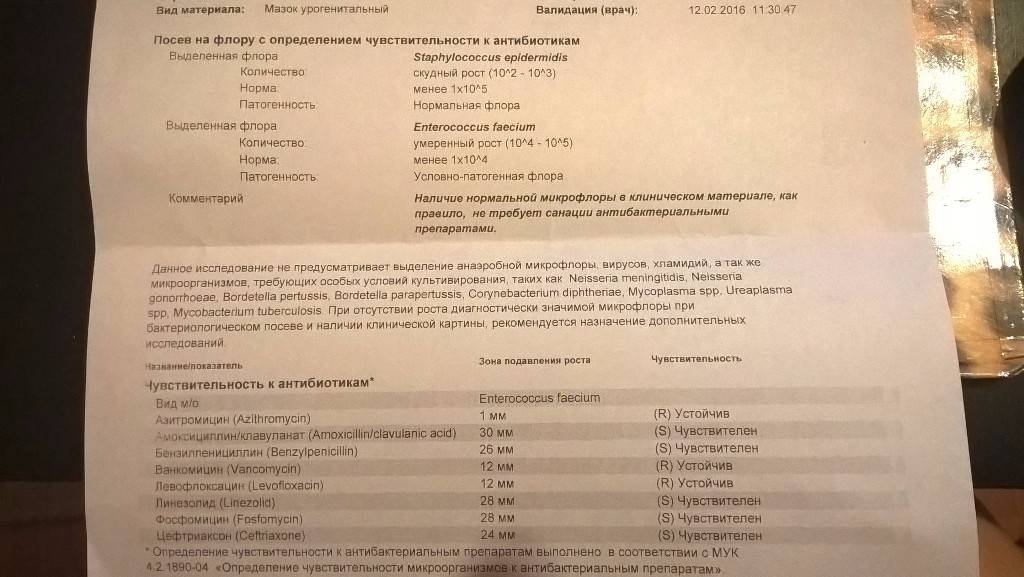
Лаборатория выдаст распечатку результатов, в которой будут указаны все виды микроорганизмов, их количество, измеренное в КОЕ/мл, и антибиотикограмма – группы препаратов, к которым чувствителен каждый вид бактерий.
Результат бакпосева не всегда однозначно положительный или отрицательный. Он имеет референсные значения, которые указывают на степень воспаления.
| Менее 1000 КОЕ/мл | Норма, лечение не требуется. |
| 1000-100000 КОЕ/мл | Требуется повторное исследование. Возможно, результат искажён из-за нарушения правил подготовки или сбора мочи. |
| Более 100000 КОЕ/мл | Наличие инфекции, необходимо срочно начинать лечение. |
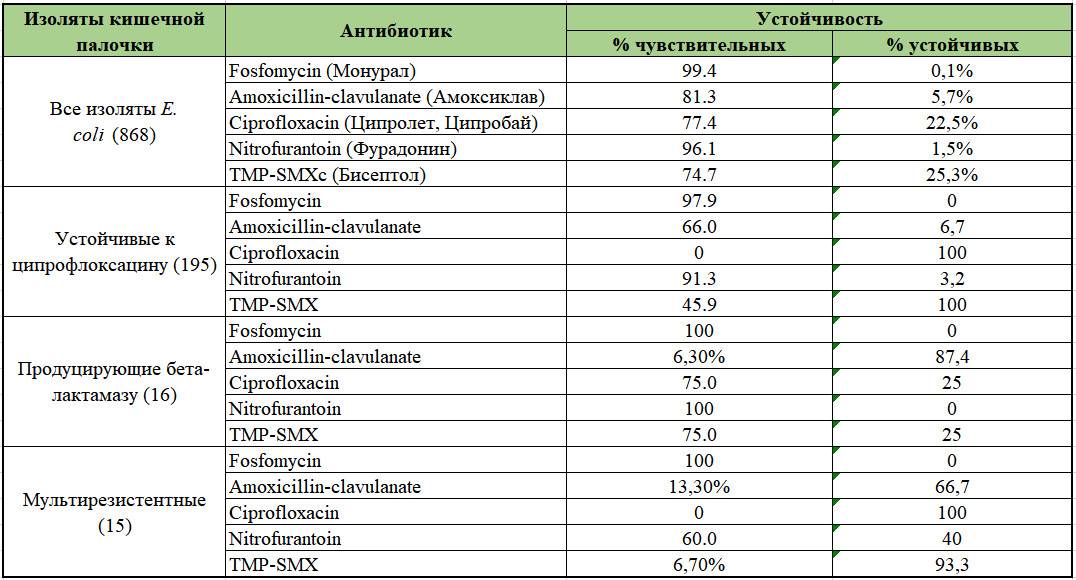
На бланке антибиотикограммы проставляются значки:
| Обозначение | Уровень чувствительности к антибиотикотерапии |
| S | высокий |
| I | умеренный |
| R | полная резистентность (устойчивость) к антибиотикам |
Лечение
Для лечения симптомов кишечной палочки у взрослых и детей используются такие группы препаратов:
- Антибактериальные средства. Традиционное лечение кишечной палочки в моче, во влагалище у женщин и в просвете толстого кишечника, включает прием антибиотиков из группы цефалоспоринов. Курс лечения составляет от 5 до 10 дней.
- Спазмолитики и обезболивающие препараты. Обезболивающие таблетки для лечения симптомов кишечной палочки у взрослых и детей назначаются при выраженном болевом синдроме. С лечебной целью назначаются такие препараты, как Нурофен, Спазмалин, Но-шпа.
- Пробиотики. Эта группа лекарственных средств помогает восстановить баланс нормальной микрофлоры в просвете толстого кишечника и во влагалище у женщин.
Для того чтобы пробиотики, содержащие бифидум и лактобактерии, могли эффективно восстановить микрофлору, их приём необходимо сочетать с пребиотиками, которые создают благоприятную среду для размножения полезных бактерий. Высокую результативность при эшерихиозе доказал комбинированный препарат Стимбифид Плюс, который относится к метапребиотикам, и содержит уникальную комбинацию фруктополисахаридов и фруктоолигосахаридов.
Метапребиотик Стимбифид Плюс обеспечивает микрофлору толстого кишечника и влагалища уникальным питанием, чем стимулируют её размножение. На основании полученных результатов клинических исследований, была составлена сравнительная характеристика эффективности Стимбифид Плюс и других препаратов, влияющих на состав кишечной микрофлоры. Метапребиотик доказал свое абсолютное лидерство. Биодобавка Стимбифид Плюс одинаково эффективна для профилактики как эшерихиозов, так и для их других заболеваний.
Осложнения пиелонефрита
В большинстве случаев пиелонефрит успешно лечится без последствий, хотя у некоторых людей возможно развитие осложнений. Повышенный риск осложнений при пиелонефрите возникает, если вы:
- ребенок;
- старше 65 лет;
- беременны;
- болеете диабетом, хроническим заболеванием почек или серповидно-клеточной анемией;
- имеете пересаженную почку (особенно в первые 3 месяца после пересадки); имеете ослабленный иммунитет;
- заболели пиелонефритом, находясь в больнице.
Ниже описаны некоторые наиболее распространенные осложнения пиелонефрита.
Абсцесс почек
Абсцесс почек – редкое, но тяжелое осложнение при пиелонефрите. При этом в тканях почки образуется гной. Наибольшему риску образования абсцесса почки подвергаются люди с диабетом. Симптомы абсцесса почки схожи с проявлениями пиелонефрита. Наиболее частыми признаками абсцесса являются:
- высокая температура 38º C или выше;
- озноб;
- боль в животе;
- отсутствие аппетита;
- боль при мочеиспускании.
Абсцессы почек потенциально очень опасны, так как содержащиеся в них бактерии могут распространиться в другие части вашего организма, например, в легкие или кровеносную систему, и могут привести к смерти. Абсцессы, как правило, лечат хирургическим путем. Для этого в почку вводят иглу и через нее удаляют гной из абсцесса.
Заражение крови
Заражение крови (сепсис) – еще одно редкое, но потенциально смертельное осложнение пиелонефрита, связанное с проникновением бактерий из почек в кровь. Когда бактерии попадают в кровь, инфекция может распространиться на любые части вашего тела, в том числе на жизненно важные органы.
Симптомы заражения крови у больного пиелонефритом:
- низкое кровяное давление, при котором в вертикальном положении тела ощущается головокружение;
- спутанность сознания или дезориентация во времени и в пространстве;
- обильное потоотделение;
- неконтролируемая дрожь или озноб;
- высокая или пониженная температура тела (ниже 36º C);
- бледность кожи;
- учащенное сердцебиение;
- одышка (ощущение нехватки воздуха).
Заражение крови – это неотложное состояние, которое требует госпитализации в отделение интенсивной терапии (реанимацию) и назначения антибиотиков для борьбы с инфекцией. Если вы принимаете определенные препараты для диабетиков, например, метформин или ингибиторы ангиотензинпревращающего фермента, возможно, вам придется приостановить их прием до выздоровления, так как при заражении крови они могут вызвать повреждение почек.
Тяжелая инфекция
Еще одним редким, но потенциально смертельным осложнением при пиелонефрите является заболевание, которое называется эмфизематозный пиелонефрит. Это тяжелая инфекция, при которой происходит быстрое разрушение почечной ткани. Бактерии, вызывающие инфекцию, выделяют газ, который скапливается в почках.
Точная причина эмфизематозного пиелонефрита неизвестна, но почти все случаи этого заболевания зарегистрированы у людей с диабетом. Как правило, для лечения заболевания необходима экстренная операция, в ходе которой удаляется вся поврежденная почка или ее часть. Даже одна здоровая почка после операции обеспечивает полноценную жизнь.
В очень редких случаях пиелонефрит наносит необратимый вред почкам, что заканчивается почечной недостаточностью. При этом состоянии почки полностью прекращают свою работу. Почечная недостаточность – смертельное заболевание, однако жизнь таким больным можно спасти с помощью диализа или пересадки почки.
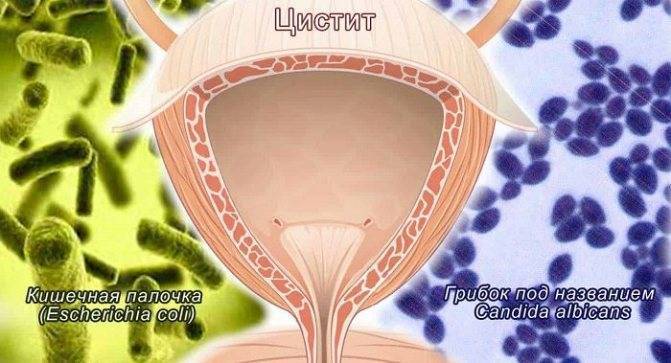
Как попадает кишечная палочка в мочевой пузырь: 3 способа
Кишечная палочка может проникнуть в мочевой пузырь при попадании на внешние половые органы из прямой кишки или из внешней среды. В этом случае бактерии начинают усиленно размножаться, что становится причиной развития цистита, уретрита, вульвовагинита и пиелонефрита у женщин.
Итак, что же такое цистит?
Цистит — это заболевание слизистой оболочки мочевого пузыря, которое носит инфекционно-воспалительный характер.
Каким же образом бактерия попадает в мочеиспускательный канал, а затем и в мочевой пузырь? Давайте рассмотрим самые частые способы.
- Небезопасный секс. Это самый частый способ инфицирования мочеполовой системы. Вероятность инфицирования мочеиспускательного канала у женщин и мужчин возрастает при незащищенном сексе. Этот факт подтверждает и статистика, которая гласит о том, что женщины, достигшие детородного возраста и ведущие активную половую жизнь, страдают циститами чаще, чем дети и подростки.
- Загрязненные водоемы и земля. Кишечная палочка может долго жить и сохранять способность к размножению в окружающей среде — почве и водоемах. Поэтому попасть в мочевые пути, а затем и в мочевой пузырь может при купании в грязном водоеме или прикосновении гениталиями к загрязненной земле.
- Пренебрежение правилами гигиены. Обычно с появлением кишечной палочки в моче сталкиваются женщины, что обусловлено особенностями строения половых органов. Проникновению патогенных бактерий в уретру способствует также неправильное выполнение гигиенических процедур и ношение тесного синтетического нижнего белья.
Но, несмотря на все эти способы, обязательно нужно учесть то, что инфекции нижних мочевых путей имеют четко выраженные гендерные различия: в возрасте до 55 лет значительно чаще болеют женщины, и лишь в более старшем возрасте отмечается выравнивание пропорции.
Поэтому, можно сделать вывод о том, что женщины имеют выше риск «подхватить» данное заболевание, чем мужчины.
Однако, не все так уж страшно, как кажется на первый взгляд.
Когда бактерия попадает в мочевые пути, она может естественным способом выходить при мочеиспускании. Но при наличии определенных условий бактерия может поселиться в слизистой мочеиспускательного канала и восходящим путем попасть в мочевой пузырь.
Вот о них мы и поговорим дальше.
Условия, которые увеличивают риск попадания инфекции в мочевой пузырь:
- редкое опорожнение мочевого пузыря (реже 1 раза в 3 часа), в том числе при аномалиях развития органов мочевыделительной системы, и сопутствующих заболеваниях мочеполовой системы.
- сдавливание мочевого пузыря во время беременности.
- сахарный диабет, который влияет на состав мочи.
- инфицирование мочеполовых путей другими микроорганизмами, так как микробы из половых органов беспрепятственно проникают в мочевой пузырь.
- гормональные изменения в организме, так как даже незначительные колебания половых гормонов и гормонов надпочечников могут вызвать нарушение слизистой мочевого пузыря и как следствие плохую устойчивость к микробам.
В том числе гормональные изменения во время беременности, в период грудного вскармливания и в период менопаузы в связи с понижением уровня эстрадиола в организме.
- прием любых комбинированных оральных контрацептивов (КОК), которые также вызывают гормональный дисбаланс и снижение уровня эстрогена, со всеми вытекающими последствиями, в виде сильнейшего истощающего воздействия на все слизистые в организме и слизистую мочевого пузыря в том числе, тем самым увеличивая риск развития мочеполовых инфекций.
- использование женщинами вагинальных колпачков, внутриматочных спиралей, противозачаточного кольца в качестве средства контрацепции.
- использование искусственных смазок с контрацептивным эффектом, мыла для подмываний, пены для ванной. Всё это делает половые органы беззащитными перед инфекцией, поскольку нарушает кислотный баланс влагалища, естественную микрофлору урогенитальных путей и раздражает вход в мочеиспускательный канал.
- снижение местного и общего иммунитета, стресс, хронические заболевания.
- изменение и повреждение слизистой оболочки мочеиспускательного канала при лучевой терапии.
- расположение уретры глубоко во влагалище (влагалищная эктопия уретры).
- чрезмерная подвижность уретры во время полового акта (гипермобильность уретры).
- перенесенные операции на мочеполовых органах и органах малого таза.
- агрессивный половой акт, вызывающий микротрещинки слизистой.
Если вы обнаружили у себя данные условия, то помните о том, что это может стать причиной появления у вас цистита. Поэтому, будьте осторожнее и внимательней к своему здоровью.
А мы идем дальше и рассмотрим следующую тему — какие виды кишечных палочек существуют.
Как избежать инфицирования
Для того чтобы избежать развития эшерихиозов, рекомендовано соблюдать такие правила:
- Соблюдать правила личной гигиены и гигиены половой жизни.
- Перед употреблением, мясные и рыбные ингредиенты необходимо подвергать термической обработке.
- Перед едой тщательно мыть руки с использованием мыла.
- Употреблять только фильтрованную или кипячёную воду.
- Не употреблять продукты после истечения их срока годности.
- Овощи, фрукты и зелень перед употреблением необходимо мыть под проточной водой.
Беременным женщинам, а также лицам, падающим в группу риска по инфицированию кишечной палочкой, с профилактической целью рекомендовано принимать метапребиотик Стимбифид Плюс в соответствии с прилагаемой инструкцией.
16.03.2020
9512
22
/ Доктор Стимбифид
Симптомы и признаки инфицирования
В зависимости от типа бактерии, которая привела к развитию эшерихиоза, распознать инфицирование можно по таким характерным признакам:
- Энтероинвазивная палочка. Данный возбудитель способен вызывать острую интоксикацию как у взрослых, так и у детей. Клинические симптомы инфицирования энтероинвазивной палочкой похожи на симптоматику дизентерии. Об инфицировании говорят частые позывы к опорожнению кишечника (до 25 раз в сутки), общая слабость, тошнота, испражнения приобретают водянистую консистенцию и могут содержать примеси слизи.
- Гемолитическая (энтерогеморрагическая, гемолизирующая) палочка. Этот патогенный микроорганизм вызывает у взрослых гемолитико-уремический синдром, а у детей провоцирует геморрагический колит. Оба заболевания нуждаются в своевременном лечении.
- Энтеротоксигенная. К симптомам инфицирования данным микроорганизмом, относят тошноту и частые эпизоды рвоты, выраженную диарею, спастическую боль в околопупочной области. Этот вариант кишечной инфекции одинаково часто встречается среди взрослых и детей.
- Энтеропатогенный эшерихиоз. Если кишечная палочка выявлена у ребёнка грудного возраста, то в 80% случаев речь идет об энтеропатогенном эшерихиозе. Распознать инфицирование можно по таким симптомам, как диарея и рвота. Новорожденный ребёнок отказывается от приема пищи, наблюдается частое срыгивание, беспокойство, непрерывный плач и бессонница.
Стандартное лечение кишечной палочки включает в себя прием медикаментов, оказывающих губительное воздействие на микроорганизм, а также препараты для устранения симптомов интоксикации.
Инфекция мочевыводящих путей — лечение народными средствами без антибиотиков
Для лечения ИМП без антибиотиков можно попробовать следующие домашние средства:
1. Употреблять побольше жидкости
Питьевая вода — один из самых простых способов помочь предотвратить и лечить ИМП. Вода помогает органам мочевыводящего тракта эффективно удалять отходы из организма, сохраняя при этом жизненно важные питательные вещества и электролиты. Гидратация также разбавляет мочу и ускоряет ее прохождение через мочевыводящую систему, что затрудняет проникновение бактерий, которые вызывают инфекцию.
2. Мочитесь, когда возникнет такая необходимость
Частые мочеиспускания выводят бактерии из мочевыводящего тракта, что помогает избавиться от них. Всегда мочитесь как только возникнет желание, чтобы предотвратить и лечить ИМП.
3. Клюквенный сок
Клюквенный сок является одним из наиболее хорошо зарекомендовавших себя естественных методов лечения ИМП. Люди традиционно использовали его, чтобы очистить организм от инфекции и ускорить восстановление. Исследования показали, что клюквенный сок содержит соединения, которые препятствуют прикреплению E.coli к клеткам в мочевом тракте.
Клюквенный сок также содержит антиоксиданты, в том числе полифенолы, которые обладают антибактериальными и противовоспалительными свойствами. Общая рекомендация — пить около 400 миллилитров 25-процентного клюквенного сока каждый день, чтобы предотвратить или лечить ИМП.
4. Использовать пробиотики
Полезные бактерии, известные как пробиотики, могут помочь сохранить мочевой тракт здоровым и свободным от вредных бактерий.
Группа пробиотиков, называемых лактобактериями, могут помочь в лечении и профилактике ИМП. Они также помогают:
- предотвратить попадание вредных бактерий в клетки мочевого тракта;
- продуцируют пероксид водорода в моче, который обладает антибактериальным свойством;
- понижают рН мочи, делая условия менее благоприятными для бактерий.
Пробиотики встречаются в различных ферментированных и молочных продуктах:
- йогурте;
- кефире;
- некоторых видах сыра;
- квашеной капусте.
Можно принимать пробиотические добавки в виде капсул или порошка, который смешивается с водой или другими напитками.
5. Получать достаточное количество витамина С
Витамин С является антиоксидантом, который помогает улучшить функцию иммунной системы. Витамин С также взаимодействуют с нитратами в моче образуя оксид азота, который помогает в борьбе с бактериями. Он помогает снизить рН мочи, что делает выживание бактерий мало вероятным.
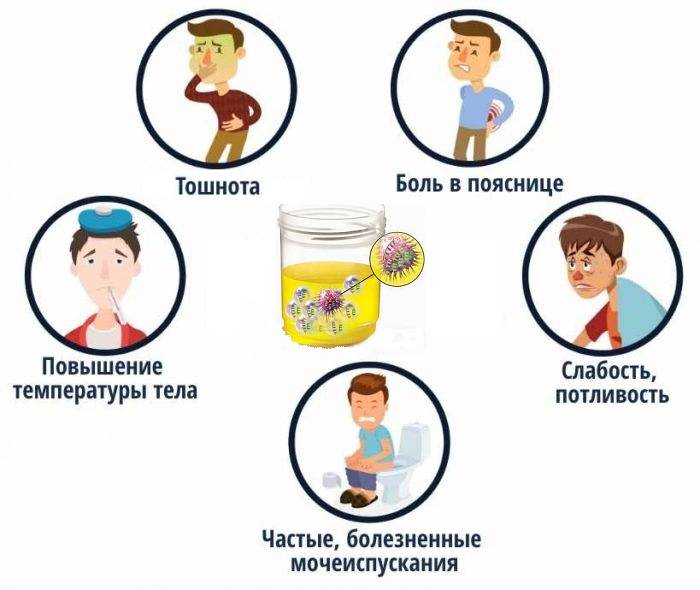
Если человек подозревает у себя ИМП, он должен обратиться к врачу за рекомендациями. Это уменьшит риск развития более тяжелой инфекции, которую сложно лечить. Признаки и симптомы ИМП включают:
- увеличение частоты мочеиспускания;
- боль или жжение при мочеиспускании;
- субфебрильная температура;
- спазмы в нижней части живота и паху;
- изменение запаха или цвета мочи;
- выделение мутной мочи или мочи с кровью.