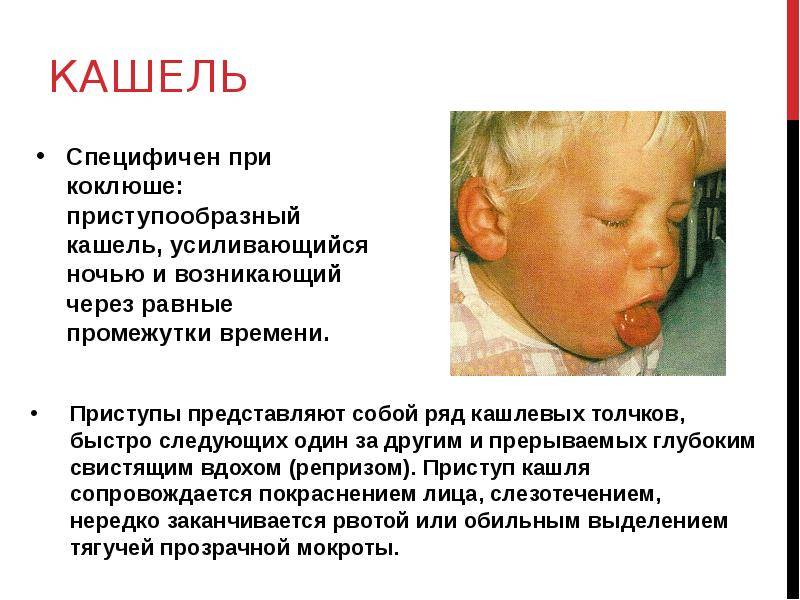
Психогенный кашель у детей
По каким причинам может возникать психогенный кашель у детей:
основная причина – неблагоприятная обстановка в семье, частые конфликты, жестокое обращение с ребенком и другие психотравмирующие факторы;
страх перед важными событиями, экзаменами, боязнь учителей, врачей;
чувство стыда и вины, если ребенок был сильно пристыжен;
повышенное внимание к ребенку во время заболевания, которое сопровождается кашлем, что может закрепить положительную ассоциацию;
копирование ребенком поведения взрослого человека, близкого родственника, авторитета, который страдает хроническим кашлем.
При таком нарушении для ребенка характерно демонстративное поведение, наличие других жалоб, активная речь и жестикуляция. Спровоцировать кашель довольно просто, коснувшись болезненной для ребенка темы.
В группу риска попадают дети со следующими особенностями:
- талантливые и активные, постоянно занятые учебой, увлечениями, посещающие различные образовательные занятия;
- конфликтные, с проблемным поведением;
- столкнувшиеся с агрессией со стороны сверстников, родителей или других людей;
- эмоционально чувствительные, со слабой стрессоустойчивостью, ранимые, невоспринимающие критику.
Когда есть подозрение на привычный кашель, нужно отвести ребенка на прием к психиатру. Также нужна консультация других врачей для исключения возможных заболеваний.
Психогенный кашель могут сначала принять за бронхиальную астму. Проблемой является тот факт, что далеко не каждый врач хорошо знаком с этим нарушением, поэтому довольно долго может проводиться бесполезное лечение.
Когда терапия не помогает, кашель носит постоянный и одинаковый характер, нужно обязательно проконсультироваться с психиатром или психотерапевтом. В 10% случаев хронический кашель имеет психогенное происхождение.
Стоимость лечения аллергического бронхита
Стоимость лечения аллергического бронхита для каждого пациента рассчитывается индивидуально, с учетом таких факторов, как:
- степень запущенности патологии;
- наличие сопутствующих осложнений
- длительность терапии и пр.
С нами дешевле
- Выгодные программы годового прикрепления, ведения беременности, диспансеризации и «check-up» со скидкам от цен прайс-листа до 25%
- Скидки инвалидам, ветеранам, пенсионерам 10%
- Скидка по депозитной программе до 25%
- Скидки по акциям и сезонным предложениям до 50%
Возможности оплаты услуг
Наличная оплата
Безналичный перевод
Оплата картой
Оплата в кредит
Лечение психогенного кашля
Основное лечение психогенного кашля заключается в проведении психотерапии. Методика подбирается индивидуально. Крайне важным моментом в терапии будет осознание пациентом природы нарушения. Психотерапевт может применять речевую терапию, релаксацию, гипноз, дыхательную гимнастику и другие методики, которые хорошо себя зарекомендовали.
Общие принципы терапии:
- создать комфортные условия для исключения стрессовых факторов;
- нормализовать режим дня, выделить достаточно времени для дневного отдыха и сна;
- включить в график ежедневные упражнения, прогулки, дыхательную гимнастику;
- ограничить продукты и напитки с кофеином;
- следовать рекомендациям психотерапевта.
Справка! Врач может принять решение о назначении психотропных препаратов. Для детей дополнительно могут применяться методики отвлекающей терапии, обертывание грудной клетки, особые техники дыхания с пуговицей между губами.
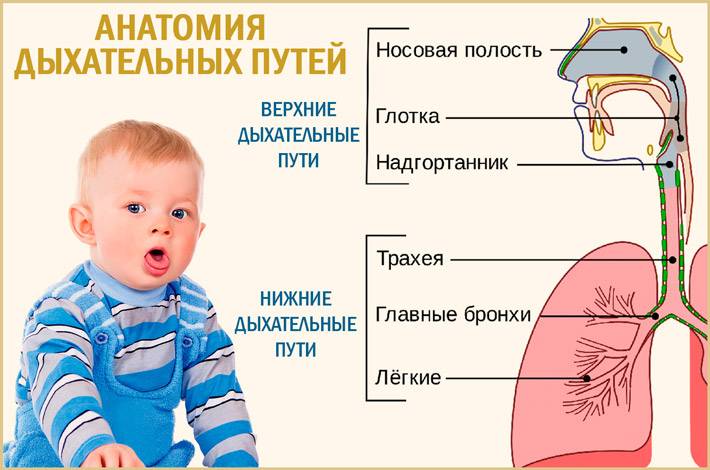
Причины возникновения кашля у ребенка
Чаще всего кашель у ребенка является симптомом ОРВИ. Помимо ОРВИ кашель у детей часто возникает в результате воспалительных явлений в ЛОР-органах.
Удушливый, мучительный кашель сопровождает течение бронхиальной астмы.
Внезапно возникающий сильный и удушливый кашель может быть следствием попадания в дыхательные пути инородного тела, что требует незамедлительного врачебного вмешательства, так как представляет собой реальную угрозу для жизни ребенка.
Табачный дым, сухой воздух в квартире также могут стать причиной появления кашля у ребенка.
Следует знать, что кашель может возникать не только при заболеваниях дыхательной системы. Он может появляться у детей с пороками сердца или заболеваниями ЖКТ.
Лечение кашля у ребенка
Как правило, кашель является симптомом какой-либо болезни, поэтому терапия должна быть направлена не только на устранение собственно кашля, но и на причину, по которой он появился. Именно поэтому лечение кашля у детей должно проводиться под контролем педиатра, который выявит его причину и назначит адекватное лечение.
В первую очередь необходимо обеспечить маленькому пациенту щадящий режим. Но это не означает, что он должен дни напролет проводить в постели. Наоборот, если общее состояние ребенка нормальное, температура тела не повышена, умеренная двигательная активность даже полезна, так как при движении бронхи лучше очищаются от слизи, а это способствует более быстрому выздоровлению.
Грудничкам, для лучшего отхождения мокроты, полезно периодически делать массаж, легонько похлопывая их по спинке.
Кормить ребенка нужно легкой, но калорийной пищей (фруктовое пюре, молочный коктейль, кисель, желе). Если ребенок отказывается от еды, не нужно кормить его насильно. А вот пить нужно много. Теплое, обильное питье способствует снятию интоксикации организма и разжижению мокроты, что ускоряет и облегчает ее выведение из организма.
Лечебные мероприятия при ОРВИ направлены в основном на удаление мокроты из дыхательных путей ребенка. Для этого, помимо обильного питья, увлажняют воздух в помещении, где находится больной. Это можно сделать специальным прибором (увлажнителем воздуха) или при помощи влажного полотенца, которое кладут на горячую батарею.
Одним из самых распространенных способов лечения кашля у детей являются ингаляции. Их проводят в домашних условиях, используя подручные средства или специальные приборы – ингаляторы. Лекарственные вещества проникают вместе с вдыхаемым паром в дыхательные пути ребенка. Действуя местно, в очаге инфекции, они способствуют более интенсивному уничтожению микробов и продуктов их жизнедеятельности и соответственно уменьшают кашель.
Средняя продолжительность одной ингаляции 5-10 минут, курс лечения 7-10 процедур. Детям, не достигшим трехлетнего возраста проводить ингаляции нежелательно, так как существует риск развития бронхоспазма.
Лечение кашля у детей горчичниками и банками, которые пользовались большой популярностью в прошлые годы, сегодня не рекомендуется.
Что касается медикаментозной терапии кашля у детей, то сегодня существует большое количество препаратов от кашля, которые делятся на три большие группы – отхаркивающие средства (улучшают отхаркивание мокроты), муколитические средства (способствуют разжижению мокроты) и средства, подавляющие кашель путем воздействия непосредственно на кашлевой центр.
Чем лечить кашель при ОРВИ и гриппе?
Чаще всего кашель у детей развивается при простуде. Если он мокрый, дело идет к выздоровлению. При сухом кашле нужно разжижать мокроту. Вязкий секрет накапливается в бронхах и плохо отхаркивается. Улучшить отхождение мокроты помогут народные рецепты.
- В мед добавляют горчичный порошок и тщательно перемешивают. Полученную массу выкладывают на распаренный капустный лист и прикладывают к спине в районе лопаток. Чтобы компресс согревал и хорошо держался, его накрывают целлофаном и фиксируют бинтом.
- Хорошо разжижают мокроту травяные сборы. Корень солодки, листья мать-и-мачехи, цветки липы и семена подорожника заливают 500 мл кипятка. Оставляют в термосе настаиваться на час. Теплое средство принимают в течение дня по 2-3 глотка.
Что могут сделать родители, если у ребенка кашель без остановки? Выход один — вызывать врача. Медлить нельзя, иначе разовьются осложнения. Специалист выпишет эффективное средство от простуды для детей. Часто врачи назначают препарат Деринат. Он действует сразу в нескольких направлениях:
- борется с возбудителями болезни,
- укрепляет клеточный и гуморальный иммунитет,
- восстанавливает поврежденную слизистую оболочку, препятствует присоединению вторичной инфекции.
Перед использованием проконсультируйтесь с врачом. Правила применения смотрите в инструкции.
Если ребенок переболел ОРВИ, а кашель остался, назначать препараты должен опытный врач. Но облегчить состояние сына или дочки можно и своими силами. Для этого нужно соблюдать несколько простых правил.
Следить за поддержанием температурного режима, регулярно проветривать детскую комнату и проводить влажную уборку. Оптимальная температура — 20-22 градуса.
Увлажнять воздух для облегчения дыхания и предотвращения травмирования слизистой носоглотки. Для этого можно использовать увлажнители или глубокие емкости с теплой водой.
Давать ребенку теплое питье. Полезны витаминные напитки: чай с ромашкой и фенхелем, молоко с медом и сливочным маслом, отвар шиповника, компот из сухофруктов, брусничный, смородиновый и клюквенный морсы
Внимание: предлагать их можно только в том случае, если ребенок не страдает аллергией.
В комплексном лечении кашля у детей с первого дня жизни специалисты часто используют назальные капли Деринат. Лекарственная форма позволяет доставлять активные вещества в очаг инфекции. Средство действует сразу в нескольких направлениях:
- помогает бороться с возбудителями болезни — вирусами,
- благодаря репаративному свойству восстанавливает поврежденную слизистую, которая является первым и самым важным препятствием на пути микробов,
- укрепляет иммунитет и активизирует защитные функции организма.
Следуйте советам врача и используйте Деринат, чтобы победить болезнь и оставить ОРВИ в прошлом.
Что это такое младенческие колики?
Распространенный поведенческий синдром, проявляющийся у грудных детей от 2 недель до 4 месяцев. Младенческие колики характеризуются приступообразными болями в животе. Казалось бы, здоровый ребенок, начинает сильно плакать.
Как правило, колики проявляются спустя 20-30 мин после кормления вечером. Определить можно по следующей симптоматике:
- подгибание ножек к животику;
- сжатие кулачков;
- чрезмерная капризность, сильный плач;
- покраснение лица от напряжения;
- вздутие живота (метеоризм);
- частая отрыжка;
- отказ от еды;
- бессонница.
Точная причина возникновения колик у грудничков не установлена. Современные медики считают, что предрасполагающими факторами являются:
- Незрелая система пищеварения. Она привыкает к новому питанию (не через пуповину), стерильный кишечник заселяет микрофлора.
- Дисбактериоз. В первые месяцы жизни микрофлора кишечника постоянно меняется. Микробный дисбаланс провоцирует дискомфорт, боль в органах ЖКТ. Рекомендованы пребиотики после консультации с врачом.
Некоторые современные медики не согласны с этим мнением, т.к. не считают, что изменчивая микрофлора кишечника у новорожденных является заболеванием. Они утверждают, что это нормальное явление, не вызывающее боли.
- Непереносимость лактозы материнского молока. Встречается редко, диагноз может поставить врач после проведенной диагностики. Если непереносимость подтверждается, младенца переводят на ИВ.
- Нарушения в питании матери. При ГВ женщине нужно отказаться от орехов, молочной продукции, напитков с кофеином. А также от капусты, кукурузы, томатов, лука, сильно приправленных блюд. Эту теорию многие медики считают маловероятной.
- Неподходящая смесь. Организм ребенка не может усвоить компоненты, из-за чего возникают боли. Питание нужно поменять, предварительно посоветовавшись с педиатром.
- Неправильная техника кормления или сильный поток молока. Из-за этого ребенок заглатывает воздух. Чтобы воздушная пробка вышла, младенца нужно поднять в вертикальное положение, пока не произойдет срыгивание. Такое действие совершать и при кормлении бутылочкой или же использовать соски, выводящие пузырьки кислорода.
- Перекармливание. Многие мамы, когда ребенок начинает плакать, думают, что он голодный и начинают кормить. Младенец переедает, в животе образуются газы, вызывающие дискомфорт. Мамы должны понимать, что грудничок может кричать, когда ему жарко/холодно, хочется к маме, нужно поменять памперс и по другим естественным причинам.
- Введение новых продуктов (перевод с ГВ на смесь или ранний прикорм).
- Повышенная чувствительность грудничка. Он может реагировать на перемену погоды, ему слишком душно или прохладно, мокрый памперс и т.д. (т.е. раздражающие факторы внешней среды). Это усугубляется болезненным с психологической точки зрения для младенца ощущением утраты материнской утробы.
- Эмоциональная нестабильность матери при кормлении грудью. Если женщина испытывает стресс или послеродовую депрессию затяжного характера, состав ее молока меняется. Из-за присутствия определенных гормонов в питании у ребенка возникают колики.
- Гастроэзофагеальный рефлюкс. Это выброс кислоты из желудка в пищевод. Дискомфорт сильнее ощущается в горизонтальном положении. Когда ребенка поднимают в вертикальное, он успокаивается.
- Грудничковая мигрень.
Последний фактор с медицинской точки зрения не доказан, но и не опровергнут. Поэтому нужно знать, почему грудничковая мигрень возникает:
- нарушения сна — бессонница, избыток, сбои в ритме;
- внешние раздражающие факторы — яркий свет, громкие звуки, некомфортная температура и т.д.;
- отсутствие режима кормления, неправильное питание матери;
- гормональные сбои;
- резкая перемена погоды.
Когда у грудничков проходят колики, точно сказать нельзя. Как правило, они исчезают самостоятельно к 3-4 месяцам. Некоторые источники утверждают, что колики бывают абсолютно у всех детей. Это недостоверная информация. Они возникают у 70% грудничков и считаются нормальным явлением, а не заболеванием.
Как помочь ребенку?
Чтобы влажный кашель не стал сухим, нужно уменьшать вязкость мокроты. Принимать муколитики без назначения лечащего врача не стоит. Многие препараты, разжижающие патологический секрет, имеют побочные эффекты и вызывают аллергические реакции. Улучшить отделение слизи можно без медикаментов. Необходимо создавать благоприятные условия для откашливания.
Температура в комнате. Оптимальная для выздоровления — 19-22 °C
Также важно следить за чистотой в детской. Пыль, попавшая в бронхи, нарушает вентиляцию
Предметы с резким запахом раздражают дыхательные пути. Поэтому на время болезни лучше убрать из комнаты парфюмерию, ароматические свечи, цветы и т.п.
Высокая влажность. Пересушенный воздух в помещении ухудшает отделение мокроты. Секрет становится вязким, плохо отхаркивается. Чтобы повысить продуктивность кашля, нужно каждые 2 часа хорошо проветривать комнату. Увлажнить воздух помогут емкости с водой, климатическая техника и мокрые полотенца.
Обильное питье. Большое количество воды способствует разжижению мокроты. Давайте ребенку витаминизированные напитки, чтобы восполнить нехватку полезных веществ. Отлично подойдут ягодный морс, кисель, отвар шиповника, теплое молоко с медом, чай с лимоном.
Прогулки. Свежий воздух во время болезни жизненно необходим. Если у ребенка нет повышенной температуры, можно немного погулять. Главное не допускать перегрева и переохлаждения. Подвижные игры лучше оставить до полного выздоровления.
Предрасполагающие факторы
Аллергический бронхит, симптомы которого у взрослых и детей практически идентичны, как правило, протекает по определенной схеме. Проникновения в организм чужеродного белка-аллергена провоцирует неадекватный иммунный ответ, который проявляется обильным слезотечением, чиханием, кашлем. Если раздражитель не будет своевременно исключен, а симптоматика прогрессировать, включается резервная защита, сопровождающаяся гиперспазмом бронхиального дерева и отека реснитчатой слизистой, которая выстилает внутренние органы дыхания.
В результате постоянного раздражения легочная ткань начинает продуцировать густую слизь, которая постепенно скапливается в альвеолах и становится источником бактериальной инфекции. Застой и инфицирование слизи в бронхах является основной причиной развития аллергического бронхита.
Если у человека сильный иммунитет и крепкое здоровье, инфицирование тканей бронхов происходит редко. Защитная система быстро уничтожает инфекцию, не давая ей активно размножаться и распространяться на здоровые структуры. Но если иммунитет ослаблен, и человек склонен к аллергии, то под воздействием предрасполагающих факторов риск развития аллергического бронхита существенно возрастает.
Причины, провоцирующие развитие бронхита аллергической природы:
- злоупотребление вредными привычками;
- врожденный или приобретенный иммунодефицит;
- несбалансированное питание;
- пассивное курение;
- проживание в неблагоприятной экологической обстановке;
- неконтролируемое употребление лекарственных средств;
- отсутствие грамотной терапии заболеваний аллергической природы;
- малоактивный образ жизни;
- использование постельных принадлежностей с натуральными наполнителями: пух, перо;
- работа с производственными вредностями, предполагающая постоянный контакт с химическими или органическими веществами.
Долгое время иммунитет может подавлять чужеродный раздражитель, регулярно проникающий в организм, поэтому человек и не заподозрит у себя склонность к аллергии. Но в определенный момент все предрасполагающие факторы сходятся в одной точке, в результате чего начинает резко прогрессировать серьезное заболевание, с последствиями которого иногда приходится бороться всю жизнь.
Кашель у грудничка или младенца

Это самые трудные пациенты, так как они не могут объяснить, где и что у них болит. Если младенец кашляет, то, возможно, это симптом ОРВИ, особенно, если есть покраснение горла, температура, капризность, отсутствие аппетита. Вовремя начатое лечение поможет избежать такого опасного заболевания, как пневмония. При инфекционном заболевании кашель может быть сначала сухой, без отхождения мокроты, а затем стать влажным с мокротой. Только врач может решить: нужны ли, если грудничок кашляет, отхаркивающие или муколитические средства. Замечаете, что малыш плохо набирает вес, часто срыгивает, часто плачет, выгибает спинку (у грудничков это признак болей в желудке), то сухое покашливание симптом младенческого рефлюкса, при котором содержимое желудка забрасывается обратно в пищевод, что обуславливается недоразвитостью пищеварительной системы. Своевременно обращение к педиатру поможет избавить малыша от дискомфорта. И еще одной причиной для неинфекционного кашля у месячного ребенка может стать загрязненный или очень сухой воздух. Эту проблему можно решить с помощью очистителя или увлажнителя воздуха в комнате ребенка. Нередко кашлевой рефлекс может сопровождать прорезывание зубов у грудничка. Этот процесс, весьма болезненный для ребенка, сопровождается обильным слюноотделением. Вовремя сглотнуть у младенца получается не всегда, а поперхнувшись слюной, он откашливается. Кстати, неопытные родители часто считают, что у ребенка ОРВИ, так как в это время у малютки может подниматься температура, а также слюни могут провоцировать насморк, так что лучше не гадать самим, а обратиться к специалисту.
Причины кашля у ребенка в 1, 2 и 3 года
Здоровый ребенок может кашлять от 10 до 15 раз в день. Этот рефлекс помогает избавиться от «всего лишнего» в дыхательной системе. Поэтому не стоит при первом же «кхе-кхе» кидаться к ребенку с ложкой «лекарства от кашля»
Но и не обращать внимание на постоянные приступы нельзя. Одна из основных причин кашлевого рефлекса у детей от года до трех лет – вирусные инфекционные заболевания, которые сначала могут сопровождаться сухим (обычно первые два-три дня болезни, пока слизистая не начала вырабатывать мокроту для избавления от инфекции), постепенно переходящим во влажный. Дети в этом возрасте еще не умеют откашливать мокроту и глотают ее
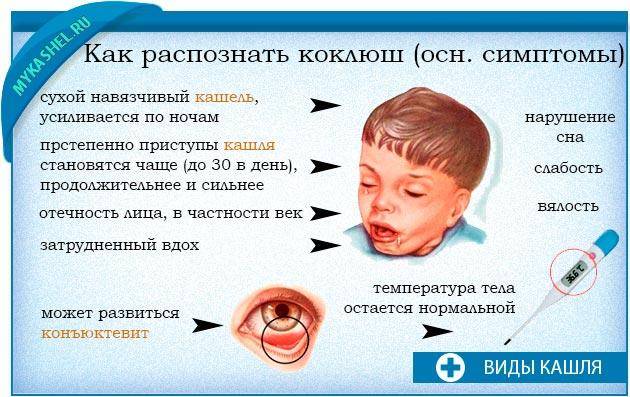
Иногда это снова вызывает приступ, но подавлять его какими-то препаратами не стоит, иначе мокрота так и останется в дыхательных путях, что приведет к осложнениям. У ребенка кашель и сопли могут быть одновременно. Насморк затрудняет дыхание и может провоцировать приступ. Продолжительный и сухой может быть вызван бактериальной инфекцией, вроде уже упоминавшегося коклюша. Приступы у ребенка в возрасте до 3-х лет могут сигнализировать и о бронхиальной астме. Сухой кашель может быть вызван и стрессом у ребенка от смены обстановки, например, в возрасте 3-х лет при отправлении в детский сад.
Автор статьи
Врач общей практики
Причины проявления
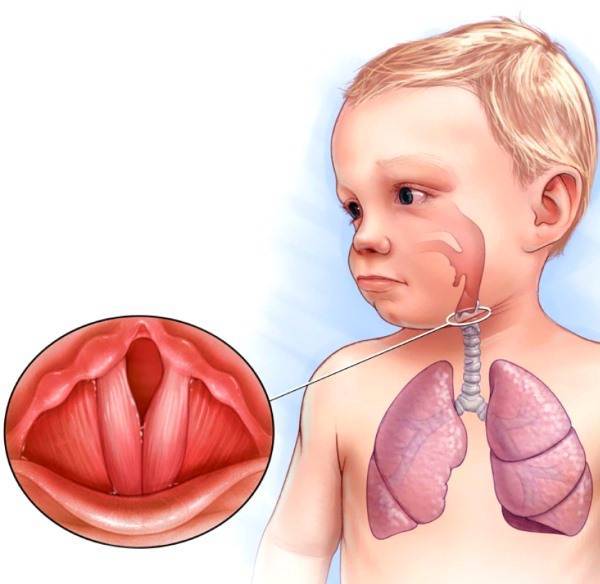
Частое проявление лающего кашлевого рефлекса наблюдается у малышей от полугода до пяти лет. Это обусловлено снижением защитных свойств материнского иммунитета, так как грудное вскармливание детей после года, обычно прекращается. Ребенок становиться более уязвим для различных вирусов и бактерий, которые легко вызывают воспалительные процессы и отечность слизистого покрова, в характерной этому возрасту, узкой гортани малыша.
В результате недостатка поступления воздуха в легкие, происходит рефлекторное мышечное сокращение легких и бронхов, что вызывает раздражение чувствительных окончаний блуждающего нерва или рецепторов гортани, трахеи, бронхов или плевры, которые передают команды в кашлевой центр, вызывая у ребенка сильный лающий кашель.
Ключевая роль любого кашлевого рефлекса — улучшение дыхательного процесса путем освобождения от инфекции и мокроты нижних дыхательных путей. Это присуще влажному кашлю, а лающий сухой кашель выматывает и истощает ребенка. У грудных малышей он может проявляться в виде защитной реакции при попадании в дыхательные органы пылинок, соринок, инородного предмета, раздражающего запаха, либо вследствие действия сухого воздуха.
Лающий кашель и температура у ребенка может проявиться совершенно неожиданно, без каких-либо предвестников. Это может свидетельствовать о наличии заболевания дыхательной системы, так как проявление самого лающего кашля у детей, является лишь симптомом фонового заболевания, а не проявлением самостоятельной болезни.
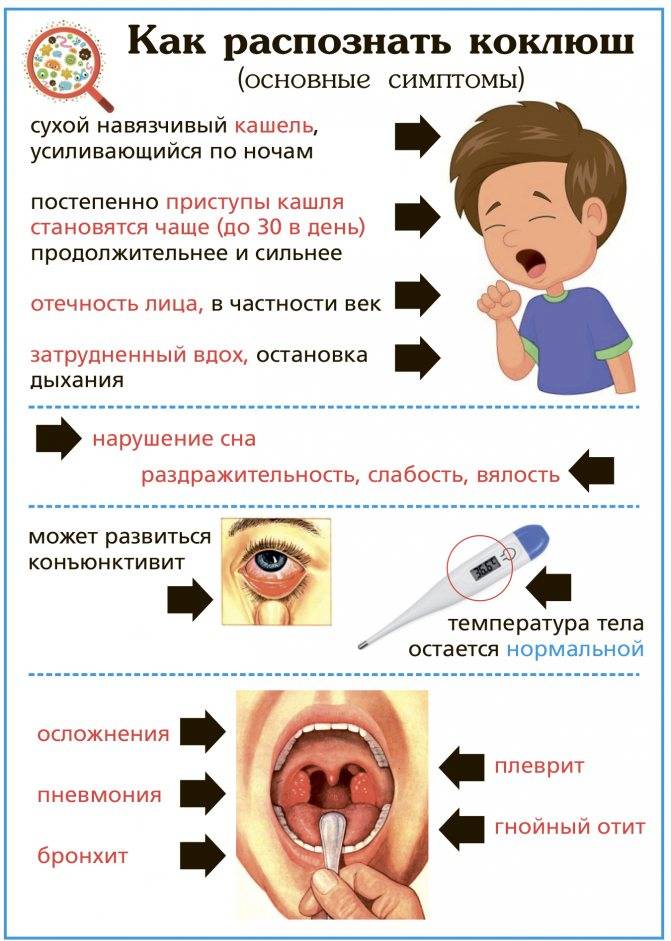
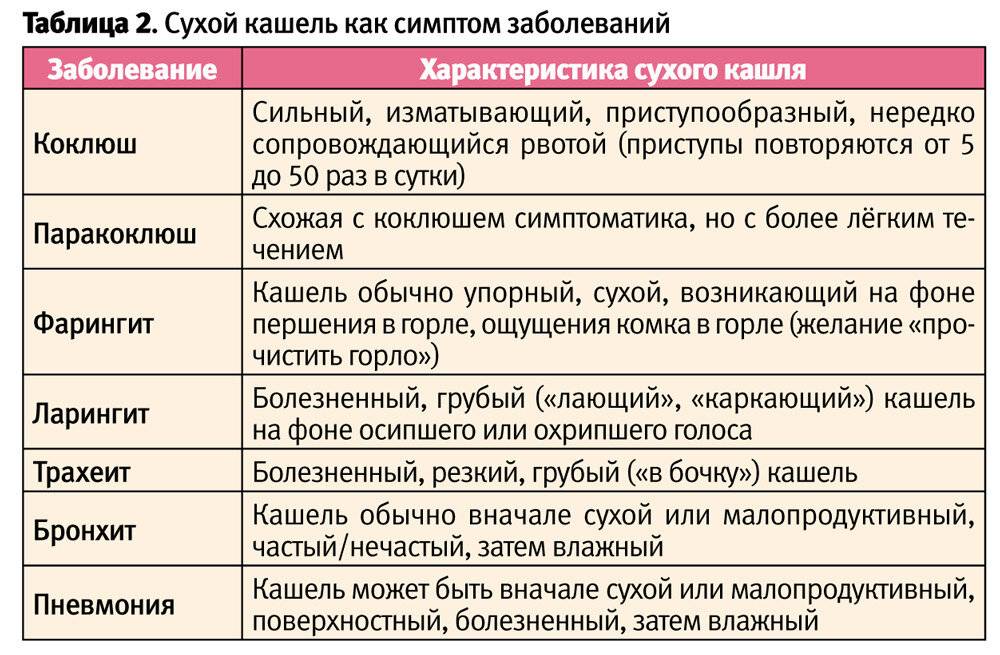
Проявление болезненного, грубого, сухого, резкого лающего кашлевого рефлекса у детишек постарше может быть следствием:
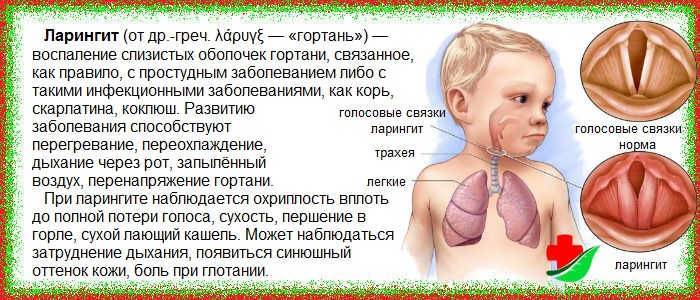
- воспалительных процессов в глотке и гортани (фарингита и ларингита);
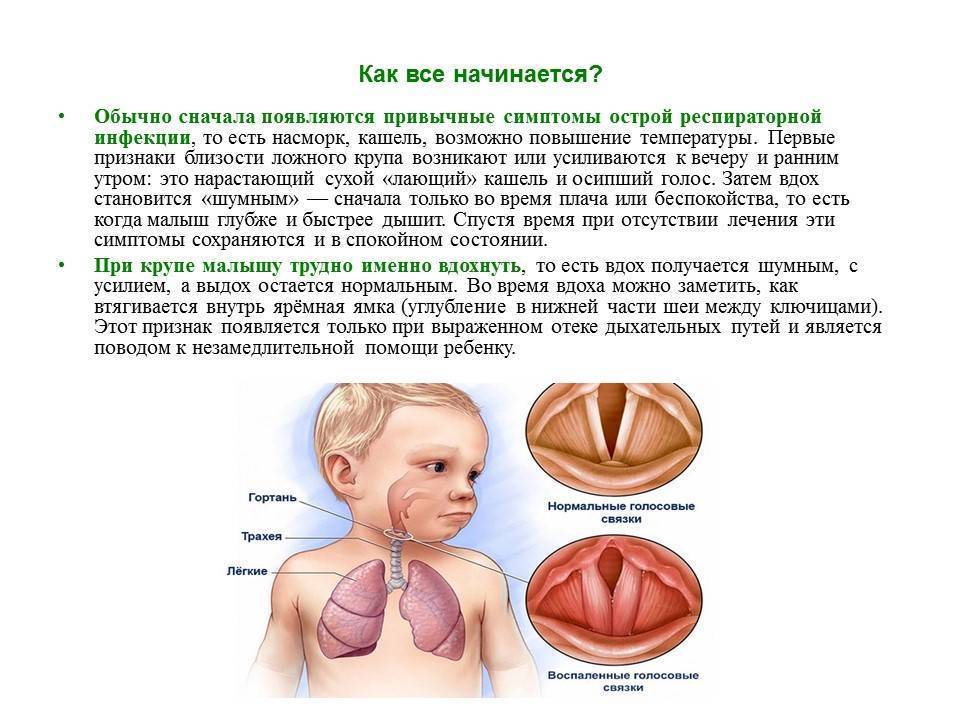
- острого воспалительного процесса слизистого покрова трахеи и гортани (ложного крупа);
- ОРВИ, гриппа или аденовирусной инфекции;
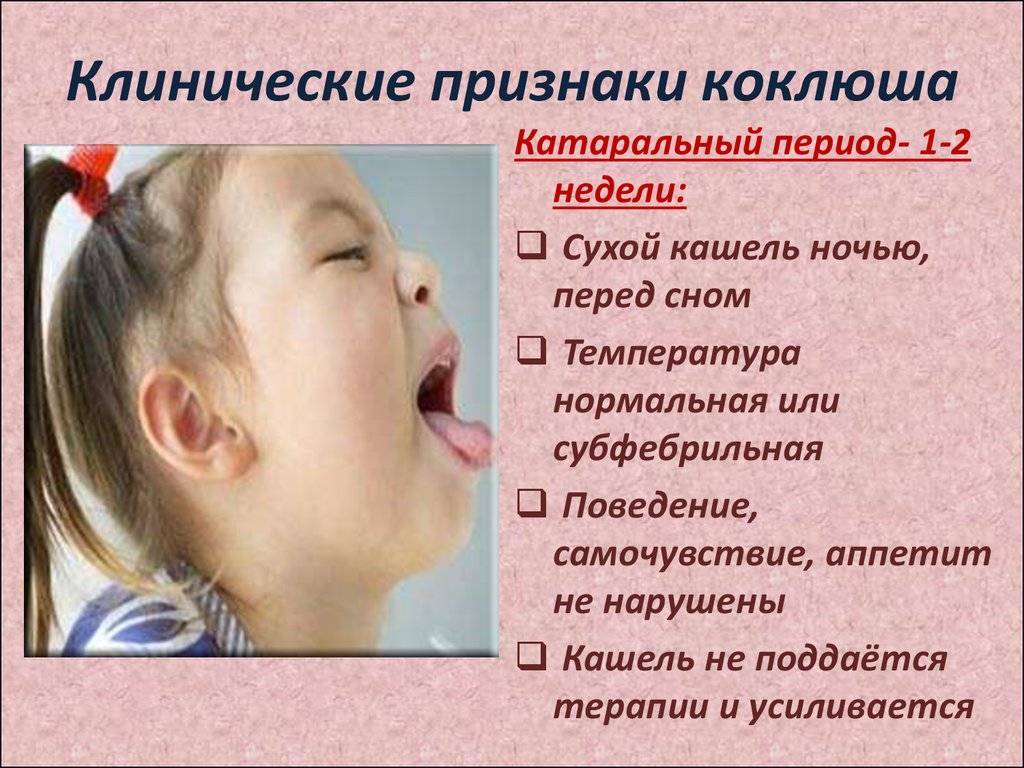
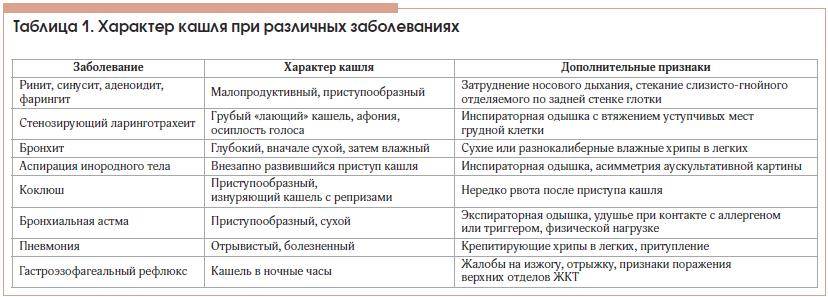
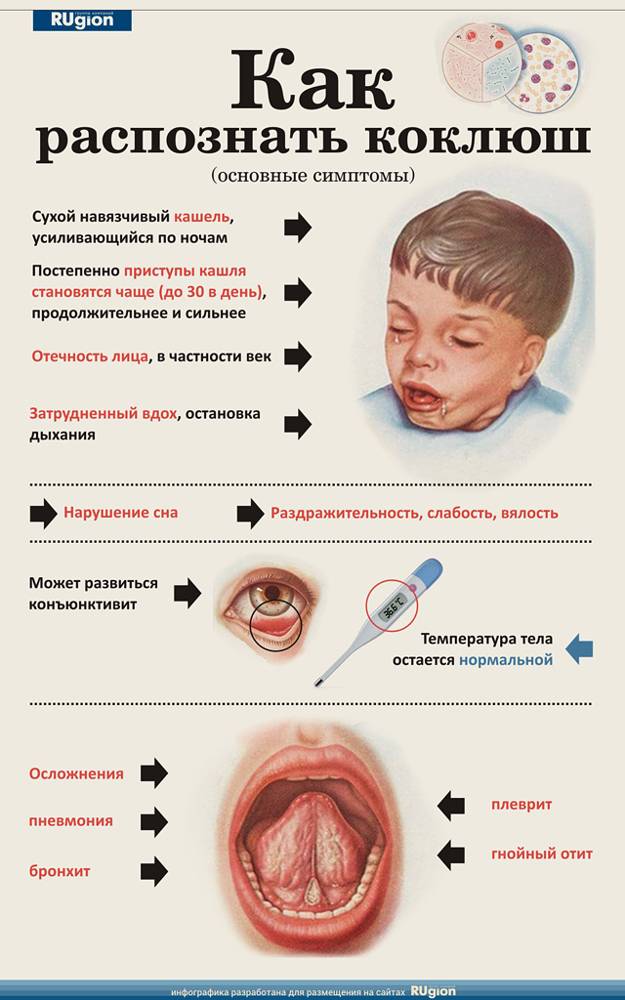
- истинного крупа (дифтерия) и коклюша;
- новообразований в органах дыхания и пороков их развития;
- аллергических реакций, нервных расстройств или глистной инвазии;
- астматического бронхита или астмы.
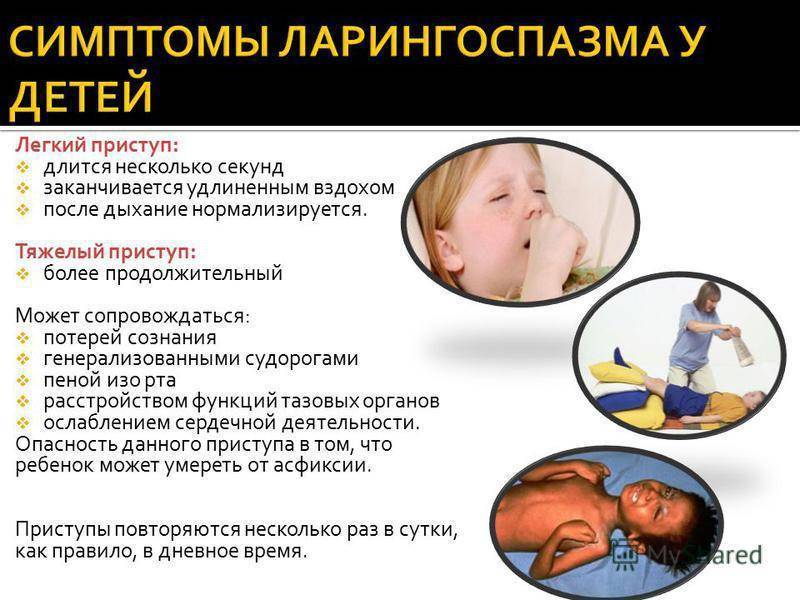
Сопровождаться:
- осиплостью голоса или полным его исчезновением;
- бледностью и приступами рвоты;
- отеками дыхательных путей;
- тяжелым, свистящим, затрудненным дыханием с одышкой;
- асфиксией — остановкой дыхания.
Серьезность симптомов не допускает самолечения, а требует профессионализма. Например, при бронхиальной астме, которая способна маскироваться под симптоматику ложного крупа, результативность лечения возможна лишь при своевременном лечении на первой стадии проявления.
Какие симптомы должны настораживать?
Если лечение влажного кашля у ребенка не даёт результатов и кашель не проходит больше 10-12 дней, стоит вызвать врача. Помимо этого, обратиться за помощью нужно при следующих сопутствующих симптомах:
- сильных болях в грудной клетке,
- мокроте с примесями гноя или крови,
- повышенной температуре тела,
- потере аппетита,
- затрудненном дыхании,
- хрипах,
- нарушении сна.
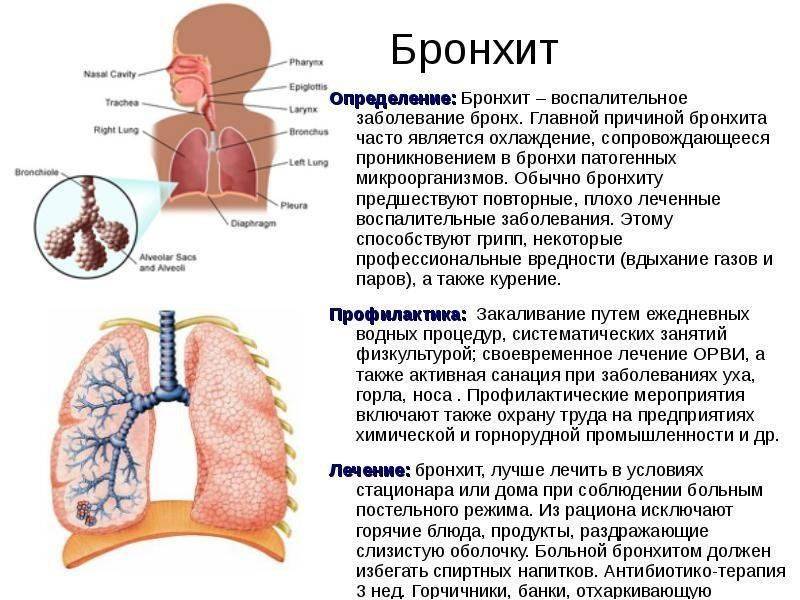
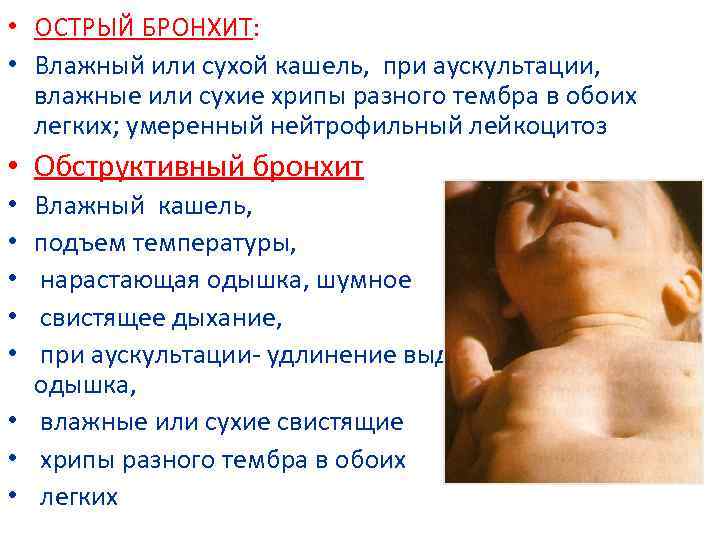
Затяжной влажный кашель может быть симптомом серьезных заболеваний дыхательных путей. К ним относят бронхит, пневмонию, трахеит, туберкулез, отек или абсцесс легких. Установить причину сможет только врач. Поэтому не откладывайте визит к специалисту. Доктор выслушает жалобы, осмотрит горло, послушает бронхи и поставит правильный диагноз.