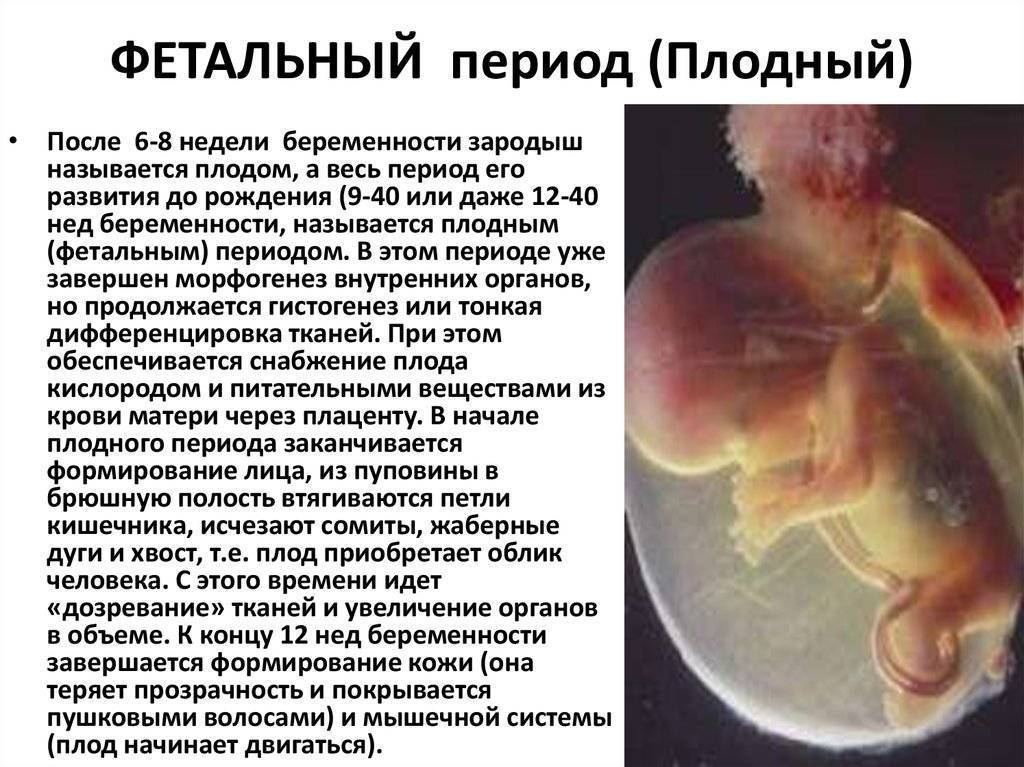
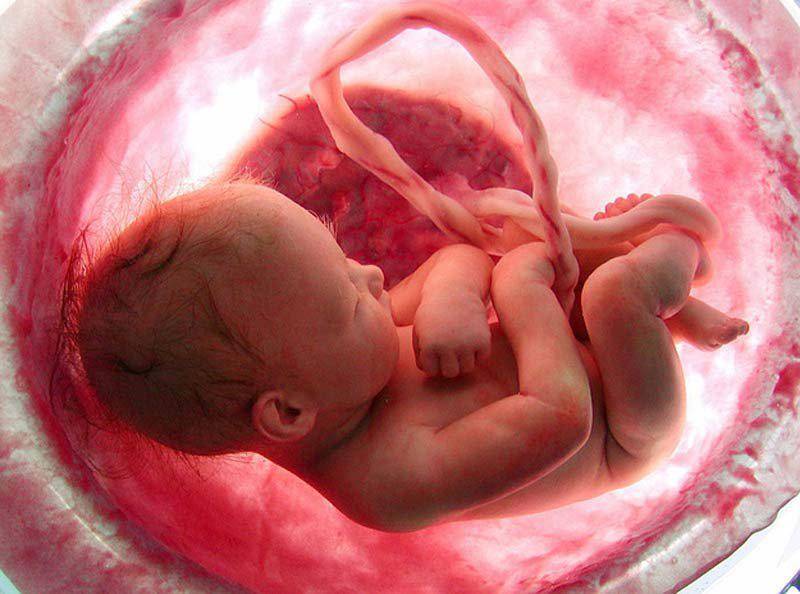
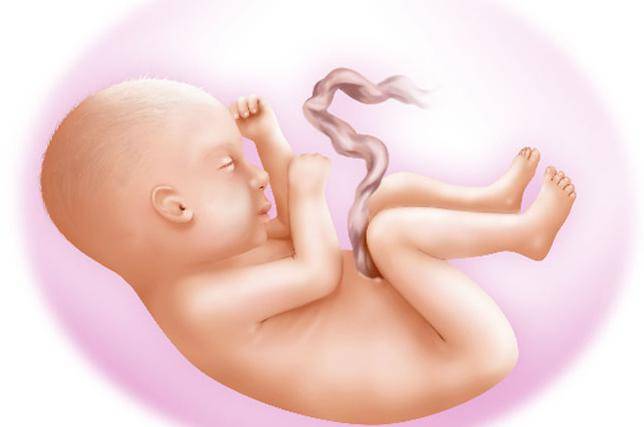
Процедура ЭКО: общие положения
В зависимости от протокола, экстракорпоральное оплодотворение может включать различные процедуры, но общая схема состоит из нескольких стадий:
- Подготовка. На этом этапе пациентка консультируется с врачом-репродуктологом и проходит ряд диагностических обследований. По их результатам и данным медицинской карты женщины он назначает подходящий протокол ЭКО.
- Стимуляция яичников. Если женщина не проходит ЭКО в естественном цикле, ей назначается курс гормональных инъекций для ускоренного роста фолликулов. Это позволяет увеличить число яйцеклеток, образуемых в ее организме за один менструальный цикл, и тем самым получить больше генетического материала для оплодотворения.
- Пункция яичников и оплодотворение. Для получения ооцитов врач через влагалище прокалывает длинной иглой стенку матки и каждый из созревших фолликулов, извлекая их содержимое. Яйцеклетки передаются в лабораторию, где из них отбираются наиболее жизнеспособные и помещаются в инкубатор. Там они смешиваются с подготовленной спермой, в результате чего происходит оплодотворение.
- Перенос эмбрионов. Оплодотворенные яйцеклетки в течение 3-6 дней культивируются в инкубаторе. Как правило, перенос осуществляется по достижении эмбрионами стадии бластоцисты, которая облегчает их имплантацию в матку. Зародыши с помощью катетера переносятся в маточную полость, после чего пациентке назначается курс поддерживающей гормональной терапии и периодические обследования для установления факта беременности.
Параллельно с культивацией эмбрионов к имплантации подготавливают и эндометрий матки. Он должен достичь определенной стадии развития, при которой закрепление плодного яйца наиболее вероятно. Для этого используются гормональные препараты на основе хорионического гонадотропина человека (ХГЧ) – гормона, ответственного за адаптацию репродуктивной системы женщины к беременности. Воспаления, гиперплазия, атрофия и другие патологии эндометрия существенно снижают вероятность успешного переноса. Поэтому при наличии таких заболеваний сначала проводится соответствующий курс лечения – только после него врач-репродуктолог проводит подсадку эмбрионов.
Для оценки качества генетического материала и шансов на успешную имплантацию проводится преимплантационная генетическая диагностика. Для ПГД из эмбриона извлекаются бластомеры, образующиеся при дроблении оплодотворенной зиготы, частицы оболочки и клетки-спутники, образующиеся вскоре после начала деления. Генетический скрининг назначается по следующим показаниям:
- более 2 неудачных попыток экстракорпорального оплодотворения;
- самопроизвольные аборты и замершие беременности в анамнезе;
- возраст матери от 35 лет, отца – от 42 лет и старше;
- низкие показатели спермограммы и тяжелые нарушения сперматогенеза у партнера;
- генетические патологии у одного или обоих родителей, их ближайших родственников.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
На практике преимплантационная генетическая диагностика рекомендуется всем женщинам и их половым партнерам, проходящим ЭКО. Эта диагностическая процедура позволяет выявить возможные врожденные нарушения эмбриона, снизить вероятность самопроизвольного аборта и других осложнений беременности.
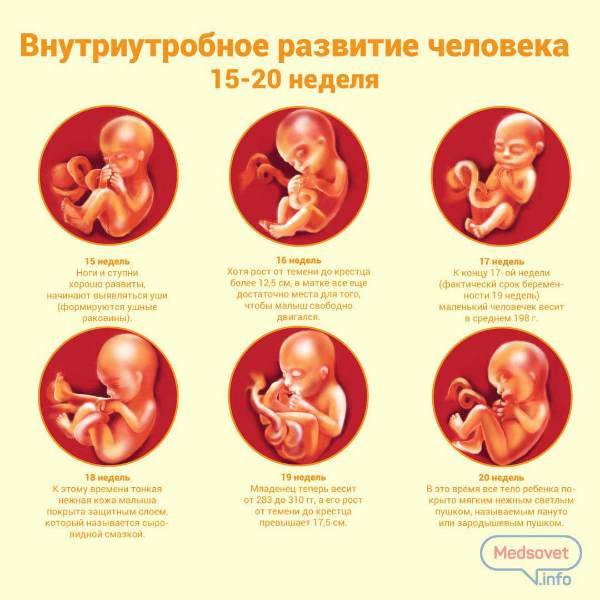
Эмбрион 4 недели
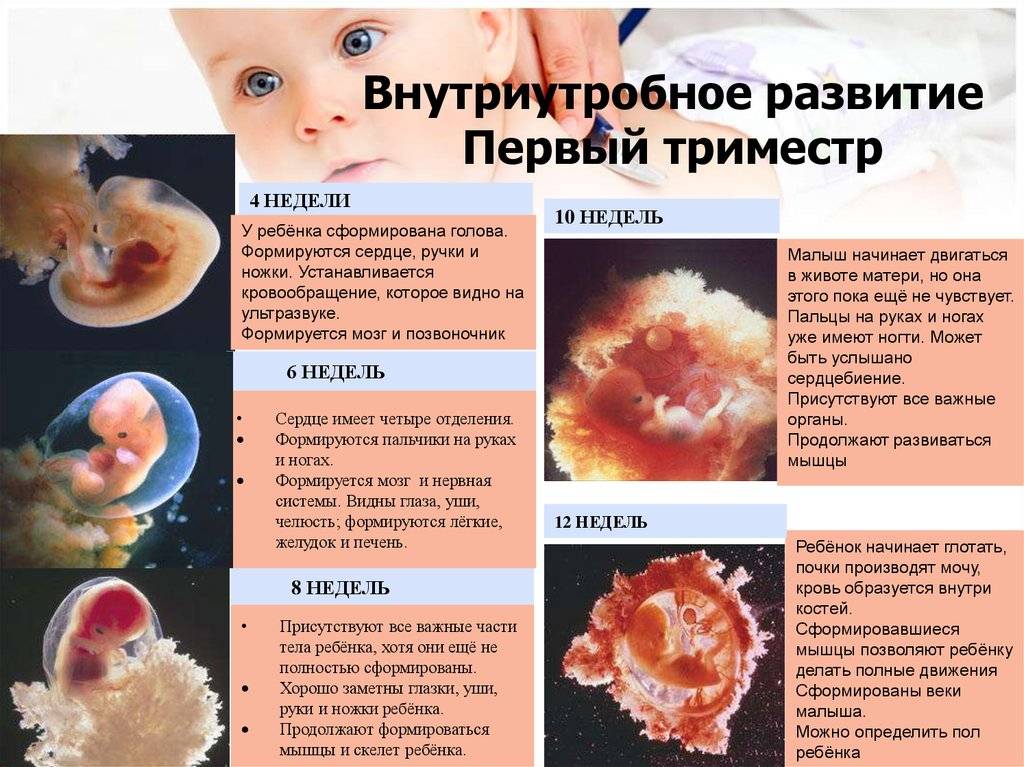
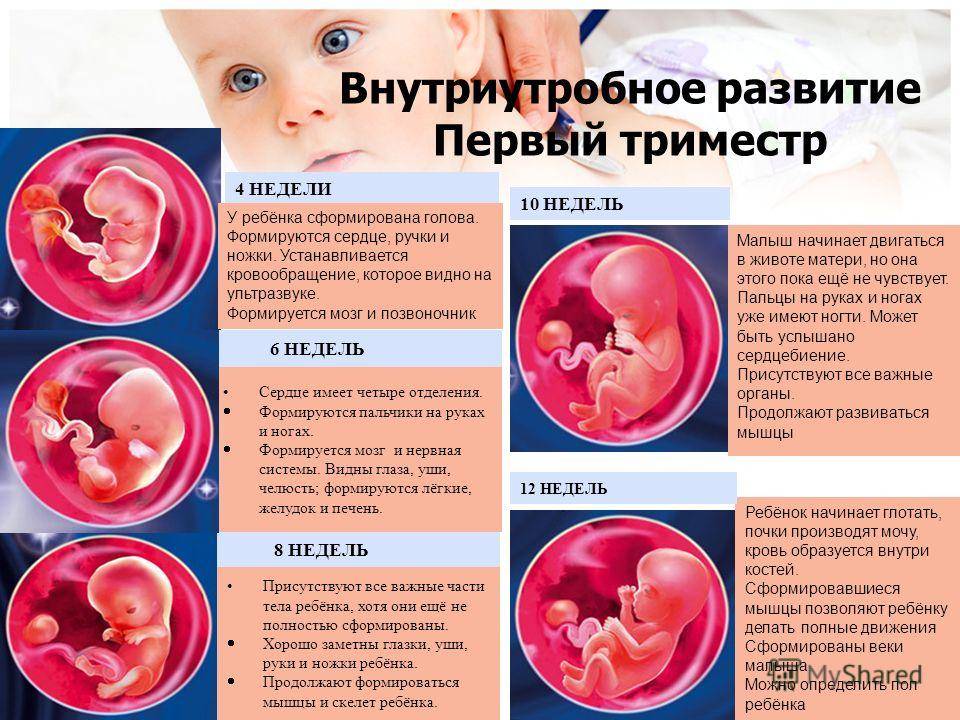
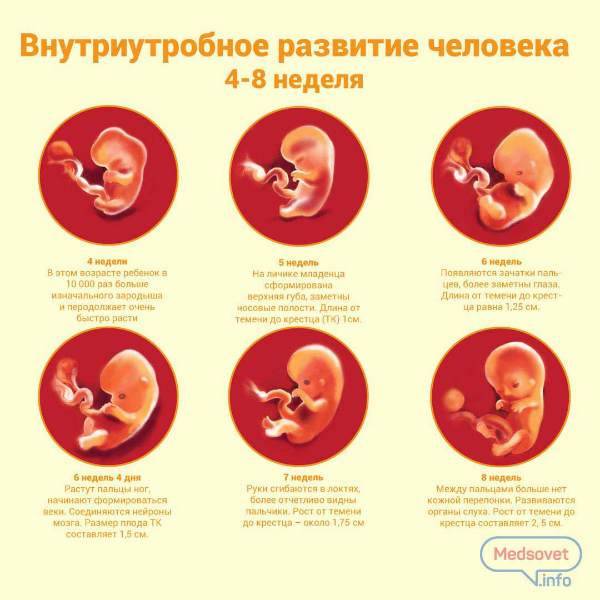
На 4 неделе из нервной трубки начинает формироваться головной и спинной мозг. В это же время сердечко делает первое сокращение. Теперь оно не остановится до самого конца жизни.
Формируются зачатки рук, ног, глаз, внутренних органов. В кровеносных сосудах начинает течь кровь. До этого питательные вещества эмбрион получал из желточного мешка, который, как и у птиц, содержит необходимые для начального этапа развития запасы. Помимо этого, желточный мешок у млекопитающих исполняет роль печени, костного мозга, почек. Именно желточный мешок содержит будущие половые клетки, которые мигрируют из него в зачатки половых желёз. После появления соответствующих органов у малыша он постепенно исчезает к концу первого триместра.
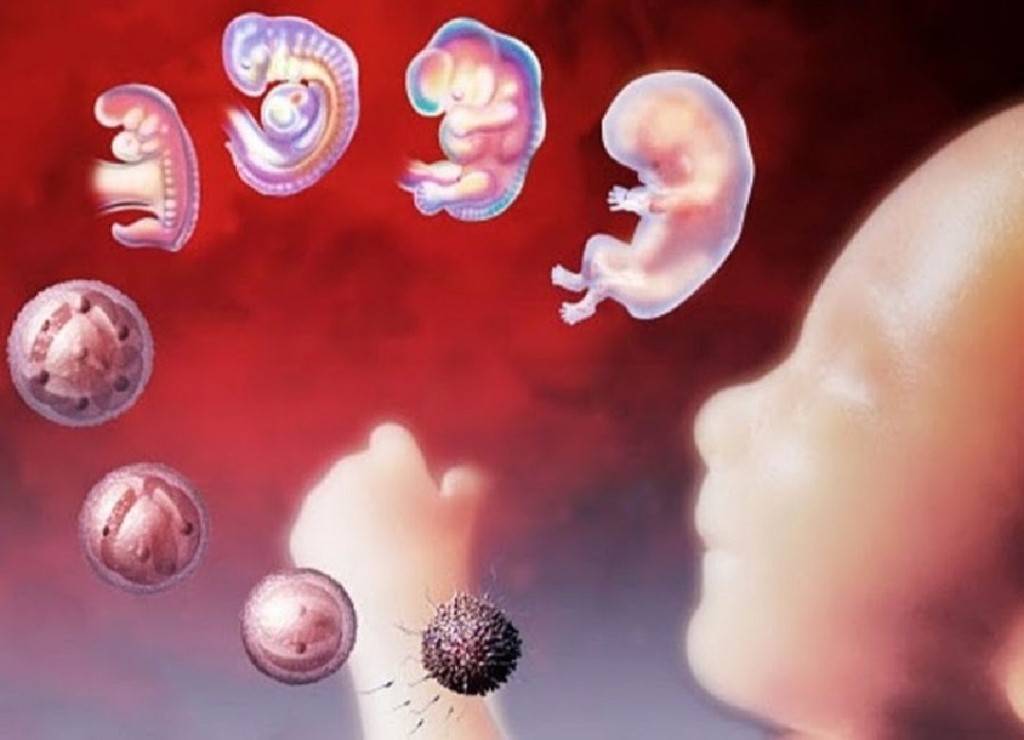
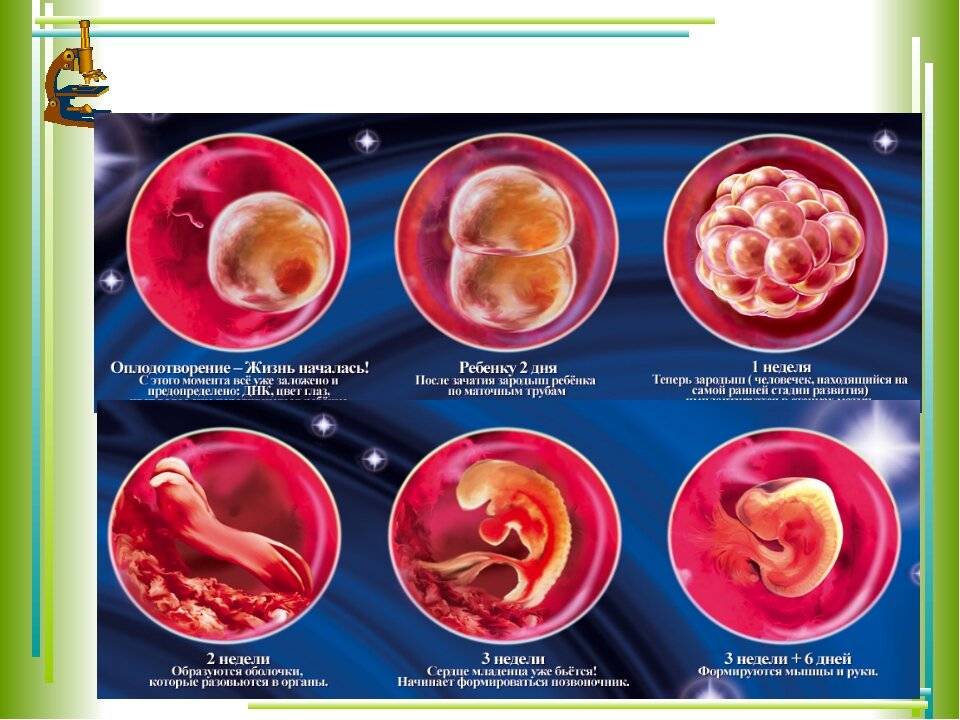
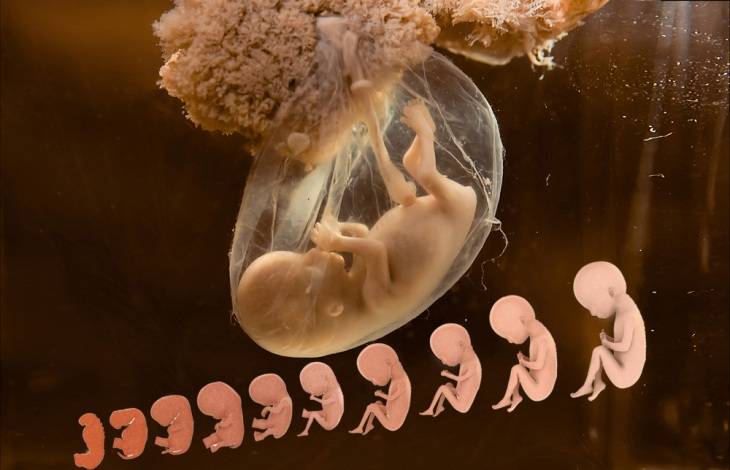
Стадии развития эмбриона
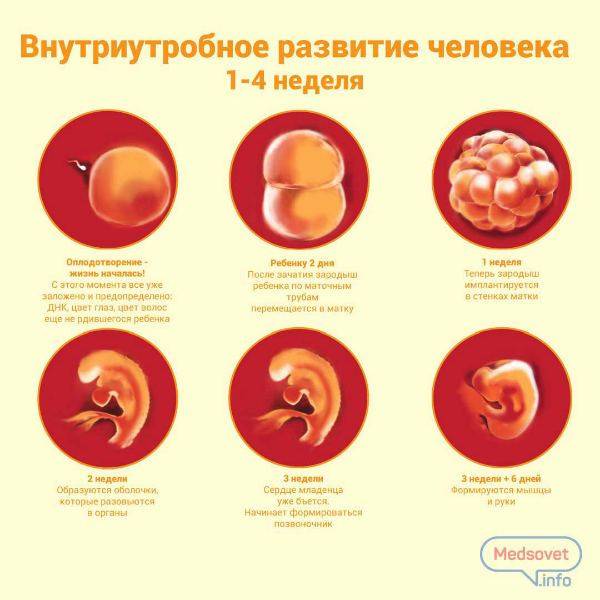
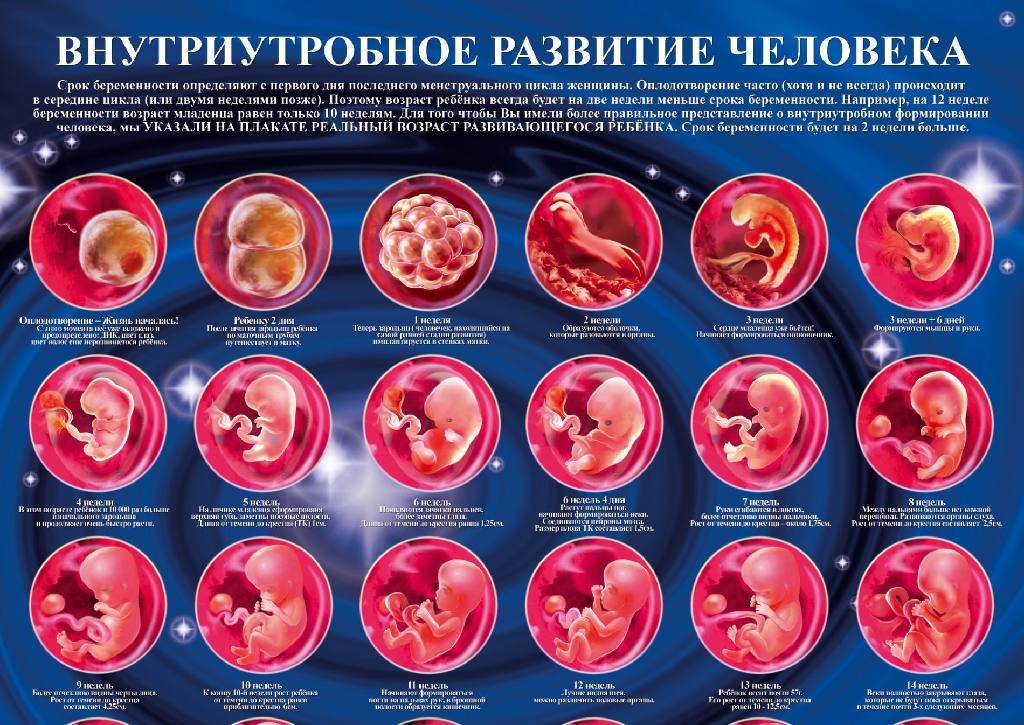
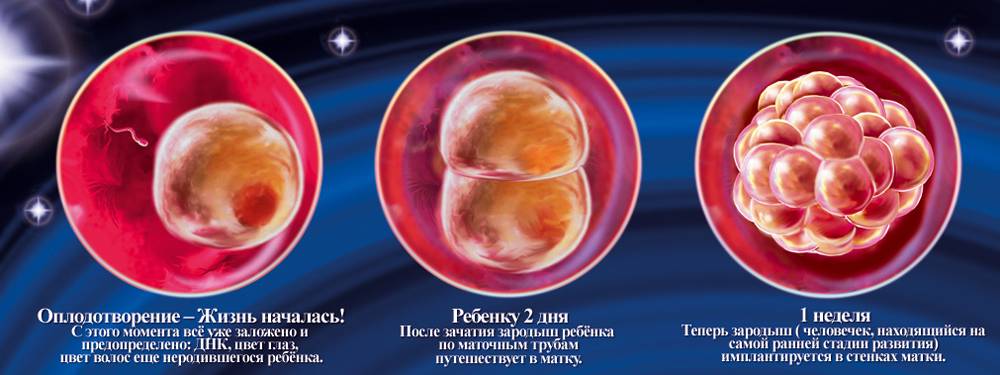
Сразу после оплодотворения яйцеклетки генетический материал матери и отца сливаются, образуя новый, совершенно уникальный набор генов. Помимо этого, запускается синтез веществ, необходимых для дальнейшего роста.
Примерно через 30 часов после оплодотворения происходит первое деление. Образуются 2 клетки, потом 4, 8, 16 и далее. Эмбрион не сильно увеличивается в размерах с увеличением количества клеток. При достижении определённого количества клеток скорость деления замедляется. В этом момент эмбрион называется морулой.
Клетки морулы начинают мигрировать к периферии, в результате чего в центре эмбриона образуется полость. Эта стадия развития называется бластулой. На этом этапе развития возможно разделение бластулы с образованием однояйцовых близнецов. Бластула содержит несколько сотен клеток.
Далее происходит процесс, называемый гаструляция. Клетки эмбриона мигрируют, образовывая три слоя, которые называют эктодерма, мезодерма и энтодерма.
Из эктодермы в будущем образуются кожа, нервная система, глаза.
Из мезодермы – кости, мышцы, кровеносные сосуды, почки.
Из энтодермы – желудочно-кишечный тракт, дыхательная система.
На этой стадии эмбрион называется гаструла. Происходит это на 8-9 сутки после оплодотворения. Примерно в это же время происходит имплантация – внедрение эмбриона в слизистую матки.
Развитие эмбриона (фото Леннарта Нильсона).Эмбрион на слизистой оболочке матки:
Эмбрион с зачатком сердца:
На следующей стадии, которая называется нейрула, начинается формирование нервной системы. В этот период возможны сбои, которые приведут к грубой патологии плода. Причина чаще всего банальная – простуда, лекарство или недостаток витаминов и минералов
Вот почему важно в первые месяцы беременности правильно питаться, избегать стрессов и простудных заболеваний
Риски лишнего веса для беременности
Ожирение, равно как и другие расстройства метаболизма и гормонального фона, отражающиеся в том числе и в полноте, нередко становятся причиной бесплодия. Только скорректиров имеющиеся нарушения, женщине удается забеременеть. Но ведь склонность к полноте остается
Чем опасно и дискомфортно это явление для будущей мамы? Почему ей придется с особым вниманием отнестись к диете при беременности?
Чрезмерная прибавка в весе увеличивает риск:
- развития позднего токсикоза – он на порядок опаснее и неприятнее ранних проявлений гестоза, это и повышение артериального давления, и возникновение отеков, и появление белка в моче, как результат нарушается работа многих органов и систем будущей мамы и существует вероятность преждевременного старения плаценты;
- возникновения гипоксии плода – обстоятельства, при котором плод недополучает кислород;
- рождения крупного плода с последующими рисками нарушения обменных и гормональных процессов у него;
- возникновения слабой родовой деятельности или вовсе переношенной беременности.
Но где грань между нормальной и ненормальной прибавкой в весе? Для каждой женщины это очень индивидуально, поскольку зависит от множества внутренних процессов, по-разному сочетающихся между собой и влияющих друг на друга.
По усредненным данным, прибавку веса можно рассчитать зависимо от индекса массы тела (соотношение веса тела в кг к росту в м2). Нормально, если вычисленный индекс будет в пределах 19,8-25,9. Чем меньше показатели индекса массы тела, тем больше можно прибавить в пределах 10-14 кг, а если ожидается рождение близнецов, то к этим цифрам следует прибавить еще 2,3-4,6 кг.
Большая часть общего прибавочного веса припадает на вторую половину беременности – около 60%. Женщины с нормальным весом до беременности в первом триместре беременности не должны набрать больше 1,5-2 кг, а при выраженном токсикозе и вовсе могут потерять в весе. Если вес стабильно снижается – это повод для госпитализации. Начиная со второго триместра, беременная набирает в весе по 300-400 грамм еженедельно, а за последний девятый месяц прибавка может не превышать ½-1 кг. О нормальном развитии плода в целом говорит равномерное и постоянное увеличение веса беременной женщины.
Нормальным считается и обстоятельство, когда предельно худые женщины за время беременности прибавляют в весе больше, так естественным, природой обусловленным образом восполняется физиологический дефицит массы.
Оценивая, насколько нормален вес беременной женщины, наблюдающий врач принимает ко вниманию, что «чистый» вес определяется не только вышеперечисленными моментами и состоит из отложений в жировой клетчатке – на него могут оказать влияние возникающие при развитии гестоза отеки. С ними связаны опасности чересчур вырастающего веса у беременной
При резком увеличении еженедельной прибавки в весе, особенно во втором и третьем триместрах, необходимо обратить внимание на появление перетяжек на щиколотках после ношения носков, на кольца и туфли, которые к вечеру становятся тесны, посчитать количество выпиваемой и выделяемой жидкости в сутки (количество первой не должно превышать количество второй). Если очевидны признаки накопления жидкости в организме, то требуется как можно более скорая консультация медика
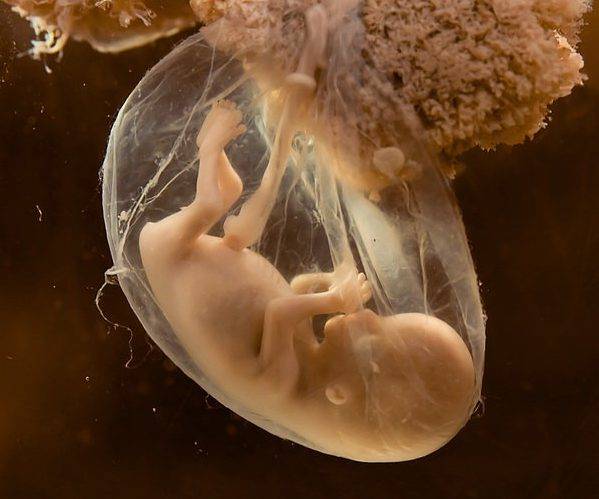
Эмбрион 3 недели
На 3 неделе эмбрион из стадии гаструлы переходит в стадию нейрулы. Эктодерма в области будущего позвоночника образует канавку, которая постепенно уходит вглубь эмбриона. Края канавки при этом смыкаются. Образовалась нервная трубка, которая станет головным и спинным мозгом. Образуется зачаток, который станет сердцем малыша.
На 3 неделе начинает формироваться плацента – система жизнеобеспечения эмбриона. Трофобласт и часть эктодермы образуют амнион и хорион. Амнион в народе называют «рубашкой». В амниотической полости собираются околоплодные воды. Хорион – это ворсинчатое образование, которое также продуцирует хорионический гонадотропин. Спустя какое-то время с участием мезодермы из хориона образуется плацента. К концу 3 недели эмбрион подрастает до размеров 4 мм.
↑ Неделя 7-я
Печень плода становится центром кроветворения. Начинается развитие тонкого кишечника и надпочечников. Интенсивно развивается головной мозг. Рефлекторные двигательные реакции плода на раздражения возникают на ранних этапах развития. На 8-й неделе раздражение околоротовой области лица вызывает сгибание шеи в противоположную сторону, что ведет к отстранению стимулируемой поверхности головы от раздражителя — элементарный защитный рефлекс. При нанесении раздражения на кожу у плода можно наблюдать быстрое движение рук и туловища. При более сильном раздражении кожи часто появляется распространенная реакция, в основе которой лежит одновременное сокращение мышц-сгибателей и разгибателей.
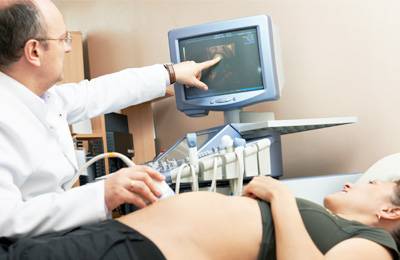
Как проводят анатомическое УЗИ?
При проведении исследования врач поочередно наблюдает разные органы плода, чтобы убедиться в их целостности и отсутствии аномалий развития. Изображение выводится на монитор. Без специальных знаний понять в этих картинках ничего нельзя, поэтому родителям разглядывать их бессмысленно. Специалист при помощи анатомического УЗИ может определить многие заболевания.
Начинается диагностика с осмотра головы плода. Врач смотрит на ее форму и структуру. При помощи УЗИ возможно определение аномалий развития головного мозга. На лице можно увидеть «заячью губу», однако разглядеть этот дефект удается не всегда.
Далее производится осмотр позвоночника. На УЗИ специалист определяет правильность расположения костей. Он оценивает целостность кожного покрова спины и смотрит, не повреждена ли передняя брюшная стенка.
Продолжается диагностика оценкой состояния сердца. Врач смотрит, одинаковый ли размер имеют камеры — желудочки и предсердия. При биении сердца клапаны должны открываться и закрываться при каждом ударе. Оценивается также состояние больших кровеносных сосудов, которые входят в сердце и выходят из него.
Как происходит формирование глаз ребенка в утробе матери?
Уже к середине 3 недели вынашивания у эмбриона формируются глазные пузырьки, появляются бороздки — углубления нервной пластины в местах, где в будущем она расширяется и формирует переднюю часть головного мозга. Доля глазного пузыря эмбриона начинает уплощаться примерно к концу 5 недели развития. Затем она затягивается, принимая вид остаточной щели между листками едва сформированной глазной чаши.Процессы образования глазных тканей, нервов, глазного яблока, хрусталика, наружной фиброзной оболочки, стекловидного тела и сетчатки весьма сложные и продолжительные. Они начинаются с первых недель беременности, а некоторые из них продолжаются даже после появления малыша на свет.

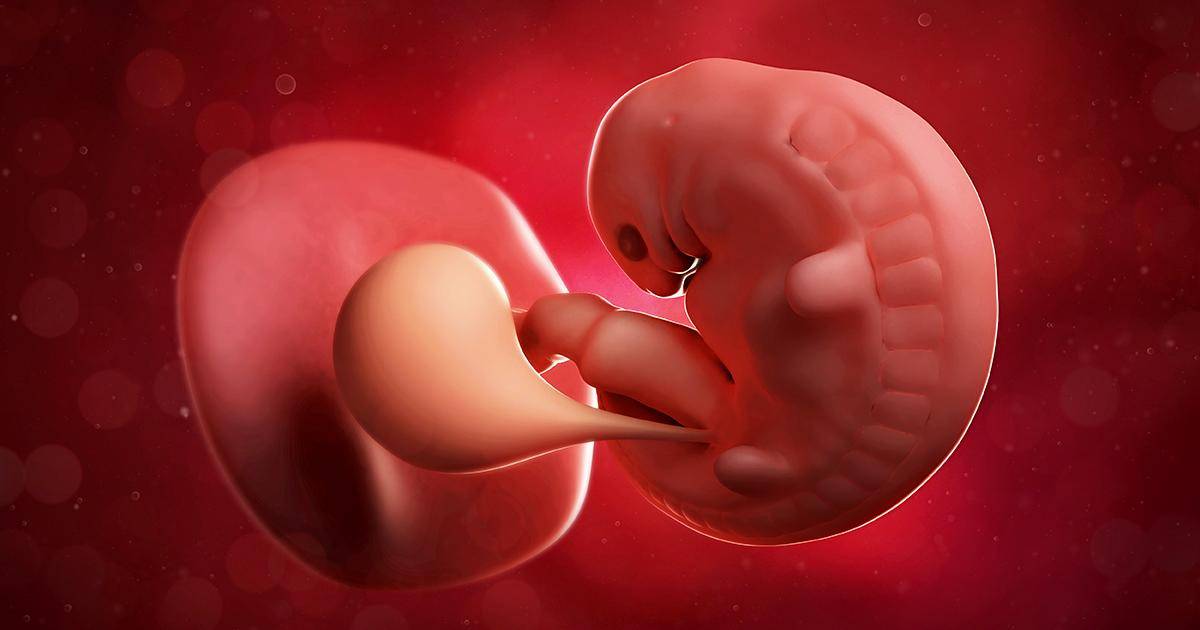
После имплантации плодного яйца
Бластоциста проникает в полость матки на 5 сутки. Еще около 2 суток плодное яйцо находится в свободном состоянии, подыскивая подходящее место для внедрения во внутреннюю оболочку матки (эндометрий). Все это время источником для питания эмбриона является желточный мешок. Если бластоциста замешкается и пробудет в свободном состоянии слишком долго, питательных веществ желточного мешка плоду может не хватить. Без питания эмбрион погибает.
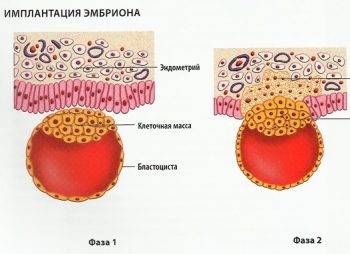
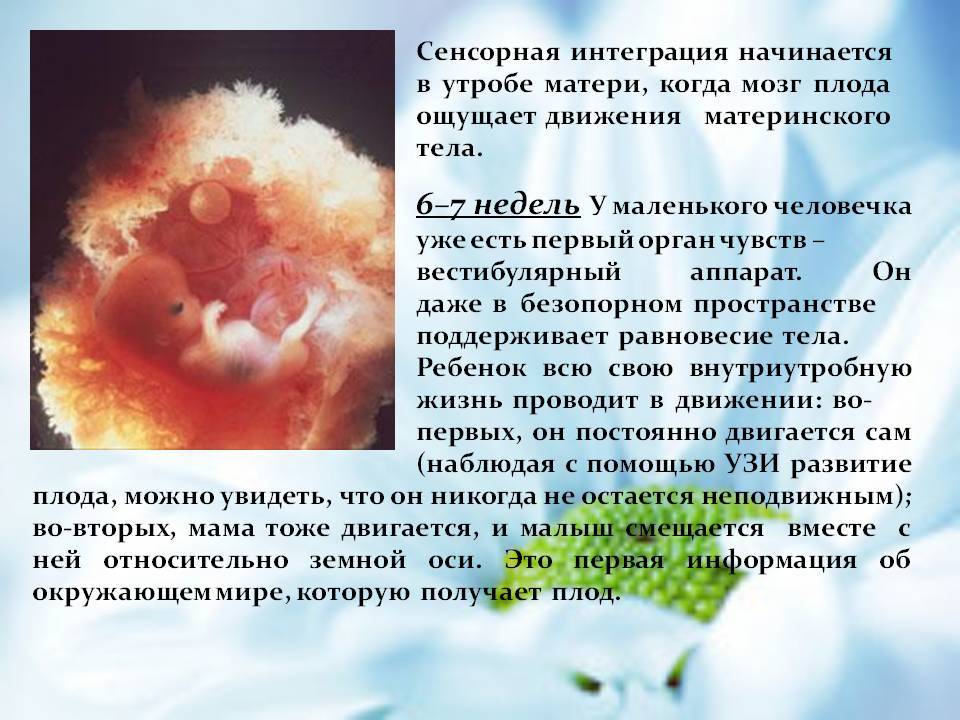
На 6-7 сутки после оплодотворения начинается процесс имплантации. Сначала бластоциста прилипает к эндометрию (адгезия), затем начинается процесс проникновения (инвазия). Успешность инвазии зависит от деятельности бластоцисты. Ее бластула выделяет ферменты, которые помогают растворить верхний слой эндометрия. Если ферментов вырабатывается достаточное количество, бластоциста благополучно погружается в толщу эндометрия. Ранка на поверхности эндоментрия сразу же зарастает.
После проникновения плодного яйца в слой эндометрия активизируется трофобласт. Из сформированного из него хориона вырастают ворсинки — щупальца. Они внедряются в более глубокие слои эндометрия, разрывая кровеносные сосуды матки. Между ворсинками и тканями матки возникают лакуны. Они наполняются кровью, которая изливается из поврежденных кровеносных сосудов. Кровь омывает зародыша, поставляя ему питательные вещества и кислород из организма матери.
Барьер между кровью беременной и плода состоит только из тканей ворсинок хориона и стенок капилляров пуповинных сосудов. Благодаря этому осуществляется максимально возможное всасывание питательных веществ и кислорода.
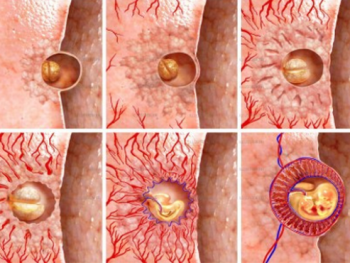
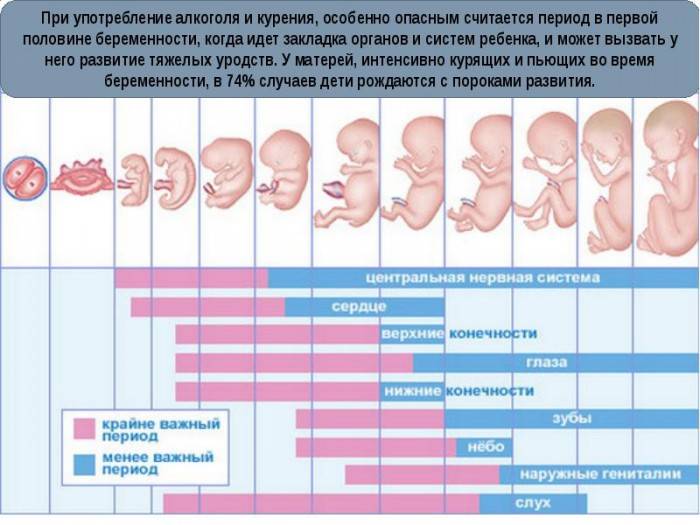
В этом периоде развития зародыш наиболее уязвим. Все содержащиеся в материнской крови токсины беспрепятственно проникают в организм плода. Если женщина употребляет спиртное, курит или принимает лекарственные средства, эмбрион может погибнуть от отравления. Его собственная система защиты еще не успела развиться.
Сразу после имплантации происходит формирование трех зародышевых листков плода, из которых позднее образуются все его ткани и органы. Если на этом этапе беременности кровь будущей матери будет содержать много токсинов, в процессе формирования зародышевых листков плода может произойти сбой. Последствиями нарушений становятся патологии различных жизненно важных органов.
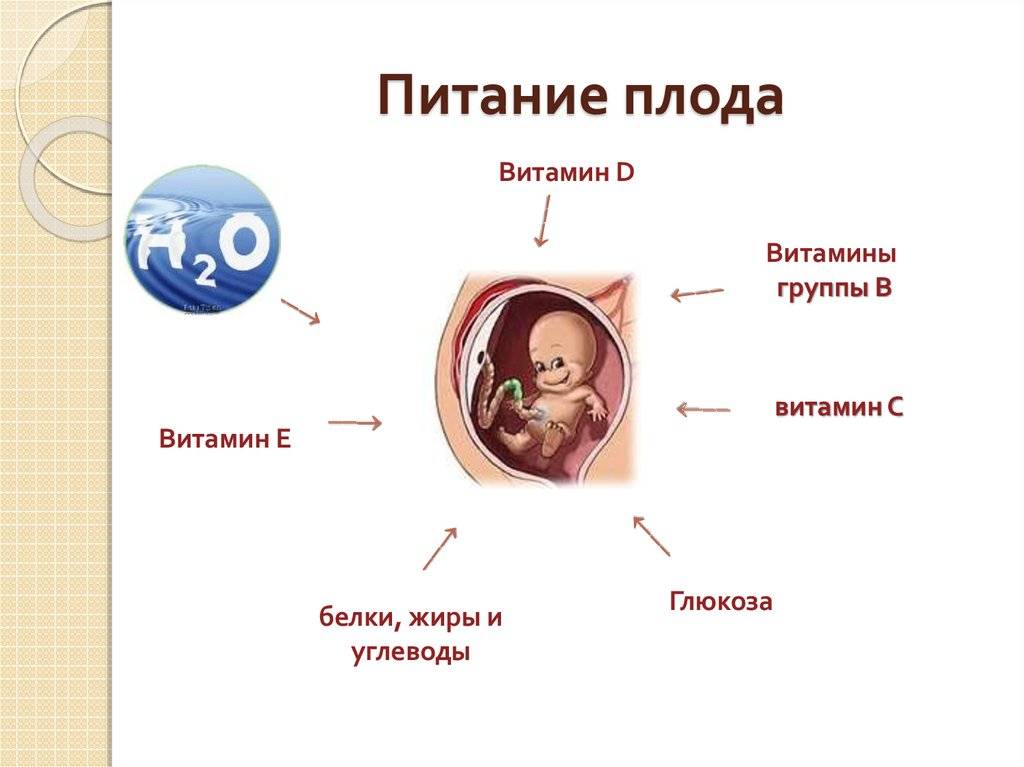
Плацента как источник питания
С 14 недели плод переходит на плацентарное питание. Плацента представляет собой целую сеть кровеносных сосудов, соединяющих кровоток матери и ребенка с помощью пуповины. Через пуповину к малышу попадают микроэлементы витамины, а также кислород.
Еда, съеденная мамой, попадает в желудок, затем расщепляется на молекулы и попадает в кровоток. Оттуда питательные вещества поступают к плоду через пуповину. Помимо этого плацента выполняет барьерную функцию, задерживая попадание вирусов и токсинов в организм малыша. Наружная оболочка плаценты не позволяет крови матери и плода смешиваться.
От матери к ребенку поступает не только еда и кислород. Через пуповину малыш регулярно получает гормоны, которые производит организм мамы. Это значит, что вместе с едой ребенок получает свои первые порции эмоций – радость, волнение, страх.
Как и все растущие организмы, плод нуждается не только в поступлении энергетических ресурсов, но и в том, чтобы избавляться от продуктов жизнедеятельности. Происходит это также с помощью пуповины.
Дело в том, что пуповина состоит из нескольких сосудов:
- Вена – которая поставляет вещества от мамы к ребенку.
- Две артерии – через которые происходит обратный процесс.
Постоянный поток крови, протекающий по пуповине, делает ее чрезвычайно упругой и не позволяет изгибаться. Поэтому случаи обвития пуповиной происходят крайне редко.
На 6 месяце беременности у плода формируется выделительная система, а значит, он выделяет мочу в околоплодные воды. Однако это не так страшно как кажется на первый взгляд – околоплодные воды постоянно обновляются. В течение суток это происходит не менее 10 раз.
На 12-15 неделе плод в состоянии рефлекторно заглатывать околоплодные воды. Это очень важный и нужный навык. Глотая амниотическую жидкость, он подготавливает свою пищеварительную систему к самостоятельной работе. На поздних сроках беременности плод проглатывает около литра околоплодных вод в сутки. Несмотря на то, что в состав амниотической жидкости входят белки, гормоны, вода и питательные вещества, ребенок по-прежнему питается с помощью плаценты.
Сегодня ученые пришли к мнению что малыш, будучи в утробе, различает вкус околоплодных вод, что оказывает очень сильное влияние на его будущие вкусовые привычки.
Как поступает еда ребёнку в утробе матери
админ 29 — Август — 2016
Питание малыша в утробе аналогичное питанию мамочки, поэтому следует выбрать и определить для себя самую оптимальную и сбалансированную диету, чтобы не навредить и не переборщить с лишней пищей. Говорят, что беременным нельзя себе отказывать ни в чем, но вот вопрос, что вы чувствуете, когда переедаете? А представьте себе, как может себя чувствовать ваша кроха? Хороший гинеколог всегда подскажет, что именно и на какой неделе беременности, следует кушать, чтобы дать ребёнку всё необходимое для правильного роста и развития.
Как поступают нужные вещества ребёнку в утробе
Мамочек уже с начала беременности интересует вопрос, как поступает еда ребёнку в утробе. Поскольку в начале срока многие женщины попросту не могут смотреть на еду, причём совершенно любую, или наоборот – поглощать только определённый продукт или их сочетание.
Итак, до того, как пузожитель превратится в плод, он проходит путь от яйцеклетки, до сформированного организма. Две недели после того, как произошло оплодотворение, яйцеклетка питается благодаря желточному мешку (внутренняя стенка яйцеклетки, утолщённая).
Далее, спустя две недели, яйцеклетка обустраивается в стенке матки, и становится эмбрионом, это уже маленький ребёнок, которому нужно полноценное питание, а так же кислород, витамины, жиры и белки, и, конечно же, углеводы. Осуществятся доставка полезных веществ малышу благодаря ворсинам хориона. В свою очередь они образуют плаценту, которая и будет служить передатчиком всех необходимых веществ от матери.
Теперь мы знаем, как поступает еда ребёнку в утробе, но стоит запомнить, и это важно! Если мама не соблюдает полноценную диету, и ей не хватает веществ, которые необходимы для нормального роста и развития плода, эмбрион начинает питаться запасами в её теле. Все витамины и элементы, белки, углеводы и жиры, накопленные в организме женщины, перейдут малышу
Это чревато серьёзными последствиями, ухудшением самочувствия, снижением иммунитета, ломкостью костей, в том числе и крошением зубов, и так далее.
Какая еда и вещества должны поступать ребёнку в утробе
Основные правила питания во время беременности: в первой половине можно кушать то, что хочется, стараться не ограничивать себя, но и не перенапрягать тяжёлой пищей. Рациональное 4-разовое питание – главная рекомендация. А вот дальше придётся придерживаться некоторых особенностей, чтобы дать ребёнку через еду всё необходимое, а так же не навредить.
Вторая половина беременности: в этот период начинают развиваться внутренние органы, поэтому их не следует перенапрягать. Например, почки, для них большое количество животного белка (мяса, птицы, рыбы) губительно. По этой причине, да и по ряду других особенностей, лучше ограничиться в употреблении данных продуктов. Кушать блюда с мясом, рыбой и птицей можно, максимум 2 раза в неделю. Несмотря на желание съесть что-то подобное, лучше не давать повода малышу чувствовать себя плохо. Употреблять лучше больше каш и овощей, фруктов, сметаны и молока, кефира и творога. Ребенок будет получать все необходимые вещества для правильного роста органов, витамины и элементы, что содержатся в различных кашах, молоке и твороге, а так же фруктах, картошке и прочем, помогут развиться плоду и превратиться в маленького человека.
Нужно знать не только, как поступает еда ребёнку в утробе, но и то, что ему необходимо получать достаточное количество углеводов, чтобы и кроха и мама чувствовали себя активными, а не вялыми. Так что смело употребляйте правильные углеводы, в виде каш, фруктов, овощей. Конечно, можно позволить себе и сладости, если хочется, но при наличии лишнего веса, быстрые углеводы стоит ограничить, поскольку сильный (больше 15 килограмм) избыток массы не является нормой.
Как поступает еда ребёнку в утробе – что нельзя
Через плаценту к малышу поступают полезные вещества. Ребёнок получает практически то — же самое, что и вы, как еду, так и питьё. Не рекомендуется употреблять алкоголь, а так же слишком жирную или острую пищу, всё это негативно повлияет на развитие плода, особенно спиртные напитки. Они непосредственно поступают с кровью через плаценту, впоследствии, спиртное может негативно сказаться на состоянии сердечнососудистой, нервной и дыхательной системы, а так же затормозит работу мозга.
Отдельно стоит сказать пару слов о курении. Хотя плацента и защищает ребенка от негативных последствий этой привычки, но развитие лёгких, во второй половине беременности, скажем просто, может затормозиться, так же развивается гипоксия – недостаток кислорода, что уже после рождения может спровоцировать астму.
Самый ранний этап развития
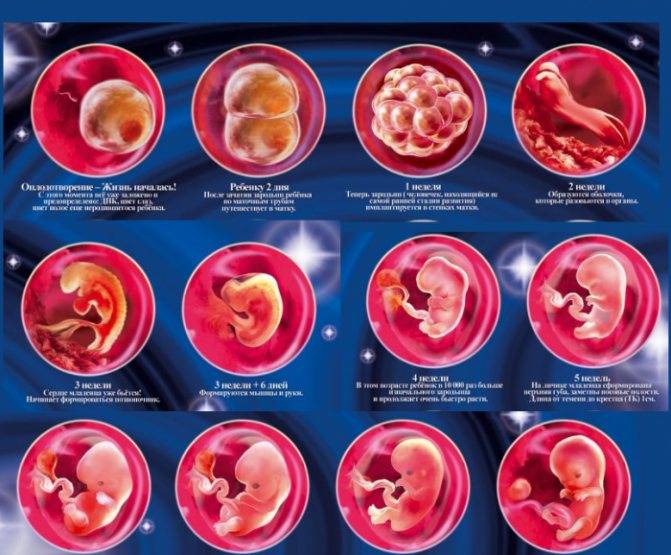
После слияния яйцеклетки и сперматозоида образуется зигота. Она представляет собой тотипотентную клетку, содержащую полный двойной набор хромосом, доставшихся от отца и матери. Тотипотентными называют клетки, из которых может развиться любой орган или целый организм. Примерно через сутки происходит первое дробление зиготы, в результате которого она делится на 2 генетически равноценные клетки (бластомеры). Первое деление занимает около 30 часов. За стадией двух бластомеров наступает стадия трех бластомеров. Через 40 часов будущий зародыш уже состоит из 4 клеток, покрытых одной общей оболочкой. После третьего этапа деления, на 4 сутки после оплодотворения, процесс ускоряется.
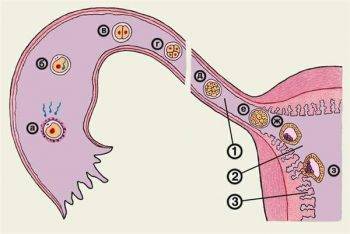
При дроблении зиготы образуются светлые и темные бластомеры. Поверхностные светлые клетки в дальнейшем превратятся в трофобласт. Из трофобласта сформируется внезародышевая оболочка (хорион). Она срастется с тканями матки, образуя плаценту. Темные внутренние бластомеры на 2 неделе развития беременности трансформируются в тело зародыша и внезародышевые органы — амнион, желточный мешок и аллантоис. Из амниона позднее разовьется внутренняя оболочка плодного мешка, наполненного околоплодными водами.
Желточный мешок (пуповинный пузырек) выполняет такую же роль, как и желток в курином яйце. Он является источником питательных веществ для зародыша. В нем появляются кровяные островки, из которых сформируются первые кровяные клетки и кровеносные сосуды. Кровь поступает от эмбриона к стенкам желточного мешка по примитивной аорте. Она циркулирует по широкой сети капилляров и возвращается через желточную вену в трубчатое сердце эмбриона. Вместе с кровью переносятся к зародышу питательные вещества из желтка, которым он начинает питаться.
Питать плод желточный мешок будет недолго — около недели. Кроветворную функцию он выполняет дольше — до 7-8 недели развития эмбриона. Позднее он подвергается обратному развитию.
Аллантоис является производным желточного мешка. Он играет большую роль в обеспечении плода питательными веществами и кислородом. С его помощью осуществляется соединение кровеносных сосудов эмбриона с хорионом.
Постоянно делящаяся зигота превращается в плотное скопление клеток (морулу). После появления между клетками полости (бластулы), морула превращается в бластоцисту (пузырек с жидкостью).
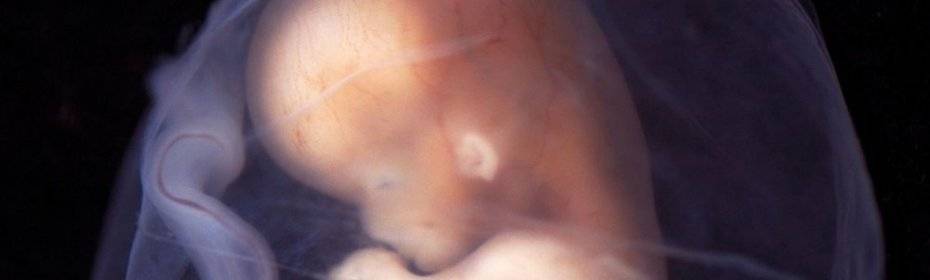
Эмбрион. 6 недель с момента оплодотворения.
На 6 неделе уже можно различить черты будущего лица. Развиваются конечности, пальчики. Малыш начинает совершать первые движения. На радужной оболочке образуется пигмент, обуславливающий цвет глаз. На 6 неделе сердцебиение эмбриона можно увидеть и услышать с помощью ультразвукового сканнера или УЗИ. Плацента полностью сформирована. Формируются зачатки лёгких, почек, половых желез, желудка и кишечника. Околоплодные воды уже окружают эмбрион. 6 неделя беременности в западных странах считается оптимальным временем для первого визита к врачу-гинекологу. Необходимо сделать УЗИ, сдать ряд анализов, пройти осмотр узких специалистов.
Синдром исчезающего плода
Гинекологи утверждают, что около 70% всех беременностей — многоплодные, но к 3-й неделе один из эмбрионов погибает незаметно для матери.
На ранних сроках гибель второго плода при дихорионической беременности (когда каждый плод имеет свою оболочку) не дает симптомов, поэтому женщина даже не знает, что у нее был второй эмбрион. Он рассасывается в утробе и не визуализируется ни на УЗИ, ни в ходе родов. Врачи могут только предположить наличие двойни по косвенным признакам, но точного подтверждения, если эмбрион погиб на сроке до 6 недель, у них не будет.
Это так называемый феномен исчезающего плода, при котором плод практически бессимптомно самоустраняется. Косвенно можно увидеть изменения по снижению концентрации гормона ХГЧ, ведь при многоплодной беременности его уровень выше, чем при ожидании одного малыша.
Второе название феномена — резорбция — самоустранение замершего в развитии эмбриона. Это состояние не опасно, а вот замирание плода на более поздних сроках несет определенные риски.
Какие болезни можно выявить?
Существует множество заболеваний, выявление которых возможно во втором триместре беременности при помощи ультразвукового исследования. Ниже приведен список таких заболеваний (в скобках указана вероятность их определения в процентах):
- отсутствие головного мозга (100%);
- водянка головного мозга (62-100%);
- спинномозговая грыжа (87%);
- отсутствие почек или нарушение их развития (85%);
- отсутствие или неправильное развитие конечностей (90%);
- пороки сердца (48%);
- патологические отверстия в диафрагме (25-85%);
- неправильное развитие брюшной стенки (86%).
К сожалению, патология развития плода, даже если она имеет место, определяется не всегда. Эффективность диагностики зависит от наличия современного оборудования для проведения УЗИ, но главное — от профессионализма и опыта врача, который проводит исследование.
Существуют также заболевания, при которых патологические изменения во внутренних органах станут видны на более поздних сроках беременности, либо после рождения ребенка.