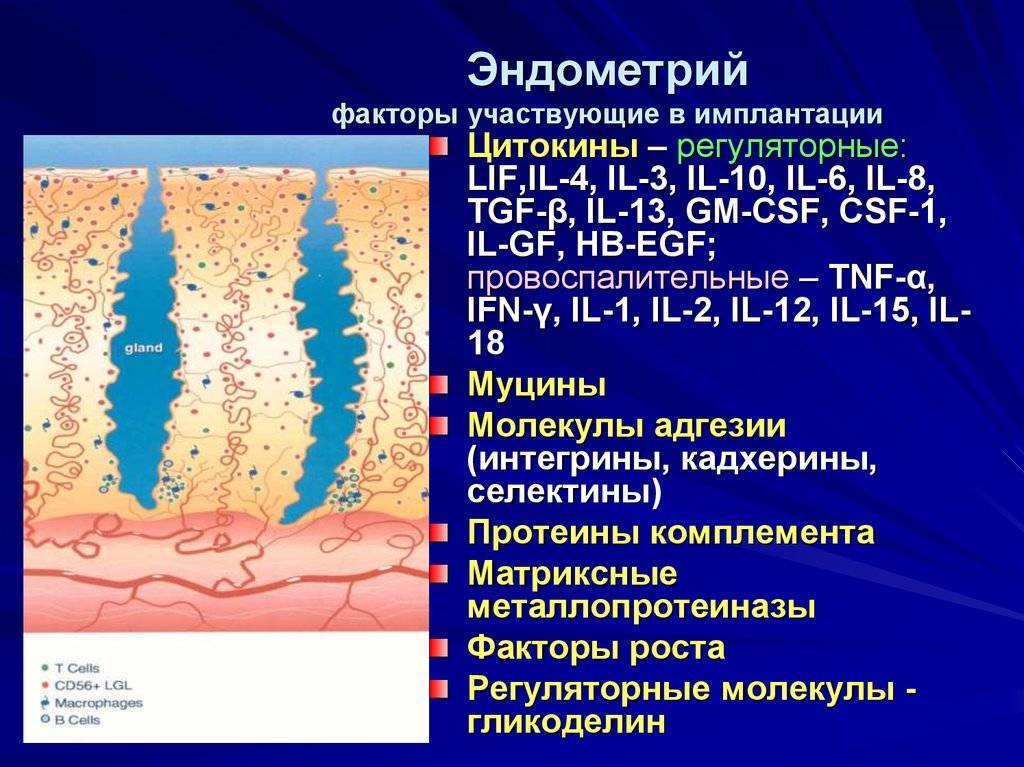
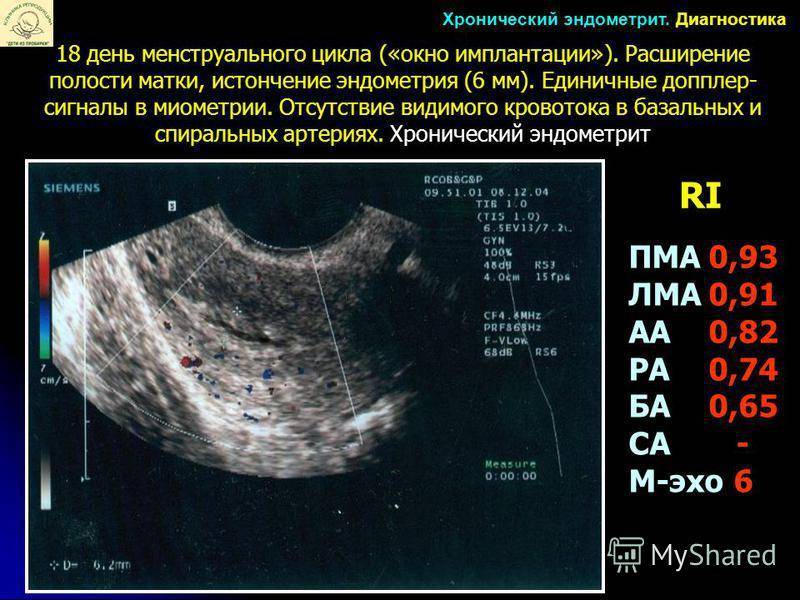
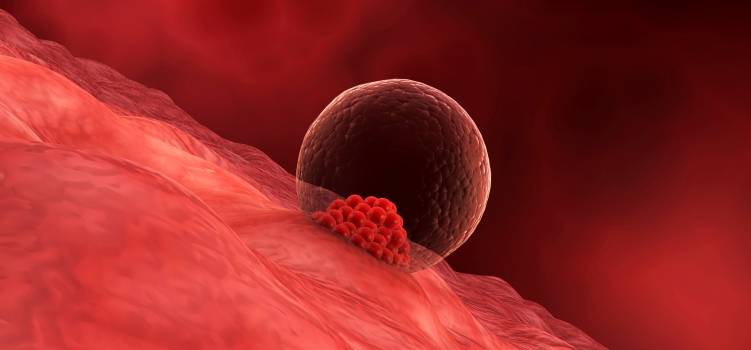
Сроки имплантации эмбрионов
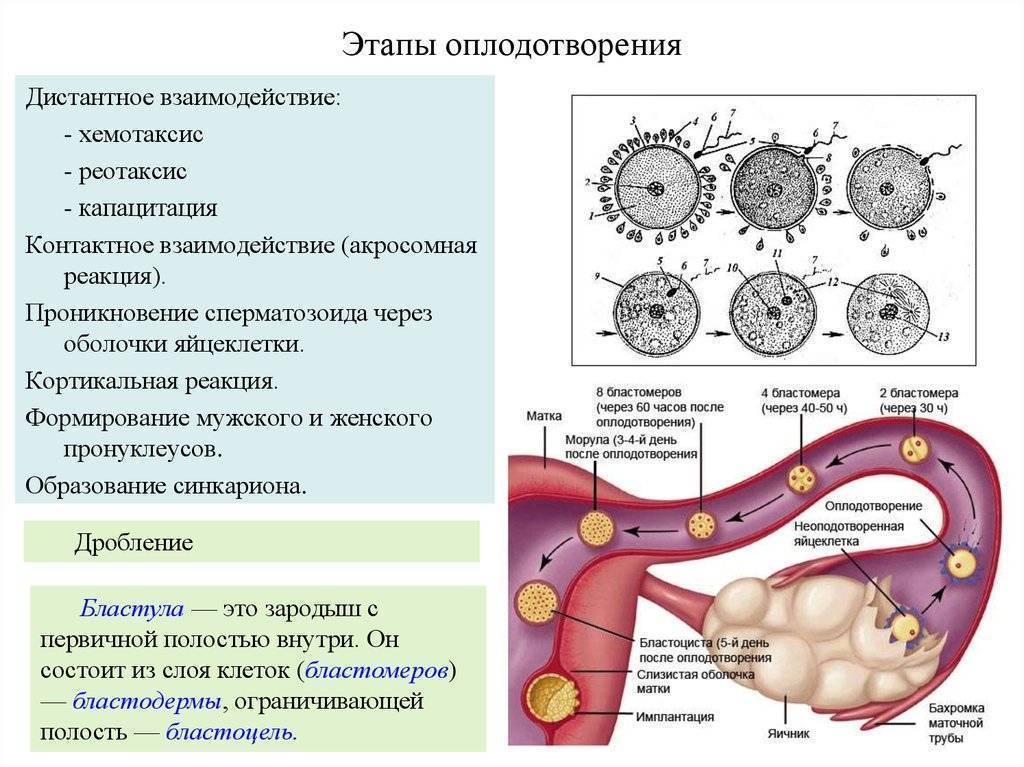
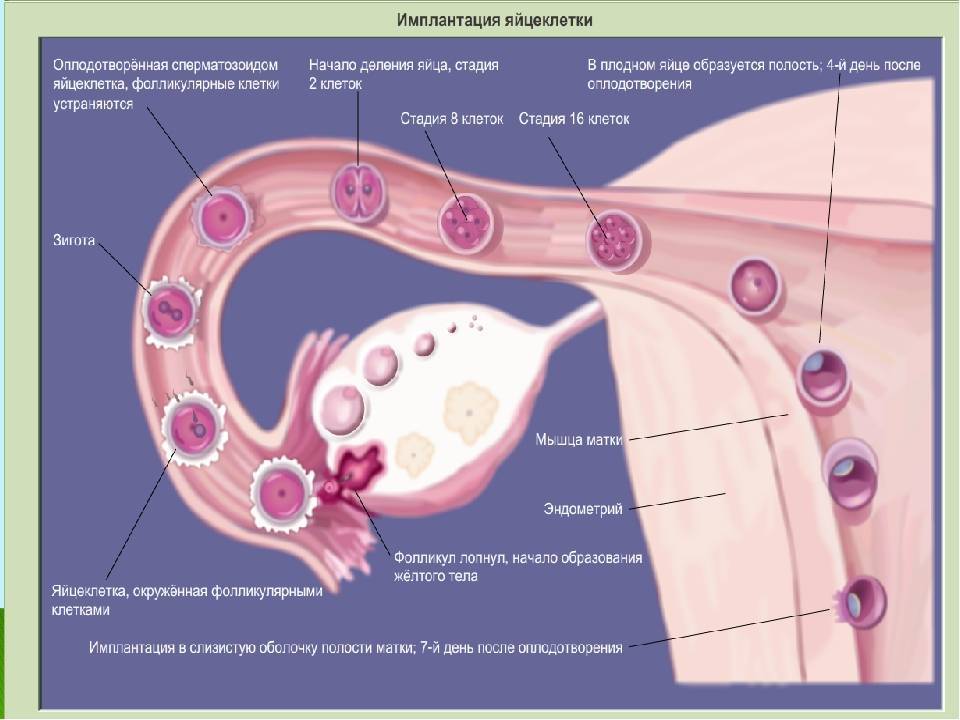
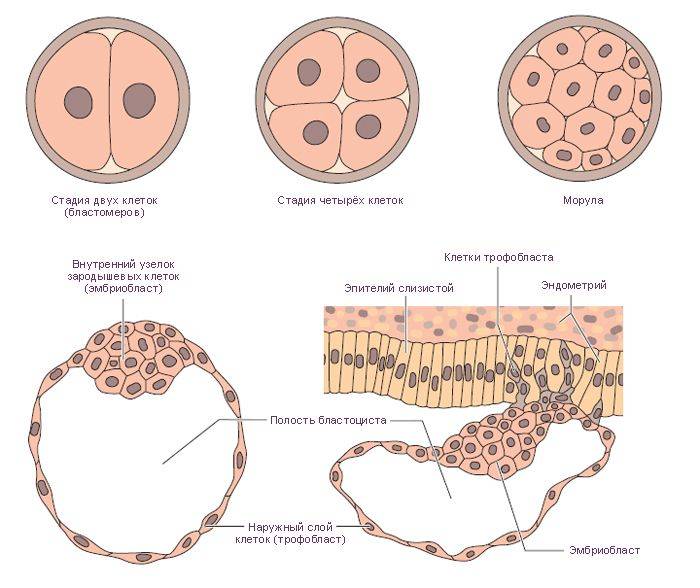
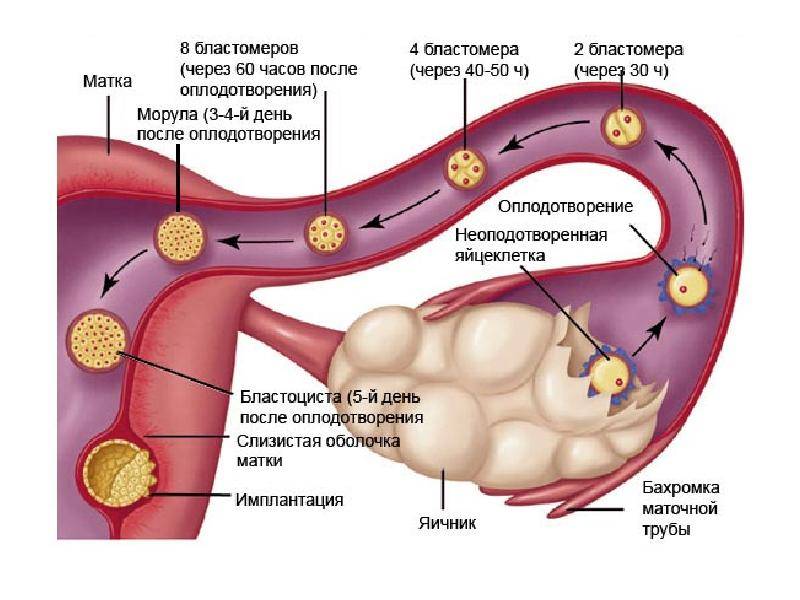
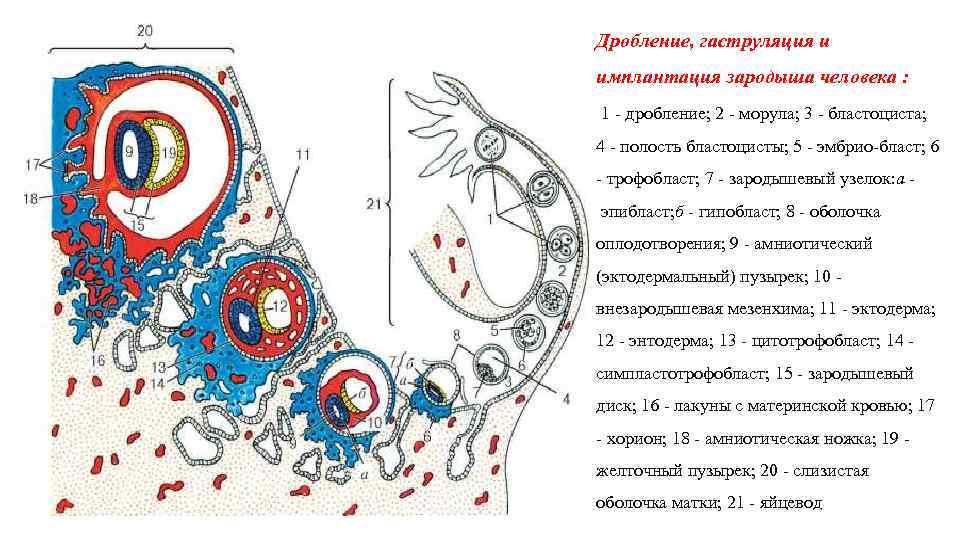
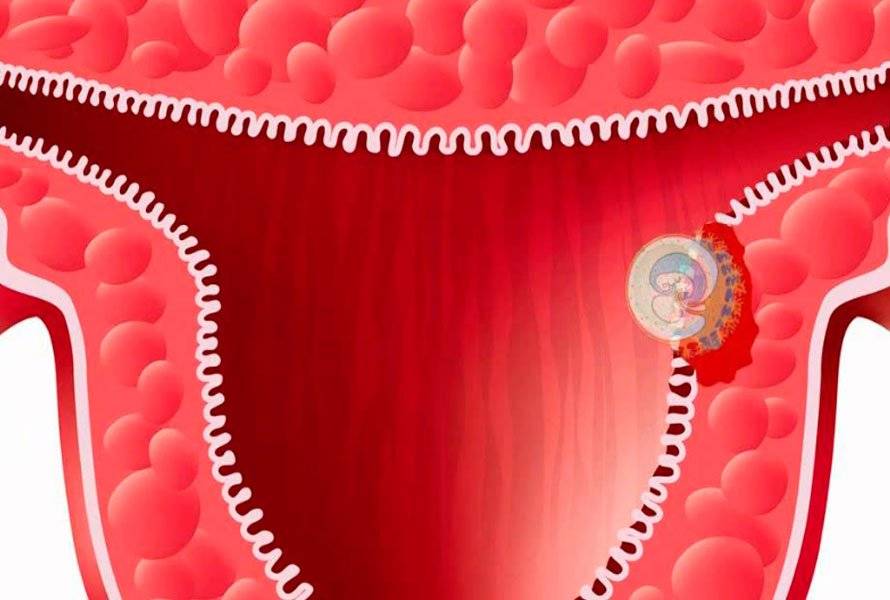
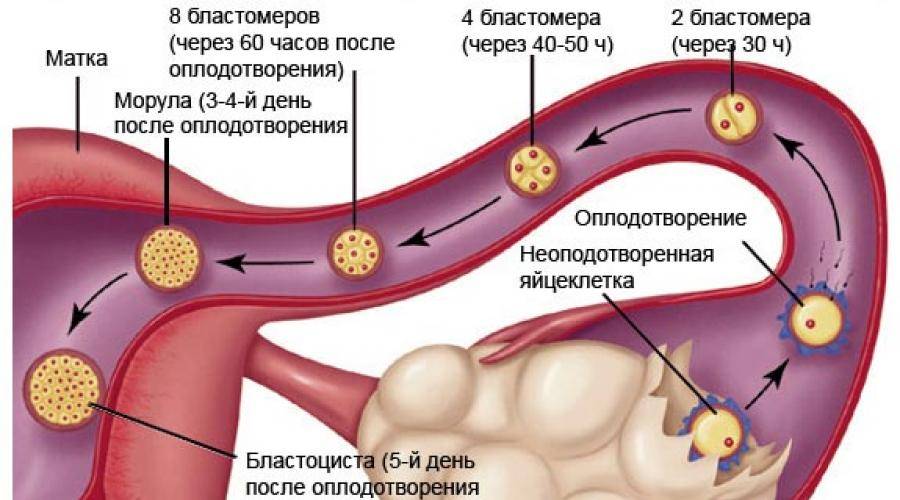
При слиянии мужской и женской репродуктивных клеток образуется диплоидная клетка, которая начинает активно делиться. Сначала формируется бластомер из 6-8 клеток, затем морула (16-64 клетки) и только потом бластоциста, которая и имплантируется в стенку матки. Репродуктологи выделяют три периода имплантации эмбриона:
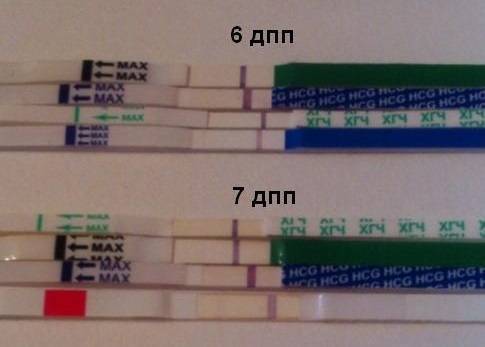
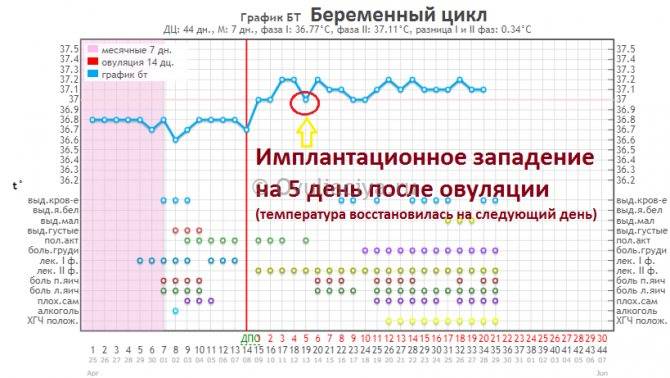
- Ранний – 6 ДПО или 3 ДПП в случае прохождения ЭКО;
- Средний – 7-8 ДПО или 5 ДПП трехдневок или пятидневок в случае прохождения ЭКО;
- Поздний – 10 ДПО или 7-8 ДПП в случае прохождения ЭКО.
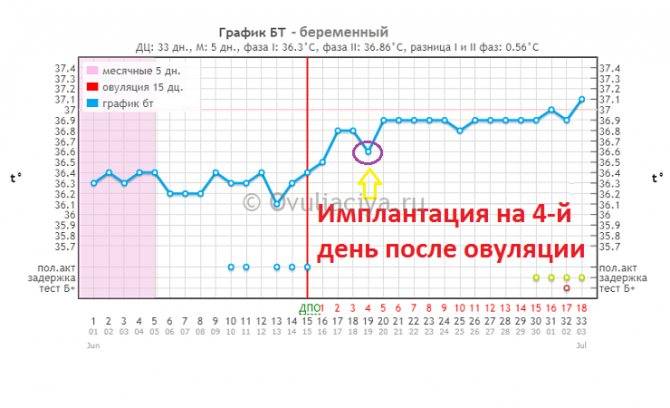
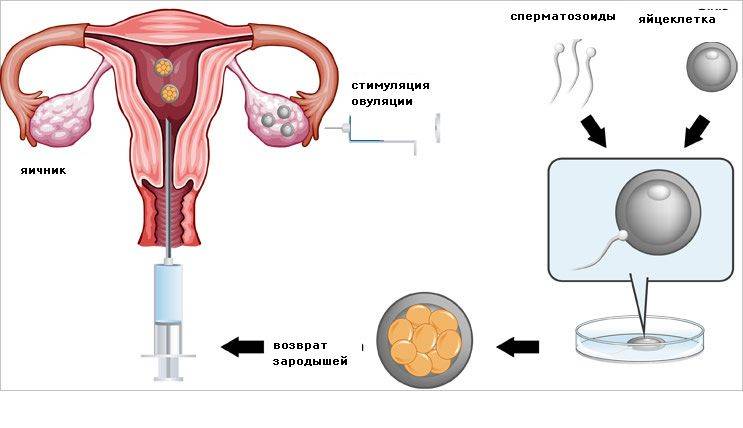
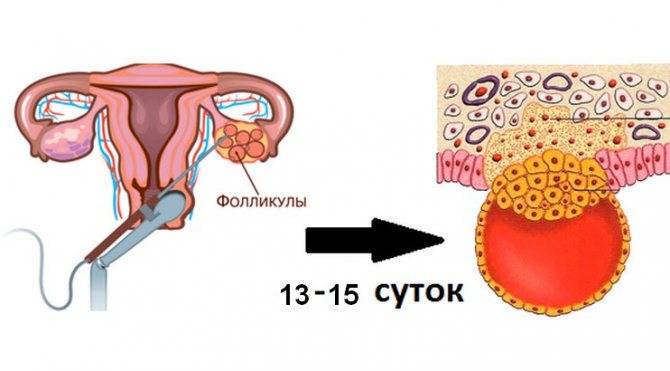
Средняя имплантация происходит в течение 7-8 дней после овуляции. При экстракорпоральном оплодотворении репродуктологом осуществляется забор созревшего ооцита, после чего он оплодотворяет спермиев в лабораторных условиях. На выращивание бластомеров уходит в среднем 3-5 дней, после чего жизнеспособные эмбрионы подсаживаются в матку. Имплантация плодного яйца на 5 ДПП – достаточно редкое явление, которое в 90% случаев происходит при использовании пятидневных эмбрионов.
Однокомпонентные имплантаты
Однокомпонентные имплантаты – это цельные конструкции, в которых искусственный корень зуба и абатмент соединены. Они применяются в особых клинических случаях. В каких – мы рассмотрим далее в нашей статье.
Однокомпонентные имплантаты подразделяются на несколько видов:
- Ортодонтические имплантаты
- Базальные имплантаты
- Компрессионные имплантаты
- Мини-имплантаты
Рассмотрим подробнее каждый из видов.
Ортодонтические имплантаты
Устанавливаются в сложных случаях, на время ортодонтического лечения. При их помощи создается конструкция для исправления прикуса и обеспечивается необходимая поддержка для несъемных брекет-систем.
Дентальные имплантаты и имплантация
Базальные имплантаты
Применяются при значительной атрофии костной ткани для фиксации в глубоком и плотном базальном отделе челюсти, в том числе под большим углом. Это длинные имплантаты, которые подходят для одномоментной имплантации с немедленной нагрузкой. Базальные имплантаты можно устанавливать пациентам с такими заболеваниями, как диабет II компенсированного типа и воспаление десен.
Дентальные имплантаты и имплантация
Компрессионные имплантаты
Имеют агрессивную, острую резьбу, благодаря которой буквально «врезаются» в кость, уплотняя ее, создавая компрессию, отчего у них такое название. Таким образом обеспечивается мощная первичная стабилизация имплантата, а значит – ускоренная остеоинтеграция и возможность осуществить немедленную нагрузку. При установке компрессионного имплантата не выполняют подготовку ложа, а сразу ввинчивают его в челюсть. Показанием к установке является утрата 3 и более зубов в одном ряду.
Также из преимуществ данного вида имплантатов можно назвать меньшее количество противопоказаний: их устанавливают диабетикам II типа, курильщикам, пациентам с пародонтозом и пародонтитом.
Дентальные имплантаты и имплантация
Мини-имплантаты
Используются для крепления съемных или условно-съемных протезов. Также благодаря малому диаметру (до 3 мм) устанавливаются в узких пространствах, как правило, без значительных разрезов и наложения швов. Мини-имплантаты подходят пациентам с полной или частичной адентией (для съемных и мостовых конструкций), для восстановления зубов переднего отдела челюсти, а также пожилым людям. Однако нужно учитывать, что они не выдерживают большую нагрузку.
Дентальные имплантаты и имплантация
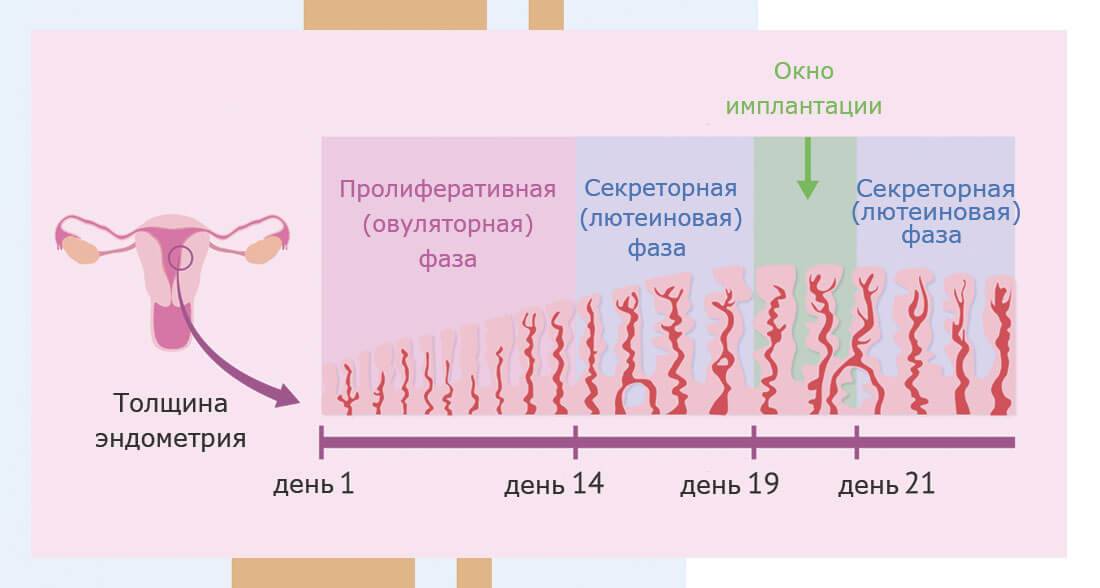
Толщина эндометрия матки
Недостаточная толщина эндометрия матки является достаточно серьезной и весомой причиной неудачного проведения экстракорпорального оплодотворения.
Тонкий, незрелый эндометрий не в состоянии обеспечить эмбрион после имплантации достаточным количеством питательных веществ, необходимых для его развития. Кроме того, он не выполняет достаточную секреторную функцию. Данный фактор также влияет на дальнейшее течение беременности.
Факторы, которые влияют на созревание эмбриона:
- гипоплазия матки и связанные с ней нарушения гормонального фона;
- ранее перенесенные травмы, воспалительные процессы, которые ухудшают кровообращение в матке;
- травматизация эндометрия, которая возникла из-за частых выскабливаний, абортов.
Предварительно оценить состояние матки и степень ее зрелости возможно только после проведения ультразвукового исследования, во время проведения которого определяется толщина стенок матки, их состояние, наличие дефектов и нарушения развития.
Развитие эмбриона после пересадки
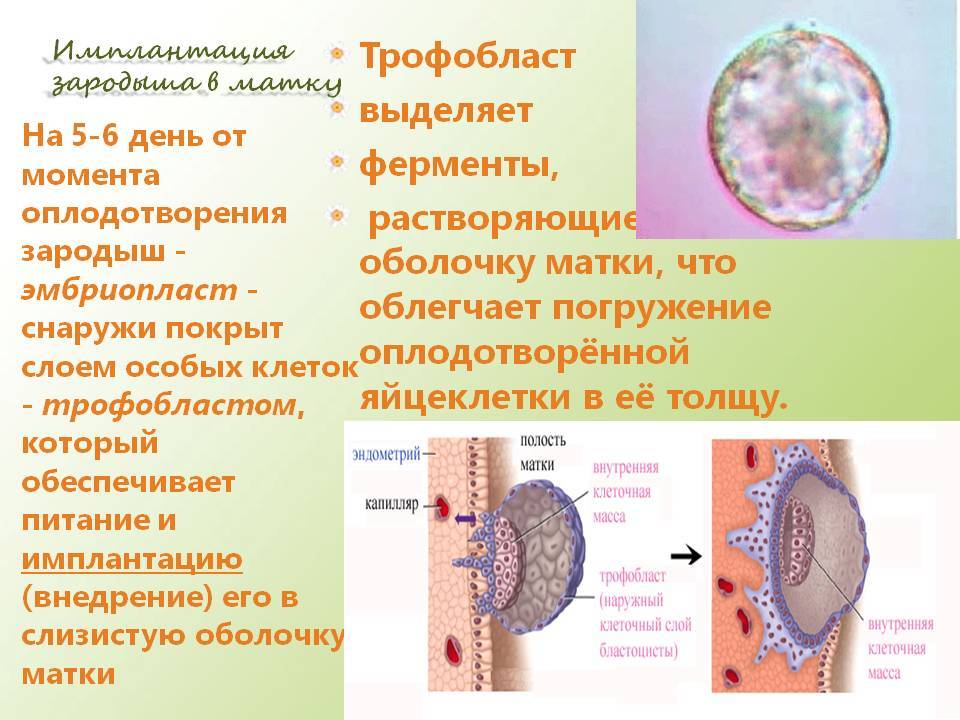
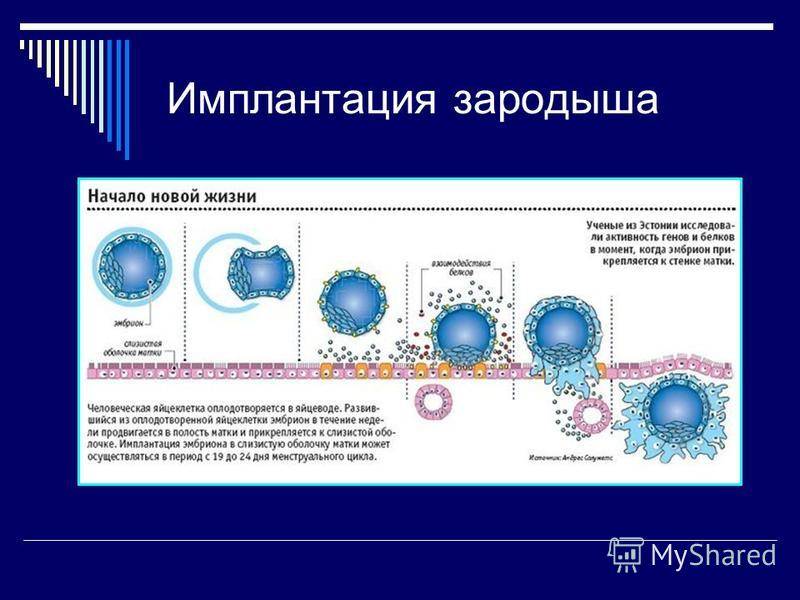
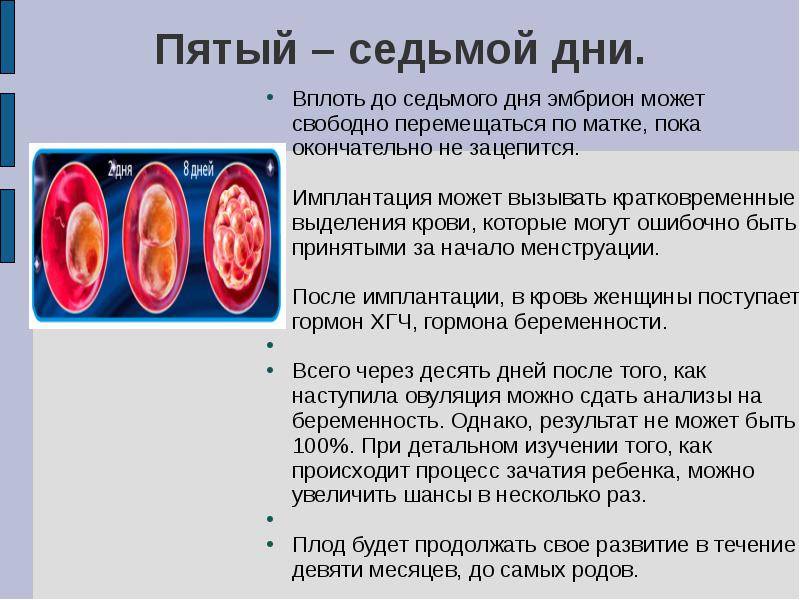
Перенос эмбриона осуществляется, как правило, на 5-6 день – при достижении им стадии бластоцисты. В этот период он наиболее приспособлен к имплантации, что повышает шансы на успешное наступление беременности. После трансфера эмбрион проходит следующее развитие:
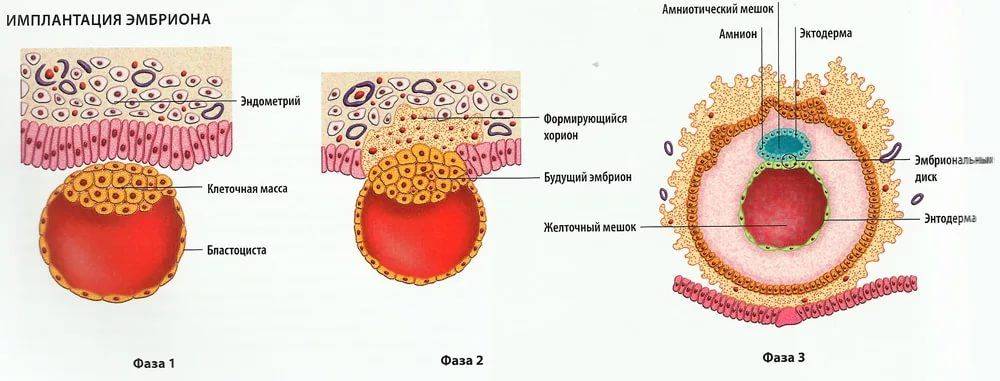
- В 1 день зародыш выходит из бластоцисты, его клетки разделяются на внутренние (трофобласт), из которых формируется плацента, и наружные, что станут основой для развития органов;
- На 2 сутки эмбрион начинает вживляться в эндометрий матки и закрепляться в нем, при этом слизистая также претерпевает изменения – в частности, увеличивается концентрация кровеносных сосудов, изменяется структура тканей;
- В течение 3-5 дней ворсинки трофобласта погружаются в эндометрий, откуда эмбрион получает питательные вещества, кислород, а также куда выводит продукты своей жизнедеятельности;
- На 6-й день после трансфера эмбрион выделяет фермент, растворяющий эндометрий для еще большего углубления в него, при этом пространство между ворсинами трофобласта заполняется кровью, которая может (но не обязательно) выделяться у пациентки;
- На 7-10 день эмбрион окончательно имплантируется в эндометрий матки, покрывается эпителием, что запускает процесс формирования плаценты, продуцирующий собственный ХГЧ пациентки.
Именно синтез собственного хорионического гонадотропина человека – основной показатель успешной имплантации эмбриона. По истечении 10 дней после переноса врач берет у пациентки на анализы кровь и мочу для установки уровня ХГЧ, а также проводит ультразвуковое обследование матки на наличие плодного яйца.
Почему не происходит имплантация эмбриона?
бесплодияпри ЭКО – экстракорпоральном оплодотворенииНа вероятность неудачной имплантации эмбрионов могут повлиять:
- Нарушения иммунной системы женщины. При некоторых заболеваниях иммунной системы (которая в норме призвана защищать организм от чужеродных бактерий, вирусов и других подобных агентов) ее клетки могут начать воспринимать ткани эмбриона как «чужие», вследствие чего будут уничтожать его. Имплантация или развитие беременности при этом будут невозможны.
- Срок жизни эмбрионов, переносимых при ЭКО. Как было сказано ранее, при экстракорпоральном оплодотворении в полость матки могут переноситься пятидневные, трехдневные или даже двухдневные эмбрионы. Научно доказано, что чем дольше эмбрион развивался вне тела женщины, тем выше вероятность его успешной имплантации. В то же время, вероятность имплантации двухдневных эмбрионов считается наименьшей.
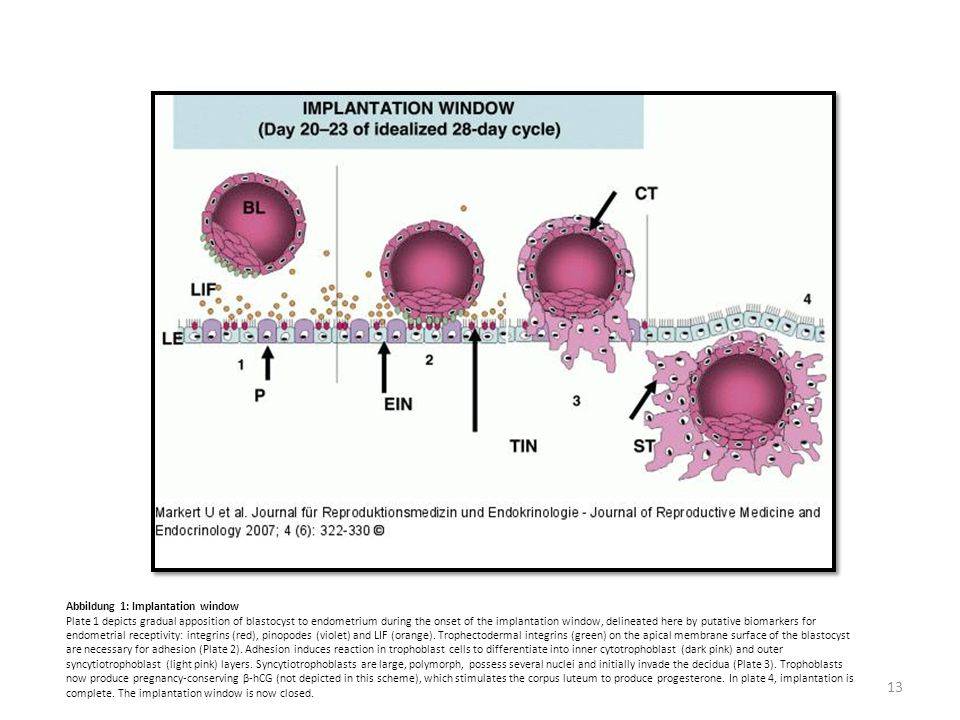
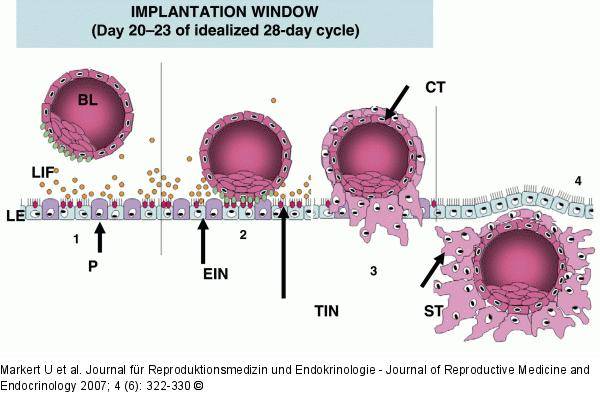
- Время переноса эмбрионов при ЭКО. Как было сказано ранее, существует узкий временной коридор, когда слизистая оболочка матки может принять имплантирующийся в нее эмбрион (с 20 по 23 дни менструального цикла). Если эмбрион будет пересажен раньше или позже указанного срока, вероятность успешной имплантации значительно снизится.
- Аномалии формирования/развития эмбриона. Если процесс слияния мужской и женской половых клеток произошел неправильно, образовавшийся эмбрион может оказаться дефектным, вследствие чего он не сможет имплантироваться в слизистую оболочку матки и погибнет. Более того, различные генетические аномалии в развивающемся эмбрионе могут возникать как во время самой имплантации, так и в течение первых дней после нее. В данном случае эмбрион также может оказаться нежизнеспособным, в результате чего он погибнет, а беременность прервется.
- Нарушения развития эндометрия (слизистой оболочки матки). Если на подготовительном этапе слизистая оболочка матки не достигла необходимой толщины (более 7 мм), вероятность успешной имплантации эмбриона в нее значительно снижается.
- Доброкачественные опухоли матки. Доброкачественные опухоли мышечной ткани матки могут деформировать ее поверхность, тем самым, препятствуя прикреплению и имплантации эмбриона. То же самое может наблюдаться при патологическом разрастании эндометрия (слизистой оболочки матки).
Можно ли заниматься сексом во время имплантации эмбриона?
естественныхслизистой оболочкиэкстракорпорального оплодотворенияособенно в случае переноса трехдневных или двухдневных эмбрионов
Возможна ли имплантация эмбриона в день месячных?
во время менструального кровотечениядаже если эмбрион попадет в полость матки, ему просто некуда будет имплантироваться
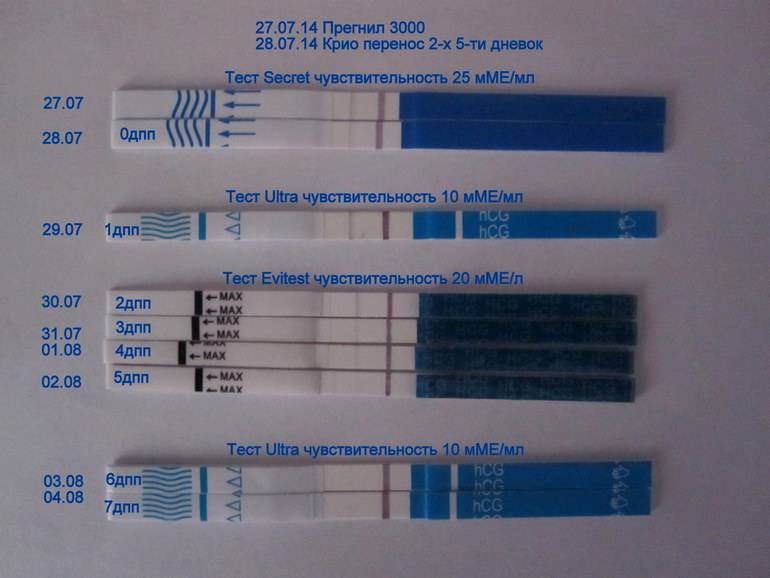
Почему отрицательный тест на беременность?
После ЭКО женщинам всегда назначают анализ крови на ХГЧ. Его делают приблизительно через 2 недели после переноса. Но часто будущим мамам хочется гораздо раньше узнать, получилось ли у них забеременеть. Поэтому они покупают в аптеке тесты на беременность, и делают в надежде увидеть две полоски.

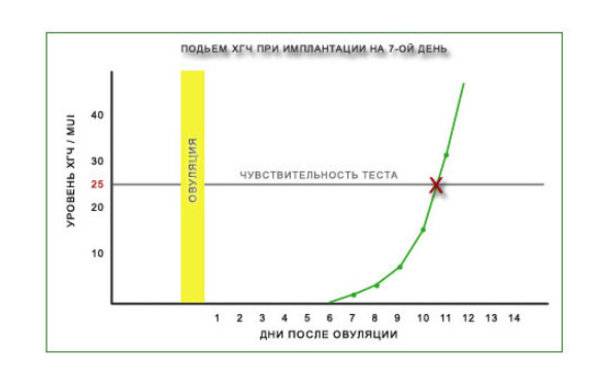
Если тест показывает отрицательный результат, не спешите расстраиваться. Как мы уже говорили, очень часто происходит поздняя имлантация эмбриона при ЭКО. А это означает, что позже начинается и выработка ХГЧ. Уровень этого гормона нарастает с каждым днем. Однако к тому моменту, когда вы делаете тест на, он всё ещё может не достичь определяемого уровня.
На многих чувствительных тестах пишут, что они способны подтвердить успешное зачатие ребенка даже за несколько дней до задержки месячных, то есть, через 10-12 дней после овуляции. Однако в действительности это не всегда так. Большинство женщин беременеют естественным путем, и в этом случае эмбрион встраивается в стенку матки раньше. В то же время при использовании репродуктивных технологий часто происходит поздняя имплантация эмбриона при ЭКО. Поэтому тест может гораздо дольше оставаться отрицательным.
Скорее всего, вы сможете узнать, успешной ли была процедура оплодотворения, только после того как сдадите анализ крови. Потому что даже чувствительные тесты в этот период дают отрицательные результаты. Однако если вам всё же повезло увидеть две полоски, то знайте, что с вероятностью, близкой к 100%, это означает, что процедура завершилось успешно. Эмбрион успешно прижился в матке, и в скором будущем вы станете мамой.
Возможен ли ложный результат анализа крови на ХГЧ?
Казалось бы, раз высокочувствительные тесты могут дать ложноотрицательный результат, наверняка и анализ крови может не показать наступившую беременность. Однако на самом деле это не так. Даже при поздней имплантации эмбриона при ЭКО ХГЧ нарастает достаточно быстро. Пусть этого гормона недостаточно, чтобы он мог быть определен в моче, но его вполне хватает, чтобы данный показатель обнаруживался в крови.
В современных лабораториях проводимые тесты очень чувствительные. К тому же, они количественные, а не качественные. После переноса эмбрионов, если произошло успешное оплодотворение, уровень хорионического гонадотропина начинает быстро нарастать. Учитывая, что этот гормон синтезируется исключительно в организме беременной женщины, диагностика беременности при помощи этого анализа не вызывает совершенно никаких затруднений.
Тем не менее, бывают случаи, когда после поздней имплантации при ЭКО уровень ХГЧ невысокий. Он меньше, чем обычно бывает на этом сроке. В таком случае могут возникнуть сомнения, является ли эмбрион жизнеспособным. Чтобы это понять, проводят измерения уровня ХГЧ в динамике. Врачи смотрят, как быстро нарастает его уровень. Кроме того, абсолютным доказательством успешно протекающей беременности является сердцебиение плода. Обычно оно определяется через 3-4 недели после переноса эмбрионов. Иногда чуть позже, если произошла поздняя имплантация при ЭКО.
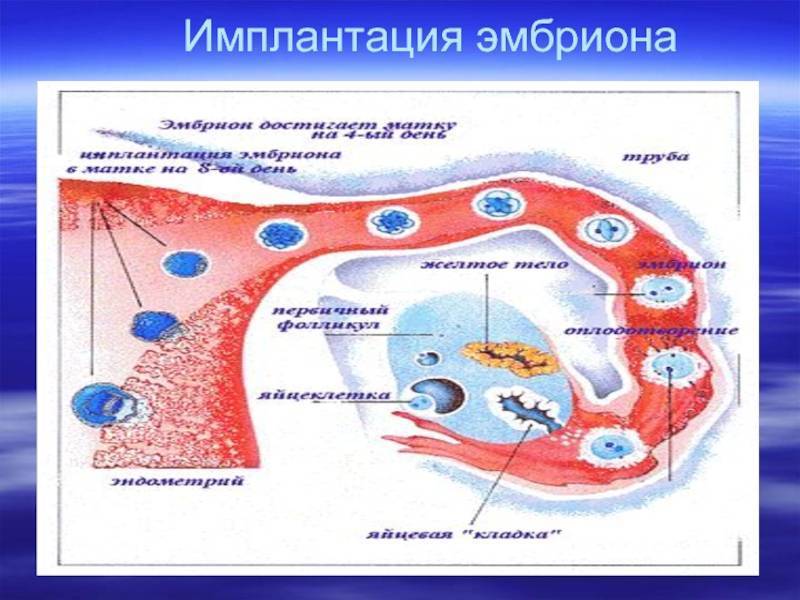
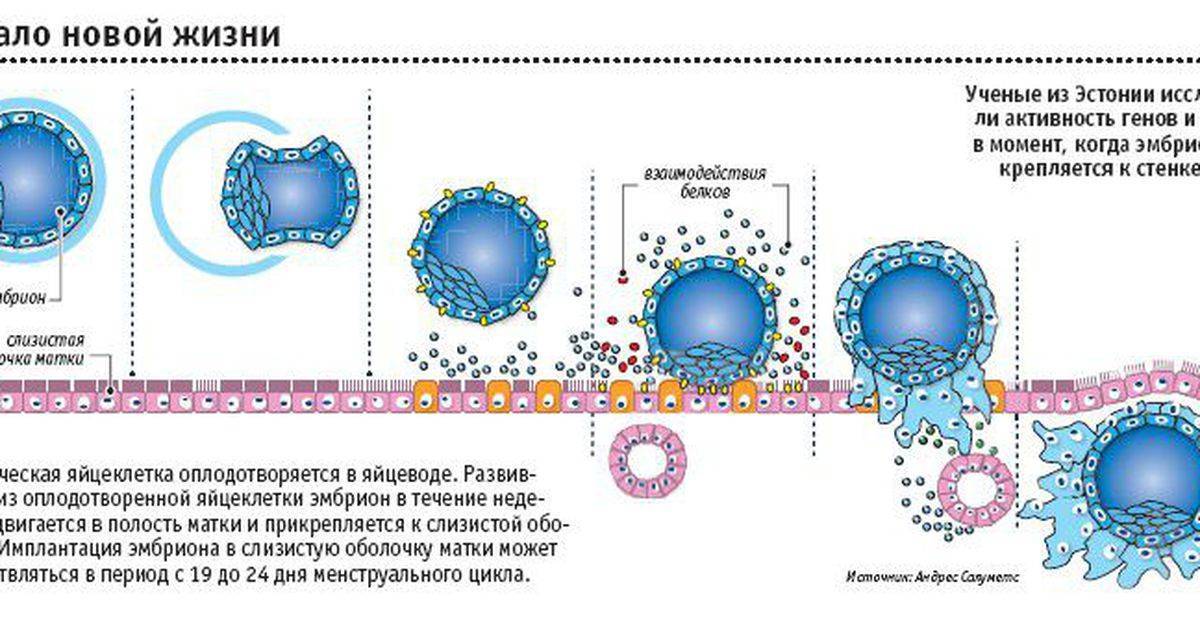
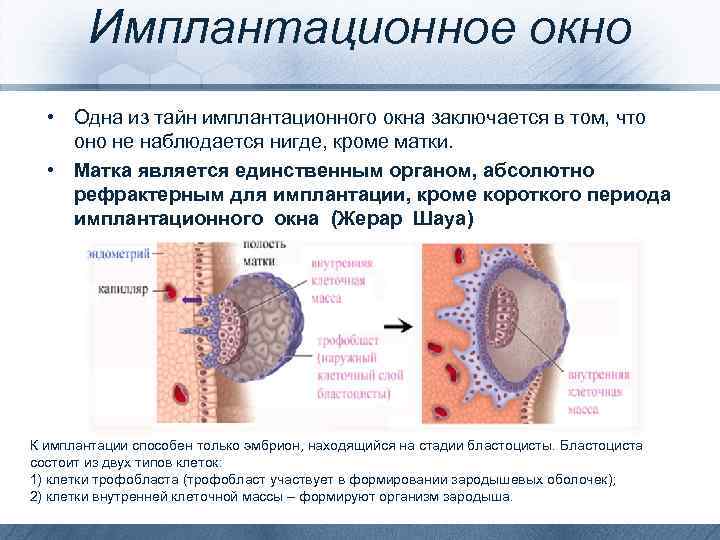
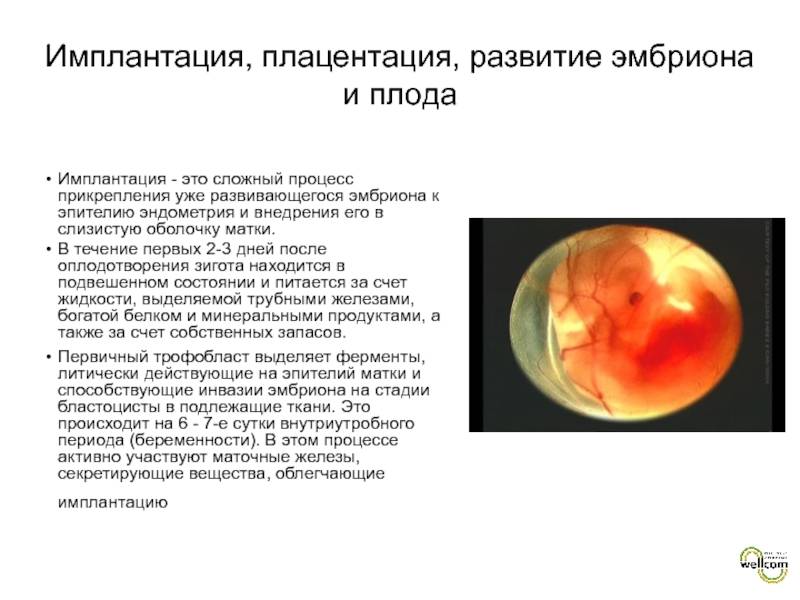
Механизм имплантации
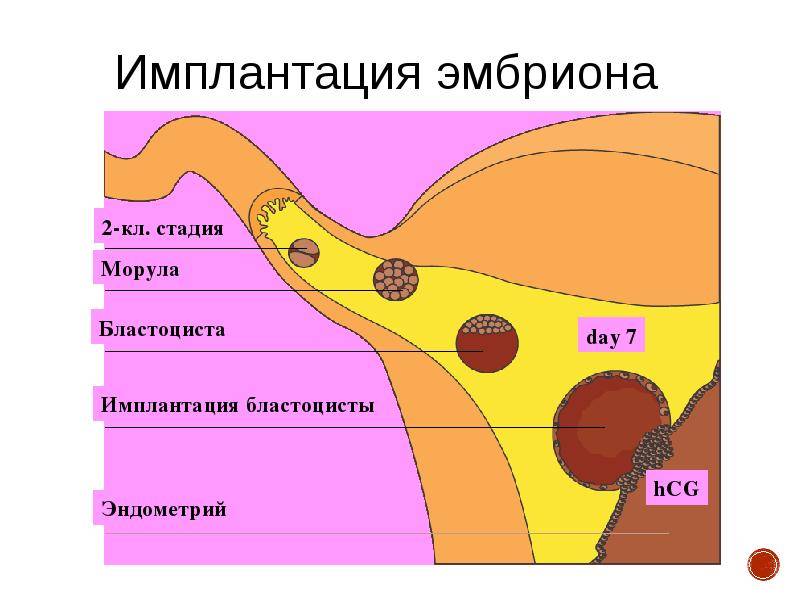
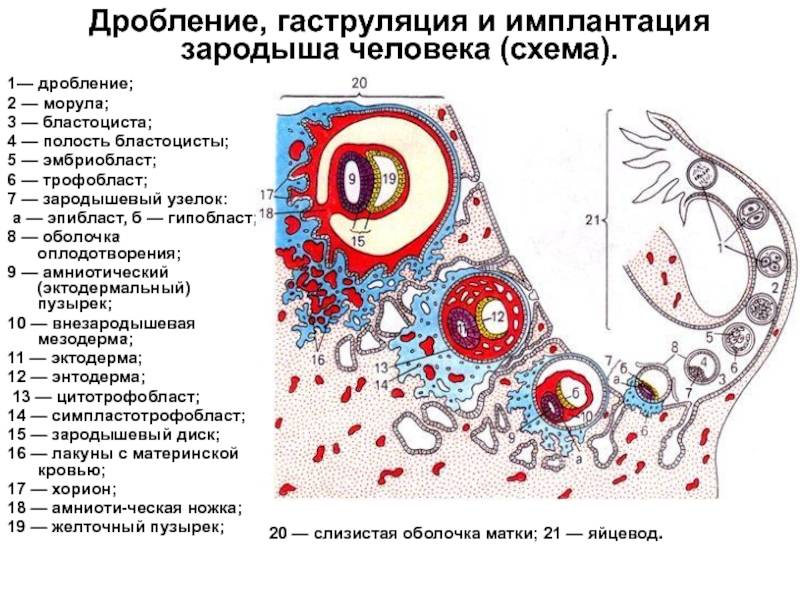
В процессе движения к маточной полости оплодотворенная яйцеклетка усиленно дробится, постепенно увеличивая количество клеток ее образующих и превращаясь в морулу (от 16 до 32 клеток) или бластоцисту.
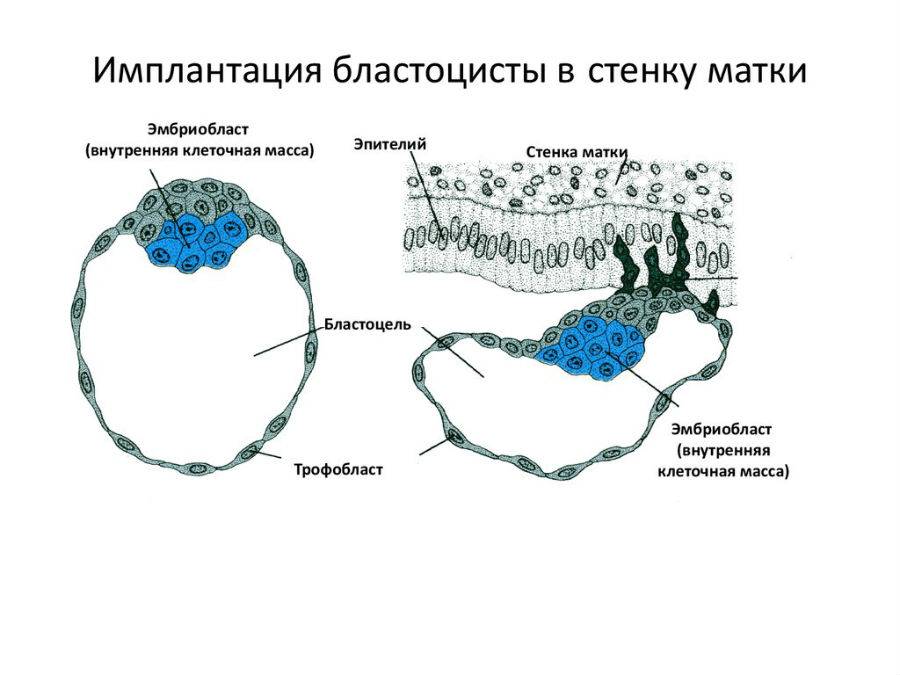
Бластоциста представлена двумя видами клеток: эмбриобластом (будущим зародышем) и трофобластом (предшественником плаценты).
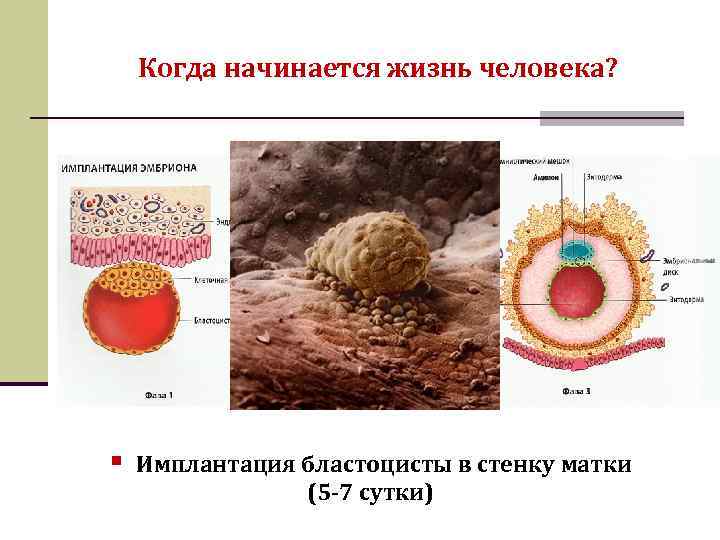
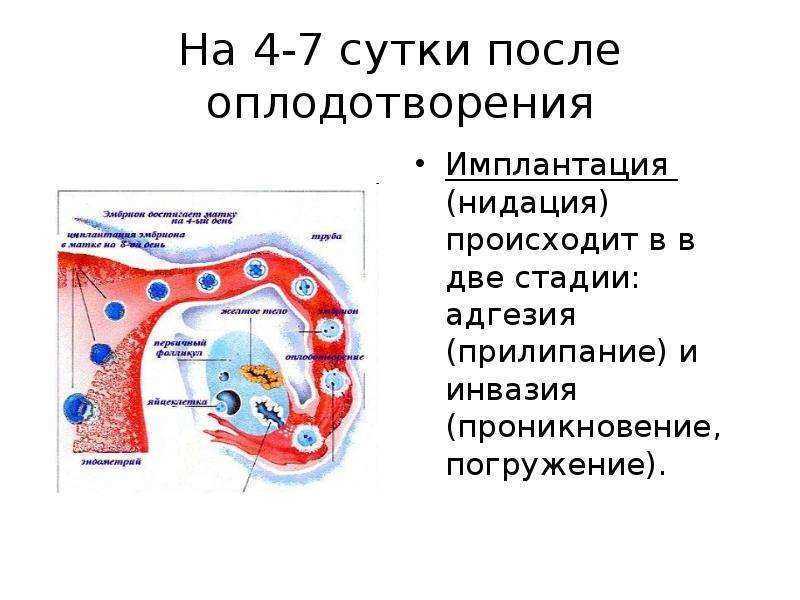
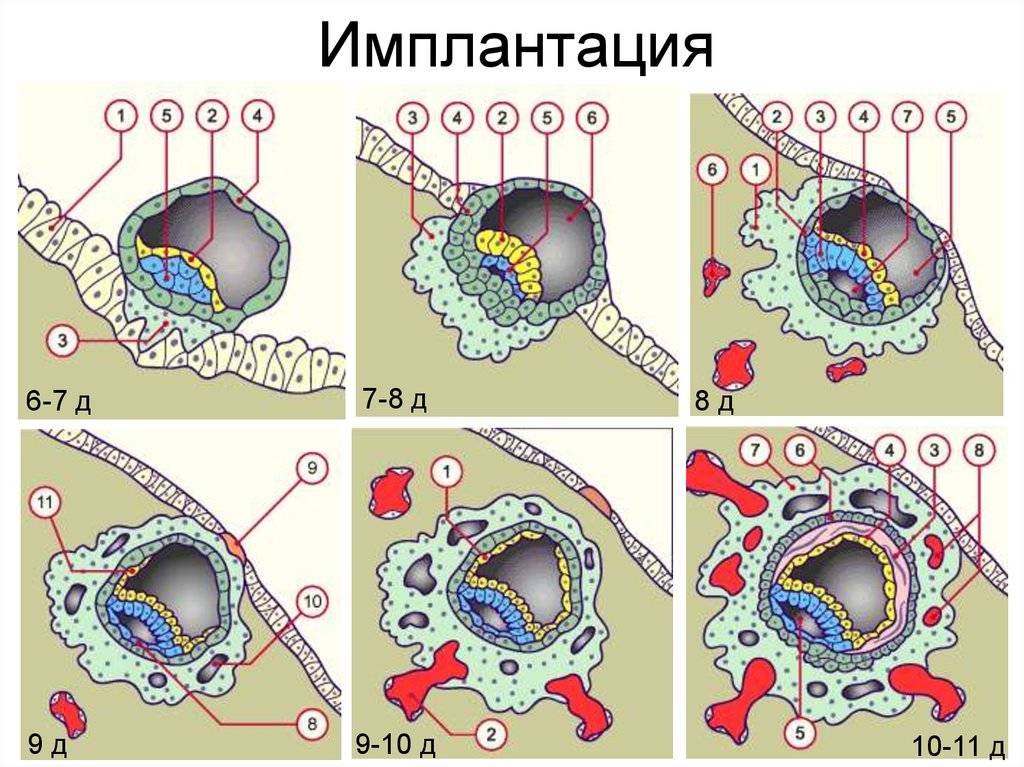
Перемещение бластоцисты в полость плодовместилища в среднем происходит на 5 – 6 сутки от момента оплодотворения. После попадания будущего эмбриона в матку начинается процесс имплантации, который включает 2 этапа:
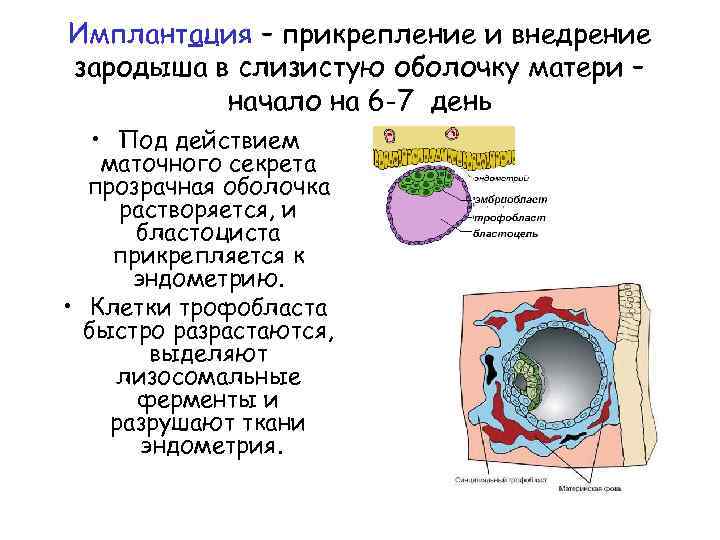
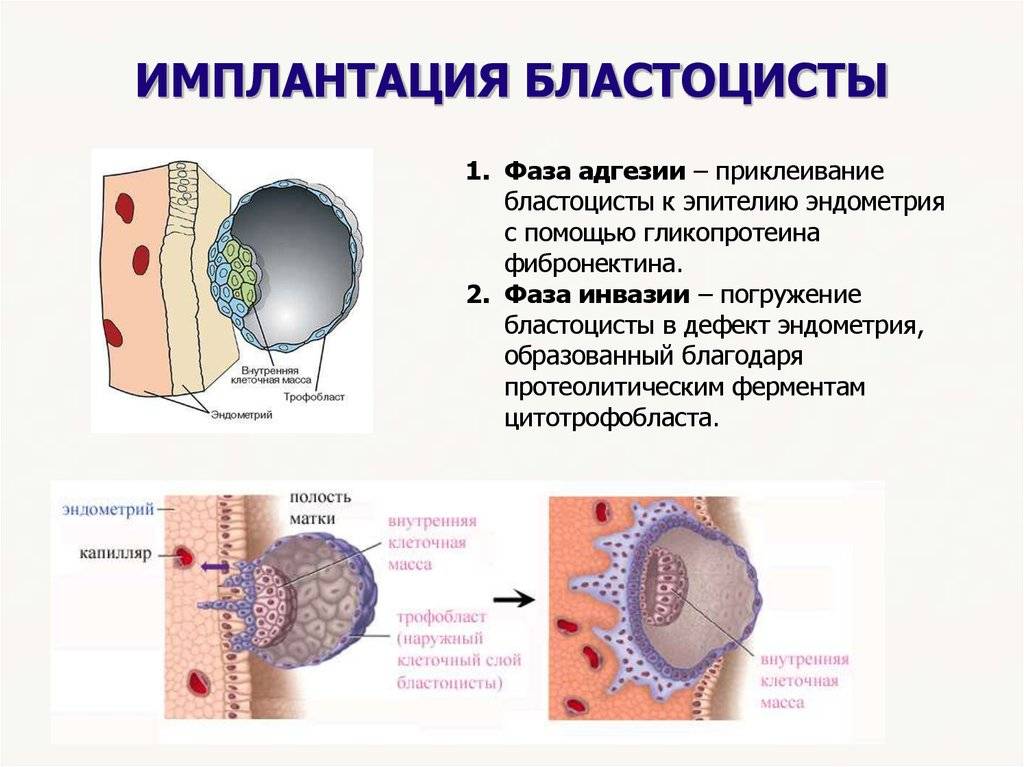
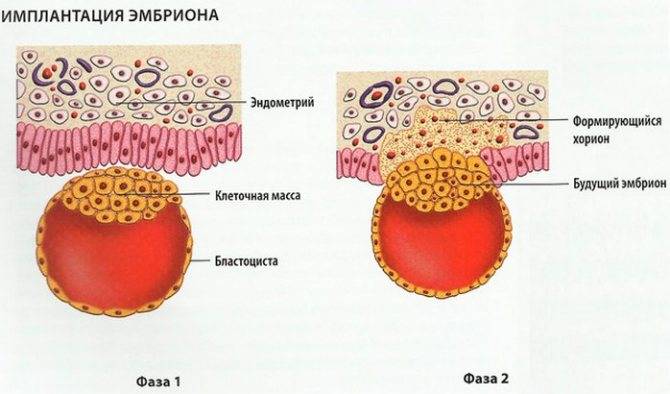
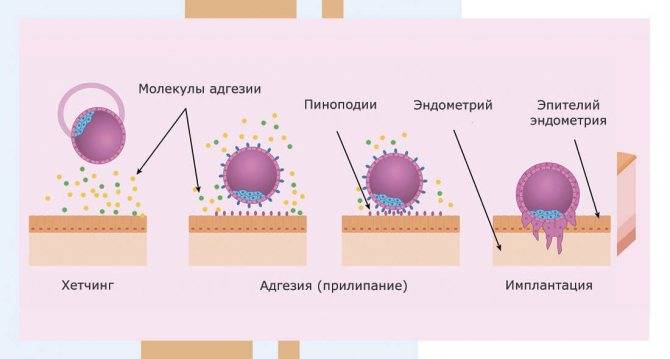
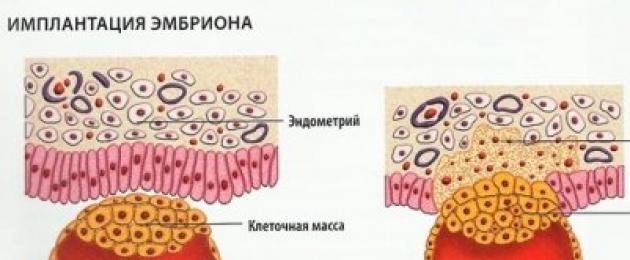
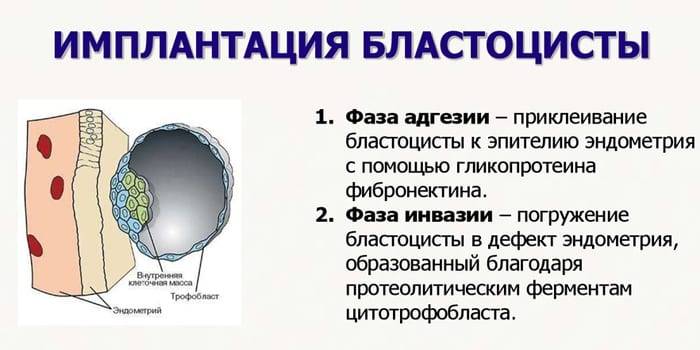
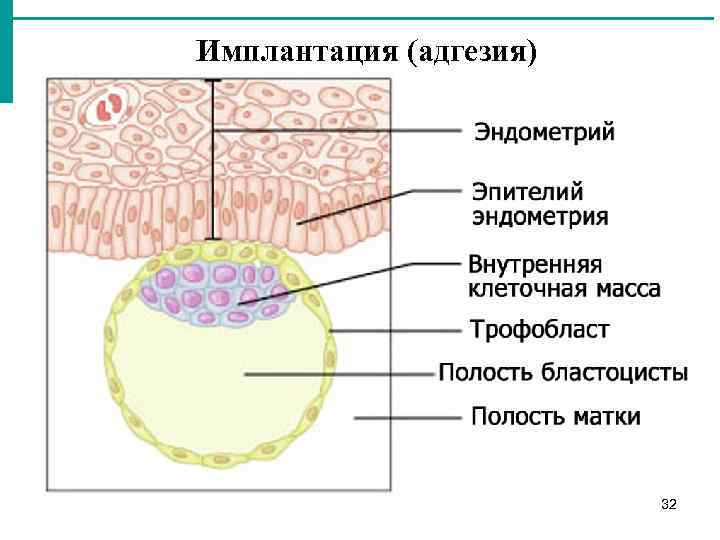
1. Адгезия. Будущий зародыш прилипает к поверхностному слою слизистой матки.
2. Инвазия. Далее он непосредственно внедряется в эндометрий. Для осуществления данного процесса формируются специальные нити, с помощью которых будущий эмбрион врастает в маточную слизистую. Одновременно из этих ворсинок выделяются определенные вещества, способные растворять поверхностный слой эндометрия, в результате чего формируется ямка, называющаяся имплантационной. В данное углубление погружается зародыш, а поврежденная слизистая регенерирует, полностью скрывая его в своей толще. Процесс имплантации на этом не заканчивается, ворсины внедряются в ткани матки глубже, что сопровождается разрушением ее кровеносных сосудов и образованием лакун, заполненных материнской кровью. Через эти лакуны осуществляется связь эмбриона с материнским организмом (поступление к зародышу питательных веществ и кислорода). После совершения имплантации беременность считают удачно свершившейся, а признаки, которые появляются у женщины, называют сомнительными или вероятными.
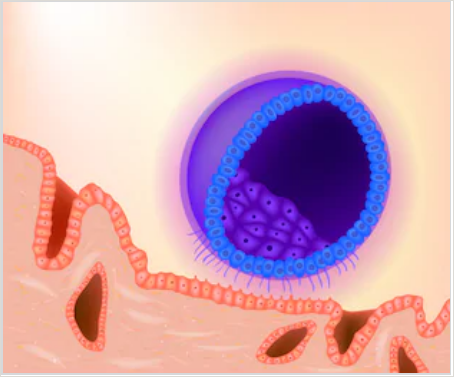
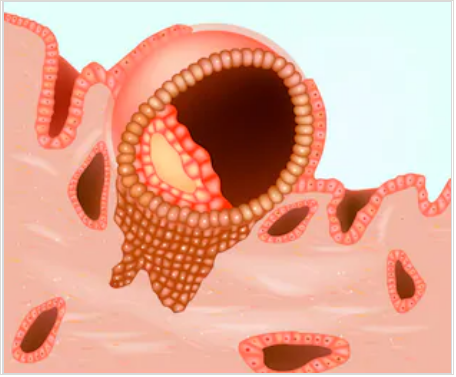 Фото: процесс адгезии и инвазии – формирование нитей и врастание бластоцисты в эндометрий
Фото: процесс адгезии и инвазии – формирование нитей и врастание бластоцисты в эндометрий
Как выбрать имплантат?
Как правило, подходящий имплантат выбирает ортопед, ориентируясь на множество факторов: анатомические особенности пациента, состояние здоровья, платежеспособность, наличие и состояние оставшихся зубов, показания с учетом результатов анализов и снимков (рентген и МРТ).
Дентальные имплантаты и имплантация
На сегодняшний день все больше врачей убеждаются в преимуществах корейских имплантационных систем
Они не уступают в качестве зарекомендовавшим себя производителям из США, Швейцарии, Германии, Австрии и Израиля, и при этом имеют очень важное преимущество – комфортную стоимость. Южнокорейские производители завоевывают рынок продукции для дентальной имплантации, совершенствуют свои технологии, разрабатывают самые современные решения для врачей и пациентов для ускорения и упрощения процедур, улучшения качества и создания максимального комфорта
Подготовка к ЭКО при патологиях эндометрия
При заболеваниях слизистой оболочки матки пациентка проходит более сложный и продолжительный курс терапии. Первый этап направлен на устранение первичной патологии, которое вызвало негативные изменения в тканях. Например, большое значение при подготовке к ЭКО при хроническом эндометрите имеет прием:
- противовоспалительных и антибактериальных, противовирусных препаратов, которые препятствуют дальнейшему поражению тканей слизистой;
- иммуномодулирующих и антиоксидантных лекарств, улучшающих сопротивляемость организма инфекционным агентам;
- антикоагулянты и препараты, улучшающие кровоснабжение матки и ее слизистой оболочки;
- витамины и минеральные комплексы, оказывающие общеукрепляющее воздействие, стимулирующие рост здоровой эндометриальной ткани.
При эндометриозе, напротив, требуется удаление излишков эндометриальной ткани. Для этого используются хирургические методы в комплексе с препаратами, подавляющими патологический рост слизистой, нормализующих гормональный фон, эндокринную функцию организма и т. д. Сегодняшние технологии позволяют удалить разросшиеся участки эндометрия с минимальными побочными эффектами – например, с помощью электро- или криодеструкции, лазерной вапоризации. В отличие от традиционной хирургической резекции они моментально коагулируют кровеносные сосуды, тем самым предотвращая маточные кровотечения или инфицирование органа.
Для точного выявления патологий проводится гистероскопия эндометрия перед ЭКО. Этот метод исследования заключается в визуальной оценке состояния слизистой с помощью тонкого трубчатого инструмента с оптической или электронно-оптической системой. Она может проводиться одновременно с удалением новообразований с помощью введенного через гистероскоп скальпеля специальной конструкции. Гистероскопия часто дополняется перед ЭКО биопсией эндометрия (извлечением образца ткани для изучения), УЗИ матки и другими способами диагностики.
Возможные осложнения при имплантации нижней челюсти
Имплантация — это очень серьезная полноценная операция, хотя она и кажется маленькой. Поэтому как и любое другое оперативное вмешательство, она может вызвать серьезные осложнения, как сразу после операции, так и спустя некоторое время.
Стоит заранее сказать, что чаще всего осложнения связаны с некомпетенцией стоматолога или неправильной подготовкой к операции. Если сделать все правильно и учесть все противопоказания, осложнения возникают редко.
Ранние осложнения имплантации нижней челюсти
Сразу после имплантации возникают так называемые «естественные» осложнения — нормальная реакция организма на операцию. Вы будете испытывать легкую боль, онемение, слизистая покраснеет и будет отекать. У некоторых чувствительных пациентов поднимается температура. Но все эти реакции безопасны и со временем проходят сами собой.
Однако иногда после операции может случиться что-то посерьезнее:
- Расхождение швов. Сейчас швы накладывают не после каждой имплантации, но если их наложили, они могут разойтись, из-за чего откроется кровотечение.
- Выпадение импланта. Это очень редкое осложнение, которое возникает, если врач просверлил слишком широкую лунку. Обычно такие ошибки допускают только совсем низкоквалифицированные специалисты.
- Воспаление десны и кости. Развивается, если при имплантации стоматолог занес инфекцию. Проявляется в виде сильной боли, отека и высокой температуры, которая не спадает несколько дней.
- Острые боли в челюсти и ее онемение. Возникают, если врач имплантом повредит нижнечелюстной нерв. Обычно это становится ясно еще в кабинете стоматолога, но может проявиться и дома.
Переимплантит
При любом из этих осложнений нужно не откладывая ни на день идти к врачу — иначе возможны серьезные проблемы со здоровьем.
Отложенные осложнения
Поздние осложнения возникают через несколько недель и даже месяцев после установки импланта. На самом деле осложнение такое одно — отторжение импланта. Оно может возникнуть по следующим причинам:
- Воспаление в полости рта, обычно из-за плохой гигиены.
- Тяжелые системные заболевания организма, например, диабет.
- Курение во время приживления импланта.
- Низкое качество самого импланта.
Если вы делали имплантацию в хорошей клинике и вашей вины в отторжении нет, то имплант вам заменят бесплатно. Многие производители дают на импланты гарантию, так что титановый стержень вам тоже вышлют новый абсолютно бесплатно. Но если в отторжении есть ваша вина, например, вы плохо следили за чистотой зубов, то за повторную имплантацию придется заплатить.
Какие ощущения при данной процедуре?
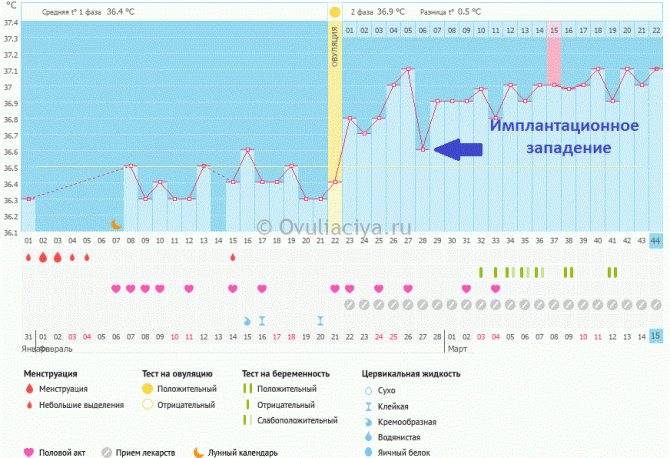
Многие пациентки, участвующие в программе ЭКО, уточняют у врачей: «Можно ли почувствовать имплантацию эмбриона?», «Какие ощущения при имплантации эмбриона должны проявляться?». Поскольку этот процесс длится около 3 суток, то за это время могут появиться некоторые симптомы:
- Коричневые выделения при имплантации является вариантом нормы. Выделения при имплантации эмбриона крайне скудные. Если есть другие выделения при имплантации, особенно длительные и кровянистые, следует обратиться к лечащему врача в экстренном порядке.
- Боли при имплантации носят тянущий характер. Боли при имплантации эмбриона ощущает подавляющее большинство женщин. Они могут иметь сильно выраженный характер или быть ненавязчивыми. Как правило, боль локализуется в месте крепления плодного яйца.
- Легкая тошнота.
- Металлический привкус во рту.
- Температура может быть повышена до субфебрильных цифр.
- Эмоциональная лабильность и раздражительность.
Признаки имплантации эмбриона в матку довольно разнообразны и могут проявляться у каждой женщины индивидуально.
Признаки имплантации соответствуют ранним признакам беременности.
Признаки имплантации эмбриона после ЭКО в подавляющем большинстве случаев не наблюдаются.
Отвечая на вопрос «можно ли почувствовать имплантацию эмбриона?» можно ответить утвердительно, за исключением поздней имплантации в рамках проведения программы экстракорпорального оплодотворения.