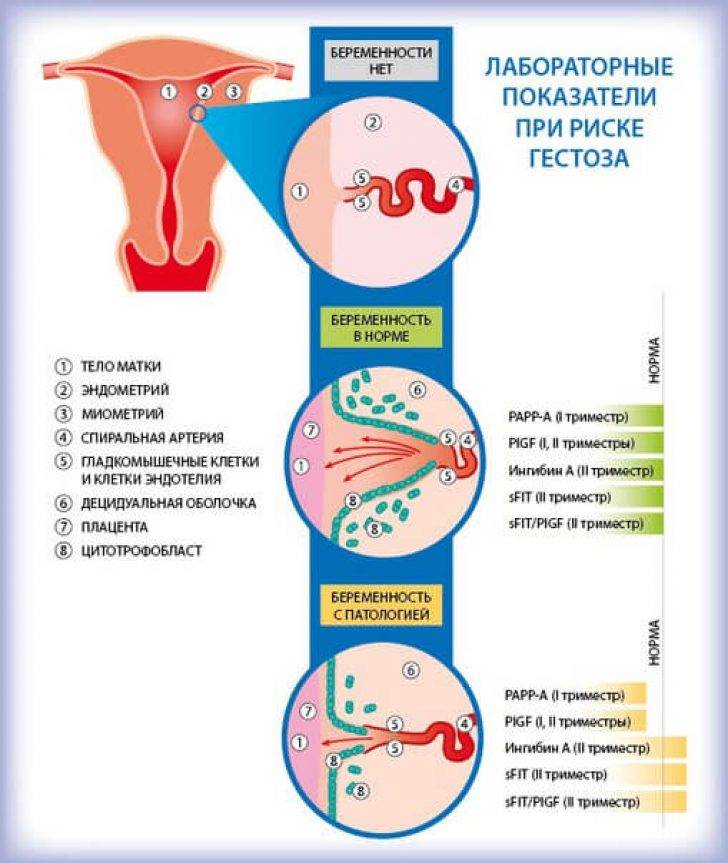
Тройственный союз со знаком минус
Выделяют ранние гестозы (токсикоз), ОPH-гестоз и редкие формы (желтуха беременных, дерматозы беременных, острая дистрофия печени). Остановимся на первых двух формах. Ранние гестозы (токсикозы) возникают до 20 недели и проявляются в форме неукротимой рвоты и слюнотечении.
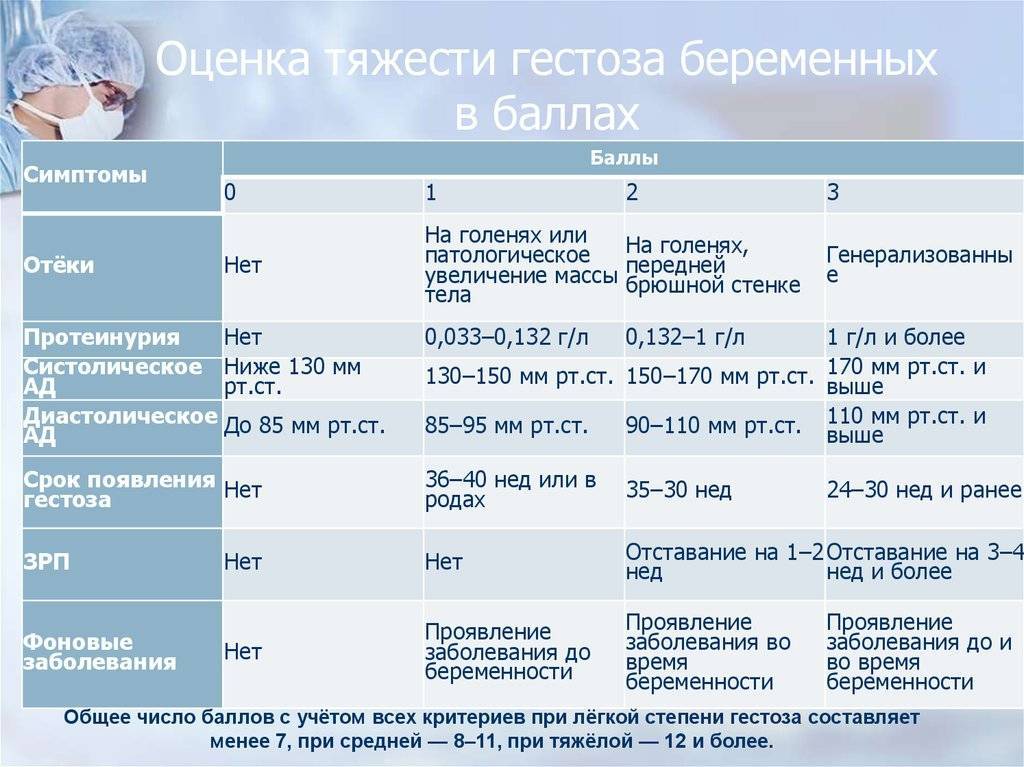
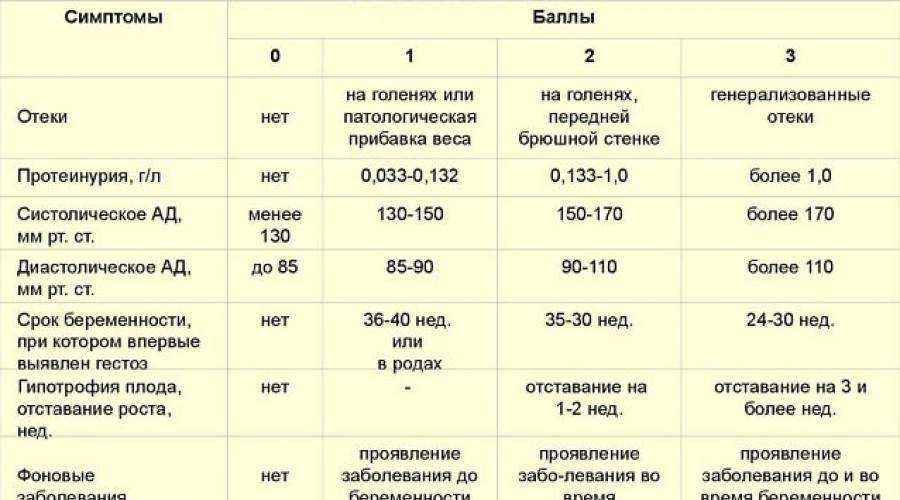
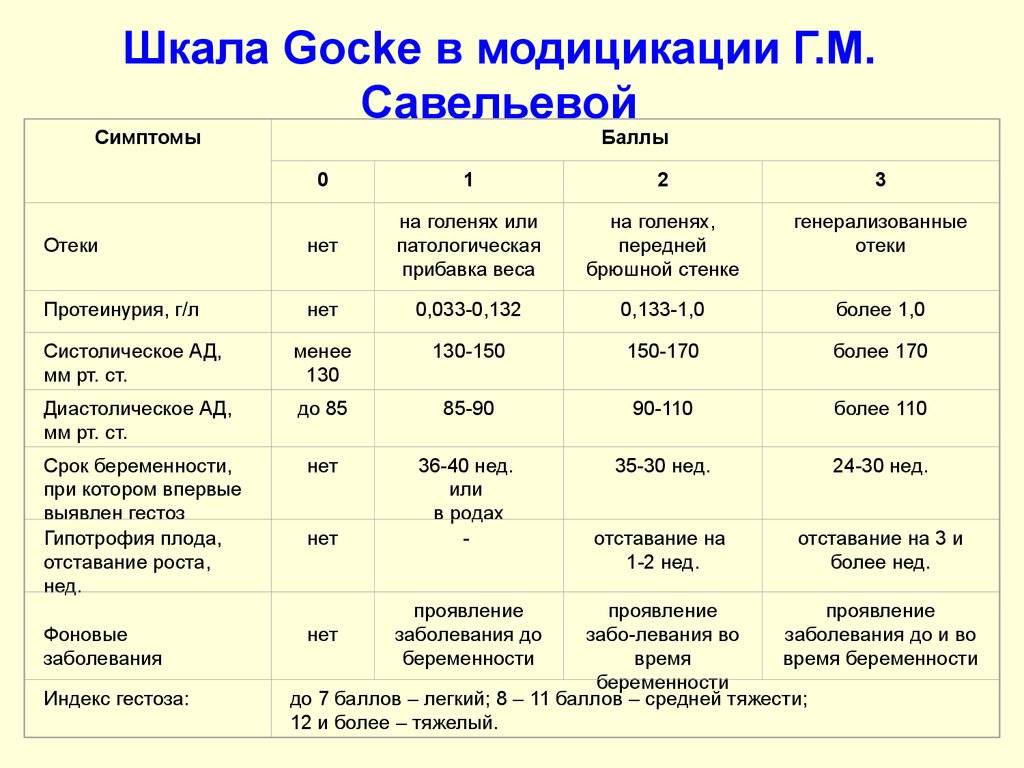
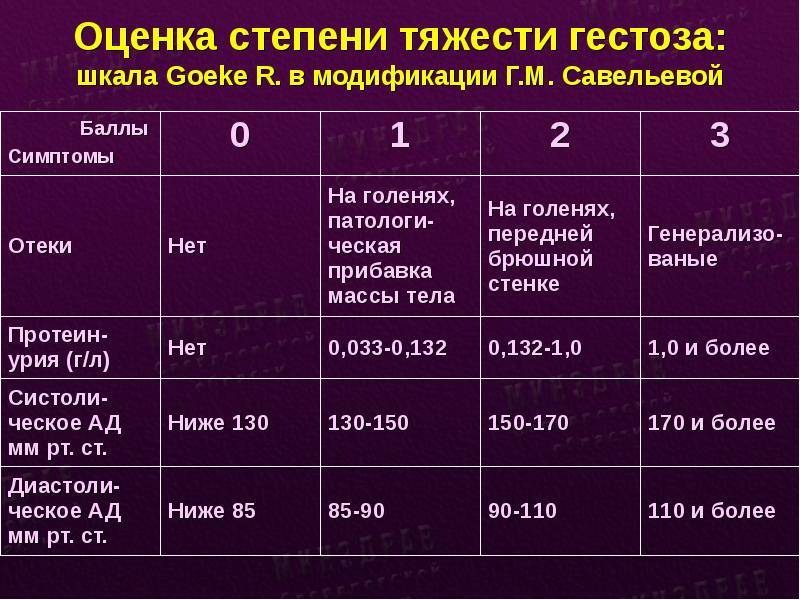
Данный гестоз встречается у 50?–60% всех беременных женщин, но требуют коррекции (по решению врача) только 10% случаев. Признаки ОPH-гестоза (отеки, протеинурия, гипертензия) появляются раньше, чем во второй половине беременности. Классическая триада симптомов у беременных с гестозом в настоящее время встречается лишь в 15% случаев. Чаще наблюдаются различные комбинации следующих нарушений:
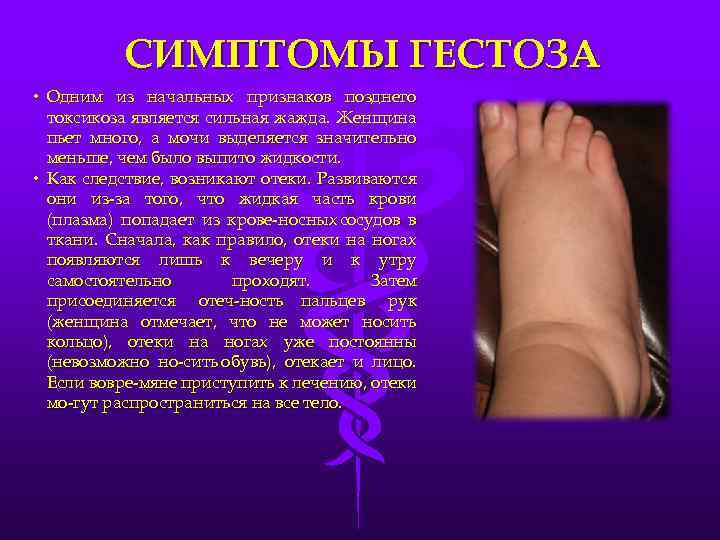
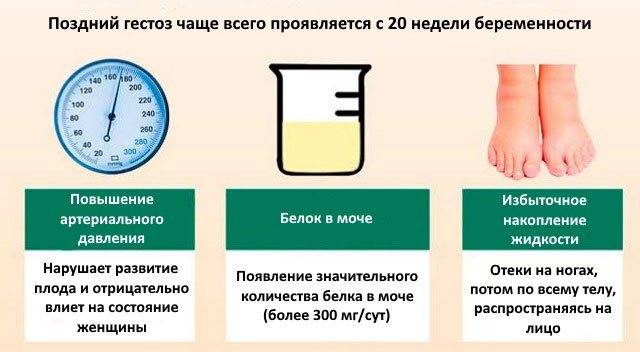
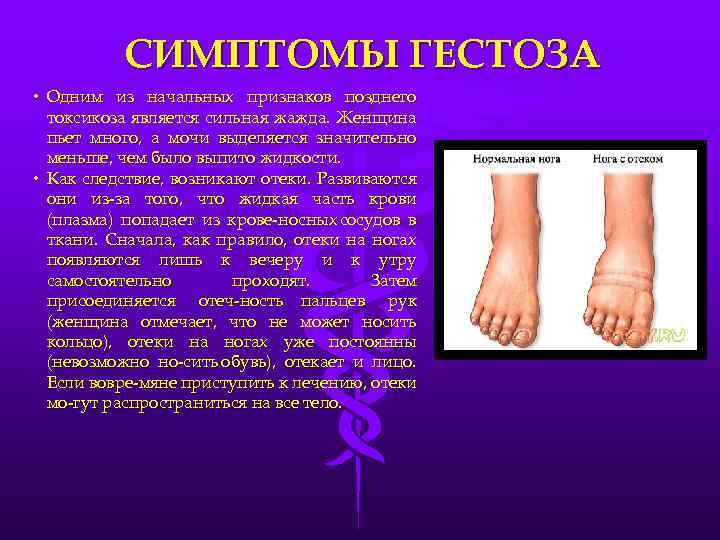
- отеки (накопление жидкости в тканях после 12 часового отдыха в постели или увеличение массы тела на 500?-?700 г и более за неделю);
- протеинурия (белок в моче; возникает самостоятельно или в сочетании с артериальной гипертензией, отеками без предшествующего поражения почек);
- артериальная гипертония (возникает во время беременности или в первые 24 часа после родов у женщин с нормальным артериальным давлением);
- преэклампсия, когда к картине нефропатии присоединяются признаки, связанные с расстройством мозгового кровообращения, повышением внутричерепного давления и отеком мозга: головная боль, центральная рвота, расстройства зрения (могут быть связаны с отеком, кровоизлиянием, отслойкой сетчатки), боли в животе, заторможенность или возбужденное состояние. Нарастает недостаточность функции печени, почек, кислородное голодание тканей и ацидоз;
- эклампсия — это синдром полиорганной недостаточности, на фоне которого развиваются судорожные припадки у беременных, рожениц с гестозом. В прогрессирующем течении гестоза могут привести к тяжелой акушерской патологии и неблагоприятным исходам для матери и плода. Доклинические изменения (снижение числа тромбоцитов, повышение уровня плазменного фибронектина, нарушения маточно-плацентарного кровотока и др.) выявляются с 13?–?15 недели беременности.
Лечение токсикоза
Тошнота при беременности как правило не требует никакой коррекции,только назначения соответствующей диеты. Это состояние часто проходит самостоятельно. Более тяжелые проявления требуют госпитализации для круглосуточного мониторинга состояния матери и плода и для проведения терапии, восполняющей потери жидкости и электролитов. Обычно проводят инфузии физиологического раствора в количестве 1- 2 литров в сутки в зависимости от интенсивности обезвоживания. Если замечены отклонения в уровне основных электролитов (натрия, хлора, калия), то вводятся препараты, компенсирующие их недостаток. Несмотря на то, что в моче у беременных при токсикозе часто обнаруживают кетоновые тела, нет необходимости беспокоиться. Кетоновые тела при рвоте возникают из-за отсутствия поступления питательных веществ в организм. Развиваются процессы, сходные с голоданием. При этом происходит расщепление жиров из запаса в организме. Расщепление жиров сопровождается появлением в крови промежуточного продукта расщепления –кетоновых тел (ацетона). При нормализации поступления достаточного количества энергии с пищей кетоновые тела в моче исчезают.
Диета при токсикозе
Очень часто достаточно нормализации диеты. Необходимо исключить все продукты, которые трудно перевариваются и способны тормозить работу желудочно–кишечного тракта. Прежде всего необходимо исключить жареные продукты, консервы, кондитерские изделия, жирное мясо, жирные молочные продукты. Хорошо помогает принятие пищи лежа в кровати, перед тем, как встать утром. Есть нужно небольшими порциями и часто, до 6 раз в сутки. Хорошо зарекомендовала себя BRAT диета – бананы, рис, яблочное пюре, сухари.
В некоторых случаях помогает назначение витамина В6, капсулы с имбирем, гипноз. При невозможности глотать таблетки поливитаминов беременных переводят на прием жевательных таблеток для детей.
в акушерстве и гинекологи мы работаем по таким направлениям как:
- Ведение беременности с ранних сроков до родов
- Женская консультация
- TORCH инфекции (торч-инфекции)
- Антифосфолипидный синдром
- Базальная температура
- Беременность
- Ветрянка при беременности
- Планирование беременности
- Лекарства при беременности
- Внематочная беременность
- Восстановление промежности после родов
- Выделения у женщин из влагалища, выделения при беременности
- Выкидыш (самопроизвольный аборт)
- Рецидивирующее невынашивание беременности
- Генитальный герпес во время беременности
- Задержка месячных
- Замершая беременность
- Инфекции мочевыводящих путей у беременных
- Интимная пластика без операции
- Календарь беременности
- Лактация
- Многоводие у беременных
- Овуляция
- Определение пола ребенка
- Отеки при беременности
- Первые признаки беременности: симптомы беременности
- Прерывание беременности
- Пренатальный скрининг (двойной и тройной тест)
- Резус конфликт при беременности
- Тест на беременность
- Токсикоз при беременности
- Узи-диагностика синдрома Дауна и других хромосомных аномалий
Лечим такие проблемы:
- Аденомиоз
- Андексит
- Бактериальный вагиноз
- Бели
- Боли внизу живота
- Боль при мочеиспускании
- Боли при месячных: если в месячные болит
- Бесплодие
- Бесплодие при метаболическом синдроме: бесплодие у женщин с избыточной массой тела
- Необъясненное бесплодие
- Вагинальное кровотечение
- Вагинит
- Вирус папилломы человека (ВПЧ)
- Восстановление проходимости маточных труб
- Воспаление придатков
- Воспаление шейки матки
- Генитальный герпес
- Гиперплазия эндометрия
- Гарднереллез
- Дисплазия шейки матки
- ИППП
- О схемах лечения ЗППП
- Зуд половых органов
- Кондиломы
- Киста яичника
- Климакс
- Кровь в моче (гематурия)
- Кольпит
- Мастопатия
- Маточное кровотечение
- Месячные (менструация)
- Миома матки
- Микоплазмоз
- Молочница
- Папилломавирус
- Поликистоз яичников
- Полипы
- Противозачаточные средства
- ПМС – предменструальный синдром
- Рак матки
- Рак шейки матки
- Ранний климакс (ранняя менопауза)
- Синдром поликистозных яичников
- Спираль (внутриматочная спираль)
- Трихомониаз
- Уреаплазмоз
- Хламидиоз
- Цервицит
- Цистит
- Частое мочеиспускание
- Эрозия шейки матки
- Эндометрит
- Эндометриоз
- Эндоцервицит
Оперативная гинекология:
- Диагностическая гистероскопия (офисная)
- Хирургическая гистерорезектоскопия
- Диагностическая лапароскопия
- Лапароскопическая пластика маточных труб
- Лапароскопическая миомэктомия
- Лапароскопическое лечение внематочной беременност
- Лапароскопическое лечение эндометриоза
- Лапароскопическое лечение пролапса органов малого таза
- Лапароскопическое удаление кисты яичника
- Лапароскопическое лечение поликистоза яичников (дриллинг)
- Пластика малых половых губ
- Пластика влагалища после родов
- Хирургическое лечение недержания мочи
- Хирургическое лечение бартолинита (киста, абсцесс бартолиниевой железы)
Как предупредить гестоз
Угрозу развития гестоза можно предвидеть. Предрасположенность бывает наследственной, риск возрастает у пациенток с хронической патологией почек, печени, сердца, сосудов. Отрицательный резус матери и положительный у плода также повышают вероятность возникновения гестоза. Кроме того, патологию часто диагностируют при многоводии и многоплодии, у беременных после 35 лет.
Профилактические мероприятия для предупреждения гестоза начинают со второго триместра беременности. Женщинам рекомендуют больше отдыхать, правильно питаться, регулярно гулять, двигаться. Чтобы не возник гестоз, даже при нормальной беременности без факторов риска, рекомендуют во второй половине ограничить соль и жидкость в меню.
Очень важно, чтобы будущая мама вовремя становилась на учет и постоянно наблюдалась у врача гинеколога. Если своевременно сдавать все анализы, контролировать вес, регулярно осматриваться специалистом, можно выявить начальные проявления гестоза
Это позволит провести своевременную коррекцию, не допустить прогрессирования и осложнений. Также рекомендуют проводить медикаментозную терапию сопутствующих заболеваний, которые повышают риск гестоза.
Стадии патологии
Гестоз классифицируют следующим образом:
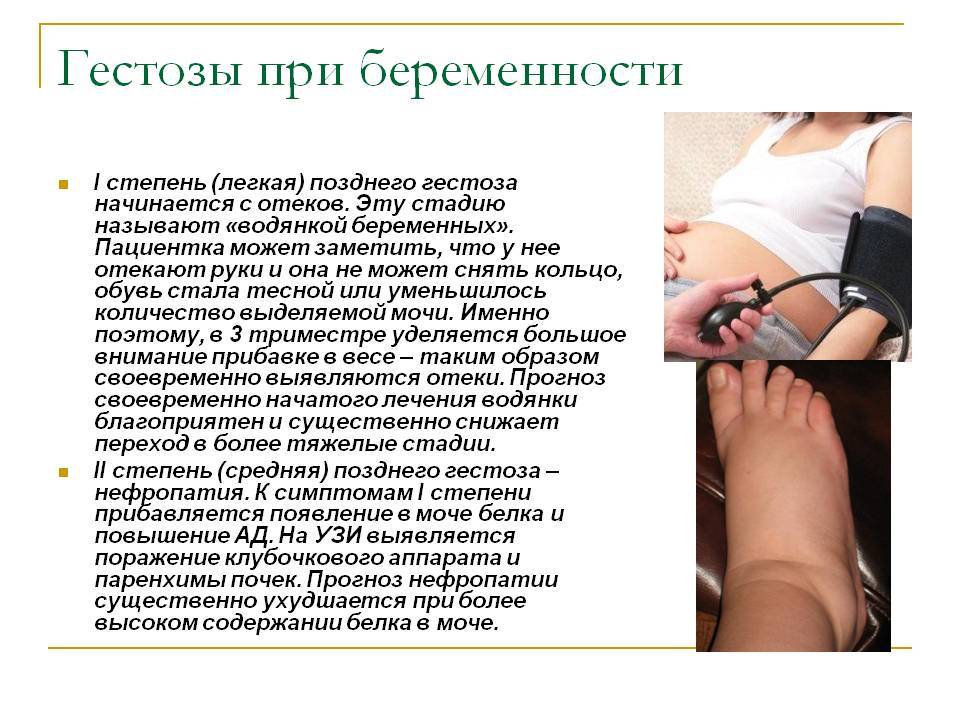
- Водянка – отеки на руках, ногах. Но это не только признак этой патологии, поэтому для подтверждения необходимо сдать анализы.
- Нефропатия – к отёчности добавляется повышенное давление. Уже на этой стадии возникает опасность для жизни женщины и нужно срочно обратиться к врачу. Осложнение может быстро перейти в другую летальную форму.
- Преэклампсия – нарушается кровоток ЦНС, одновременно наблюдается тошнота, высокое давление, бессонница, мигрень, белок в урине. Вполне возможно психическое расстройство на фоне патологии.
- Эклампсия – требует срочного медицинского вмешательства. К предыдущим симптомам добавляются судороги, возможен инсульт, кома и смерть. Плацента стремительно стареет, а ребёнок может погибнуть.
Любая форма гестоза представляет опасность для малыша: провоцирует гипоксию, недостаток питания, нарушает кровоток.
К сожалению, гестоз начинается незаметно, но стремительно развивается и переходит из одной стадии в другую, поэтому врачи при первых признаках назначают дополнительные анализы.
Преэклампсия: как развивается патология
Преэклампсия может прогрессировать постепенно или начаться внезапно после 20-й недели беременности с симптомами, которые часто являются неспецифическими, такими как головная боль, помутнение зрения и тошнота.
В некоторых случаях болезнь изначально протекает бессимптомно до ухудшения общей картины.
Сигнал тревоги представлен сочетанием высокого кровяного давления (≥140 / 90 мм рт. ст.) и повышенной протеинурии (≥0,3 г / 24 ч). Однако следует отметить, что даже эти показатели не очень специфичны и имеют низкую прогностическую ценность, т.е. они не позволяют различить, у какой женщины это действительно приведет к развитию преэклампсии. Возможно пациентка страдает хроническим заболеванием с похожими симптомами.
Кроме того, эти параметры не позволяют предположить прогрессирование преэклампсии с течением времени, поэтому они не позволяют предсказать, может ли она прогрессировать до эклампсии.
Диагностика и лечение гестоза
Диагноз ставится на основании результатов обследования женщины, среди них:
- уровень артериального давления (не должен быть выше 135/85 мм рт. ст.);
- анализ мочи;
- биохимический анализ крови;
- параметры гемостаза;
- общий анализ крови с концентрационными показателями.
Дополнительно при гестозе на поздних сроках проводят: обследование глазного дна беременной, УЗИ жизненно важных органов матери и плода, допплерометрию гемодинамики матери и плода, анализ на медиаторы системного воспаления в крови и маркеры эндотелиальной дисфункции в крови.
Лечение заболевания предусматривает купирование симптомов и профилактику осложнений. Терапия позднего гестоза включает:
- поддержание лечебно-охранительного режима;
- нормализацию артериального давления;
- снятие генерализованного сосудистого спазма;
- нормализацию объема циркулирующей крови;
- улучшение кровообращения;
- нормализацию работы жизненно важных органов;
- коррекцию водно-солевого баланса;
- нормализацию белкового и углеводного обменов;
- коррекцию кислотно-основного состояния.
В случае гестоза при беременности во время родов необходимо адекватное обезболивание и профилактика массивных кровопотерь, коагуляционных расстройств (в т. ч. после родов). В послеродовом периоде при необходимости терапия продолжается.
Акушеры-гинекологи клиники «Айвимед» имеют опыт ведения осложненной беременности, в том числе при гестозе. Специалисты проводят необходимые профилактические и терапевтические мероприятия, чтобы сохранить здоровье матери и плода.
Преэклампсия: можно ли предотвратить ее возникновение?
Чтобы предотвратить преэклампсию при наличии факторов риска и держать состояние под контролем после постановки диагноза, будущая мама может предпринять следующие меры:
Ограничьте потребление соли. Различные пищевые привычки могут способствовать поддержанию гипертонии; три из них включают чрезмерное использование поваренной соли в рационе и низкое потребление калия, что уравновешивает количество натрия, присутствующего в клетках. Соль также увеличивает задержку жидкости в тканях тела.
Сдерживайте прибавку в весе. Во время вынашивания увеличение массы тела должно происходить постепенно. Аппетит самопроизвольно меняется в зависимости от потребностей в энергии, и будущим мамам не следует чрезмерно увеличивать обычно потребляемые порции. ВОЗ (Всемирная организация здравоохранения) указывает приемлемую общую прибавку в весе на протяжении всей беременности в сумме 10-14 кг (ориентировочно: один килограмм в месяц в первом триместре и 350-400 граммов в неделю во втором).
Соблюдайте диету. Здоровое питание влияет не только на благополучие будущей матери, но и на благополучие будущего ребенка. По этой причине с самых первых недель беременности рекомендуется придерживаться сбалансированной и разнообразной диеты, включающей продукты, богатые железом, кальцием и фолиевой кислотой, которые необходимы для роста ребенка
Не менее важно убедиться, что у вас есть правильный баланс белков, углеводов, фруктов и овощей. С другой стороны, следует избегать слишком жирных и сладких продуктов, которые имеют плохие питательные свойства.
Осложнения гестоза
Осложнения гестоза несут в себе угрозу гибели как матери, так и ребенка. Гестоз может развить почечную и сердечную недостаточность, привести к сложнейшему отеку легких, стать причиной излияния крови в печень и другие жизненно-важные органы. Чаще всего осложнения заболевания заключаются в раннем отслоении плаценты, плацентарной недостаточности, которая приведет к затруднениям в развитии плода и его гипотрофии или гипоксии. Во время тяжелого проявления гестоза возможно проявление синдромов, связанных со снижением уровня тромбоцитов в крови, повышенным количеством ферментов печени.
Диагноз гестоза
Чтобы поставить диагноз гестоза необходимо учесть данные анамнеза, жалобы пациентки, провести осмотр и проанализировать результаты лабораторных исследований. Чтобы понять, насколько выражены проявления гестоза, назначают ряд обследований:
- Коагулограмму, для оценки функции свертывания крови.
- Общий анализ крови.
- Общий анализ и биохимию мочи.
- Биохимию крови.
- Измерение разницы между объемами выпитой воды и выделенной мочи за сутки.
- Измерение давления артериальной крови.
- Определение показателей изменения веса.
- Обследование глазного дна.
Обязательно при гестозе назначают УЗИ и допплерографию, для изучения состояния плода, маточно-плацентарного кровообращения. Всех пациенток с гестозом направляют на консультацию к офтальмологу, терапевту, невропатологу, нефрологу.
Причины возникновения преэклампсии и методы ее лечения
Евгений Рафаилович объясняет, что не совсем правильно задать вопрос о том, как лечат преэклампсию, не разобравшись в механизмах ее возникновения. Выбор тактики лечения зависит и от степени гестоза, и от патогенеза, то есть, простыми словами, общих принципов течения и исхода недуга.
Доктор Петрейков:
На сегодняшний день медицинская наука не находит точного ответа на вопрос, что же ставить во главу угла: то ли спазм очень мелких сосудов — капилляров, артериол и венул, то ли первичные повреждения внутренних стенок сосудов.
Евгений Петрейков рассказывает, что если мы будем рассматривать сосуды при преэклампсии в микроскоп, то увидим признаки повреждения внутренней выстилки стенок сосудов. При повреждении сосудов и спазме возникает нарушение фильтрации мочи в почках, белок выходит вместе с мочой, потому что, будем так говорить, нет фильтра, который мог бы этот процесс сдержать. При этом содержание белка в крови падает, и происходит вынужденный спазм сосудов, направленный на то, чтобы держать давление. В этом случае сразу же появляются отеки беременных, связанные с падением онкотического давления, спазмированием и высвобождением жидкой части крови. Так выглядит механизм возникновения отеков.
Впрочем, Евгений Рафаилович поясняет, что для акушера-гинеколога, который видит развитие патологического процесса, даже не столь важно, что первично. Врачу необходимо действовать незамедлительно
Женщину в обязательном порядке госпитализируют и продолжают наблюдение в условиях стационара, при этом медицинское учреждение должно быть оснащено всем необходимым для родовспоможения.
Преэклампсия редко поддается какому-либо лечению, но медики могут попытаться лечить пациентку, если недуг находится на легкой стадии. Беременной назначают прием спазмолитиков, противосудорожных средств, препаратов для снижения давления, а также инфузионную терапию лекарственными растворами для коррекции развития патологических процессов.
Внимание! Стандарты ВОЗ допускают наблюдение за состоянием беременной женщины, страдающей от преэклампсии, в течение 48 часов. Если за это время не наступает видимых улучшений, принимается решение о немедленном родоразрешении вне зависимости от срока и степени физического развития плода! Причем эти улучшения должны носить объективный, а не субъективный характер
Евгений Петрейков:
К сожалению, заранее сказать наверняка, придется ли женщине столкнуться с гестозом во второй половине срока, практически невозможно, однако некоторые клиники сейчас предлагают пройти дополнительное обследование в рамках I скрининга беременности, которое позволяет рассчитать риски развития недуга на основании данных ультразвукового исследования, результатов анализов мочи и крови и измерения артериального давления.
pixabay.com  / 
Диагностика
Главное значение в диагностике гестационного пиелонефрита имеют лабораторные способы. Определить начало воспалительного процесса можно, сделав анализ мочи и крови. Может применяться бактериальное исследование мочи и окрашивание по Грамму (микробиологические методы, показывающие, какой возбудитель вызвал заболевание).
В анализах обнаружится:
- лейкоцитурия (обнаружение лейкоцитов в моче);
- лейкоцитоз (повышение уровня лейкоцитов в крови);
- может определиться умеренная анемия;
- бактериурия (появление бактерий в моче).
Так как моча в норме стерильна, а при пиелонефрите, особенно у беременных, чаще всего причиной становятся бактерии, в анализе мочи лаборанты обнаружат именно патогенную флору. Зная, чем грозит болезнь и почему важен анализ мочи, женщина будет более внимательно относиться к своему здоровью.
Как и почему развивается гестоз
Патология изучается давно, но медицинская наука пока выдвигает лишь теории о механизме развития и причинах гестоза. Одна из гипотез кортико-висцеральная, она объясняет гестоз нарушениями физиологической связи между корковыми и подкорковыми структурами мозга, что ведет к патологическим изменениям в системе рефлексов сосудов и кровообращения в целом.
Также выдвигается гормональная теория, согласно которой гестоз связан с нарушениями эндокринной регуляции органов. Иммунологическая гипотеза говорит, что патологическое состояние вызвано конфликтом между плодом (чужеродным телом) и организмом матери. Есть предположения, что гестоз связан с определенной наследственностью. Но большинство гинекологов утверждают, что гестоз возникает из-за комбинации разных неблагоприятных факторов.
Толчком к появлению гестоза становится спазм сосудов всего тела, отчего нарушается кровоток. Повышается артериальное давление, количество крови в сосудах уменьшается. В результате клетки, ткани и органы испытывают дефицит кислорода и питания. Эндотелий сосудов (внутренняя оболочка) при гестозе повреждается, что повышает их проницаемость, жидкость проникает в межклеточное пространство, возникает отек. Также изменяется функция сворачивания крови, возрастает риск образования внутрисосудистых тромбов. Больше всего страдают от недостатка кислорода и питания клетки мозга, почек, надпочечников, печени и плацентарная система.
Гестоз беременных приводит к органическим и функциональным изменениям в головном мозге – нарушается микроциркуляция, образуются тромбы, развивается дистрофия нервных клеток, возникают точечные либо мелкоочаговые кровоизлияния, повышается давление внутри черепной коробки.
Также гестоз вызывает ряд функциональных нарушений в работе почек. В моче обнаруживается протеин, снижается почечная фильтрация, вплоть до развития недостаточности этих органов выделения. При нарушении кровотока в печени, связанного с гестозом, образуются некрозы и очаги с кровоизлияниями. Если гестоз приводит к нарушению кровотока в плаценте, образованию тромбов, нарушается питание плода, что ведет к задержке развития, иногда к его смерти и прерыванию беременности.
Что подразумевается под преэклампсией?
Преэклампсия (или гестоз) – это осложнение, которое может развиться во время беременности и затрагивает около 5-8% будущих мам. Как правило, гестоз возникает после 20-й недели беременности и характеризуется гипертонией в сочетании с чрезмерным присутствием белка в моче у женщин с нормотензивным артериальным давлением и без протеинурии.
 Присутствие белка в моче
Присутствие белка в моче
Детально, диагностическое определение преэклампсии получается по следующим критериям:
- Артериальное давление ≥140 / 90 мм рт. Ст. (В двух последовательных измерениях с интервалом не менее 6 часов);
- Протеинурия ≥0,3 г / 24 часа.
Преэклампсия также включает широко распространенный отек из-за задержки жидкости, чрезмерного увеличения веса, головной боли, нарушений зрения, тошноты, рвоты и других проявлений, связанных с гипертоническим состоянием и протеинурией. Как правило, преэклампсия является обратимой в течение послеродового периода, в течение 6-12 недель после родов.
Диагностика
Первые признаки преэклампсии (артериальная гипертензия и повышенная протеинурия) выявляются во время посещений и периодических осмотров во время беременности. В некоторых случаях могут возникать и другие проблемы, свидетельствующие о гестозе, что заставляет беременную женщину немедленно обращаться к врачу для проведения соответствующего обследования.
Диагноз преэклампсии не должен вызывать тревогу у будущей матери: при правильном распознавании и лечении с терапевтической точки зрения заболевание проходит спонтанно после родов. Очевидно, что гестоз – это состояние, за которым следует строго следить. Поэтому беременная женщина должна следовать инструкциям врача относительно лабораторных анализов, которые необходимо проводить на регулярной основе, а также терапевтического протокола. При таком подходе преэклампсию можно контролировать до рождения ребенка.
Целью дородовых посещений является выявление симптомов раннего предупреждения (аномальная прибавка в весе, повышенная протеинурия, повышение артериального давления и генерализованный отек).
По этой причине беременной предлагается пройти контрольные обследования, которые включают:
- Мониторинг артериального давления;
- Общий анализ мочи на наличие белков;
- Анализы крови для проверки функции почек и печени (общий анализ крови, электролиты, функциональные пробы печени и т. д.).
 Анализ крови для проверки функции почек и печени
Анализ крови для проверки функции почек и печени
Также важна оценка благополучия плода. В зависимости от недели беременности проводится кардиотокография (позволяет определить сердцебиение плода и любые сокращения матки) или ультразвуковое сканирование для проверки кровотока через плаценту, измерения роста плода и наблюдения за движениями будущего ребенка.
Осложнения и риски
Преэклампсия – потенциально опасное осложнение беременности как для беременной, так и для будущего ребенка.
Возможные последствия преэклампсии для беременной:
- При пренебрежении преэклампсия может вызвать серьезные повреждения органов, особенно головного мозга, почек и печени, даже необратимые. Если не дать соответствующую терапию, могут возникнуть состояния спутанности сознания, нарушения свертывания крови, клонии, печеночная боль, одышка, отек легких, олигурия, острая почечная недостаточность, кровоизлияние в мозг или сердечный приступ.
- Преэклампсия также может прогрессировать до HELLP-синдрома, клинического состояния, характеризующегося гемолизом, повышением активности печеночных ферментов и тромбоцитопенией.
Возможные последствия преэклампсии для плода:
- Главный признак преэклампсии у плода – задержка роста из-за сбоя в работе плаценты.
- Основным осложнением преэклампсии является преждевременная отслойка плаценты, проявляющаяся в кровотечении у матери.
- Еще одно возможное последствие – рождение очень недоношенного ребенка (примечание: преждевременные роды могут произойти с 28-й по 34-ю неделю, в зависимости от конкретного случая, с более или менее серьезными последствиями).
Профилакторий
Профилактический комплекс включает в себя диету, режим bed rest, витамины, фитосборы с седативным эффектом и улучшающим функцию почек механизмом, спазмолитики, препараты, влияющие на метаболизм, дезагреганты и антикоагулянты, антиоксиданты, мембранстабилизаторы, а также лечение экстрагенитальной патологии по показаниям.
Профилактика тяжелых форм гестоза должна начинаться с восьмой-девятой недели гестации. Профилактические мероприятия проводятся поэтапно, с учетом фоновой патологии. При появлении начальных клинических симптомов гестоза необходима госпитализация и лечение в стационарных условиях.