Что такое Гемофильная инфекция у детей –
Гемофильная инфекция – инфекция, провоцирующая у детей гнойный менингит, средний отит, различные заболевания дыхательных путей (такие как бронхит, пневмонию), эндокардит, конъюнктивит, остеомиелит и проч.
Haemophilus influenzae – условно-патогенный микроорганизм, который способен привести к эпидемическим вспышкам среди детей раннего возраста. Болезни в таких случаях спровицрованы эпидемическим клоном возбудителя с повышенными патогенными и инвазивными свойствами. Вспышки инфекций случаются в роддомах, отделениях для больных хроническими заболеваниями, среди тех, кто проходит лечение гормональными и цитостатическими препаратами.
Инфекцию переносят и передают здоровым людям больные, у которых явные или стертые формы заболевания, а также носители (здоровые люди, в организмах которых содержится гемофильная инфекция). Основной путь передачи инфекции – воздушно-капельный. Также среди факторов передачи – белье, игрушки, различные предметы. Дети могут заразиться, контактируя с родителями, медперсоналом, друг с другом. Наибольшую восприимчивость имеют дети с признаками иммунодефицита (как первичного, так и вторичного).
Лечение Гемофильной инфекции у детей:
Лечение гемофильной инфекции у детей проводят с помощью комплексной терапии, в основе которой лежит антибиотикотерапия. Применяют в основном цефалоспорины 3-го поколения, азитромицин (сумамед). Препарат выпускается в виде порошка, суспензий, таблеток.
Также возбудитель можно убить левомицетином, рифампицином, гентамицином. Отмечается устойчивость гемофильной инфекции к оксациллину, линкомицину и т. д. В таких случаях назначают два антибиотика. Следует сделать антибиотикограмму, после которой корректируют комбинацию препаратов. В последнее время обнаруживают устойчивость многих штаммов возбудителя ко многим антибиотикам.
Должно быть также проведено симптоматическое, стимуцлирующее и общеукрепляющее лечение
Особенно важно своевременно вскрыть очаг инфекции или дренировать плевральную полость
Пневмонию, вызванную гемофильной палочкой, лечат цефалоспоринами 3-го поколения, макролидами, ампициллином, левомицетина сукцинатом, гентамицином, гораздо реже – пенициллином, рифампицином.
Патогенез (что происходит?) во время Гемофильной инфекции у детей:
Факторами развития болезни считаются ранний возраст и снижение местной защиты и общей специфической реактивности. Также заболевание развивается при генетической предрасположенности, формировании эпидемического клона возбудителя, микст-инфекции.
В детском организме возбудитель, как правило, «поселяется» на слизистых оболочках носоглотки и дыхательных путей. Может располагаться внутри клеток и вне их. Эндогенная инфекция возникает в условиях тотальной депрессии клеточного и гуморального иммунитета, обычно проявляясь как осложнение ОРВИ или другой вирусной или бактериальной инфекции.
При экзогенном (внешнем) заражении бактерии попадают на слизистые оболочки дыхательных путей, вызывая воспалительный процесс, проходящий как пневмония, бронхит, ангина, отит и т. д. Может сформироваться также флегмона, абсцесс, сепсис, гнойный менингит.
Особенности течения беременности при несовместимости по резус-фактору. Резус-конфликт.
Гемолитическая болезнь плода и новорожденного это состояние, возникающее в результате несовместимости крови матери и плода по некоторым антигенам. Наиболее часто гемолитическая болезнь новорожденного развивается вследствие резус-конфликта. При этом у беременной женщины резус-отрицательная кровь, а у плода резус-положительная. Во время беременности резус-фактор с эритроцитами резус-положительного плода попадает в кровь резус-отрицательной матери и вызывает в ее крови образование антител к резус-фактору (безвредных для нее, но вызывающих разрушение эритроцитов плода). Распад эритроцитов приводит к повреждению печени, почек, головного мозга плода, развитию гемолитической болезни плода и новорожденного. В большинстве случаев заболевание быстро развивается после рождения, чему способствует поступление большого количества антител в кровь ребенка при нарушении целостности сосудов плаценты.
Реже гемолитическая болезнь новорожденного вызывается групповой несовместимостью крови матери и плода (по системе АВ0). При этом за счет агглютиногена (А или В), имеющегося в эритроцитах плода, но отсутствующего у матери, в материнской крови происходит образование антител к эритроцитам плода. Чаще иммунная несовместимость проявляется при наличии у матери I группы крови, а у плода – II, реже III группы крови.
Процесс иммунизации беременной женщины начинается с момента образования антигенов в эритроцитах плода. Поскольку антигены системы резус содержаться в крови плода с 9-10й недели беременности, а групповые антигены – с 5-6й недели, то в некоторых случаях возможна ранняя сенсибилизация организма матери. Проникновению антигенов в материнский кровоток способствуют инфекционные факторы, повышающие проницаемость плаценты, мелкие травмы, кровоизлияния и другие повреждения плаценты. Как правило, первая беременность у резус-отрицательной женщины при отсутствии в прошлом сенсибилизации организма протекает без осложнений. Сенсибилизация организма резус-отрицательной женщины возможна при переливаниях несовместимой крови (проводимых даже в раннем детском возрасте), при беременностях и родах (если у плода резус-положительная кровь), после абортов, выкидышей, операций по поводу внематочной беременности. По данным литературы после первой беременности иммунизация возникает у 10% женщин. Если женщина с резус-отрицательной кровью избежала резус-иммунизации после первой беременности, то при последующей беременности резус-положительным плодом вероятность иммунизации вновь составляет 10%. Поэтому после любого прерывания беременности у женщины с резус-отрицательной кровью с профилактической целью необходимо введение антирезус-иммуноглобулина. В течении беременности у женщины с резус-отрицательной кровью обязательно необходимо определение титра резус-антител в крови в динамике.
Общие сведения
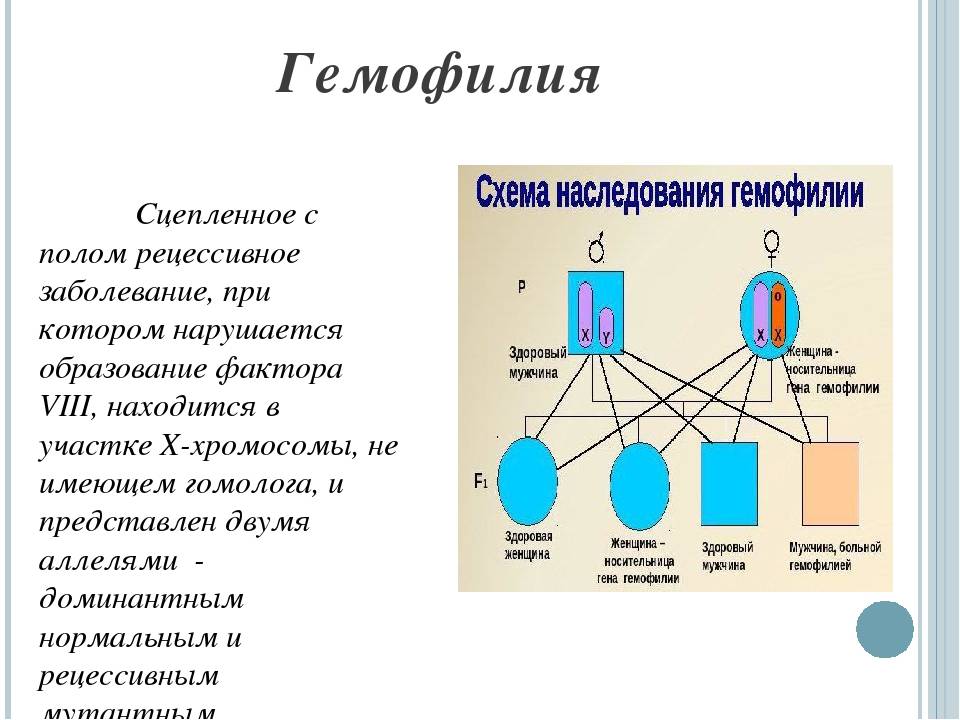
Гемофилия — что это за болезнь? Гемофилия (латынь – haemophilia) представляет собой генетически наследуемое заболевание, в основе которого наследственный дефицит (снижение активности) плазменных факторов свертывания крови (VIII — гемофилия А или IX — гемофилия В), проявляющееся геморрагическим синдромом (снижением свертываемости крови, выраженной склонностью к кровоизлияния/кровотечениям). Под фактором свертывания крови подразумевается белок, содержащийся в тромбоцитах/плазме крови, который и обеспечивает свёртывание крови.
В норме уровень активности фактора свертывания крови варьирует в пределах 50-150%.
Тип наследования: Х-сцепленный рецессивный и в подавляющем большинстве случаев (около 70%) прослеживается положительный семейный анамнез. Гемофилия обусловлена мутациями в гене FIX (Xq27) или FVIII (Xq28). Реже встречаются случаи без наличия семейного анамнеза на фоне спорадических мутаций (Википедия). Спорадическая генная мутация может произойти в период овуляции/сперматогенеза в любом поколении и на протяжении нескольких поколений женщин-носителей оставаться скрытой, пока несущая ген гемофилии Х-хромосома случайно не передастся мальчику. При этом, в сперматогенезе мутации в гене возникают в 4-5 раз чаще, чем в оогенезе. То есть, матери в 80-85% спорадических случаев заболевания являются носителями генной мутации, которые возникли в зародышевых клетках отца. Прослеживается сильная корреляция между возрастом отца и риском получения дочерью носительницей от него мутации: средний возраст отца 40 лет.
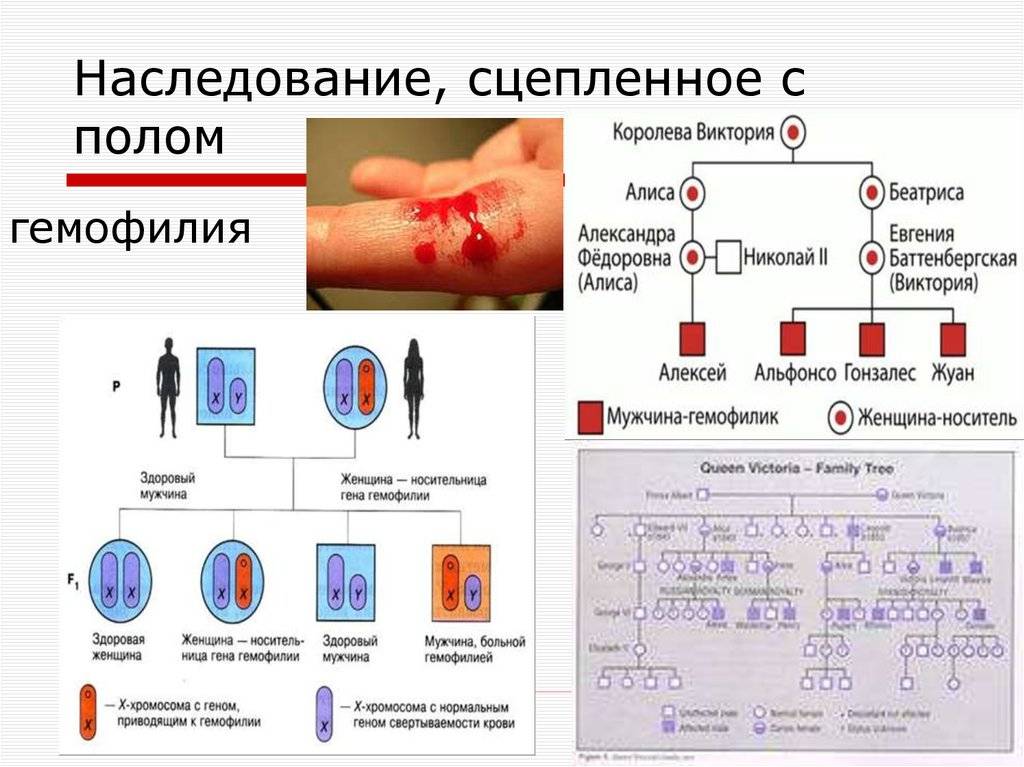
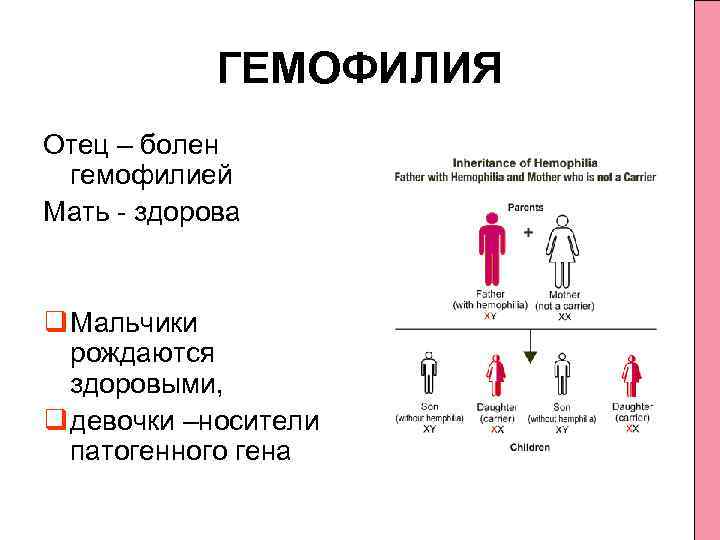
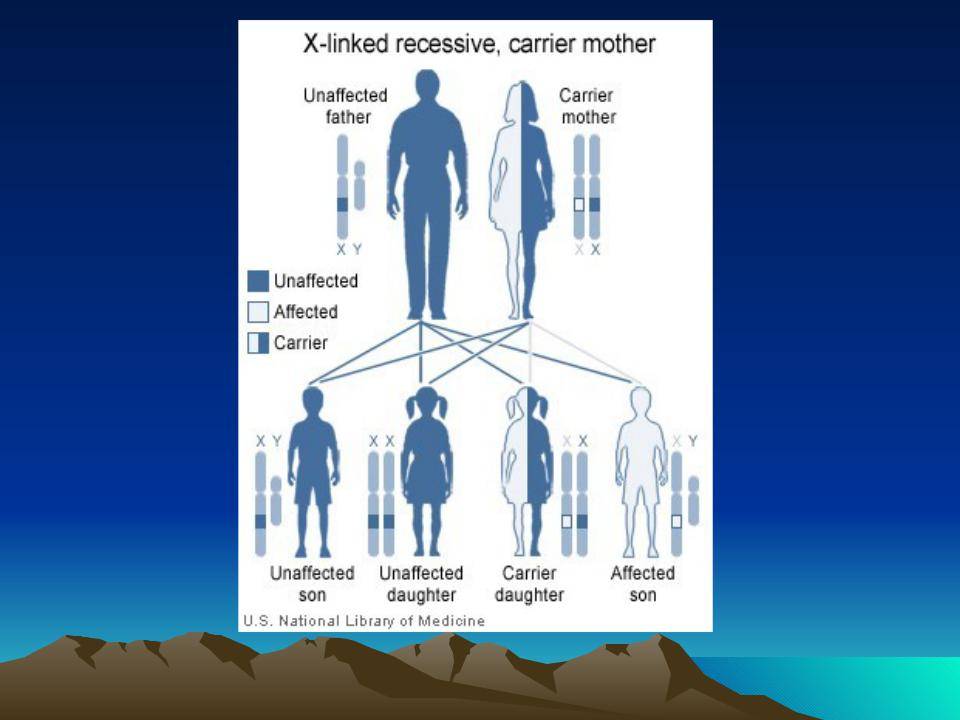
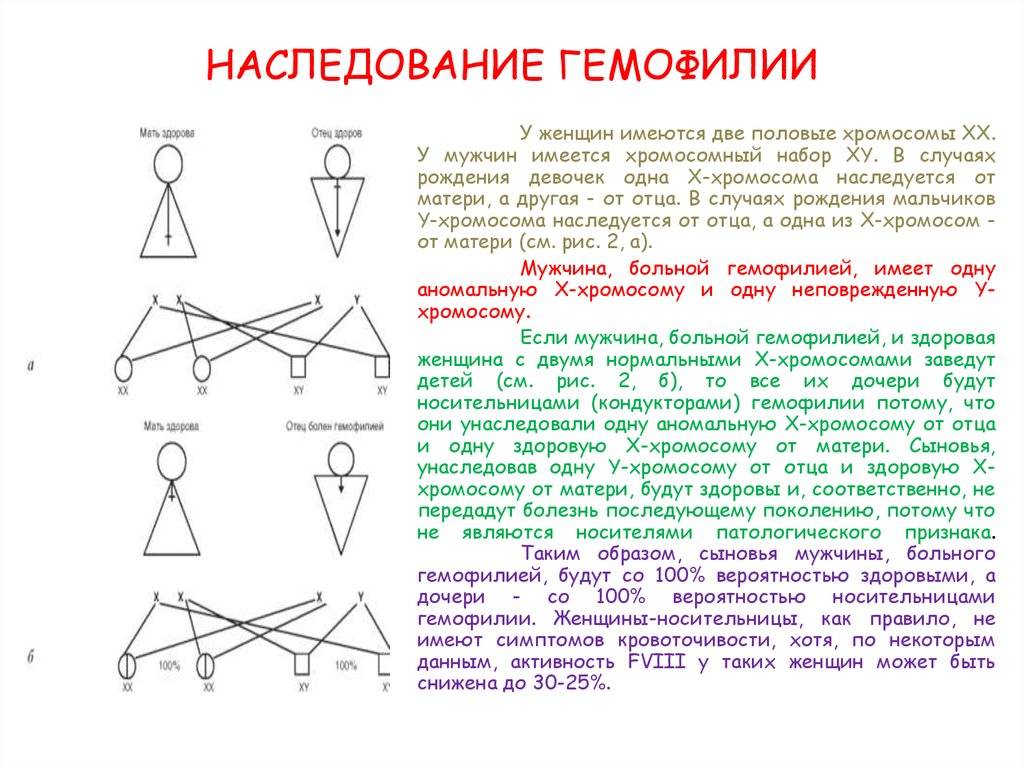
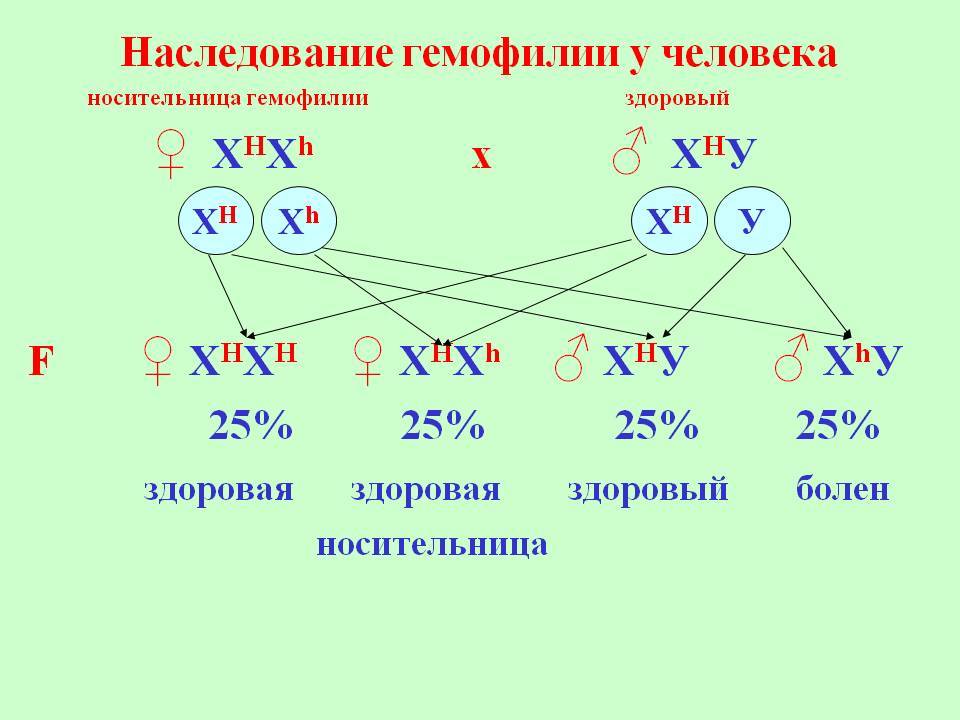
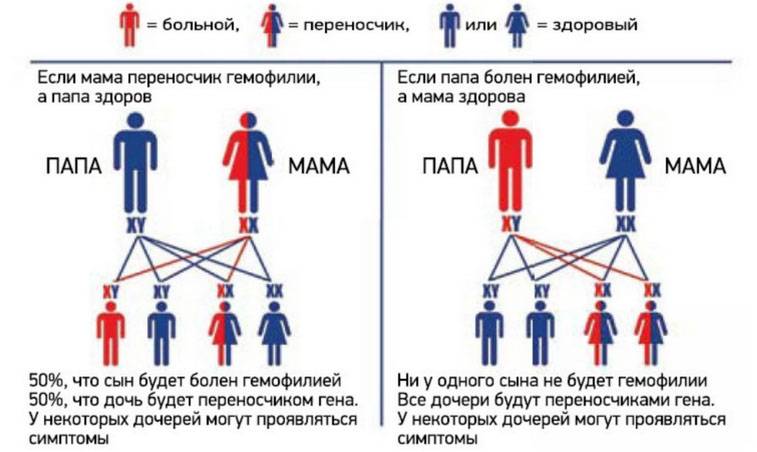
Гемофилия (несворачиваемость крови) — достаточно редкое заболевание (ежегодные показатели заболеваемости в человеческой популяции варьируют в пределах 7-15 случаев/100 000 населения). При этом, на долю гемофилии А (ГА) приходится 78-88% из общего числа случаев заболеваний. В подавляющем числе случаев болеют гемофилией лица мужского пола. Женщины являются кондукторами (носителями/проводниками) гена гемофилии и передают части своих сыновей это заболевание.
Единичные случаи гемофилии встречаются и у лиц женского пола при наследовании гена от больного гемофилией отца и от носителя гена — матери или у женщин с наличием мутации гена на одной хромосоме при неактивном гене на другой хромосоме (болезнь Шерешевского-Тёрнера). Крайне редко могут быть клинические проявления у некоторых женщин – носителей фактора свертывания крови (FIX)/мутации гена фактора свертывания крови (FVIII).
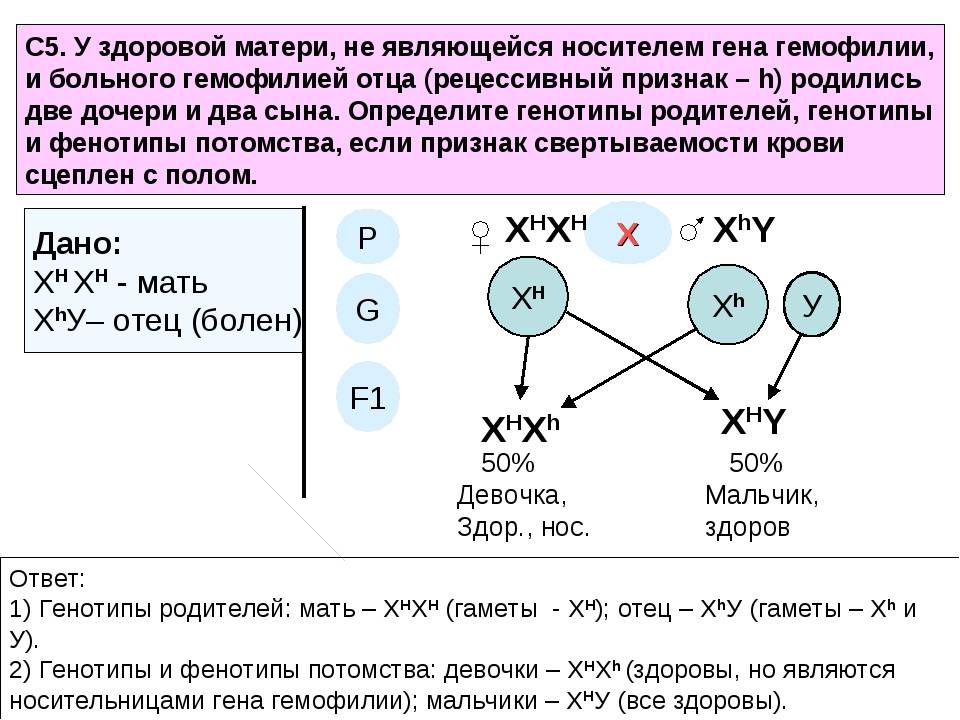
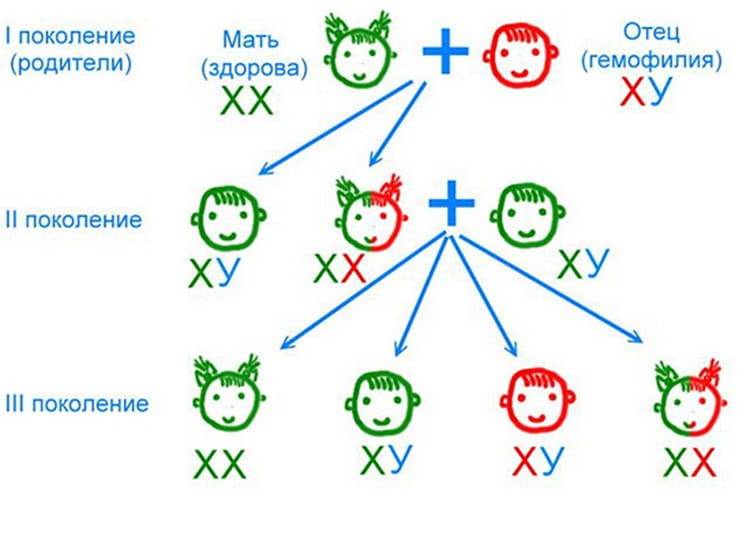
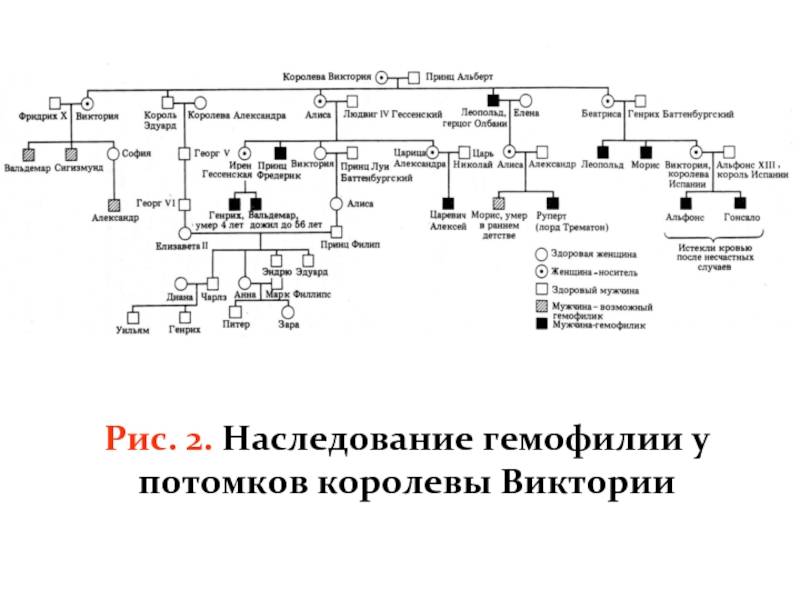
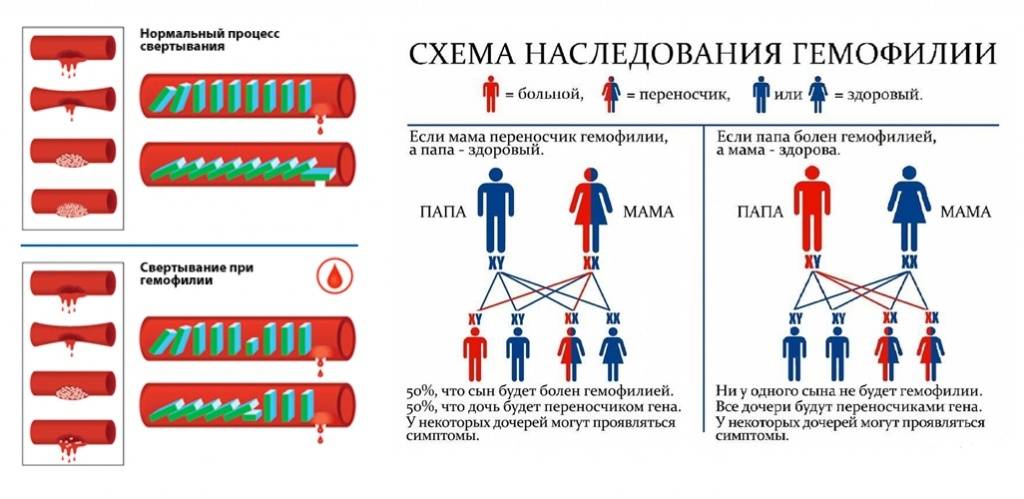
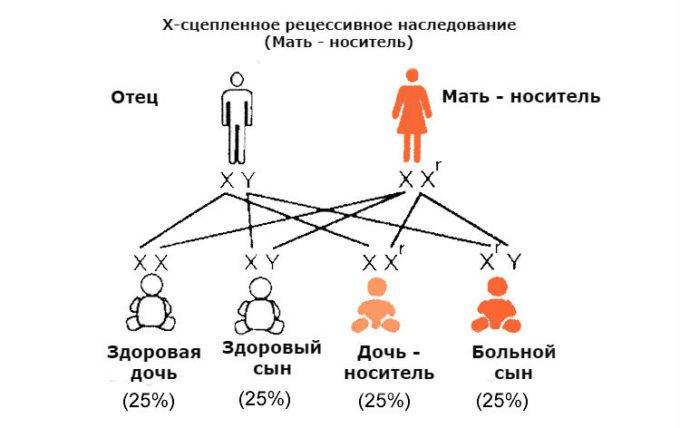
Ниже приведена схема наследования гемофилии, согласно которой вероятность рождения сыновей без признаков или с признаками гемофилии у женщин-носительниц патологического гена и здорового мужчины одинакова (50:50). При этом у некоторых дочерей может присутствовать симптоматика заболевания, а вероятность рождения дочери-переносчика гена составляет 50%. А мужчина больной гемофилией сможет зачать здоровых детей с женщиной не носительницей патологически измененного гена. При этом все рожденные дочери будут переносчиками заболевания.
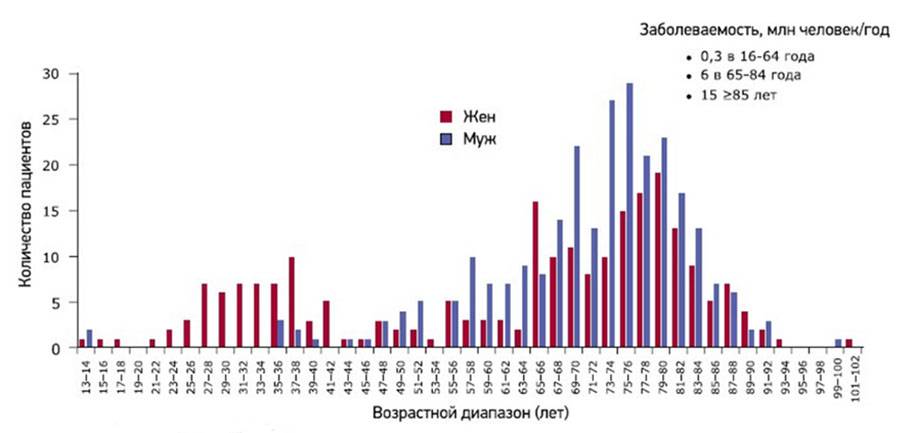
Кроме генетически обусловленных (наследственных) форм выделяют приобретенные формы гемофилии (болезнь Розенталя), в основе которых дефицит фактора ХI и которая относится к группе редких коагулопатий. Приобретенные формы гемофилии встречаются крайне редко и в основе их развития — появление антител к факторам свертывания, что характерно для аутоиммунных/миелопролиферативных заболеваний, гиперчувствительности к лекарственным препаратам, заболеваниям кожи и беременности. Приобретённая гемофилия наиболее распространена в возрастном периоде 69-80 лет, однако среди женщин патология часто встречается в репродуктивном возрасте. В целом распространенность приобретенной гемофилии составляет 1,5 случая/1 млн населения /год (рис. ниже).
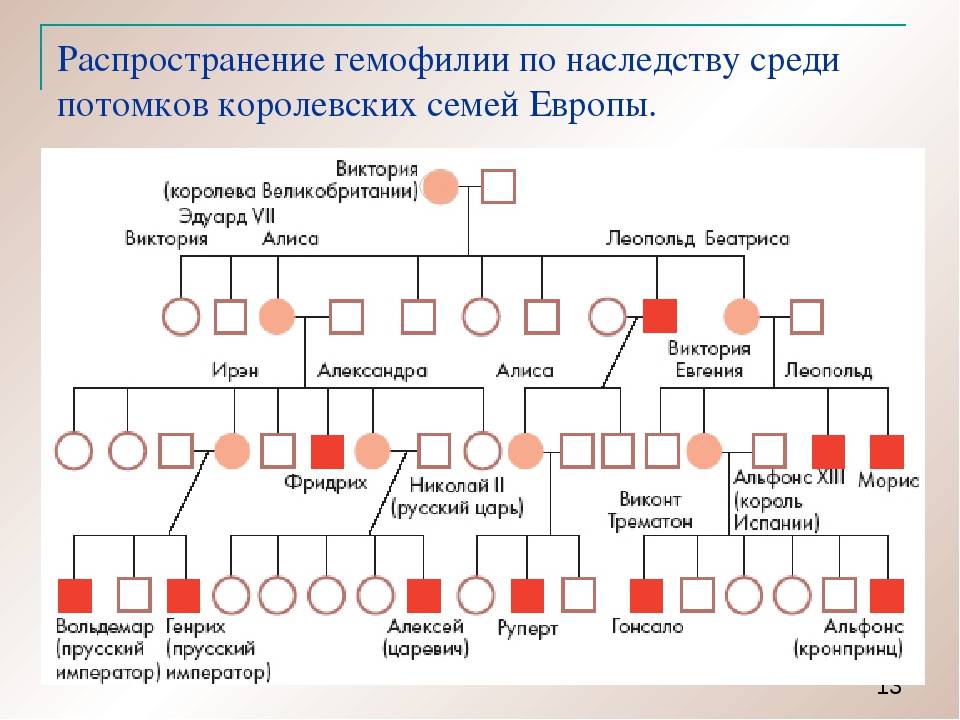
 Зачастую в литературе гемофилия А называется болезнь «викторианская» или «царская болезнь», которая появилась в России, благодаря потомкам королевы Виктории и которой страдал сын Николая 2, Алексей. Злосчастный ген унаследовала мать ребенка (Александра Фёдоровна, являвшейся внучкой Виктории), который она передала сыну. Распространению гемофилии среди царствующих лиц Европы способствовали также браки между близкими родственниками, практиковавшиеся с целью укрепления династий и политической целесообразности, примеры которых хорошо известны в истории тех или иных монархий.
Зачастую в литературе гемофилия А называется болезнь «викторианская» или «царская болезнь», которая появилась в России, благодаря потомкам королевы Виктории и которой страдал сын Николая 2, Алексей. Злосчастный ген унаследовала мать ребенка (Александра Фёдоровна, являвшейся внучкой Виктории), который она передала сыну. Распространению гемофилии среди царствующих лиц Европы способствовали также браки между близкими родственниками, практиковавшиеся с целью укрепления династий и политической целесообразности, примеры которых хорошо известны в истории тех или иных монархий.
Классификация гемофилии
- Очень тяжёлая форма гемофилии (при очень тяжёлой форме гемофилии активность фактора VIII/IX не превышает 0,99%).
- Тяжёлая форма гемофилии (активность фактора VIII/IX составляет 1-2,99%).
- Среднетяжёлая форма гемофилии (активность фактора VIII/IX – 3-4%).
- Лёгкая форма гемофилии (активность фактора VIII/IX – 5-12%).
- Стёртая форма гемофилии (активность фактора VIII/IX – 13-50%).
Тип:
- гемофилия А (дефицит активности VIII фактора свертывания крови);
- гемофилия В (дефицит активности IX фактора свертывания крови);
- гемофилия С (дефицит активности XI фактора свертывания крови).
Степень тяжести (течение):
- легкое (активность фактора – 5-10%);
- среднетяжелое (активность фактора менее 1-5%);
- тяжелое (активность фактора менее 1%);
- латентное (активность фактора выше 15%).
Стадия гемартроза и артропатии:
- гемартроз без нарушения функции сустава;
- гемартроз со слипчивым фибринозным синовитом и остеопорозом, начальное нарушение функции сустава;
- регрессирование с увеличением и полной деформацией суставов, резкое нарушение функции сустава;
- резкое сужение внутрисуставной щели, склероз и кистоз эпифизов, возможны внутрисуставные переломы; анкилоз суставов.
Гемофилия А – Х-сцепленное рецессивное заболевание, болеют только мальчики (частота – 1 на 5000-10 000 детей). Показателен семейный анамнез: в 75% случаев для родственников мужского пола по материнской линии характерна повышенная кровоточивость.
Гемофилия В – Х-сцепленное рецессивное заболевание. Его частота примерно в 4 раза реже гемофилии А.
Гемофилия С – заболевание с аутосомно-рецессивным типом наследования, характерное как для мальчиков, так и для девочек. В периоде новорождённости проявления кровоточивости при гемофилиях наблюдают крайне редко, только при тяжёлом дефиците (содержание антигемофильных факторов ниже 3-5% от нормы). Для гемофилий А и В характерны отсроченное (через 2-4 ч после рождения) кровотечение из культи пуповины, гематомы (в том числе кефалогематома), крайне редко – внутричерепные кровоизлияния. В то же время для гемофилии С в периоде новорождённости типично развитие массивных кефалогематом, реже – кровотечений из культи пуповины.
Диагностика гемофилии у детей основана на данных семейного анамнеза и лабораторных исследований (увеличение времени свёртывания крови при нормальном времени кровотечения и числе тромбоцитов; увеличение АЧТВ при нормальном ПВ. Диагноз подтверждают определением дефицита факторов VIII, IX или X.
Диагностика гемофилии
Пренатальная диагностика включает в себя медико-генетическое консультирование супружеской пары, которая планирует забеременеть. После проведения анализа генеалогических связей, при необходимости назначаются дополнительные молекулярные тесты для определения носительства дефектного гена. В некоторых случаях выполняется амниоцентез или биопсия хориона с последующим ДНК-анализом. Данный анализ может проводиться и после рождения ребенка. Определение мутагенного гена, который детерминирует развитие заболевания, является наиболее достоверным анализом для верификации гемофилии.
Постнатальная диагностика данной патологии включает в себя:
- анализ жалоб родителей и анамнеза (частое появление синяков, повышенная кровоточивость, дефигурация суставов и др.);
- общий осмотр ребенка (определение гематомного типа кровоточивости, оценка суставов и общего состояния ребенка);
- лабораторная диагностика крови.
Лабораторные методы исследования — основное направление диагностики. При подозрении на коагулопатию у ребенка назначаются такие анализы:
- общий анализ крови (для исключения идиопатической тромбоцитарной пурпуры, при гемофилии часто идентифицируется постгеморрагическая железодефицитная анемия);
- общий анализ мочи (для исключения нефротического синдрома или другой причины гематурии, связанной с патологией мочевыделительной системы);
- биохимический анализ крови;
- коагулограмма — «золотой стандарт» диагностики коагулопатий;
- определение факторов свертывания крови и идентификация дефицита VIII фактора при гемофилии А и IX фактора при гемофилии В;
- анализ крови на антиген — Ar с целью дифференциальной диагностики гемофилии от болезни Виллебранда;
- тест генерации тромбопластина;
- коррекционные пробы в аутокоагулограмме;
- полимеразная цепная реакция (ПЦР) — позволяет с высокой специфичностью и чувствительностью определить генетическую «поломку».
Причины носовых кровотечений
В 85% случаев носовое кровотечение это симптом общих заболеваний организма и только в 15% кровотечение вызвано заболеваниями полости носа.
1. Общие причины:
- Заболевания сердечнососудистой системы (повышенное артериальное давление, атеросклероз и др.). Повышенное артериальное давление наиболее частая причина носовых кровотечений.
- Инфекционные заболевания (ОРВИ, грипп и его осложнения, корь, дифтерия, брюшной тиф, скарлатина, сепсис и др.). Интоксикация, возникающая во время заболевания а так же непосредственное воздействие вирусов и бактерий приводит расширению сосудов, их истончению и хрупкости, повышается их проницаемость для форменных элементов крови, ослабляются процессы свертываемости крови.
- Болезни крови (гемофилия, лейкемия, болезнь Виллебранта, болезнь- Рандю-Ослера, геморрагический васкулит, капилляротоксикоз, болезнь Верльгофа, недостаток витаминов С и К). В большинстве случаев болезни крови нарушают количественный и качественный состав компонентов крови отвечающих за остановку кровотечений и регуляцию процессов свертывания крови. А так же часто поражается стенка сосудов, которая истончается и становится достаточно хрупкой для возникновения кровотечения. Болезнь Рандю – Ослера: наследственная болезнь, при которой формируются «слабые» кровеносные сосуды, у которых источена стенка и отсутствует эластическая и мышечная оболочка. При легком ранении такого сосуда возникает кровотечение.
- Заболевания почек. В первую очередь заболевания почек способствуют росту кровяного давления, что непосредственно отражается на сосудах носовой полости. Учитывая предрасположенность сосудов к кровотечениям, фактор повышения кровяного давления становится ключевым в случае возникновения повторяющихся носовых кровотечений.
- Болезни печени (гепатит, цирроз). При заболеваниях печени в ней снижается синтез компонентов необходимых для нормальной работы кровеостанавливающей системы (факторы свертывания, витамин К). Кроме того в ткани печени возникают структурные изменения, которые препятствуют нормальному кровотоку, что приводит к повышению давления в сосудах связанных с почечным кровообращением (портальная система). Повышение давления в этой системе сосудов отражается и на давлении в сосудах полости носа, что проявляется носовыми кровотечениями.
- Повышение внутричерепного давления.
- Снижение функции щитовидной железы – Гипотериоз, снижается функция тромбоцитов.
- У девочек старше 11-12 лет возможны носовые кровотечения, которые возникают взамен или же сопровождают менструации (викарные кровотечения).
2. Местные причины:
- Травмы носа
- Повреждение слизистой оболочки носа пальцем
- Опухоли в полости носа или в околоносовых пазухах, кровоточащий полип.
- Инородное тело (чаще у детей)
- Атрофический ринит. Заболевание, при котором происходит истончение слизистой оболочки носа. Сосуды полости носа становятся незащищенными и более подверженными к повреждению.
- Изъязвления в области сосудистого сплетения Киссельбаха
- Носовое кровотечение может быть как один из симптомов перелома черепа (передней черепной ямки, пещеристого синуса), иногда при таких травмах с кровью вытекает белая жидкость (спинномозговая жидкость).
- Повреждение стенки внутренней сонной артерии обломками сломанных костей черепа.
- Юношеская ангиофиброма- новообразование основания черепа, характеризующееся повторяющимися кровотечениями, при отсутствии выраженных жалоб со стороны лор органов.
Большое значение имеет состояние слизистой оболочки носа, на которую могут воздействовать как внутренние факторы организма, так и факторы окружающей среды (климат, сухой загрязненный воздух, действие различных химических веществ раздражающих и повреждающих слизистую носа).Кровотечения неясной причины обычно связаны с болезнями крови, такие как нарушение структуры и функции тромбоцитов, дефект или снижение количества факторов необходимых для эффективной остановки кровотечений (протромбин, факторы свертывания VII, IX,X,XII и др.). Предрасполагающие факторы носовых кровотечений при хрупкости сосудистой стенки сосудов носа: перегревания, физические нагрузки, резкие наклоны головы, бег, пониженное атмосферное давление.
Кровотечение из носа из-за травмы обычно не вызывает вопросов, но если оно происходит без какого-то механического воздействия, да еще и часто, это должно насторожить
В чем могут быть причины частых носовых кровотечений и как их можно вылечить – рассказывает врач-оториноларинголог клиники «Семейная» Ольга Павловна Солошенко.
Если кровотечение возникает не от травм и периодически повторяется, лучше не затягивать с визитом к ЛОРу. Ведь кровотечение может быть передним и задним – второе случается реже, но оно гораздо опаснее. При переднем кровотечении кровь идет только наружу, при заднем она течет в рот или желудок по задней стенке глотки. Заднее обычно бывает вызвано поражением более крупных сосудов, которые расположены глубоко в полости носа. Остановить заднее кровотечение без врача весьма сложно.
Причины носовых кровотечений:
- Травмы. Травмирование носа зачастую чревато переломами хрящей. Как правило, это сопровождается отеком и болезненными ощущениями.
- Повышенное давление. Очень частая причина. Из-за резкого скачка стенки капилляров легко лопаются. Давление повышается из-за перегрузок, а также при наличии болезней сердечно-сосудистой системы.
- Солнечный удар и любое резкое повышение температуры тела.
- Переутомление.
- Изменение гормонального фона. Кровотечения могут случаться у женщин в месяцы беременности или во время менопаузы, а у подростков при половом созревании.
- Сухой воздух. Он вызывает сухость слизистой оболочки.
- Плохая свертываемость крови.
- Лор-заболевания. Синусит, гайморит, ринит – все они могут стать причиной кровотечений, особенно при постоянном приеме лекарств, которые истончают слизистую.
- Проблемы с сосудами. К ним могут привести даже инфекционные заболевания, такие как ветрянка, корь, грипп и т.д.
- Полипы, аденоиды, опухоли. Помимо периодических кровотечений просто затрудняют дыхание.
- Попадание инородного тела – способно повредить слизистую и сосуды.
- Дефицит витаминов К, С и кальция.
Правила первой помощи при кровотечении из носа:
- Расположиться (или расположить больного), опустив ноги вниз
- Наклонить голову вперед
- На несколько минут положить на переносицу холодный компресс
- Зажать нос рукой или вставить тампон, предварительно смоченный в перекиси водорода
- Можно закапать капли для сужения сосудов
Внимание, это делать нельзя!
- Закидывать голову назад (вопреки распространенному мнению) – кровь может попасть в дыхательные пути
- Сморкаться – чтобы и без того не усилить кровотечение.
Какие случаи требуют немедленного вызова врача и «Скорой помощи»
- При потере сознания
- При слишком сильном кровотечении
- Кровь течет вместе с прозрачной жидкостью (это может случиться после травмы и указывать на перелом основания черепа)
- При появлении рвоты с кровью (возможно, это указывает на кровотечение в пищеводе или желудке)
- Кровь с пеной (возможна при травмировании легких)
- При сахарном диабете у больного
- Если известно, что у больного плохая свертываемость крови
Лечение
Лечение кровотечений проводится комплексно. Зачастую оториноларинголог действует совместно с терапевтом, неврологом, эндокринологом и гематологом.
При первом осмотре врач определяет вид кровотечения – переднее или заднее. Также пациенту требуется сдать общий анализ крови и коагулограмму (анализ показателей свертываемости крови)
Кроме того, важно измерить давление, так как если оно выше нормы (абсолютная норма – 120/80 мм.рт.ст, но в зависимости от возраста эти показатели меняются), кровь не остановится, пока оно не снизится
При существенных кровопотерях пациента могут оставить в стационаре.
В качестве лечения кровотечений возможно тампонирование носовой полости, прижигание сосудов (лекарственными средствами, лазером, ультразвуком и т.п.) удаление полипов. Если результата нет, проводится хирургическая перевязка сосудов в проблемных зонах. Кроме этого, назначаются лекарственные средства, повышающие свертываемость крови.
Профилактика
- Прием лекарств, укрепляющих стенки сосудов
- Питание, богатое витаминами и минералами
- Увлажнение воздуха в период отопительного сезона
- Предупреждение возможных травм
- Мониторинг давления и прием препаратов, понижающих его
Кровь из носа – это не просто неприятно, но и опасно
Поэтому, как только оно начинает беспокоить вас регулярно, важно скорее обратиться к врачу. Лучше как можно быстрее исключить все самые страшные причины такого явления и тогда уже спокойнее заниматься дальнейшим лечением
Запись на прием к врачу отоларингологу
Обязательно пройдите консультацию квалифицированного специалиста в области заболеваний носа в клинике «Семейная».