Как увеличить фертильность мужчины?
Для начала остановимся подробнее на том, как в организме вырабатываются и созревают сперматозоиды.
Процесс выработки спермы называют сперматогенезом. Оптимальная температура для сперматогенеза составляет 34 ºС. Именно поэтому мужчинам вреден перегрев, частое посещение саун и даже тесные джинсы и белье. Отказавшись от них, мужчина создаст наиболее подходящие условия в организме для выработки жизнеспособных и подвижных сперматозоидов.
Сперматогенез длится 72–74 дня. За сутки у здорового мужчины образуется около 100 миллионов сперматозоидов. Процесс производства сперматозоидов непрерывен: одни сперматозоиды завершают свое созревание, другие только начинают расти, а третьи находятся в средней стадии. В этот период воздействие на организм мужчины различных неблагоприятных факторов может оказать отрицательное влияние на развитие, подвижность, строение, а, следовательно, и на фертильность сперматозоидов (то есть на их биологическую способность к оплодотворению). Поэтому на протяжении 2–3 месяцев до предполагаемого зачатия мужчине следует придерживаться здорового образа жизни, а также специально готовиться к будущему зачатию. Желательно также принимать препараты для фертильности мужчин, содержащие в своем составе цинк, витамин Е и L-карнитин – вещества, положительно влияющие на сперматозоиды. Например, Сперотон. Этот совет особенно касается тех мужчин, у которых не выявлено заболеваний, влияющих на качество спермы.
НЕ ЯВЛЯЕТСЯ РЕКЛАМОЙ. МАТЕРИАЛ ПОДГОТОВЛЕН ПРИ УЧАСТИИЭКСПЕРТОВ.
Когда женщина наиболее фертильна? Что показывает менструальный цикл?
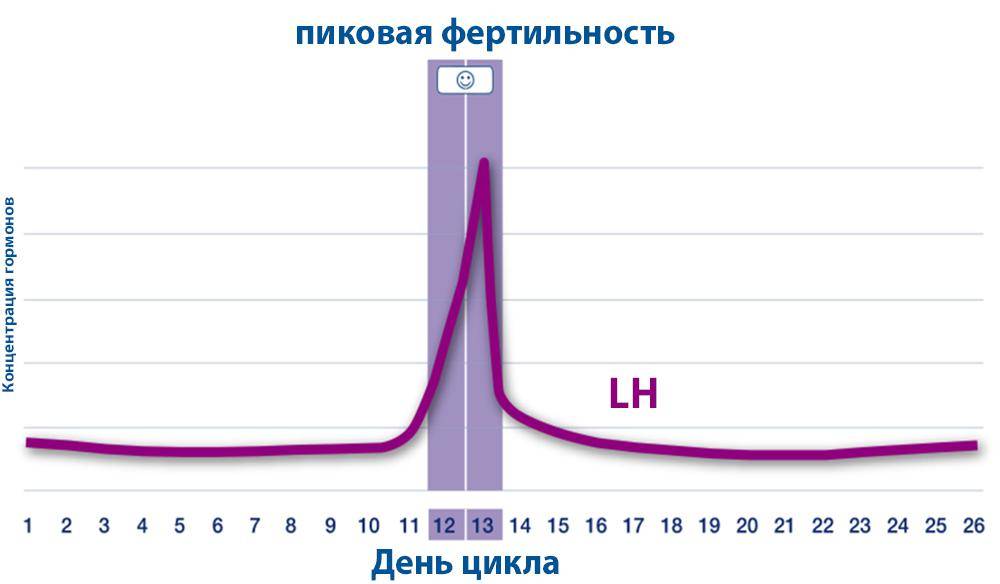
У женщины способность к зачатью максимальна день или два до и после овуляции. Это когда яйцеклетка выходит из яичников. Вы можете рассчитать с разумной степенью точности, когда произойдет овуляция, особенно если ваш цикл является регулярным, где-то между 24 и 35 днями. Считайте начало менструации (яркие кровяные выделения) первым днем цикла, а день, предшествующий следующей – концом цикла. Овуляция обычно происходит за 12-16 дней до начала следующего цикла. Таким образом, если у вас регулярный 28-дневный цикл, то показатель остается прежним: овуляция происходит на 12-й-16-й дни. Однако фертильное время не ограничивается этими несколькими днями. Помните, что вы можете забеременеть, если у вас есть незащищенный секс в любой момент в течение недели до овуляции, так как сперматозоиды могут жить в половых путях женщины до семи дней.
Репродуктологи обычно советуют, что если вы надеетесь забеременеть, то желательно специально планировать контакты примерно в это время, так как может быть трудно вычислить точный день овуляции, а попытка заняться сексом по расписанию может вызвать ненужный стресс и беспокойство. Для лучшей вероятности забеременеть, пока нет никаких основных проблем с фертильностью, рекомендуется жить половой жизнью каждые 2-3 дня в течение вашего цикла. Кроме того, идеальное время для зачатья помогут предсказать календари фертильности, тест на овуляцию и самоконтроль признаков овуляции.
Менструальный календарь
Это может быть старомодная ручка и бумага, электронная таблица или один из многих доступных онлайн-календарей. Они также известны как календари овуляции или калькуляторы овуляции. Все они делают одно и то же: отслеживают даты вашего менструального цикла и используют 12-16-дневный расчет, изложенный выше, чтобы определить дни, в которые шансы зачатия самые высокие.
Тесты на овуляцию
Это тестовые наборы, которые измеряют уровень лютеинизирующего гормона (ЛГ) в вашей моче. Суть измерения-это зафиксировать всплеск уровня ЛГ, который происходит в течение вашего цикла за пару дней до овуляции. Также существуют тесты которые измеряют такую же пульсацию гормона, но при этом используется образец слюны. В этих тестах слюна приобретает вид папоротниковидного рисунка, когда высыхает на стекле. Однако, максимально точным анализом, позволяющим отследить пик ЛГ, является анализ мочи (в рутинной практике используется редко).
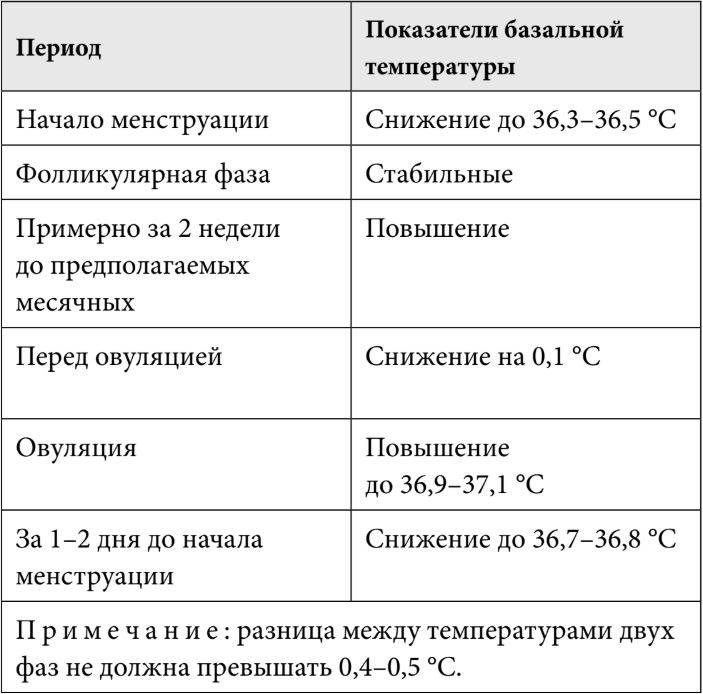
Самоконтроль признаков предстоящей овуляции
Самоконтроль включает в себя измерение температуры каждое утро после пробуждения, а также контроль качества и консистенции выделений влагалищной слизи. Это должно продолжаться в течение нескольких месяцев, чтобы можно было отследить овуляцию. Это наименее надежный из методов, потому что может быть много различных причин вызывающих колебаний температуры тела (ночные подъемы, простудные заболевания, колебания сахара крови), и на самом деле, многие девушки обоснованно считают эту процедуру утомительной и трудновыполнимой.
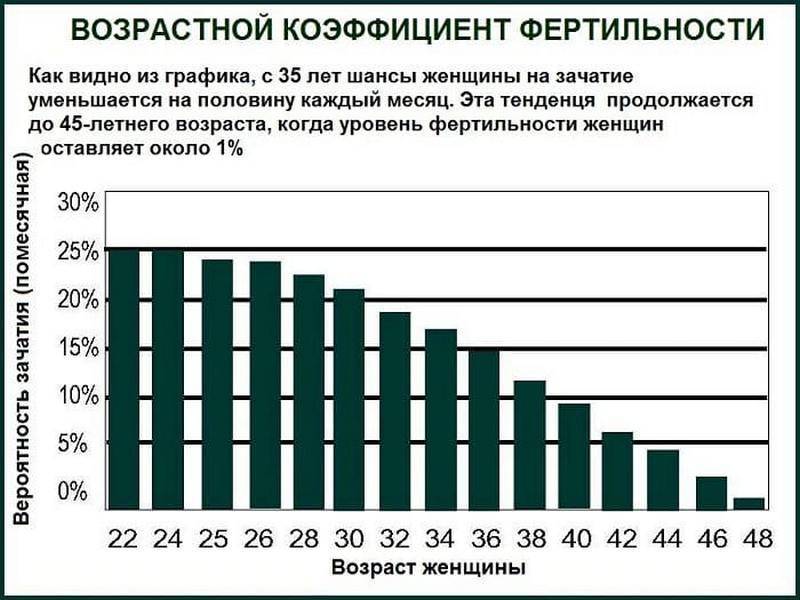
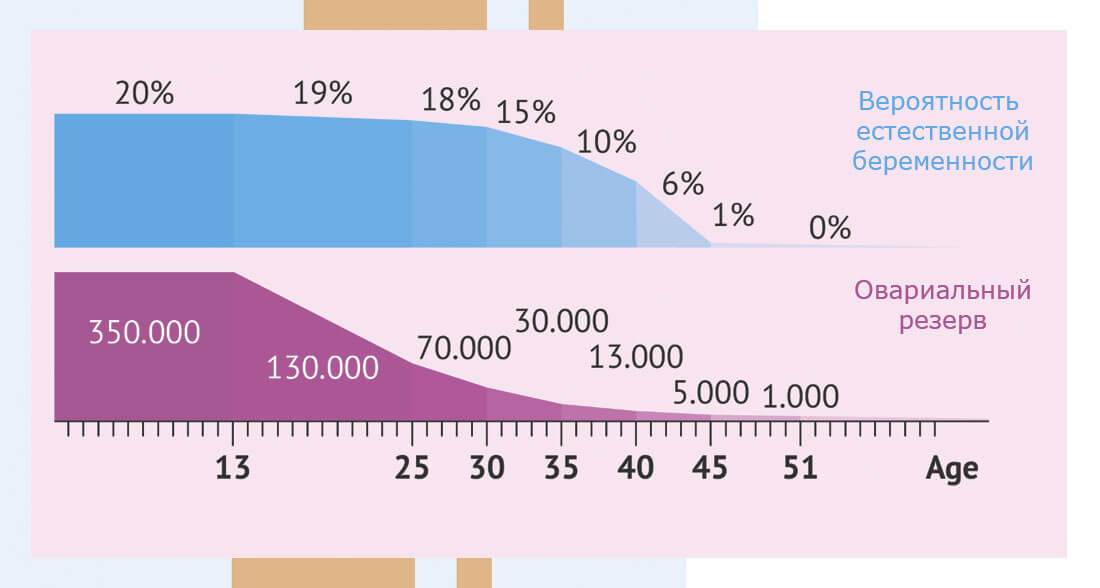
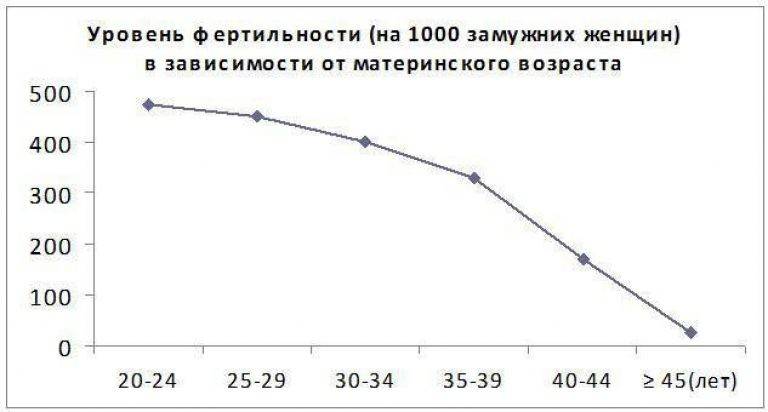
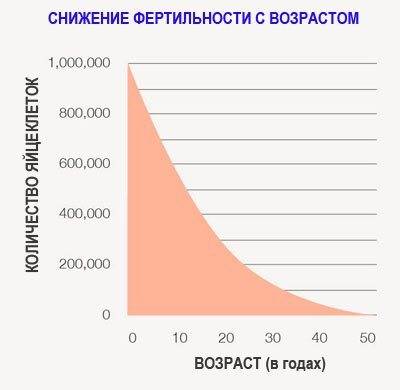
Фертильность и возраст
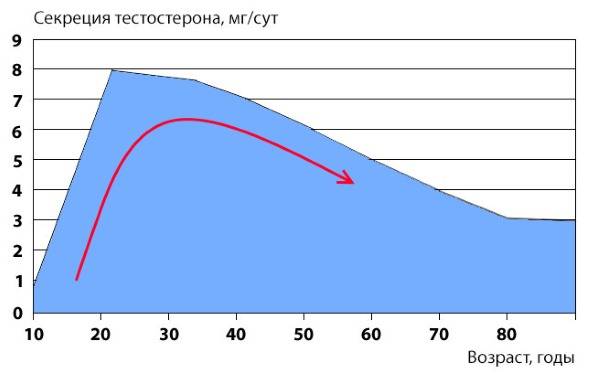
Мужчина становится фертильным в период, когда идет половое созревание и появляются поллюции (так называют непроизвольное семяизвержение). Верхних границ возраста у фертильности нет: мужчина даже в семьдесят лет может стать отцом. Это объясняется тем, что у мужчин нет периода, аналогичного женской менопаузе. Однако не стоит полагать, что с годами способность стать отцом никак не изменяется.
С возрастом качество спермы ухудшается, сперматозоиды становятся более пассивными, увеличивается число сперматозоидов с поврежденной ДНК – все это снижает фертильность. Таким образом, возраст уменьшает вероятность зачатия, но и повышает риск генетических аномалий у ребенка.
Многие полагают, что фертильность напрямую связана с потенцией, но это мнение ошибочно. Ключевой показатель для зачатия – количество сперматозоидов, их характеристики (строение, подвижность). Но не стоит отрицать и тот факт, что пожилые мужчины часто испытывают трудности с потенцией, а это приводит к невозможности зачать ребенка естественным способом даже при высоком качестве спермы.
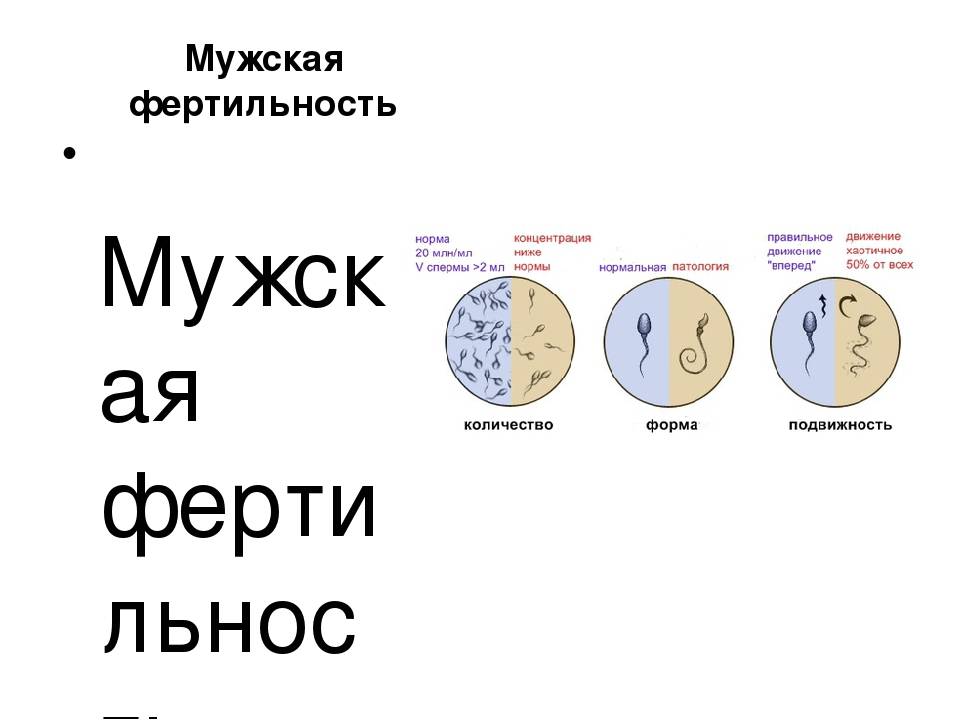
Подвижность
Медлительный или неподвижный сперматозоид не достигнет яйцеклетки, и зачатия не произойдет. Если яйцеклетку оплодотворит сперматозоид со сниженной подвижностью, беременность может прерваться.
Важно оценить не только скорость, но и характер движения. По этим параметрам сперматозоиды делят на четыре категории:
- А — быстрое поступательное движение
- В — медленное или вялое поступательное движение
- С — непоступательное движение
- D — неподвижные.
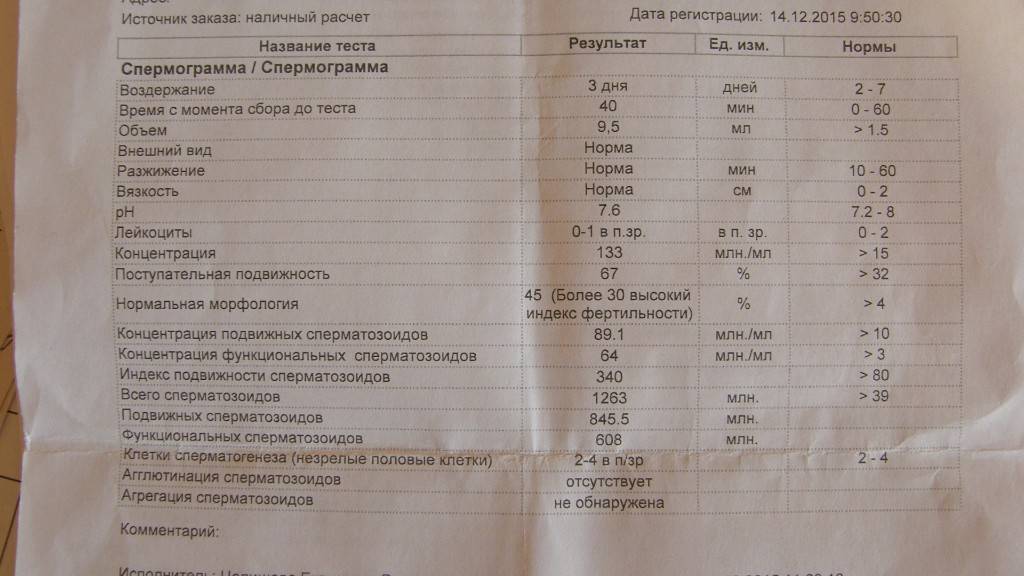
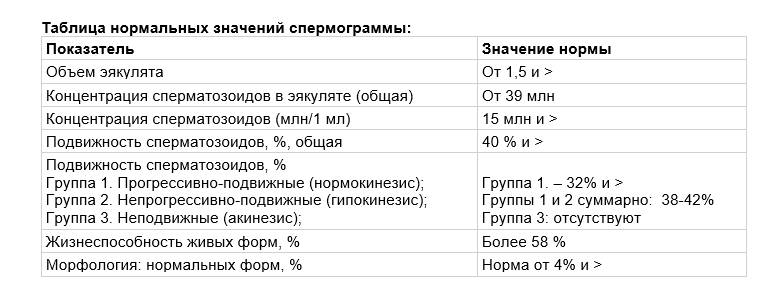
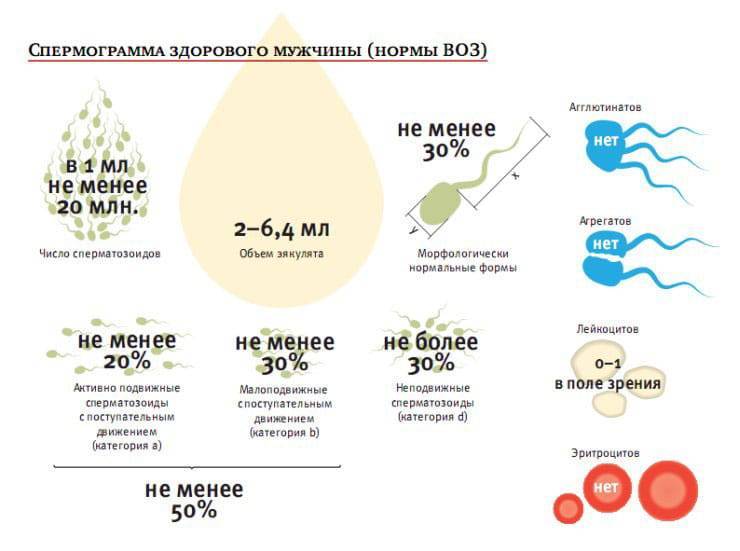
В норме хотя бы 32% всех сперматозоидов — из группы, А и B. Все, что ниже — самое частое отклонение, которое называют астенозооспермией.
Если неподвижных сперматозоидов больше 60%, проводят тест на жизнеспособность. Нормой считается 58% и более живых сперматозоидов, меньше — патология. Чем больше неподвижных и мертвых сперматозоидов, тем хуже.
Отдельных причин астенозооспермии нет. Это те же неблагоприятные факторы, что снижают концентрацию. Врачи относят к ним не только инфекции и воспаления, но и вредные факторы поведения и окружающей среды: курение, злоупотребление алкоголем, стресс, жизнь в городе с плохой экологической обстановкой.
Нарушение подвижности часто возникает при деформации сперматозоидов — без хвоста сперматозоиду трудно продвигаться сквозь шеечную слизь к яйцеклетке.
Влияет ли здоровье спермы на мужскую фертильность?
Решение проблем со здоровьем спермы является неотъемлемой частью и одним из самых простых способов забеременеть. Фактически, проблемы со здоровьем спермы составляют примерно 75% всех проблем с мужской фертильностью. Вот почему забота о здоровье сперматозоидов – важный шаг на пути к беременности для вас и вашего партнера. Есть много факторов, которые могут повлиять на здоровье сперматозоидов, например, диета, вес, алкоголь, наркотики и курение.
Существует множество простых изменений в образе жизни, которые вы можете внести, чтобы радикально улучшить здоровье своей спермы. Кроме того, вагинальные смазки являются распространенным продуктом, который может оказать серьезное влияние на здоровье спермы из-за химических веществ, которые они включают. Смазочные материалы, такие как спермициды, масла и вазелин, влияют на фертильность и ограничивают количество сперматозоидов, которые попадают в яйцеклетку.
Здоровье спермы жизненно важно для увеличения шансов пары забеременеть. В то время как определенные генетические условия могут повлиять на здоровье спермы человека, существует множество факторов, от окружающей среды до образа жизни, которые также влияют на мужскую фертильность
Таким образом, мужчины могут следовать простым советам по здоровью сперматозоидов, чтобы повысить фертильность и, таким образом, повысить шансы своего партнера на беременность.
Реклама. Прокрутите, чтобы продолжить чтение.
Внимание! Псевдогормоны
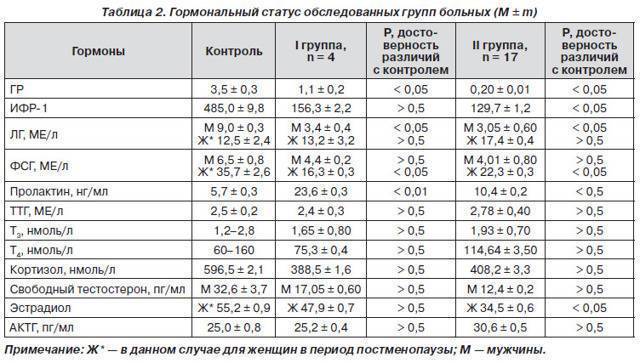
Нарушение гормонального баланса оказывает значительное влияние на мужскую фертильность. Гормоны определяют мужское здоровье не в меньшей степени, чем женское. Одним из главных гормонов мужской репродуктивной системы является тестостерон. Он находится в обратной зависимости от количества женских гормонов-эстрогенов: чем выше уровень эстрогенов, тем ниже тестостерон.
Повышение уровня эстрогенов негативно влияет на мужское здоровье: вызывает эректильную дисфункцию, низкое или недостаточное либидо, снижение числа сперматозоидов, недостаточную выработку семенной жидкости, ожирение по женскому типу.
С развитием химической промышленности в любой сфере можно столкнуться с синтетическими соединениями, которые относятся к ксеногормонам. Они являются псевдогормонами, разрушительно действующими на эндокринную систему. Эти химические элементы, попадая в организм, начинают вести себя как эстрогены, вызывая гормональный дисбаланс.
Источниками ксеногормонов являются продукты, содержащие сою и пестициды, а также мясо и молоко животных, которым кололи гормоны роста. Пластиковые упаковочные материалы также выделяют ксеногормоны, особенно при нагревании.
- Откажитесь от этих продуктов, найдите магазин, который поставляет качественное молоко и мясо
- Не разогревайте еду в пластиковых контейнерах
- Ешьте больше клетчатки и крестоцветных овощей: все виды капусты, брокколи, репу, редис и т. д. Эти овощи содержат специальный элемент, который помогает организму избавиться от лишних эстрогенов
- Также не лишним будет дополнить рацион БАДами, рекомендуемыми на нашем сайте
Тест на фертильность
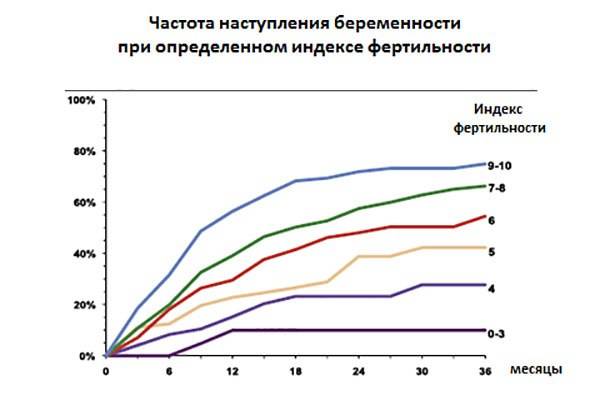
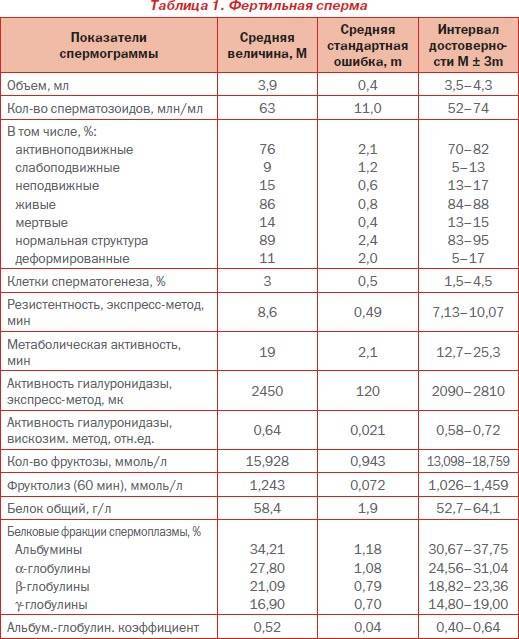
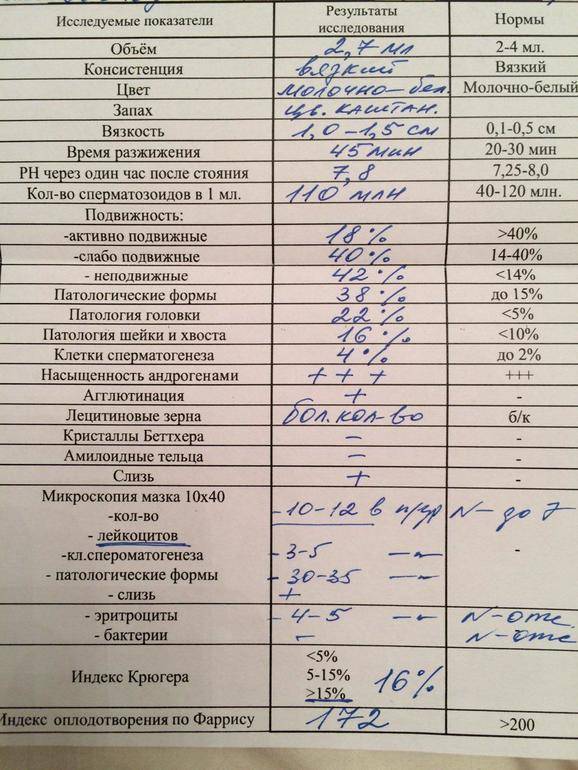
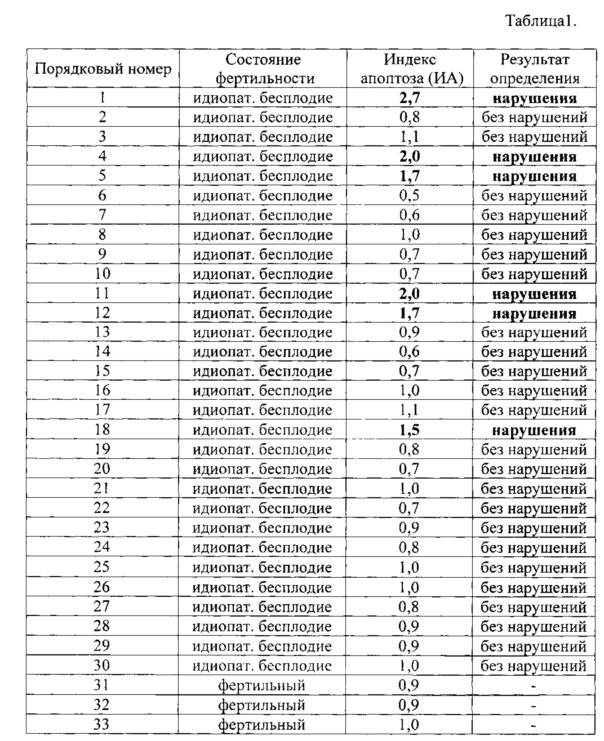
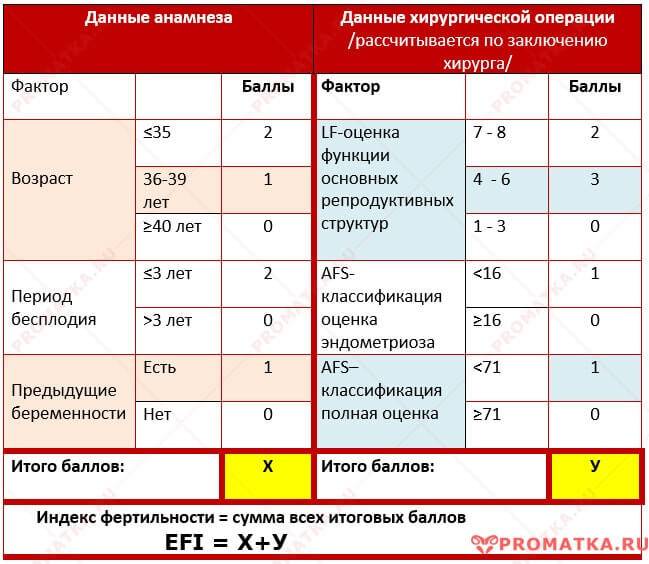
В наше время для оценки качества спермы применяют индексы Крюгера и Фарриса. Они вычисляются на основании данных спермограммы. Поэтому фертильность спермы и фертильность мужчины в данное время имеют идентичные понятия. Определение фертильности спермы, согласно индексам Крюгера и Фарриса, помогут дать прогноз, сможет ли яйцеклетка за один акт оплодотвориться.
Индекс фертильности показывает способность к зачатию одного мужчины. А коэффициент фертильности является популяционным показателем и означает количество детей, которых родила одна женщина фертильного возраста на конкретной территории, которая изучается.
Как определить фертильность? Тесты, калькуляторы или поход к специалисту?
Существует ряд диагностических критериев, согласно которым можно определить уровень фертильности.
Основным вопросом, на который следует дать ответ, является количество месяцев, на протяжение которых семейной парой проводились безуспешные попытки зачать ребенка. Этот тест на фертильность считается положительным при наступлении здоровой беременности в течение года сексуальной активности.
Если беременность не наступила после 12 месяцев незащищенного полового контакта, партнерам назначается соответствующая диагностика и лечение. Непосредственная фертильность спермы определяется после анализа спермограммы, учитывающей множество показателей.
Общее количество сперматозоидов, уровень подвижности и строение половых клеток имеют решающее значение для зачатия ребенка, соответственно отклонение любого из показателей качества эякулята должно помещаться в фокус пристального внимания специалиста. Для некоторых пациентов интересны такие понятие как тест на мужскую фертильность.
Ни качество семенной жидкости, ни здоровье иммунной, сердечно-сосудистой или мочеполовой систем нельзя оценить самостоятельно, без достоверной аппаратной диагностики и совета квалифицированного доктора.
В список того, как определить фертильность, обязательно должны входить консультация репродуктолога, анализ спермы и, при необходимости, углубленное обследование органов репродуктивной системы. В сети можно найти калькулятор мужской фертильности, различные таблицы совместимости или выбора времени зачатия, книги и статьи, дающие те или иные рекомендации касательно увеличения фертильности спермы или их количества. Такие материалы несут скорее развлекательный характер и не должны восприниматься серьезно!
⟸ Как можно восстановить потенцию Неужели операция. Когда нужно удалять аденому простаты? ⟹
Потеря мужественности
Как женщина, вы можете испытывать чувство неадекватности из-за своей неспособности забеременеть. Не забывайте, что ваш партнер может испытывать то же самое. Это может привести к ощутимой потере, по его мнению, его мужественности, особенно если проблема фертильности связана с качеством его спермы. Даже если проблема с фертильностью лежит на вас, он может бояться «стигмы», связанной с ЭКО, и того, что могут подумать другие люди
Он также может быть обеспокоен тем, сможет ли он производить сперму по требованию – именно тогда, когда это необходимо – что, безусловно, является важной частью процедуры ЭКО.
Количество
Различают концентрацию сперматозоидов и общее количество. Первая — число в одном мл., второе — во всем материале. Норма концентрации — от 15 млн/мл, количества — от 39 млн. на весь эякулят.
Если сперматозоидов меньше нормы — это олигозооспермия, когда их нет совсем — азооспермия. Снижение не так опасно, как полное отсутствие. Но даже в этом случае выход есть — препараты или операция, а когда не получается вылечить — ЭКО с пункцией яичек для получения сперматозоидов.
Причин олигозооспермии много. Она встречается при варикоцеле — варикозном расширении вен семенного канатика, половых инфекциях, непроходимости мочеполовых путей или нарушении гормонального фона.
Азооспермия в половине случаев — результат генетического фактора. Нормальный набор половых хромосом у мужчин — это XY. Если один из участков Y-хромосомы сломается, у мужчины не будут вырабатываться сперматозоиды. Чтобы это выявить, врач направляет мужчину на кариотипирование — анализ хромосомного набора.
Причины снижения фертильности у мужчин
Мужское бесплодие может быть как самостоятельным недугом, вызванным первичными нарушениями сперматогенеза (созревания сперматозоидов), так и быть симптомом серьезных гормональных или аутоиммунных заболеваний.
Кроме того, как пациенту, так и доктору важно помнить о том, что у достаточно большой группы больных можно повысить потенциальную плодовитость, устранив вредные факторы:
- употребление табака
- алкоголя
- низкую физическую активность
- недостаток сна
Описанные привычки и нарушения режима даже при отсутствии патологических изменений репродуктивных органов могут повреждать процесс развития сперматозоидов и мужскую потенцию. Фертильность и возраст мужчины имеют определенную связь, которая, однако, прослеживается далеко не у всех пациентов.
Очевидно, что пожилой пациент, имеющий ряд хронических заболеваний, нарушенное кровообращение половых органов или аденому простаты, с большей вероятностью столкнется с мужским бесплодием, чем здоровый молодой человек. Тем не менее наибольшее значение имеет именно актуальное состояние здоровья у конкретного пациента, фертильность мужская, как и женская, зависят не столько от количества прожитых лет, сколько от фактических показателей развития половых клеток.
Что такое фертильность у мужчин
На текущем этапе понятно, что фертильность является собирательным показателем способности сперматозоидов оплодотворить яйцеклетку. Теперь нужно рассмотреть более детально как она связана с организмом мужчины и что из себя представляет. Однозначно, понятие применимо только к тем мужчинам, которые находятся в репродуктивном возрасте.
Благодаря усилиям ученых и практикующих врачей были выделены показатели, оказывающие негативное воздействие на фертильность мужчины в детородном возрасте:
- снижение уровня тестостерона;
- лишний вес;
- антиспермальные антитела;
- уменьшение гонадолиберина;
- заболевания мочеполовой системы;
- тяжелые хронические заболевания;
- продолжительные инфекционные процессы в организме;
- перегрев яичек или сдавливание;
- дефицит жидкости;
- недостаточное питание или вредная пища;
- дефицит цинка и витамина С;
- низкий уровень половой гигиены;
- особенности образа жизни и физической деятельности;
- воздействие химикатов и радиации;
- влияние сауны;
- примем анаболических стероидов;
- прием отдельных препаратов.
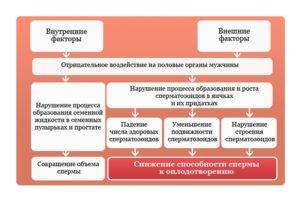 Факторы, снижающие способность к зачатию у мужчин
Факторы, снижающие способность к зачатию у мужчин
Вышеуказанные факторы могут быть причиной проблем с зачатием, потому для повышения статуса спермы, необходимо максимально их исключить. Для увеличения показателей активности спермы нужно обратиться к андрологу.
Если беременность не наступает при нормальных показателях спермы, необходимо установить наличие антиспермальных антител у женщины. АСАТ препятствуют пенетрации сперматозоидов, склеивают их, чем нарушают подвижность.
Причины, по которым женский организм воспринимает сперму как антиген бывают разными, в основном это связано с повреждением слизистых оболочек, незащищенным анальным сексом, попытками проведения ЭКО, инфекциями, наличием аномальных сперматозоидов, повышенным уровнем лейкоцитов в сперме или наличием этих антител у партнера.
Врач может назначить медикаментозное лечение для снижения производства антиспермальных антител.
Отметим, что повышенная фертильность может стать причиной беременности даже при использовании контрацептивов у мужчин, гарантирующих 99% защиты.
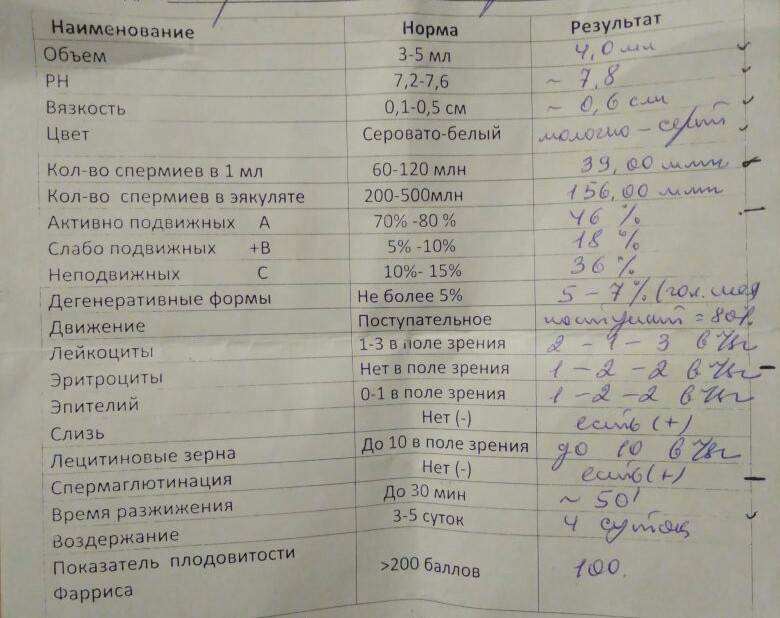
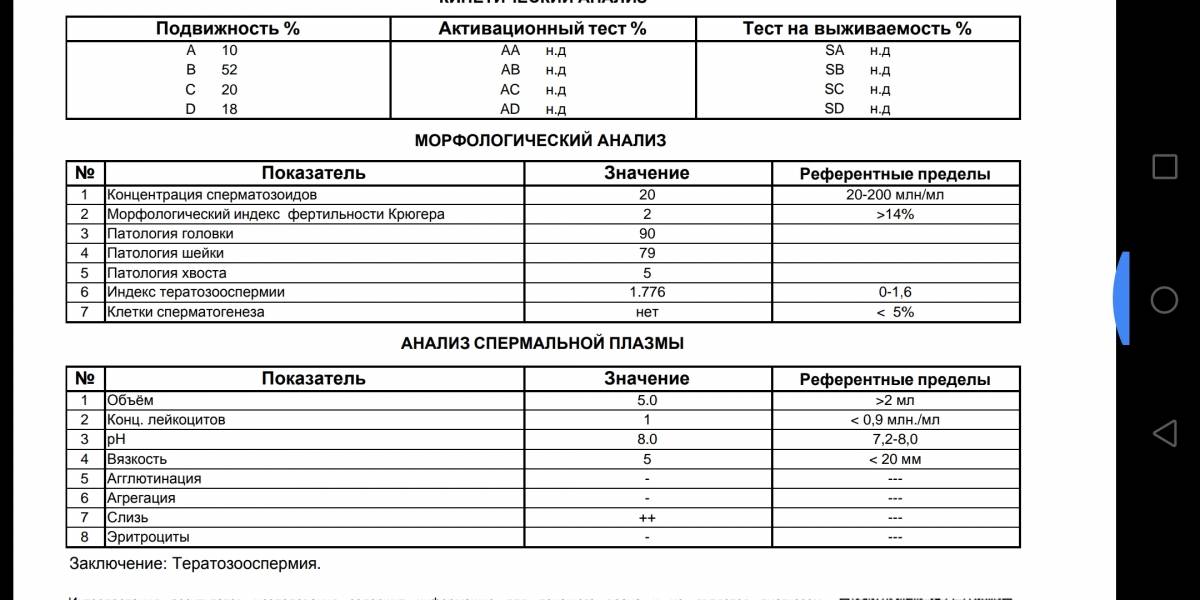
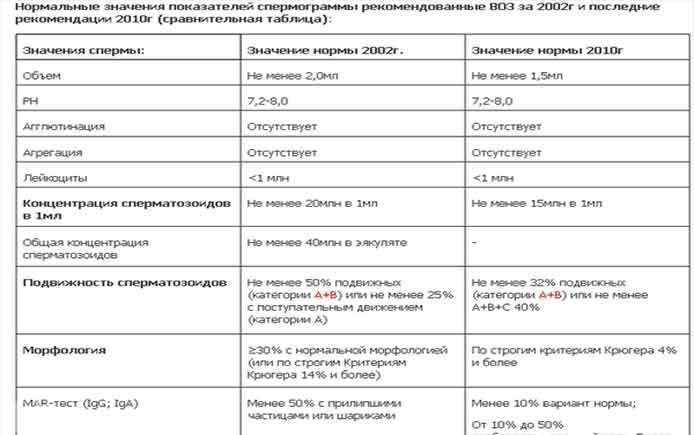
Как оценивают эякулят
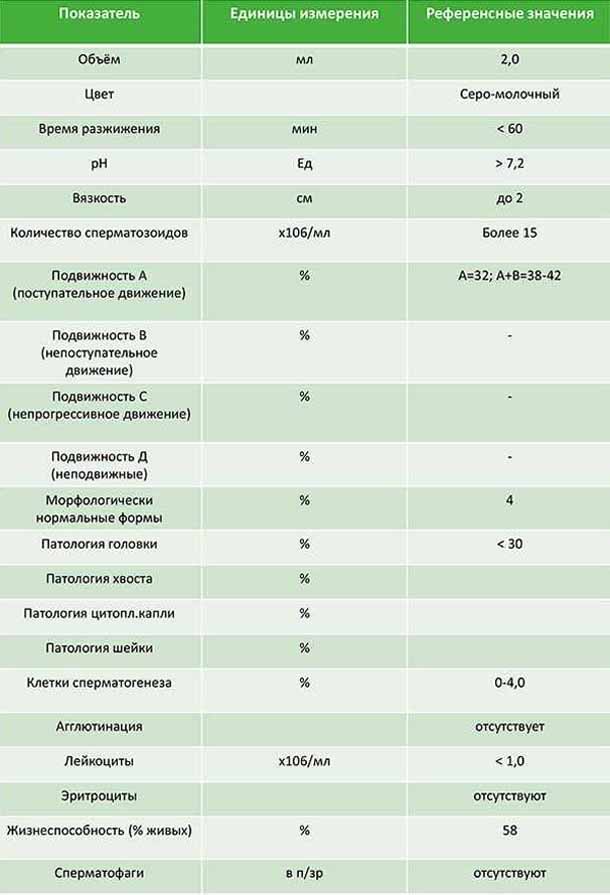
Нормальная сперма серовато-белого или молочного цвета, не слишком вязкая, со слабощелочным pH: в норме равным 7,2.
Материал исследуют через 10−60 минут после получения. За это время его обрабатывают ферментами, а вязкость снижается. Если она сохраняется, можно предположить воспаление предстательной железы или инфекцию.
В сперме могут быть лейкоциты: до 1 миллиона в мл. Эритроцитов быть не должно — они указывают на повреждение, непроходимость мочеполовых путей или даже опухоль.
Объем порции не должен быть меньше 1.5 мл. Но снижение не так серьезно, как полное отсутствие — аспермия. Если сдать эякулят не удается, нужно обратиться к врачу.
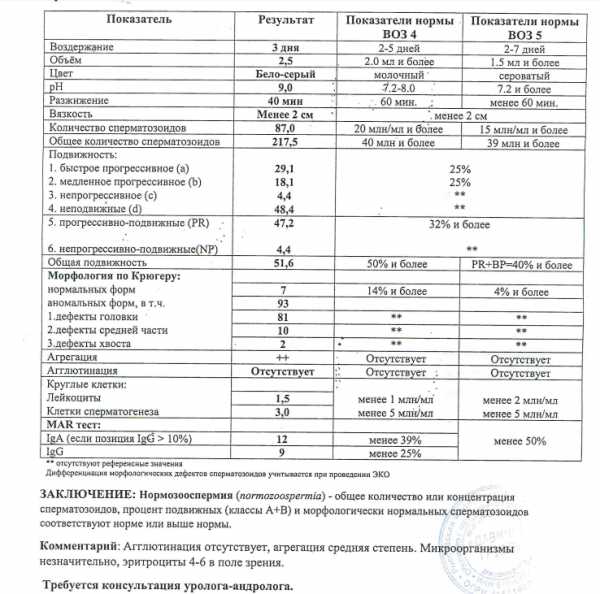
У сперматозоидов есть три основных критерия качества — количество, подвижность и строение. Каждый из них влияет на вероятность зачатия.
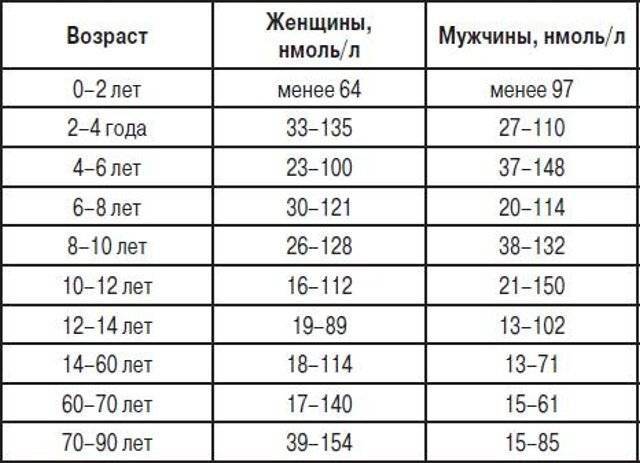
Что, если скрининг показал повышенные значения общего ПСА?
Как и любой показатель лабораторного исследования, значения общего ПСА необходимо интерпретировать с учётом общего клинического обследования пациента, включая анамнез заболевания, наличие наследственных факторов риска, отягощающих прогноз, симптомов болезни и результатов дополнительных методов исследования. При повышенном значении ПСА и отсутствии каких-либо симптомов заболевания, как правило, доктор-уролог проводит пальцевое обследование предстательной железы per rectum и назначает повторное определение ПСА через определённые промежутки времени, с целью динамического наблюдения. Неуклонное повышение содержания общего ПСА и наличие уплотнения железы, вызывающего подозрения, являются показаниями для проведения различных методов визуализации, таких как, УЗИ предстательной железы, КТ и мультипараметрическое резонансное изображение (mpMRI). И только по результатам комплексного обследования назначают биопсию. Согласно международным рекомендациям (обновлённые руководящие принципы итальянской группы биопсий простаты, 2016 год), первичная биопсия предстательной железы рекомендуется при наличии следующего комплекса показаний:
- При уровне общего ПСА > 10 нг/мл +
- Результаты пальцевого ректального исследования позволяют заподозрить рак+
- По результатам mpMRI – PIRADS >=4.0.
Под эгидой Национального Института Рака в США проходили широкомасштабные рандомизированные исследования по оценке эффективности скрининга рака различных локализаций. По результатам одного из них (PLCO – простата, лёгкие, прямая кишка, яичник), на каждую 1000 мужчин в возрасте 50-69 лет, которые проходили общий ПСА-тест каждые 1-4 года в течение 10-15 лет, получена следующая статистика:
- У 120 мужчин были ложно положительные результаты ПСА-теста, которые привели к неоправданной биопсии с побочными эффектами;
- У 100 мужчин диагностирован рак предстательной железы;
- Из них, у 60 мужчин, проходивших лечение, развиваются осложнения, такие как, эректильная дисфункция и недержание мочи (Cancer Epidemiol Biomarkers Prev.2016;25(12):1635-1642).
Итак, в диапазоне значений 4-10 нг/мл, и при отсутствии клинических симптомов и отрицательных результатов пальцевого исследования предстательной железы, специфичность общего ПСА –теста низкая, не позволяющая использовать его для дифференциальной диагностики новообразований низкой и высокой степени злокачественности, что приводит к неоправданным, болезненным и не всегда информативным биопсиям простаты (Thompson IM.,2004).
Важная роль питания
 Как еще можно повысить мужскую фертильность? За счет корректировки питания. То, что вы едите сегодня, повлияет на качество сперматозоидов через 2-3 месяца. Поэтому подготовку к зачатию нужно начинать заблаговременно.
Как еще можно повысить мужскую фертильность? За счет корректировки питания. То, что вы едите сегодня, повлияет на качество сперматозоидов через 2-3 месяца. Поэтому подготовку к зачатию нужно начинать заблаговременно.
Чтобы оплодотворение состоялось, в организме мужчины должно быть необходимое количество витаминов и микроэлементов, таких как: цинк, селен, фолиевая кислота, витамины С, Е и B12. Благодаря им повышается уровень сперматозоидов, улучшается их форма, функция и качество.
Например, при недостатке фолиевой кислоты в организме мужчины повышается риск образования сперматозоидов, которые содержат слишком мало или слишком много хромосом. Если яйцеклетка оплодотворяется аномальным сперматозоидом, это может привести к врожденному дефекту, такому как синдром Дауна, или увеличить вероятность выкидыша.
Необходимые микроэлементы и витамины вы можете получить из яиц, говядины, баранины, арахиса, кедровых орехов, бананов, брокколи, печени, чечевицы, фасоли и зелени и т.д.
Препараты для повышения мужской фертильности
Чаще всего снижение фертильности носит временный характер. Поэтому почти всегда обходятся без гормональной терапии. Они используется только тогда, когда у пациента обнаружены проблемы с синтезом тестостерона – главного мужского гормона.
Врачи рекомендуют специализированные витаминно-минеральные средства, в состав которых входят компоненты, положительно влияющие на сперматогенез. Это фолиевая кислота, L-карнитин в увеличенной дозировке, цинк, витамин E, селен. Все они содержатся в комплексе Сперотон. Уже спустя три месяца приема видны положительные результаты. Повышается количество подвижных сперматозоидов с правильным строением, объем эякулята и другие характеристики. Препарат прошел 11 клинических испытаний, которые проводились в ведущих клиниках страны.
НЕ ЯВЛЯЕТСЯ РЕКЛАМОЙ. МАТЕРИАЛ ПОДГОТОВЛЕН ПРИ УЧАСТИИ ЭКСПЕРТОВ.
Следует ли обследовать всех бесплодных мужчин по полной программе?
Нарушения, возникающие у мужчины, могут быть причиной бесплодия (например, гипогонадотропный гипогонадизм или двусторонний крипторхизм) или могут сосуществовать с ним (опухоль яичка при хорошем результате спермограммы). Поэтому цели и объем обследования зависят от итоговой задачи.
Согласно положениям AUA и ASRM, обследование мужчины проводится для выявления:
- излечимых заболеваний;
- необратимых нарушений, требующих применения репродуктивных технологий;
- тяжелых заболеваний, которые могут вызывать или сосуществовать с мужским бесплодием, влиять на здоровье и требуют медикаментозного лечения.
Первоначальный урологический осмотр мужчины состоит из 3 основных этапов:
- собеседование (сбор анамнеза);
- физическое обследование;
- анализ спермы.
Опрос, включающий информацию про половую жизнь, и спермограмма — наиболее важные диагностические этапы. Рекомендации по их проведению четко сформулированы.
Согласно рекомендациям ASRM, собеседование с пациентом должно включать ответы на следующие вопросы:
- частота полового акта;
- фаза менструального цикла женщины, в которой происходил половой акт;
- продолжительность бесплодия;
- наличие предыдущих зачатий;
- заболевания, перенесенные в детстве;
- данные о половом развитии;
- наличие системных заболеваний (например, диабета и заболеваний верхних дыхательных путей);
- наличие в прошлом операций;
- принимаемые лекарства и аллергия на них;
- наличие перенесенных венерических заболеваний;
- воздействие повреждающих факторов (включая токсины в окружающей среде, влияние химических веществ и высоких температур на рабочем месте).
А вот рекомендации о необходимости выполнения, выбора времени обследования и показаний к физикальному осмотру противоречивы.
Какова клиническая ценность оценки традиционных параметров спермы
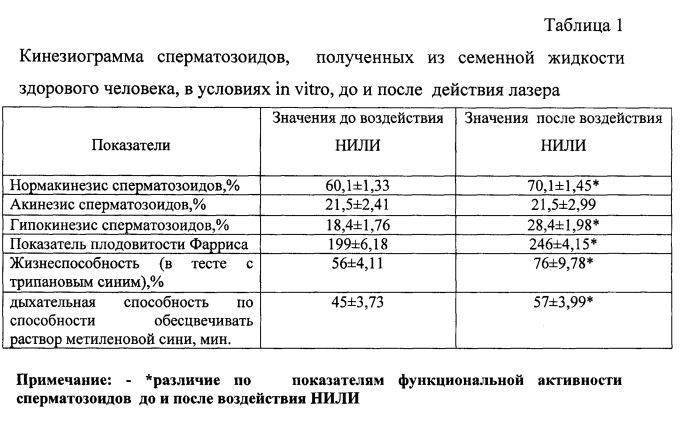
Говоря об анализах спермы, стоит подчеркнуть следующее:
- Специалисты отмечают, что спермограмма часто проводится устаревшими методами. По данным последних национальных исследований в Бельгии, Германии и Италии, многие лаборатории не используют методы анализа спермы, рекомендованные ВОЗ. Несоблюдение рекомендуемых и должным образом стандартизированных методов значительно снижает потенциальную диагностическую ценность тестов.
- Еще одна важная проблема, с которой сталкиваются врачи в течение последних 70 лет — частичное совпадение результатов анализа спермы у фертильных мужчин и пациентов из бесплодных пар. Это означает, что сравнение параметров спермы при бесплодии с параметрами здоровых мужчин недостаточно для определения фертильности пациента. Кроме того,спермограмма является лишь частью подтверждения диагноза у мужчины, степень фертильности определяют и другие факторы.