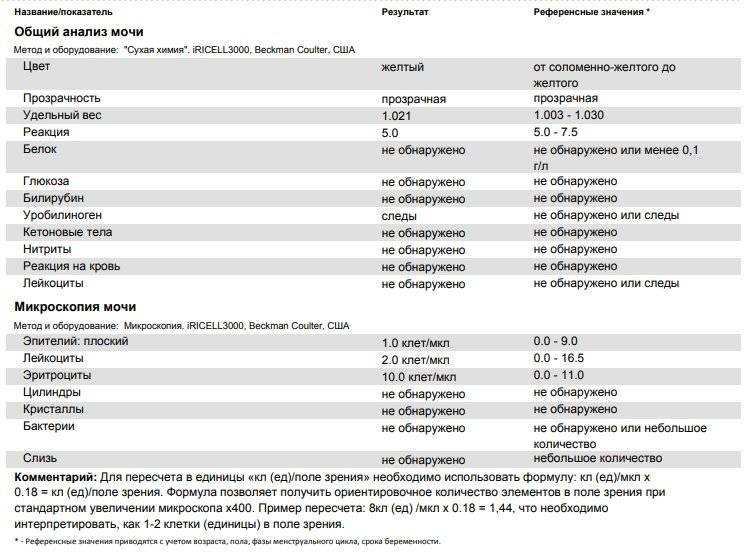
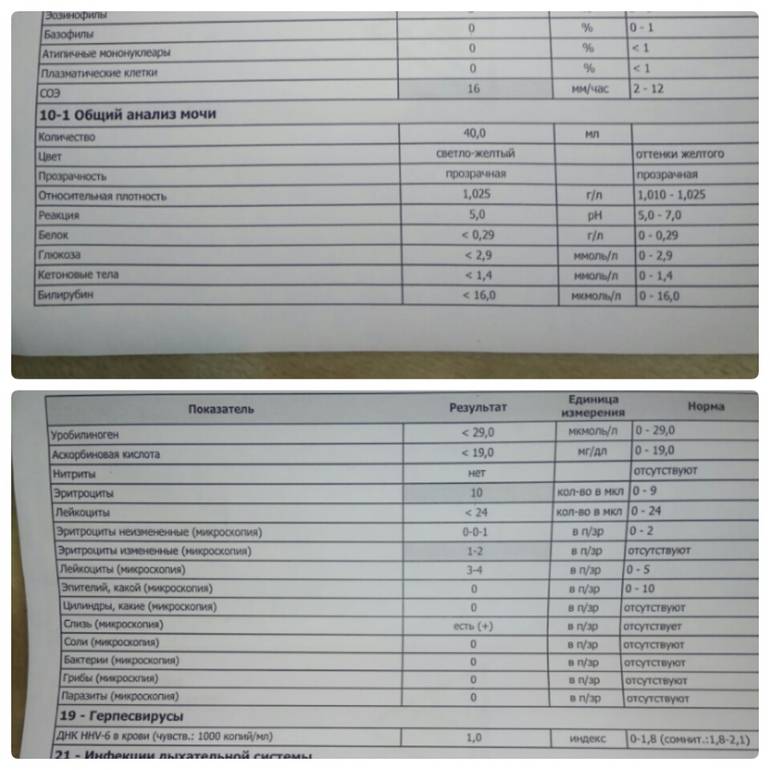
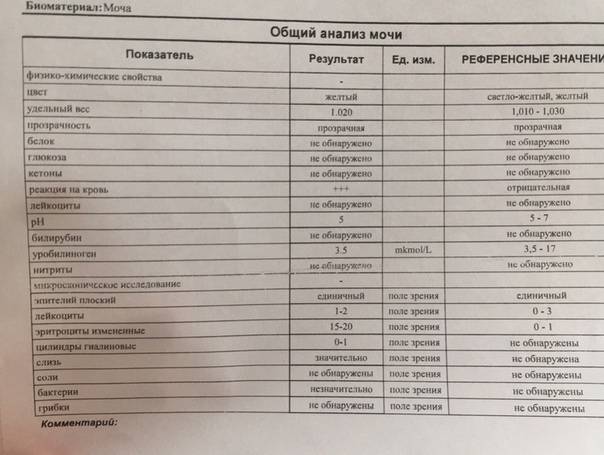
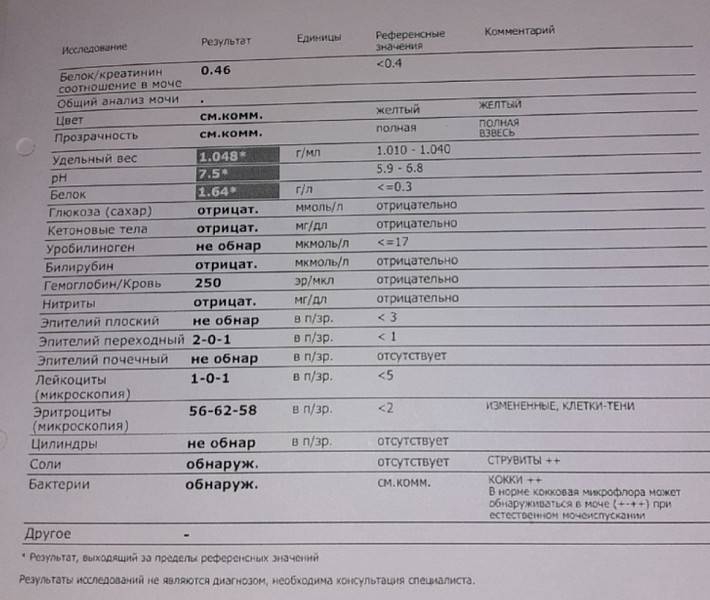
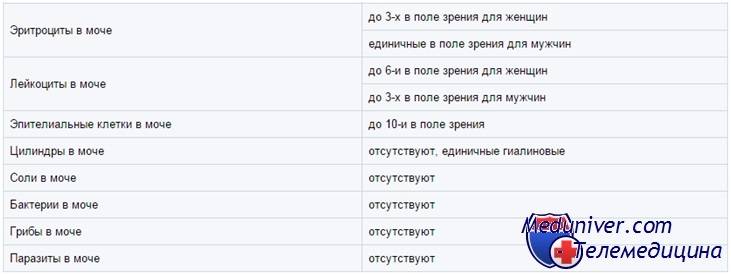
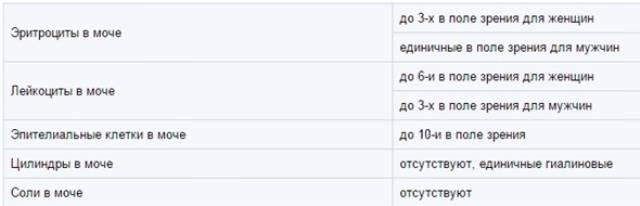
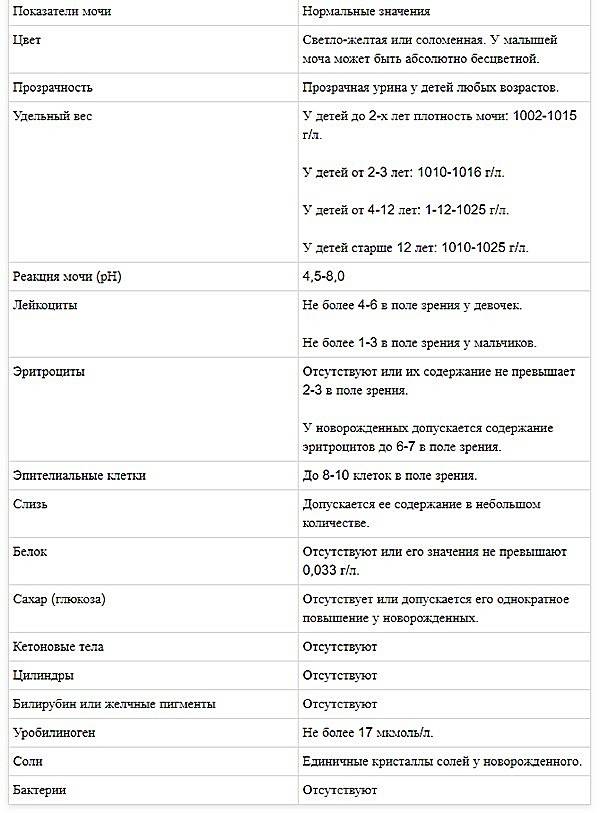
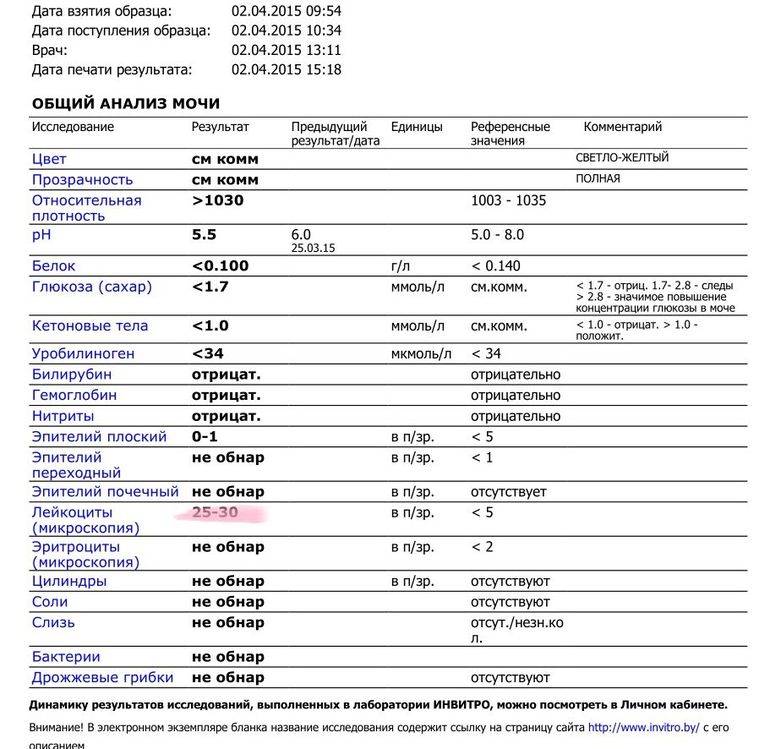
Эритроциты в моче у детей. Пути попадания
Процеживание крови идет в клубочковом аппарате почек. Все ферменты клеток задерживаются, а жидкости отправляются организмом на еще одну обработку. По достижению мочой определенной концентрации, жидкость начинается выводиться.
Существуют следующие пути вывода:
- мочеиспускательный канал;
- мочевой пузырь;
- мочеточники;
- почечные лоханки.
Эритроциты в моче у детей
могут оказаться на абсолютно любом цикле вывода, а также на этапе фильтрации. Размер почечного фильтра – восемь нанометров, но зрелые кровяные тельца несколько большего размера. Есть всего две причины попадания эритроцитов в мочу. Собственно, изменение размера телец и увеличение диаметра фильтра.
В процессе мочеиспускания эритроциты появляются из-за поврежденных почек, мочевого пузыря, мочеточников, пораженной половой системы. Это не обозначает потерю крови, врачи называют это состояние неистинной гематурией, другими словами – попаданием крови в мочу.
Что такое эритроциты в моче у ребенка
Выделение с мочой красных клеток крови сверх физиологической нормы называется гематурией. Нередко это отклонение служит первым или единственным проявлением заболевания. Гематурия может быть однократной или кратковременной (наблюдается в течение нескольких дней) или длительной (проявляется в течение нескольких недель). Своевременная диагностика и назначение терапии позволяет избежать дальнейшего развития и осложнений патологии, которая спровоцировала повышенное выделение эритроцитов.
Если эритроциты проникают через клубочки, то гематурия является гломерулярной, а при выделении крови из мочевыводящих путей – негломерулярной. Различают три типа гематурии:
- Начальная. При этом первая часть при опорожнении пузыря окрашена эритроцитами, а остальная содержит клеток крови. Источник кровотечения располагается на задней стенке мочевыводящего канала.
- Терминальная. При конечной гематурии только последняя порция мочи окрашена. Наблюдается при наличии патологических процессов шейки мочевого пузыря.
- Тотальная. При этом вся жидкость окрашена эритроцитами. Развивается при потологиях паренхимы почки, мочевого пузыря и мочеточника.
Что является причиной выявления кровяных следов в моче у беременных?
Гематурия не является заболеванием как таковым. Она выступает только последствием, синдромом такого-то заболевания.
Поэтому причины гематурии у беременных кроются в самых болезнях. Кровь в моче у беременных присутствует при:
- разрыве мочевого пузыря;
- инфекции в мочеполовых органах, органах малого таза;
- диабете;
- волчанке;
- микрокровоизлиянии;
- пиелонефрите;
- цистите.
Если беременная болеет мочекаменной болезнью, то кровь могла возникнуть при движении самих камней, которые сдвинулись с места и нарушили целостность внутренней среды организма. Опасным для беременных женщин является сопровождение кровяной мочи неприятными ощущениями в области живота, повышенной температурой тела, ведь эти симптомы указывают на серьезные повреждения почек или же мочевого пузыря.
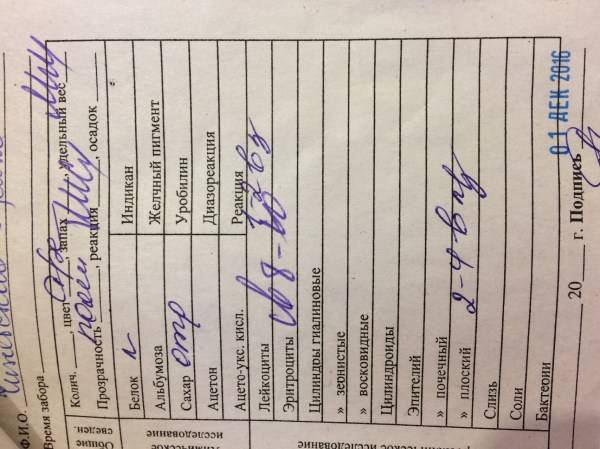
Как правильно собирать мочу
Перед сбором биоматериала для анализа следует подготовить ребенка, чтобы результаты исследования были достоверными. Для этого необходимо отменить прием некоторых лекарственных средств (пенициллина, циклофосфамида, аспирина и гепарина), витаминов (В12). Следует сократить в рационе ребенка количество белка, исключить продукты питания, которые окрашивают мочу (например, свеклу). Кроме того, необходимо соблюдать следующие рекомендации:
- сдавать на анализ утреннюю мочу;
- собирать следует среднюю порцию: подождите, пока ребенок начнет мочиться в горшок или унитаз, затем подставьте емкость для анализа;
- перед сбором биоматериала промойте половые органы теплой проточной водой;
- используйте только специальную стерильную емкость.
Причины носовых кровотечений
В 85% случаев носовое кровотечение это симптом общих заболеваний организма и только в 15% кровотечение вызвано заболеваниями полости носа.
1. Общие причины:
- Заболевания сердечнососудистой системы (повышенное артериальное давление, атеросклероз и др.). Повышенное артериальное давление наиболее частая причина носовых кровотечений.
- Инфекционные заболевания (ОРВИ, грипп и его осложнения, корь, дифтерия, брюшной тиф, скарлатина, сепсис и др.). Интоксикация, возникающая во время заболевания а так же непосредственное воздействие вирусов и бактерий приводит расширению сосудов, их истончению и хрупкости, повышается их проницаемость для форменных элементов крови, ослабляются процессы свертываемости крови.
- Болезни крови (гемофилия, лейкемия, болезнь Виллебранта, болезнь- Рандю-Ослера, геморрагический васкулит, капилляротоксикоз, болезнь Верльгофа, недостаток витаминов С и К). В большинстве случаев болезни крови нарушают количественный и качественный состав компонентов крови отвечающих за остановку кровотечений и регуляцию процессов свертывания крови. А так же часто поражается стенка сосудов, которая истончается и становится достаточно хрупкой для возникновения кровотечения. Болезнь Рандю – Ослера: наследственная болезнь, при которой формируются «слабые» кровеносные сосуды, у которых источена стенка и отсутствует эластическая и мышечная оболочка. При легком ранении такого сосуда возникает кровотечение.
- Заболевания почек. В первую очередь заболевания почек способствуют росту кровяного давления, что непосредственно отражается на сосудах носовой полости. Учитывая предрасположенность сосудов к кровотечениям, фактор повышения кровяного давления становится ключевым в случае возникновения повторяющихся носовых кровотечений.
- Болезни печени (гепатит, цирроз). При заболеваниях печени в ней снижается синтез компонентов необходимых для нормальной работы кровеостанавливающей системы (факторы свертывания, витамин К). Кроме того в ткани печени возникают структурные изменения, которые препятствуют нормальному кровотоку, что приводит к повышению давления в сосудах связанных с почечным кровообращением (портальная система). Повышение давления в этой системе сосудов отражается и на давлении в сосудах полости носа, что проявляется носовыми кровотечениями.
- Повышение внутричерепного давления.
- Снижение функции щитовидной железы – Гипотериоз, снижается функция тромбоцитов.
- У девочек старше 11-12 лет возможны носовые кровотечения, которые возникают взамен или же сопровождают менструации (викарные кровотечения).
2. Местные причины:
- Травмы носа
- Повреждение слизистой оболочки носа пальцем
- Опухоли в полости носа или в околоносовых пазухах, кровоточащий полип.
- Инородное тело (чаще у детей)
- Атрофический ринит. Заболевание, при котором происходит истончение слизистой оболочки носа. Сосуды полости носа становятся незащищенными и более подверженными к повреждению.
- Изъязвления в области сосудистого сплетения Киссельбаха
- Носовое кровотечение может быть как один из симптомов перелома черепа (передней черепной ямки, пещеристого синуса), иногда при таких травмах с кровью вытекает белая жидкость (спинномозговая жидкость).
- Повреждение стенки внутренней сонной артерии обломками сломанных костей черепа.
- Юношеская ангиофиброма- новообразование основания черепа, характеризующееся повторяющимися кровотечениями, при отсутствии выраженных жалоб со стороны лор органов.
Большое значение имеет состояние слизистой оболочки носа, на которую могут воздействовать как внутренние факторы организма, так и факторы окружающей среды (климат, сухой загрязненный воздух, действие различных химических веществ раздражающих и повреждающих слизистую носа).Кровотечения неясной причины обычно связаны с болезнями крови, такие как нарушение структуры и функции тромбоцитов, дефект или снижение количества факторов необходимых для эффективной остановки кровотечений (протромбин, факторы свертывания VII, IX,X,XII и др.). Предрасполагающие факторы носовых кровотечений при хрупкости сосудистой стенки сосудов носа: перегревания, физические нагрузки, резкие наклоны головы, бег, пониженное атмосферное давление.
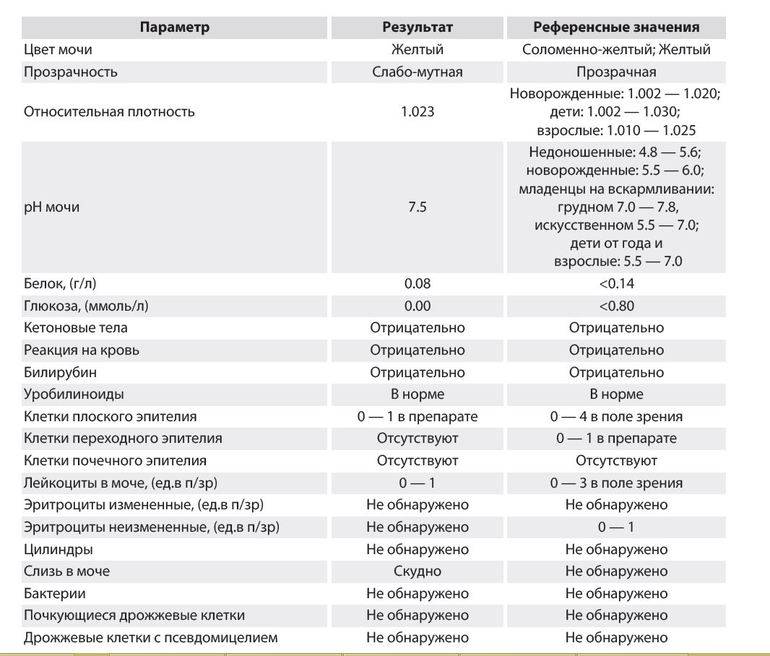
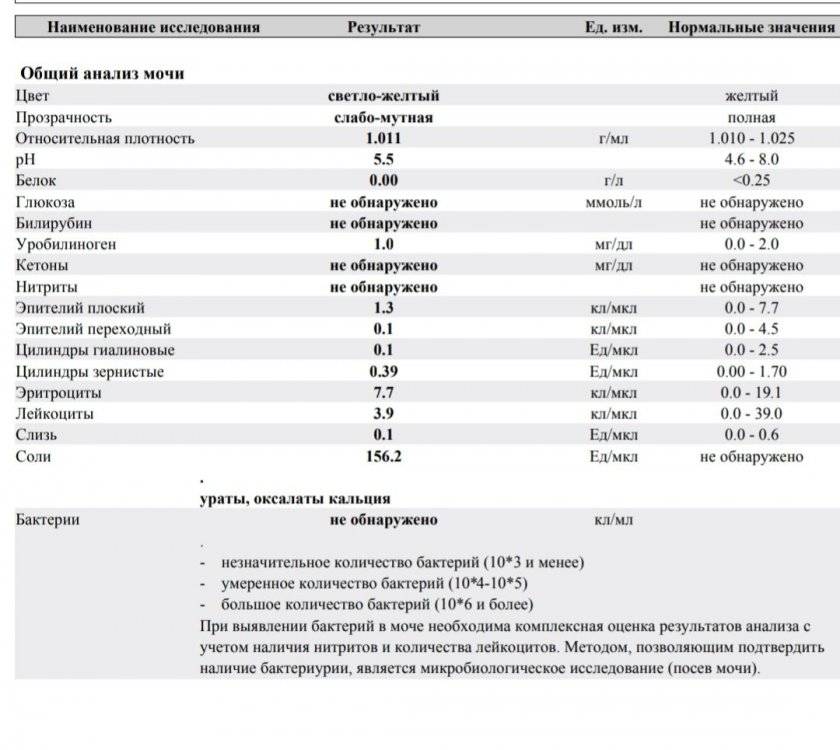
Глюкоза (сахар) в моче
| В норме глюкоза в моче отсутствует, однако допускается ее присутствие в концентрации не более 0,8 ммоль/л. | |
| В случае обнаружения сахара в моче возможной причиной могут послужить сахарный диабет или нарушения работы почек. В это случае понадобится проведение дополнительных исследований. В том случае, если причиной сахара в крови послужил сахарный диабет, то концентрация глюкозы крови достигает непозволительных 10,0 ммоль/л. И это должно послужить причиной безотлагательного обращения за помощью к врачу эндокринологу. | |
Причины сахара в моче
|
Гломерулонефрит
Гломерулонефрит относится к аутоиммунным заболеваниям, является осложнением некоторых инфекций (ангина, скарлатина, малярия, вирусный гепатит, корь и др.) или может провоцироваться различными аллергенами. Аутоиммунное – значит, что клетки иммунной системы ошибочно начинают атаковать здоровые клетки собственного организма, в данном случае клетки гломерул, из которых состоят ткани почки.
Симптомы заболевания:
- повышение температуры;
- высокое артериальное давление;
- головные боли;
- отеки;
- моча цвета “мясных помоев”.
Опасен гломерулонефрит тем, что может закончиться хронической почечной недостаточностью и понадобиться пожизненный гемодиализ либо пересадка органа. Лечение проводится под контролем врача-нефролога, в тяжелых случаях требуется госпитализация.
Что может означать затрудненное мочеиспускание?
- Простатит – учащенное, болезненное, затрудненное мочеиспускание. Так же клиническая картина сопровождается повышением температуры тела до высоких цифр, болью внизу живота и в промежности (острый простатит).
- Аденома простаты (доброкачественная гиперплазия предстательной железы) – одно из самых распространенных заболеваний у мужчин пожилого и старческого возраста. Симптомы делятся наобструктивные: затрудненное мочеиспускание, вялой струей, ощущение неполного опорожнения мочевого пузыря; и ирритативные: учащенное мочеиспускание днем и ночью, повелительные позывы на мочеиспускание.
- Стриктура уретры – при данной патологии ирритативная симптоматика может быть не столь выраженной. С целью исключения или подтверждения данного заболевания выполняется ретроградная уретроцистография и микционная цистоуретрография.
- Склероз шейки мочевого – пузыря характеризуется наличием у пациента в анамнезе открытой или эндоскопической операцией на нижних мочевых путях по поводу аденомы простаты. Иногда может являться исходом хронического простатита.
- Камни мочевого пузыря – в зависимости от их размеров клиническая картина может либо отсутствовать, либо проявляться в виде частых позывов, боли при мочеиспускании, нарушении мочеиспускании в виде закладывании струи мочи.
- Рак простаты – на ранних стадиях практически не проявляется, но на более поздних стадиях помимо затруднённого мочеиспускания возникает гематурия (появление крови в моче) и боль.
При появлении вышеописанных симптомов (учащенное, затрудненное мочеиспускание и др.) следует обратиться за консультативной помощью к урологу.
Боль при мочеиспускании
Почти каждый человек хотя бы один раз в жизни испытывает боль при мочеиспускании. Данная проблема более характерна для женщин в виду особенностей анатомического строения нижних мочевых путей. Однако, нередко боль при мочеиспускании испытытвают и мужчины.
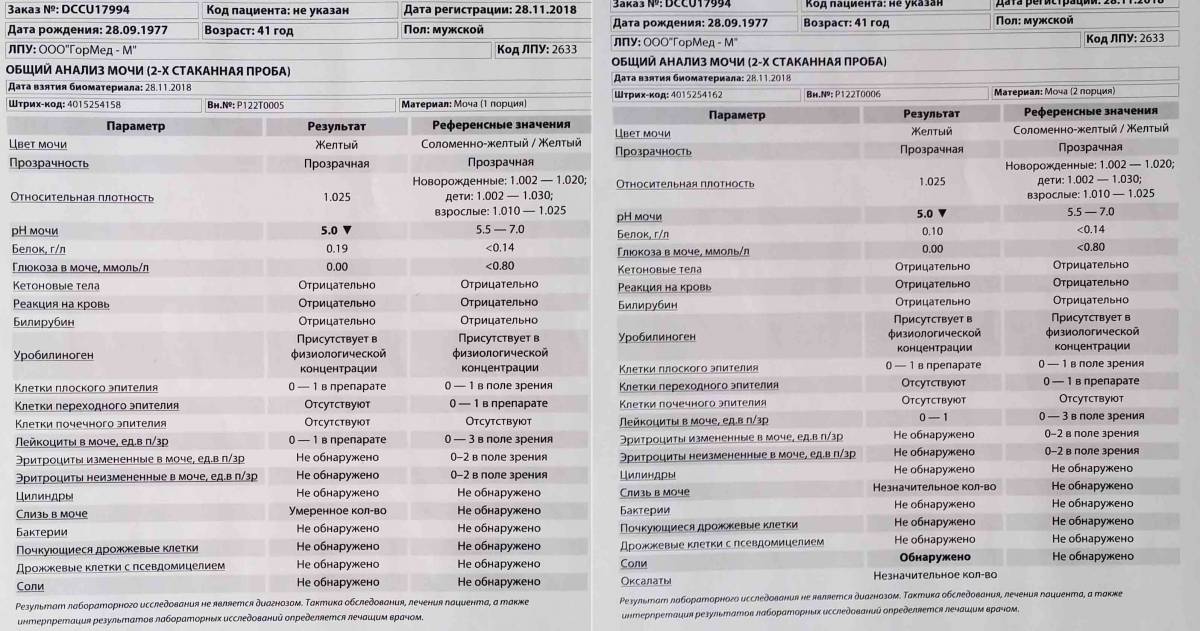
Причины появления цилиндров в моче: это не всегда патология
Получив результаты анализов мочи, не стоит срочно высчитывать количество цилиндров и делать скоропалительные выводы. Оценить состояние пациента может только уролог — врач, занимающийся лечением заболеваний мочеполовой системы у мужчин и женщин. Уролог изучает результаты обследования в комплексе, учитывая внешнее влияние и сопутствующие факторы.
Появление цилиндров в моче — не всегда признак патологии. Поэтому при подозрении на ложный результат, анализ повторяют.
Например, количество белка в моче меняет сильная физическая нагрузка. Когда организм находится в интенсивном режиме, ток крови усиливается и приносит больше продуктов обмена. Поэтому почки должны работать интенсивно, но им сложно справится с такой задачей.
А может так организм ответил на введение иммунотропных препаратов.
Профилактика
Может и банально, но чтобы кровь из носа не текла, нужно устранить причины. Проведите обследование малыша, обратитесь к педиатру и отоларингологу, пролечите все имеющиеся болезни. Возможно, вам понадобятся анализы на свертываемость крови и другие исследования.
Приведите в порядок и рацион ребенка. Витамины нужны не только для того, чтобы были крепкими сосуды, но и для того, чтобы сильным был иммунитет. Постарайтесь убрать из рациона все, что провоцирует аллергию.
Обязательно гуляйте с ребенком на свежем воздухе и играйте в активные игры.
Следите и за комнатой, в которой живет малыш. Воздух нужно постоянно увлажнять, обогревателем, который сушит воздух. Комнату постоянно проветривайте, воздух должен быть чистым и прохладным, с минимумом накопителей пыли в комнате. Это сведет к минимуму возможность высыхания слизи.
Воздух в комнате можно увлажнить, например, с помощью парогенераторов. Вариант попроще — влажные полотенца на батареях. Подойдет и разбрызгивание воды по комнате при помощи пульверизатора. Также можно поставить в детской комнате горшки с домашними растениями, но такими, которые не вызывают аллергии.
Прекратите прием всех лекарств, вызывающих разжижение крови. Не разрешайте ребенку ковыряться в носу.
Понаблюдайте за тем, как малыш спит
Обратите внимание на наличие травмирующих факторов для слизистой носа. Нос могут травмировать подушки, перегородка кровати, неправильное положение головы и даже руки во сне
Постарайтесь это исправить. Так, подушки можно поменять, кроватку тоже.
В качестве профилактики можно около месяца подавать ребенку упомянутый выше аскорутин. Не расковыривайте корочки в носу. Обязательно увлажняйте слизистую носа у малыша. Для этого пригодиться может и масло облепиховое, и эктерицид, витамины Е и А в масле, и салин, и просто физраствор, и даже масло шиповника.
Если у ребенка течет кровь из носа, паниковать не имеет смысла: возможно, причина не так уж и страшна. Возможно, виноват слишком сухой воздух или переутомление. Если же это происходит постоянно и кровотечение остановить трудно, в обязательном порядке сходите к педиатру.
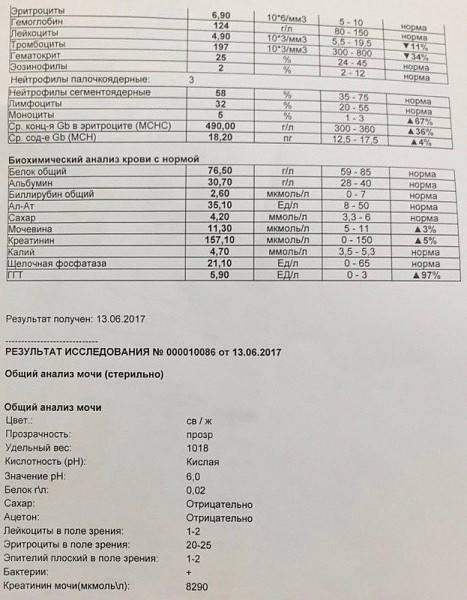
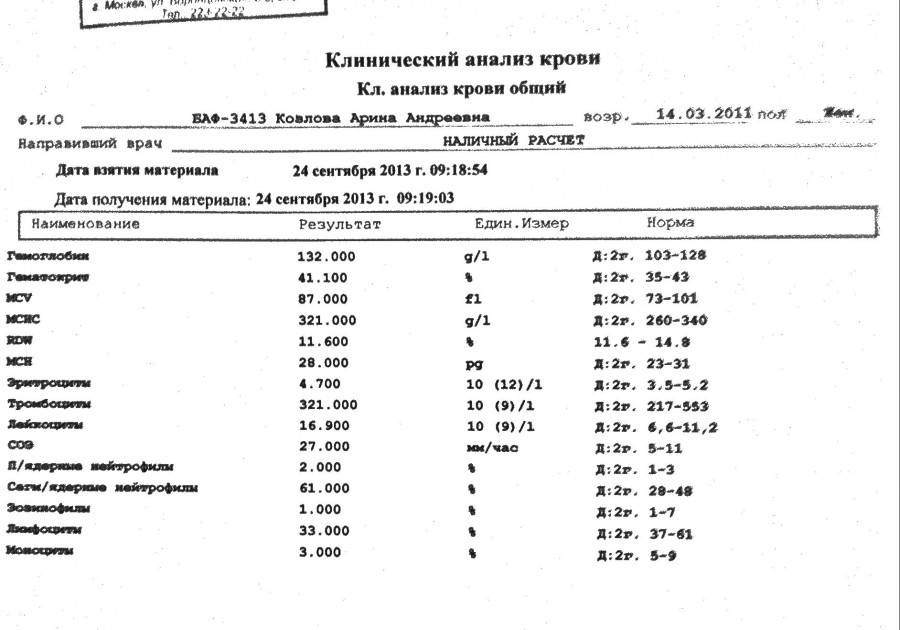
Повышенные моноциты у ребенка – что означают моноциты выше нормы?
Повышенные моноциты у ребенка чаще всего являются следствием инфекции или продолжающихся воспалительных процессов, например, это состояние характерно для:
- детского мононуклеоза;
- аскаридоза, энтеробиоза и др. глистных инвазий;
- скарлатины;
- туберкулеза.
Высокие моноциты наблюдаются также при прорезывании зубов.
Очень часто моноциты повышаются в период восстановления после заражения. В этом случае моноцитоз может сохраняться в течение нескольких недель. Если состояние не сопровождается тревожными изменениями в морфологии или мазке крови, для беспокойства нет причин.
Моноциты у ребенка выше нормы также могут быть предвестником более серьезных заболеваний, например, лейкемии или лимфомы.
Как слегка повышенные, так и значительно превышающие нормы моноциты, требуют обязательной медицинской консультации. Контроль повышенных моноцитов обязательно необходим во время беременности, что может указывать на развитие воспаления.
Что может означать учащенное мочеиспускание?
- цистит – мочеиспускание учащенное, болезненное, так же появляются повелительные (императивные) позывы к мочеиспусканию
- уретрит – учащенное мочеиспускание, болезненное, с резью. Так же отмечаются слизистые или гнойные выделения из наружного отверстия мочеиспускательного канала.
- простатит – мочеиспускание учащенное, болезненное, затрудненное. Так же клиническая картина сопровождается повышением температуры тела до высоких цифр, болью внизу живота и в промежности.
- аденома простаты – учащенное мочеиспускание в ночное время суток.
- камни мочевого пузыря – мочеиспускание учащено в дневное время суток за счет перемещении камня при движении
Затрудненное мочеиспускание
После 45 лет многие мужчины начинают предъявлятьжалобы на затрудненное мочеиспускание(либо на нарушение мочеиспускания). Данная проблема чаше всего проявляется постепенно, однако нередко возникает резкое ухудшение мочеиспускания вплоть до его задержки. Струя мочи становится вялой, ее диаметр уменьшается. Мужчин постепенно начинает беспокоить учащённое мочеиспускание малыми порциями, значительный дискомфорт при мочеиспускании, появление ощущения неполного опорожнения мочевого пузыря. Все вышеописанныесимптомы затрудненного мочеиспускания, вместе с необходимостью вставать ночью для того чтобы помочится, сильно ухудшают качество жизни мужчин.
Глюкоза (сахар в моче)
Нормальная моча здорового человека не должна содержать сахар. То минимальное количество, которое в норме присутствует, не может быть выявлено с помощью стандартных лабораторных исследований. При обильном приеме сладкой пищи может однократно выявляться небольшое количество глюкозы, что в общем допустимо, но также должно стать поводом для повторного обследования.
Сахар в моче – классический симптом сахарного диабета.
Фильтрующая способность почек имеет свои пределы, и когда количество глюкозы в крови увеличивается в два раза по сравнению с нормой и больше – избыток глюкозы выводится с мочой. Для объективного вывода необходимо исследовать также и уровень глюкозы крови.
На что указывает наличие кровяных сгустков
В случае, когда в моче наблюдаются кровяные сгустки, однако помимо этого прочие признаки, а также травмы, объясняющие патологию, отсутствуют и возраст пострадавшего составляет сорок и более лет речь может идти о наличии онкологии мочевого пузыря. Онкология мочевого пузыря может быть трех видов – переходно-клеточный рак, плоскоклеточная карцинома, аденокарцинома.
Если имеет место онкология уретры, кровяные тельца обнаруживают не в одной моче, но и в наружном конце уретры между мочеиспусканиями. В случае, когда кровяные сгустки по форме подобны червям, возможно наличие онкологии почки. Доброкачественные новообразования также могут послужить причиной появления кровянистых включений в мочу, однако такие опухоли достаточно редко встречаются в мочевыделительных органах.
К таким доброкачественным опухолям относится ангиомиолипома, которая чаще проявляет себя у женщин во время вынашивания ребенка. Размеры опухоли могут быть весьма значительны, при этом ее площадь пронизана сосудами, которые самопроизвольно разрываются, что и провоцирует попадание кровяных сгустков в мочу. Такая опухоль устраняется оперативно, при этом здоровые ткани не повреждаются.
Кислотность мочи
| pH мочи в диапазоне более 4 и менее 7 | |
| Кислотность мочи является наиболее изменяемым показателем. Даже в течение дня этот показатель может изменяться в значительных пределах. Причиной такой изменчивости является то, что почки участвуют в поддержании кислотности крови и выводят излишки ионов водорода из крови в процессе фильтрации. | |
Причины снижения кислотности мочи (pH >7)
| Причины повышения кислотности мочи (pH
|
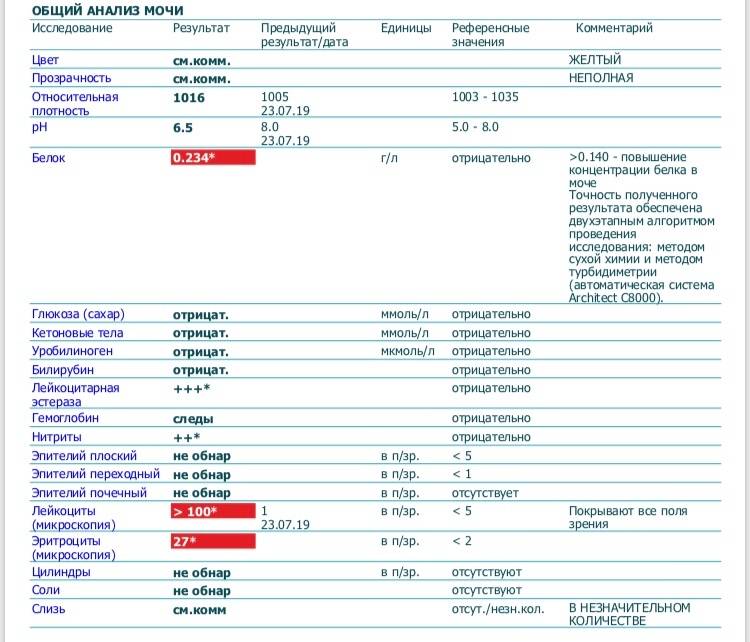
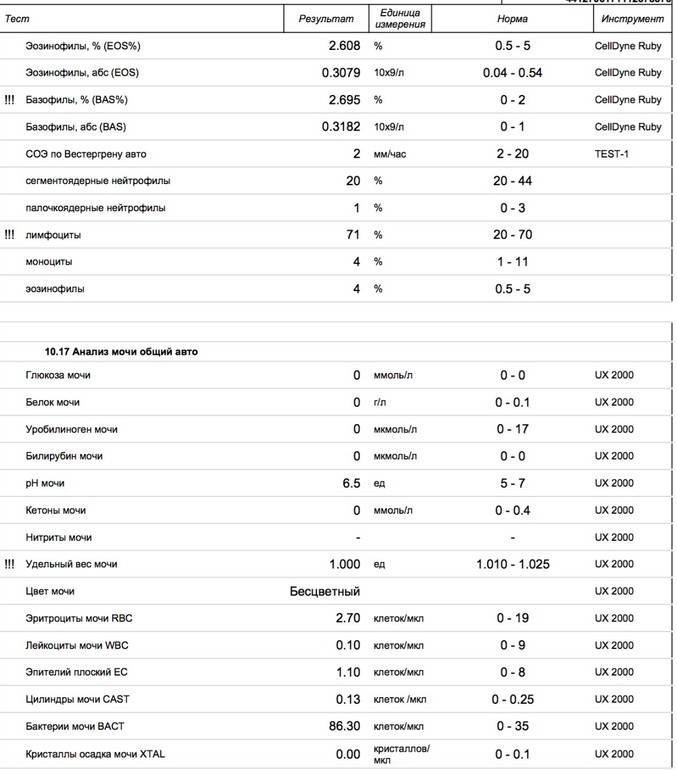
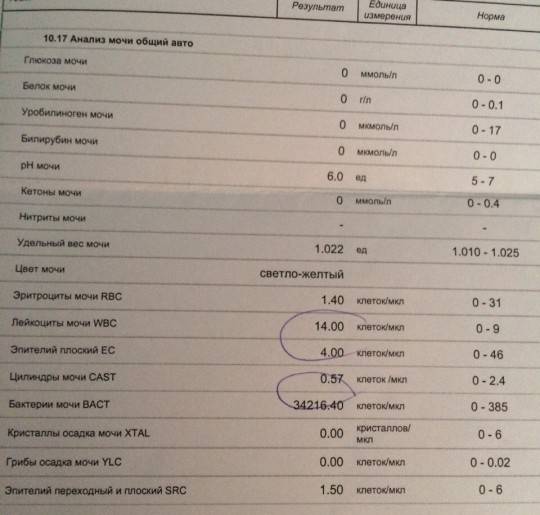
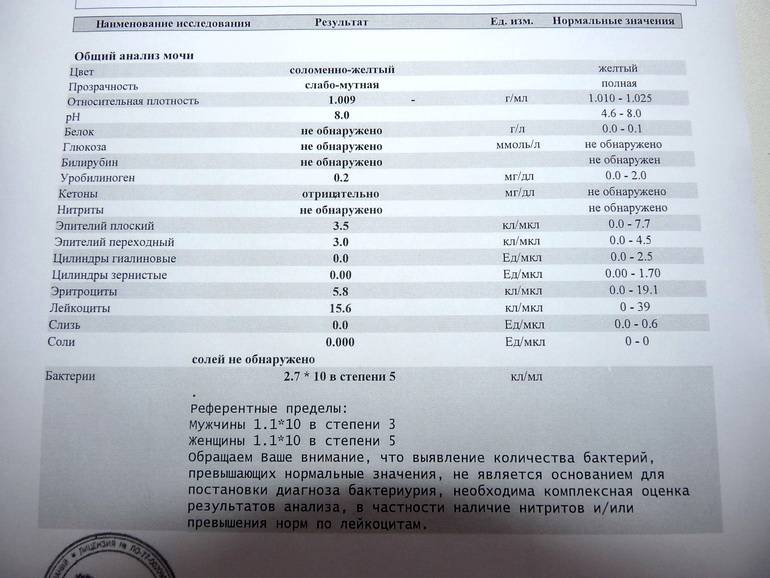
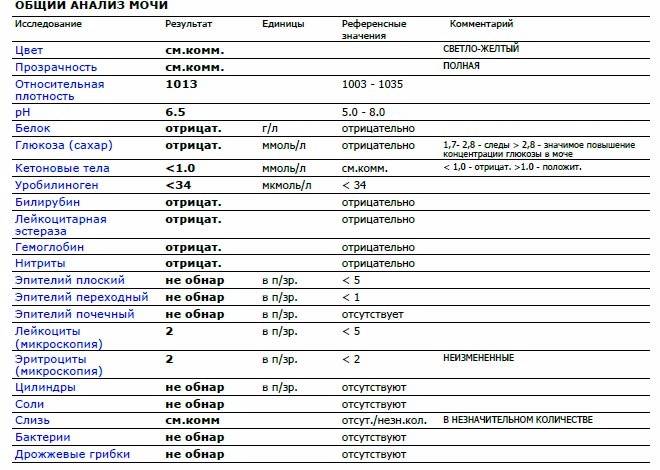
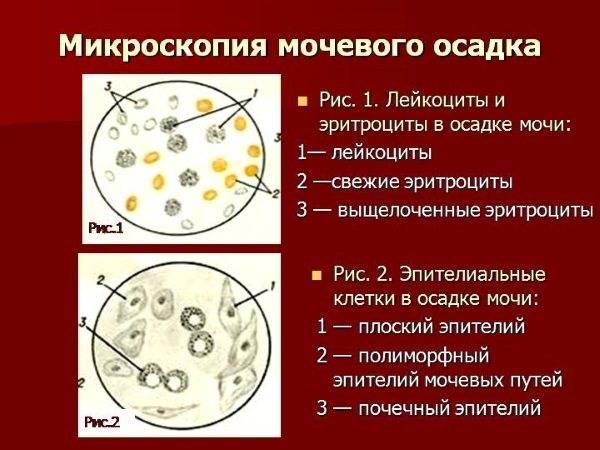
Лейкоциты в моче
| |||||
| Лейкоциты – это белые кровяные тельца, которые выполняют защитную (иммунную) функцию в организме. Лейкоциты участвуют в обезвреживании токсинов, уничтожении бактерий, паразитов, вирусов и онкологических клеток. В моче лейкоциты могут присутствовать в норме, но в малых количествах – не более 3-х в поле зрения. В том случае, если количество лейкоцитов 3-10 в поле зрения, то такой результат считается сомнительным. Повышение уровня лейкоцитов в моче свыше 10 в поле зрения дает основания доктору заподозрить патологию мочевыделительной системы. Причины повышения лейкоцитов в моче в ряде случаев случайно или в ходе диагностики, каких либо заболеваний выявляется повышенный уровень лейкоцитов в моче. Каковы причины их появления в моче? Данный лабораторный симптом может возникать при различных заболеваниях почек, мочеточников, мочевого пузыря или уретры, у мужчин повышение лейкоцитов может быть вызвано простатитом. | |||||
Причины наличия лейкоцитов в моче
| |||||
| Что делать, если в моче повышены лейкоциты? В том случае, если результаты Ваших анализов выявили повышение числа лейкоцитов в моче, необходимо обратиться за личной консультацией к врачу урологу для личной консультации. Возможно понадобится проведение дополнительных исследований: общий анализ крови, УЗИ почек, анализ мочи по Нечипоренко, трехстаканная проба. |
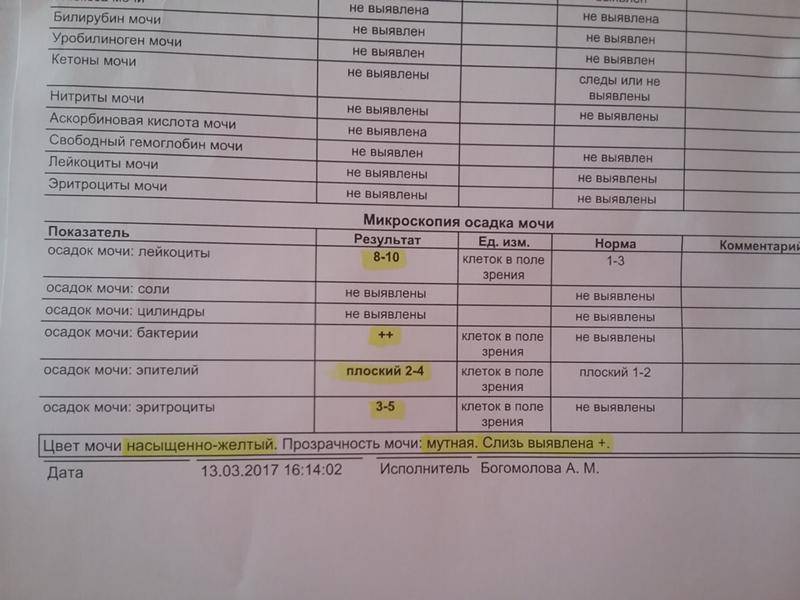
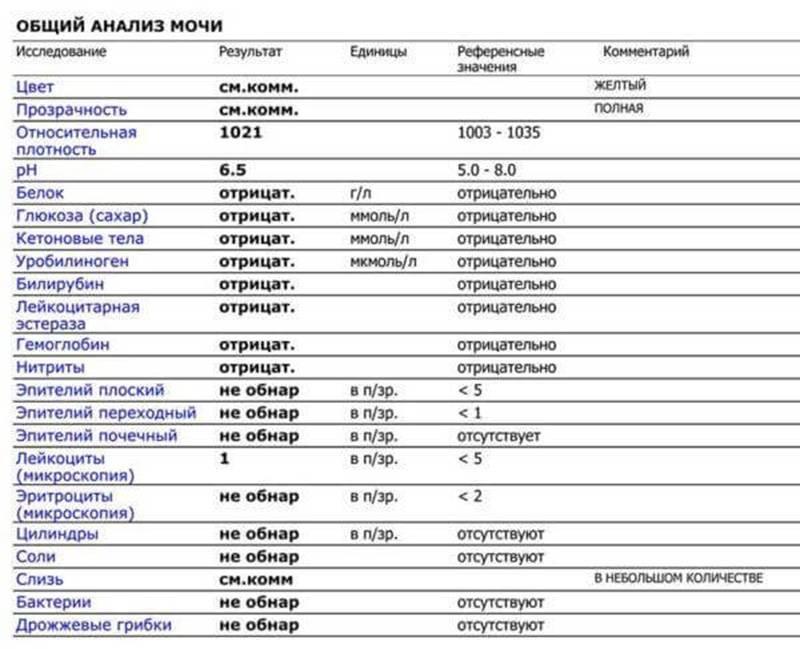
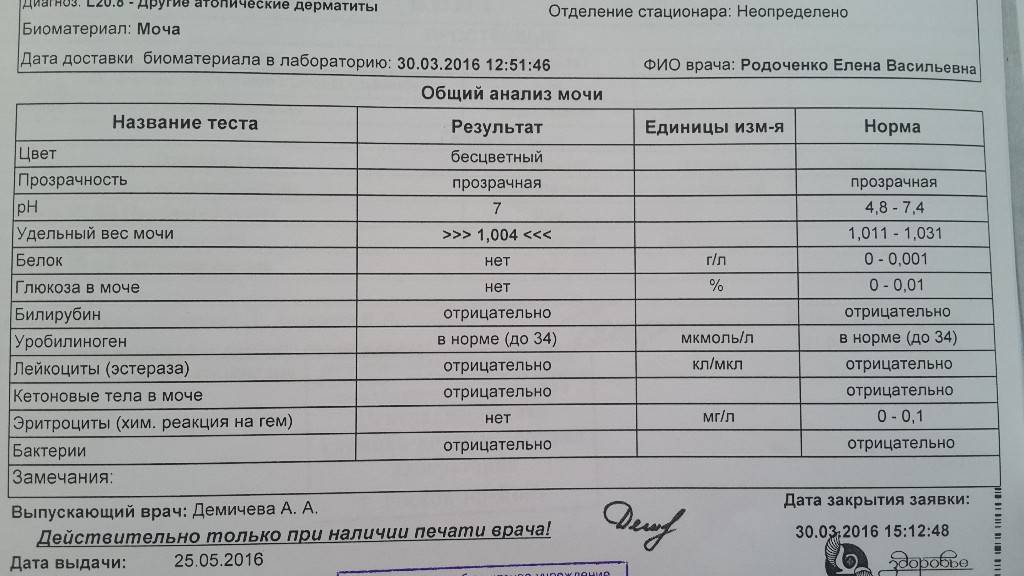
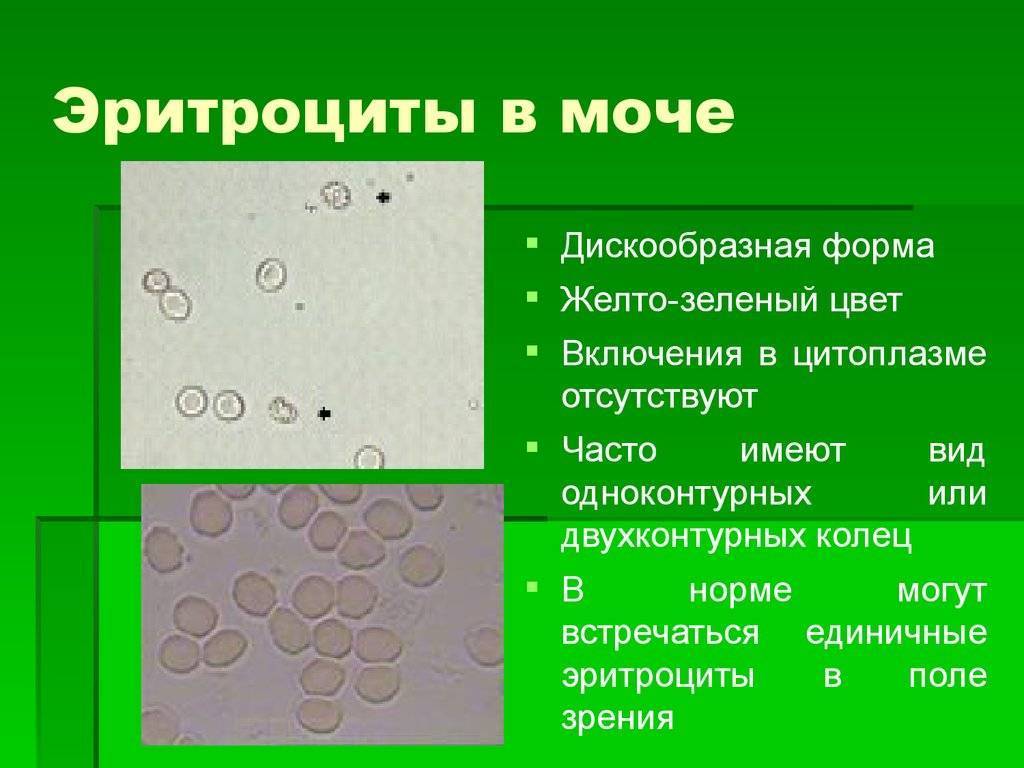
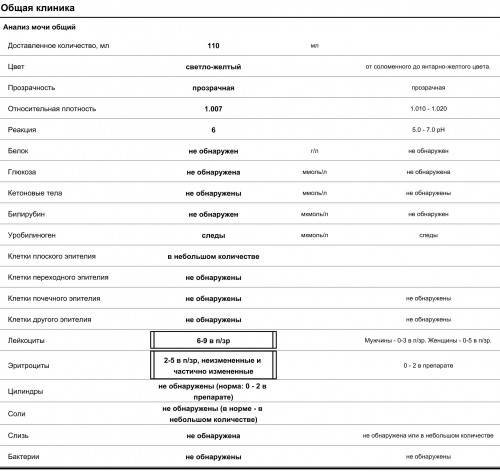
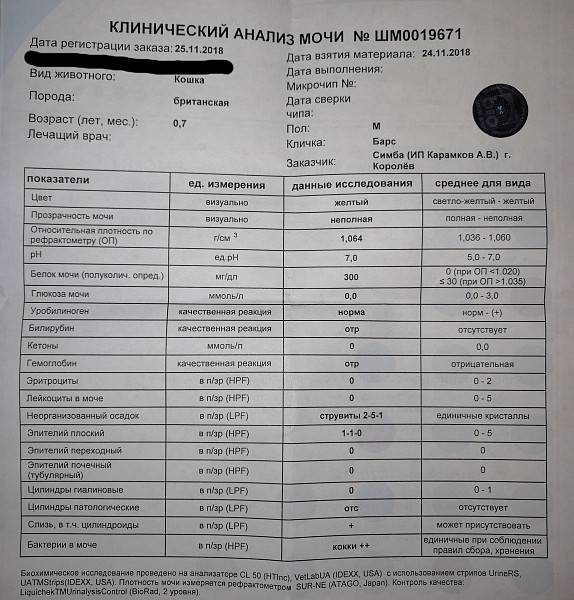
Причины
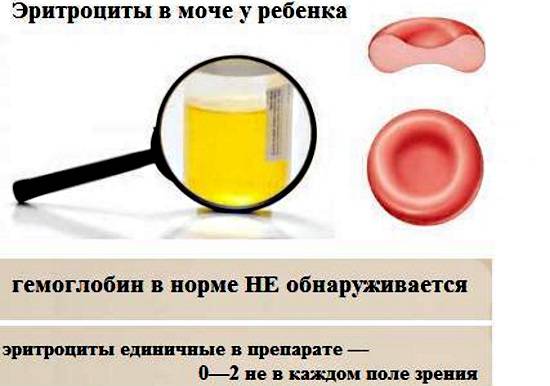
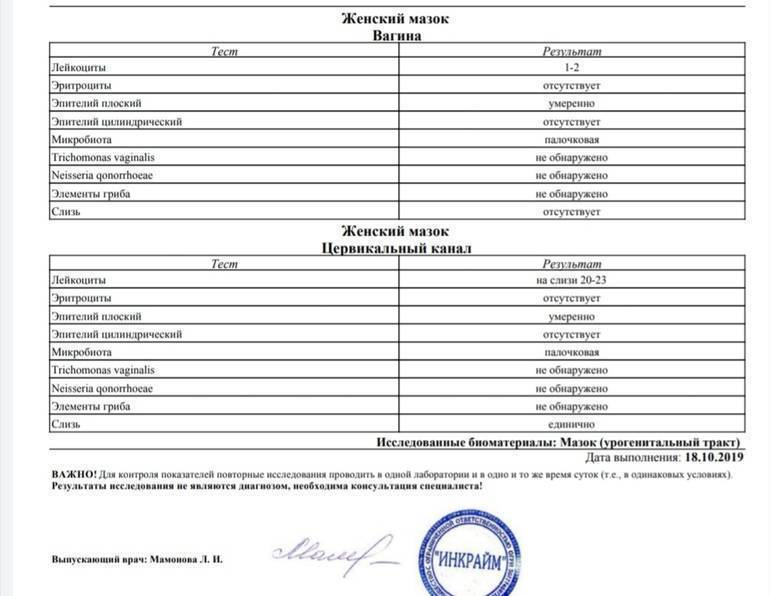
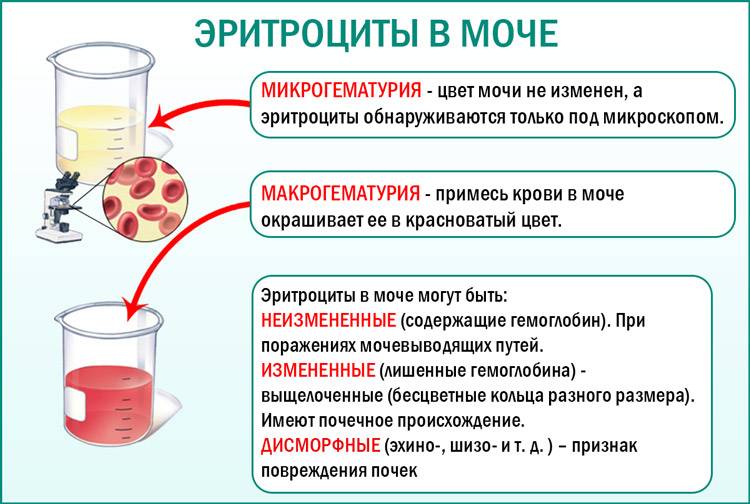
Средний показатель степени эритроцитов в моче здорового человека равен 1-2 ед. Кроме того, отсутствие эритроцитов так же считается нормой, а также не является следствием нарушений функций организма. Но что, если уровень не соответствует нормальному значению? Ниже описаны распространенные причины изменения уровня клеток.
- Следствием повышения количества могут быть болезни сердца, нарушения работы мочевыделительной системы, появления островоспалительных заболеваний, развитие болезней почек или формирование камней в мочевых путях. Также уровень может повышаться при наличии опухолей почек и мочевого пузыря, плохой свертываемости крови и ХСН.
- Можно обнаружить кровь в моче после получения сильного физического повреждения почек или мочевого пузыря; количество эритроцитов может повышаться после болезней, связанных с инфекциями, таких как оспа, малярия или лихорадка.
Отметим, что данные, приведенные выше, представлены только в информационных целях, они не заменяют медицинской диагностики, в любом случае необходимо обратиться к врачам.
Причины гематурии
Кровь может попасть в мочу на любом этапе образования и выделения мочи, поэтому гематурия может быть признаком повреждения любого органа мочевыделительной системы – почек, мочеточников, мочевого пузыря или уретры. Указанием, на каком именно участке локализуется проблема, может служить то, в какой порции мочи присутствует кровь. Если кровь обнаруживается в начале мочеиспускания (в первой порции мочи), то источник кровотечения находится, скорее всего, в уретре. Если кровь присутствует в последней порции (обнаруживается уже в конце мочеиспускания), то наиболее вероятно размещение источника кровотечения в шейке мочевого пузыря или в верхней части уретры или (у мужчин) – в предстательной железе. Если же кровь присутствует на протяжении всего акта мочеиспускания, то следует ожидать, что источник крови находится выше – в почках, мочеточниках или мочевом пузыре.
Основными причинами крови в моче являются:
- инфекционные заболевания. Воспалительные процессы приводят к нарушениям кровообращения. При воспалительных процессах в почках и других органах мочевыделительной системы незначительное количество красных кровяных телец (эритроцитов) может оказаться в моче. Как правило, в этом случае речь идёт о микрогематурии. Однако у женщин одной из самых распространённых причин крови в моче является цистит, одна из разновидностей которого – геморрагический цистит – характеризуется именно видимым присутствием крови в моче (то есть макрогематурией) ;
- травмы;
- мочекаменная болезнь. Образовавшиеся камни травмируют органы мочевыделительной системы. В некоторых случаях появление крови в моче является поводом к проведению обследования и выявлению заболевания;
- новообразования;
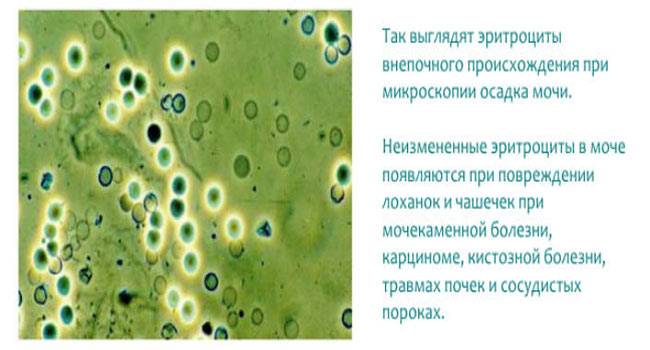
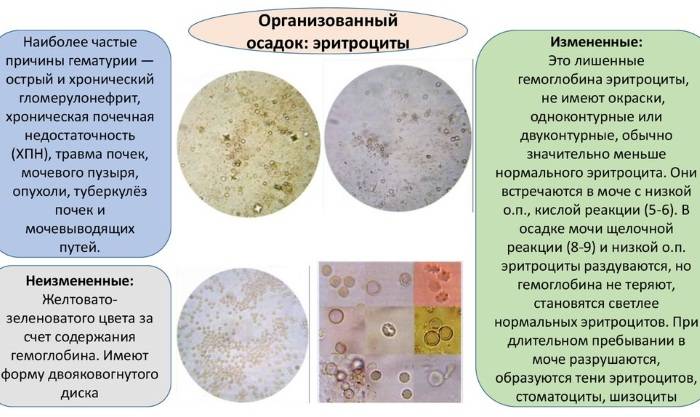
- гломерулонефрит. При этом заболевании нарушается работа почечного фильтрационного барьера. В норме он должен пропускать воду и сравнительно мелкие молекулы растворённых веществ, препятствуя попаданию в мочу кровяных телец. Гломерулонефрит приводит к тому, что в мочу попадают эритроциты. При этом микроскопия выявляет деформацию и изменение окраски эритроцитов в моче. Это позволяет установить, что причиной появления крови в моче является именно гломерулонефрит.
У беременных часто наблюдается идиопатическая гематурия (т.е. гематурия, причины которой установить не удаётся). Подобная гематурия обычно прекращается после родов.
О каком заболевании может говорить боль при мочеиспускании?
- Цистит – мочеиспускание болезненное, учащенное, так же появляются повелительные (императивные) позывы к мочеиспусканию.
- Уретрит – мочеиспускание болезненное, с резью. Так же отмечаются слизистые или гнойные выделения из наружного отверстия мочеиспускательного канала.
- Простатит – мочеиспускание учащенное, болезненное, затрудненное. Так же клиническая картина сопровождается повышением температуры тела до высоких цифр, болью внизу живота и в промежности.
- Камни уретры при прохождении через нее раздражают слизистую вызывая ярко выраженную боль с нарушением качества мочеиспускания до полного его закладывания.
Боль в спине, пояснице, почке
Каждый человек, в любом возрасте хотя бы несколько раз в жизни испытывает боль в поясничной области. Боль может быть острой или хронической, приступообразной или постоянной, односторонней или с обеих сторон. Известно более 40 причин возникновения боли в спине или пояснице. Урологические заболевания также могут вызывать боли в спине. Одним из ярких примером боли в пояснице является почечная колика. Почечная колика – самая сильная боль, которую может испытывать человек. Примером служат ощущения пациентов: «от боли хочется лезть на стену».
что делать:
Как показывает практика при появлении боли в пояснице всегда приходится исключать болезни урологических органов (почки, мочеточников и др). Но первоначально следует избавить пациента от боли. Применяют обезболивающие препараты и лекарства, снимающие мышечный спазм. После этого проводится УЗИ органов мочевой системы, но лучшие результаты показывает МСКТ (мультиспиральная компьютерная томография с контрастированием).
что может быть:
- мочекаменная болезнь часто проявляется почечной коликой, вызванной закупоркой мочеточника камнем.
- опухоль (рак) почки может манифестировать выделением крови с мочой. Закупорка сгустком крови мочеточника также может сопровождаться болью в пояснице.
- пиелонефрит (воспаление почечной ткани) сопровождается не только болью, но и повышением температуры тела.
Боль в мошонке: возможные причины
Что делать:
Боль в мошонке является одним из проявлений заболеваний мужских половых органов и даже других патологических состояний. При возникновении боли в мошонке безотлагательно необходимо обратиться к урологу и СРОЧНО сделать ультразвуковое исследование. Результаты УЗИ и визуальный осмотр помогут установить причину патологического процесса.
Что может быть:
Дифференциальный диагноз проводится между:
- травма (удар) органов мошонки. Возникает чаще всего при прямом ударе в область мошонки, при физическими упражнениях на брусьях или падении на узкую перекладину.
- варикоцеле (варикозное расширение вен лозовидного сплетения яичка и придатка яичка). Наиболее часто встречается у молодых людей и характеризуется увеличением мошонки за счет мягкотканного компонента в левой половине мошонки и появлением боли в яичке. Появление варикоцеле у мужчин старшего возраста может быть проявлением одного грозного заболевания – опухоли (рака) почки и требует немедленного урологического обследования
- гидроцеле (водянка оболочек яичка) характеризуется скоплением жидкости между оболочка яичка приводит к его сдавлению. Боль носит тянущий характер.
- орхоэпидидимит (воспаление ткани яичка или его придатка) возинкает внезапно, чаще после переохлаждения или травмы. Помимо увеличения яичка в размерах отмечается покраснение кожи мошонки, сглаживание складок, боль при прикосновении к яичку.
- перекрут яичка чаще встречается у детей и вызывает резкие боли в яичке и мошонке
- рак яичка не всегда сопровождается болью, обнаруживается каменистой плотности образованием в яичке. Заболевание чаще поражает людей молодого и среднего возраста. Своевременная диагностика и лечение опухоли яичка позволяет полностью избавится от болезни.
- простатит (воспаление предстательной железы) может приводить к развитию острого воспаления яичка (орхоэпидидимита). Возникает не только боль в мошонке, увеличение (опухание) яичка, но и нарушения мочеиспускания.