Почему храп – это плохо
Пожалуй, храп – это единственная проблема со здоровьем человека, на которую жалуется в первую очередь не сам виновник, а его близкое окружение. Со временем бытовая ситуация может обостриться, перейдя от легких «пинков в бок» по ночам и подшучиваний утром до серьезных ссор, скандалов и даже разводов. В Великобритании 10% разводов происходит из-за храпа. Там это официальная причина, по которой суд может расторгнуть брак.
Однако мало кто из людей задумывается, что храп не только проблема социальная, но и медицинская, ведущая к серьезным осложнениям в работе организма: хроническая кислородная недостаточность, нарушение сна и бодрствования, циклические колебания сердечного ритма, колебания АД, усиление влияния симпатической нервной системы (постоянный стресс для организма), развитие необратимых структурных изменений с формированием сердечно-сосудистых заболеваний, и даже развитие внезапной смерти
В настоящее время доказано, что синдром обструктивного апноэ сна (СОАС) является фактором риска артериальной гипертензии, поскольку у 50% пациентов с апноэ наблюдается повышенное артериальное давление. Отмечена и обратная зависимость – у 30% больных гипертонией наблюдается синдром обструктивного апноэ сна. Установлена четкая взаимосвязь между синдромом обструктивного апноэ сна и развитием гипертонических кризов, нарушений мозгового кровообращения, инсультов и инфарктов в ранние утренние часы. В отчете Объединенного Национального комитета США по профилактике, диагностике и лечению гипертонии синдром апноэ сна занимает первое место среди всех причин вторичной артериальной гипертензии.
Во время нормального сна происходит снижение артериального давления на 10-20% по сравнению с бодрствованием. Апноэ приводит к кислородному голоданию и частым микропробуждениям (ночной стресс). Все это повышает тонус симпатической нервной системы, иными словами, в ответ на происходящий в организме стресс происходит выброс адреналина. А адреналин в крови – это спазм сосудов и повышение артериального давления.
Помимо активации симпатической нервной системы в патогенетической цепи участвуют компенсаторные механизмы, активируемые нехваткой кислорода в организме (гипоксия) во время остановки дыхания. Дело в том, что у больных с апноэ во время остановок дыхания кислород в легкие не поступает. Увеличение артериального давления приводит к тому, что через легкие начинает проходить больший объем крови, и, соответственно, увеличиваются шансы захватить больше кислорода. Однако если пауза в дыхании затягивается, то в легких остается все меньше и меньше кислорода и организму требуется все больше и больше повышать артериальное давление. Как только, дыхание возобновляется и восстанавливается содержание кислорода в крови, происходит и снижение артериального давления. Но, в течение ночи, у больных с синдромом обструктивного апноэ сна бывает по несколько сотен остановок дыхания и так как они в большинстве случаев следуют одна за другой, то и артериальное давление не успевает возвратиться к исходному уровню. Происходит постепенное увеличение артериального давления в течение ночи, а иногда ночью или в ранние утренние часы даже развивается гипертонический криз.
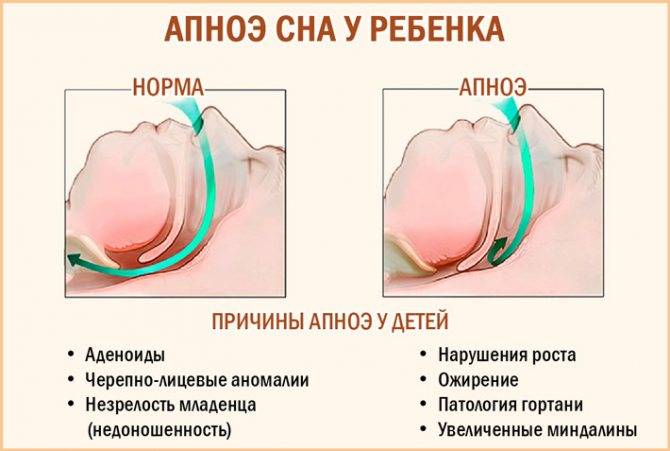
Причины апноэ
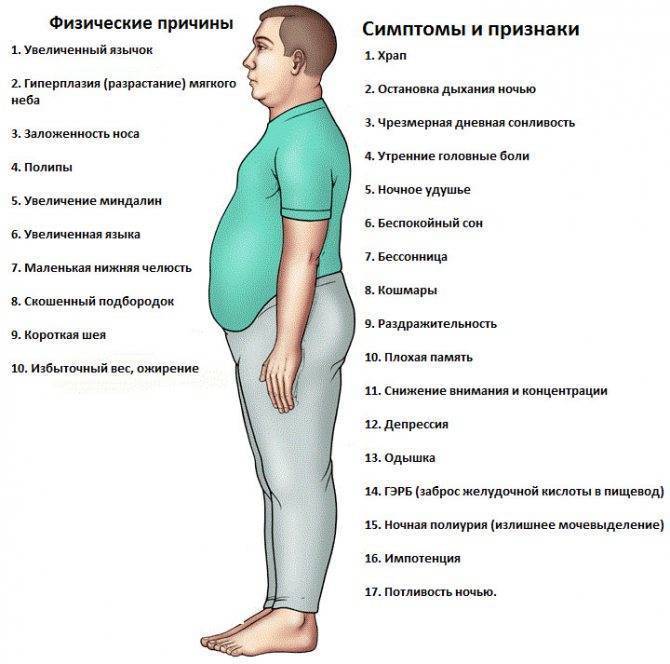
Одним из факторов риска развития заболевания является ожирение. Лишние килограммы способствуют формированию жировой ткани в области гортани, что приводит к уменьшению проходимости дыхательных путей. Усугубляют ситуацию вредные привычки, такие как курение, употребление спиртного. Гораздо реже причина кроется в генетической предрасположенности.
Развитию заболевания также способствуют особенности строения черепа в лицевой части: у некоторых людей врожденные узкие носовые проходы. Обструктивное апноэ проявляется у грудничков и недоношенных детей.
У детей апноэ чаще всего вызван ростом миндалин, развитием аллергии, заложенностью носа. Некоторые генетические заболевания, такие как синдром Дауна, также могут провоцировать сонное апноэ.
Лечение
Значительная заболеваемость и смертность, вызванные ОАС, являются несомненным показателем необходимости помощи таким пациентам. «Первая линия» лечения у детей – это хирургия, тонзиллэктомия и аденоидэктомия. В США, например, ОАС у детей является наиболее частым показанием для аденотонзиллэктомии – почти 274 000 случаев в год12. Несмотря на рекомендации ААП, многие дети не проходят тестирование перед операцией. Эффективность аденотонзиллектомии оценивается в 70-100%, однако она не может гарантировать пожизненное излечение. На результат влияет не только методика операции и возраст ребенка, но также состояние оперируемого пациента. Нельзя недооценивать периоперативные осложнения, связанные с ОАС, они могут составлять до 30%12-14. Последние литературные данные говорят о меньшей эффективности аденотонзиллэктомии, чем это считалось ранее, поскольку у некоторых пациентов продолжают отмечаться симптомы нарушения дыхания во сне и после вмешательства13. У очень маленьких детей может отмечаться послеоперационное улучшение, а затем, спустя некоторое время, в подростковом возрасте или старше, у них вновь развивается синдром ОАС. К отягощающим факторам риска относятся краниофациальные аномалии, такие как микрогнатия или ретрогнатия, гипотония и ожирение.
Имеются другие хирургические способы для лечения ОАС (коррекция нижней челюсти и операции на мягком небе), однако невозможно выдать общие рекомендации, лечение должно быть строго индивидуальным. В последнее время набирает популярность использование ротовых устройств для смещения вперед нижней челюсти, они используются у взрослых. Пока нет достаточных данных, чтобы рекомендовать их применение у детей. Фармакологические препараты не использовались систематически, и на сегодняшний день нет данных, позволяющих рекомендовать их12. Использование интраназальных и системных стероидов требует дальнейших исследований. Дополнительная кислородная терапия применялась как временная мера, которая уменьшала гипоксемию и нарушения сна у небольшого процента детей
У ряда детей при этом развивалась гиповентиляция, поэтому к данному способу необходимо подходить очень осторожно. Поскольку аденотонзиллэктомия может дать результата у всех детей, применение положительного воздушного давления в форме CPAP становится все более эффективным способом лечения остаточного и продолжающегося ОАС
Больше всего CPAP терапия показана детям с краниофациальными аномалиями и ожирением. После появления метода в 1980, он претерпел существенные улучшения. Маски (носовые или лицевые) могут быть адаптированы к различным особенностям лица, больше появилось принадлежностей для детей. Некоторые группы исследователей описывают успешное применение CPAP терапии во всех возрастных группах, включая детей с задержкой развития 17,18.
Диагноз ОАС
Американская Академия Педиатрии (ААП) разработала клинические и практические рекомендации по диагностике и лечению ОАС в 2000г13. Рекомендации сопровождаются глубоким, всесторонним обзором литературы14. ААП рекомендует проводить скрининг на ОАС у всех детей с храпом. Несмотря на эти рекомендации, не все педиатры проводят такой скрининг. Просто клиническое обследование недостаточно для выявления ОАС, поскольку полученные данные от родителей могут варьировать и зависят от множества факторов, включая тревогу в семье, степень нарушения сна у членов семьи, частоту ночных пробуждений от ОАС, влияние на дневную работоспособность членов семьи. Сторонние наблюдатели часто не могут клинически различить детей, которые просто храпят, от тех, у которых имеется ОАС. Результаты обследование ребенка в дневное время может полностью укладываться в норму, несмотря на значительную обструкцию верхних дыхательных путей по ночам, что затрудняет диагностику. Все современные способы детекции обструкции верхних дыхательных путей методом визуализации (боковой рентген-снимок и МРТ) не являются динамическими, и не могут достоверно идентифицировать обструкцию. Ночная полисомнография (ПСГ)15 считается методом выбора для выявления детей с ОАС. Если имеется подозрение на ОАС, в случае отсутствия специализированной детской лаборатории можно обратиться во взрослый центр. Тем не менее, взрослые диагностические критерии не могут использоваться при интерпретации результатов. Недавно были опубликованы новые нормативные значения для детской ПСГ. Отсутствие возможностей для обследования детей и недостатки стандартизации при анализе и интерпретации данных затрудняют эффективное лечение детей, определение необходимости и прогноза того иного способа лечения. Следует отметить также, что ряд исследовательских групп разработали упрощенные методы тестирования ОАС для задач скрининга. Портативные и упрощенные приборы включают пульс-оксиметрию, короткую дневную полисомнографию, и могут быть полезны в идентификации ОАС, однако они не позволяют в полной мере оценить заболевание в целом14,16.
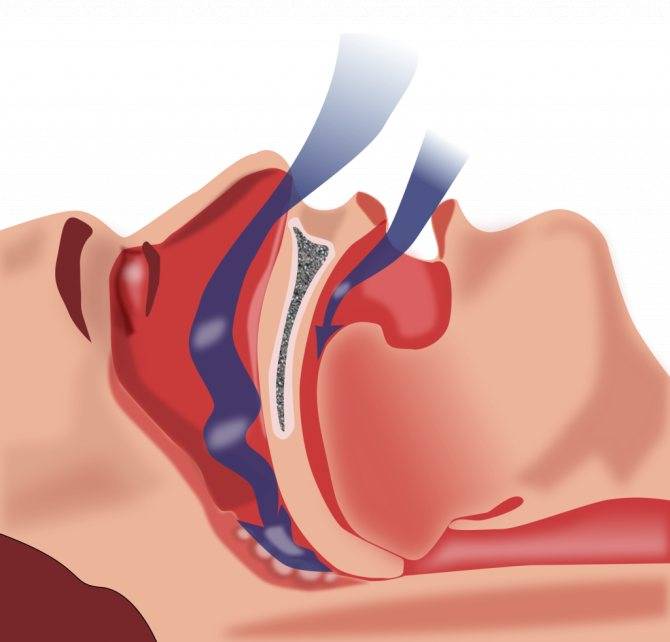
Механизм развития обструктивного апноэ
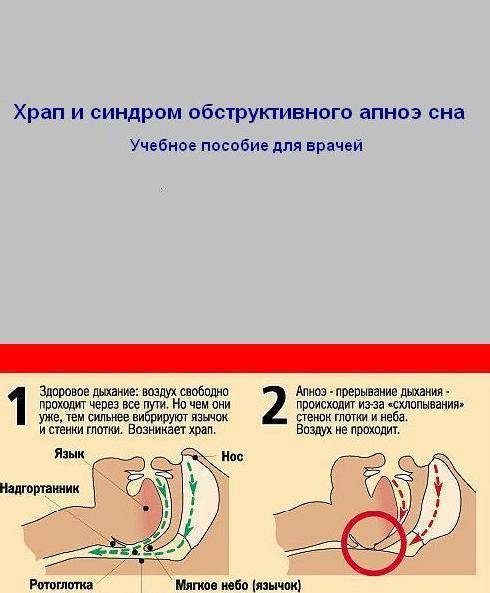
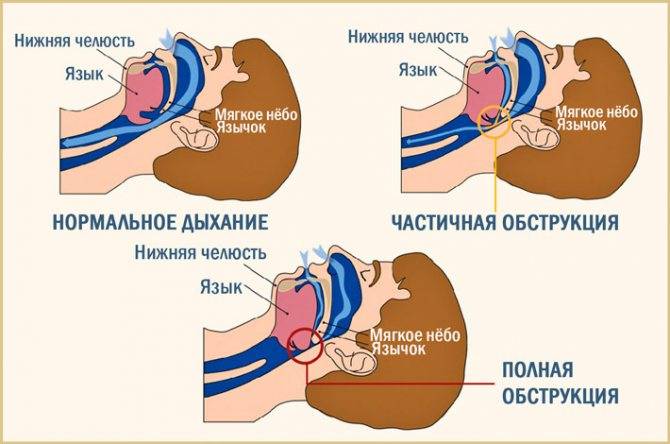
Во время сна происходит снижение тонуса мускулатуры и мягких тканей носоглотки, глотки, гортани, языка. И если есть анатомические предпосылки: короткая шея, стоматологические особенности расположения и размера нижней челюсти (ее западение), гипертрофия малого язычка, мягкого неба, корня языка, миндалин или избыточный вес (который способствует значительному сужению просвета верхних дыхательных путей из-за ожирения), а также наличие неврологической и эндокринной патологии, то при погружении в фазу глубокого сна мягкие ткани спадаются и воздушный поток полностью прекращается или значительно сокращается. Во время этой дыхательной паузы значительно снижается концентрация кислорода в крови, что является причиной поступления сигнала «бедствия» в головной мозг, провоцирующего двигательное возбуждение и пробуждение до фазы поверхностного сна, человек в это время вздрагивает, резко и громко всхрапывает и дыхание восстанавливается. Но стоит человеку начать вновь погружаться в фазу глубокого сна и история повторяется.
Таким образом, человек не только испытывает постоянный недостаток кислорода, но и лишается полноценного сна: сон становится фрагментарным и неэффективным, не приносит отдыха и восстановления.
Уровень обструкции – ротоглотка
Причины обструкции на уровне ротоглотки – гипертрофия нёбных миндалин, гипертрофия и опущение нёбной занавески, гипертрофия язычка. На этом уровне ярко проявляется связь храпа и апноэ с ожирением. Такое частое заболевание, как хронический тонзиллит, служит провоцирующим фактором храпа. За счёт длительно текущего воспаления усиливается отёчность нёбных дужек, нёбных миндалин и гипертрофия боковых валиков глотки. Хирургическое лечение: при гипертрофии нёбных миндалин показана тонзиллэктомия или тонзиллотомия; при гипертрофии и опущении нёбной занавески – палатопластика, операция, направленная на уменьшение размеров нёбной занавески и укрепления её, очень часто она сочетается с резекцией язычка (увулотомией) и тогда называется увулопалатопластика.
Есть много вариантов увулопалатопластики, как чисто хирургической, так и с применением лазера или электроинструментов. Альтернативой увулопалатопластике служит имплантация мягкого нёба системой Pillar. Суть метода состоит в следующем: в толщу нёбной занавески устанавливают 3 полимерных импланта длиной около 2 см, они сами создают плотный каркас нёбной занавески, чем уменьшают её колебания, а с течением времени вокруг них нарастает соединительная ткань, ещё более укрепляющая нёбную занавеску. Плюсом данного вмешательства является малая травматичность и скорость проведения.
1.Что такое апноэ сна, его виды и последствия
Апноэ сна – это серьезное заболевание; расстройство сна, при котором во время сна дыхание человека прерывается. При этом дыхание может останавливаться неоднократно, в некоторых случаях даже сотни раз. А это означает, что мозг и все остальные органы и части тела не получают необходимее количество кислорода.
Последствия апноэ сна.
Если апноэ сна вовремя не диагностировать и не начать лечение, болезнь может привести к прогрессированию целого ряда проблем со здоровьем, в том числе:
- Повышенное артериальное давление;
- Сердечная недостаточность, нерегулярное сердцебиение, сердечный приступ;
- Диабет;
- Депрессия.
Кроме того, апноэ сна может стать причиной снижения общей работоспособности, способности к концентрации внимания, что негативно сказывается на повседневной деятельности.
Виды апноэ сна.
Различают два основных типа апноэ сна:
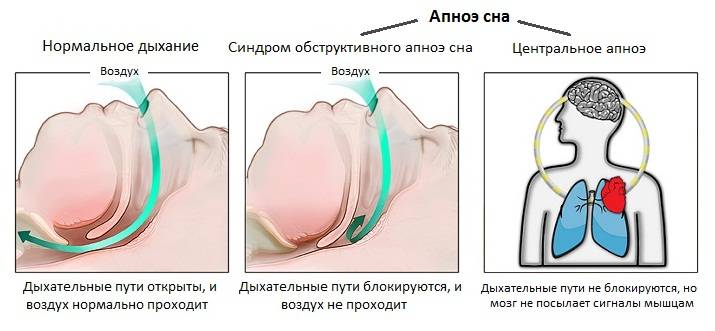
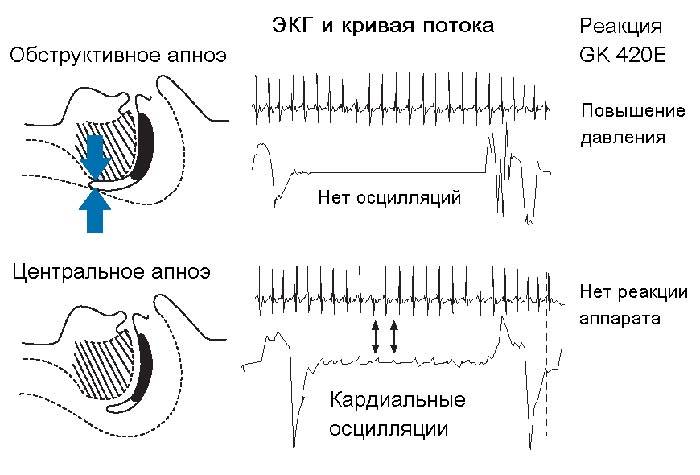
- Обструктивное апноэ сна, наиболее распространенная форма болезни. Чаще всего такой тип апноэ сна вызывается блокированием дыхательных путей из-за расслабления мягких тканей в задней части горла.
- Центральное апноэ сна, в отличие от обструктивного апноэ сна, не сопровождается блокировкой дыхательных путей. Остановка дыхания происходит из-за нестабильности в участках мозга, отвечающих за дыхательную функцию. Мозг при этом не может дать мышцам сигнал дышать.
Заболеть апноэ сна можно в любом возрасте, даже в детстве. Но есть несколько факторов риска, наличие которых повышает вероятность возникновения проблем с дыханием во время сна:
- Мужской пол;
- Избыточный вес;
- Возраст старше 40 лет;
- Большой диаметр шеи;
- Большие миндалины, язык или, наоборот, небольшая челюстная кость;
- Наследственность заболевания;
- Желудочно-пищеводный рефлюкс, или ГЭРБ;
- Затрудненное носовое дыхание из-за искривления носовой перегородки, аллергии, насморка.
Диагностика апноэ недоношенных
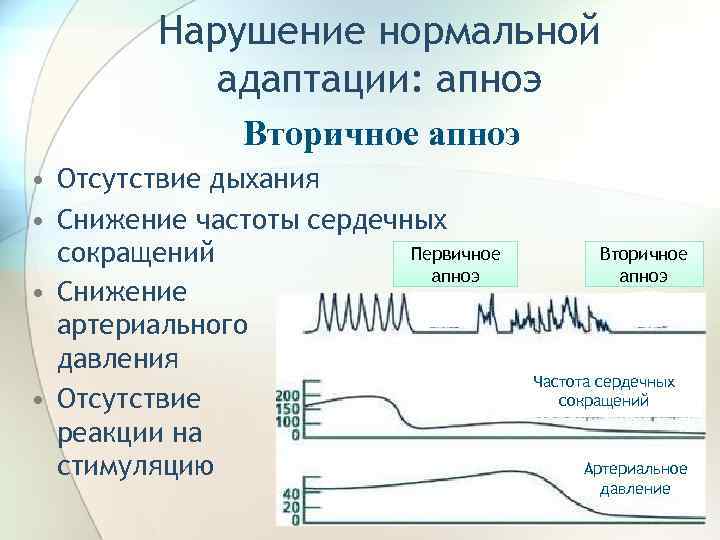
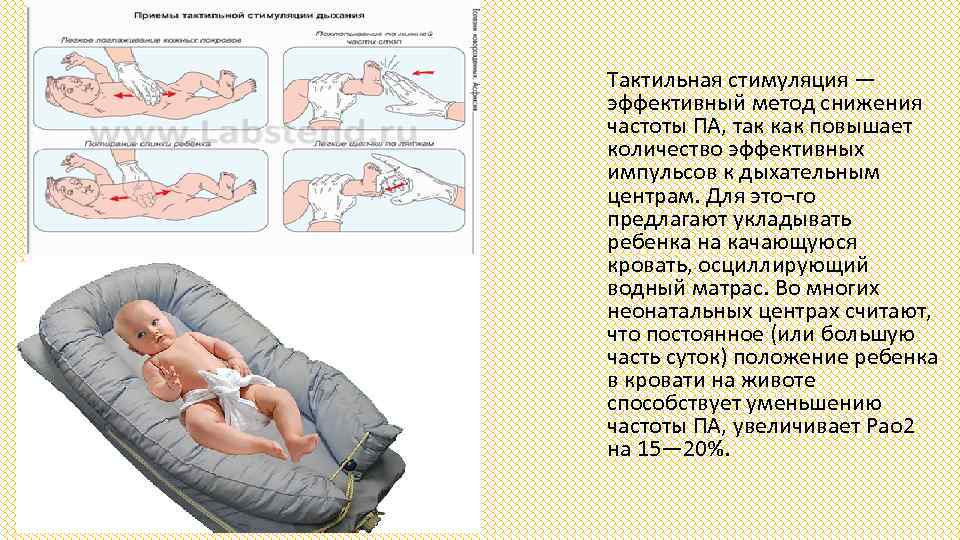
Сам по себе диагноз апноэ ставится случайно на основании наблюдения за ребенком, однако у детей из группы высокого риска используют монитор апноэ, который подключают на 5-7 дней. Типичные мониторы имеют ленту вокруг грудной клетки для определения ее движений и пульсоксиметр для определения ЧСС и сатурации О2; носовое дыхание также следует мониторировать, если подозревают обструктивное апноэ. Апноэ недоношенных – это диагноз исключения. Другие причины апноэ у новорожденных включают гипогликемию, гипокальциемию, сепсис, внутричерепное кровоизлияние и гастроэзофагеальный рефлюкс; эти причины выявляют при соответствующем обследовании.
Дети из группы высокого риска, у которых нет апноэ и которые уже готовы к выписке, могут продолжать мониторинг дома. Родителей следует обучить, как размещать пояс и провода; как интерпретировать значимость тревожных сигналов, оценивая цвет кожи ребенка и его дыхание; как помочь ребенку при необходимости. Их также следует проинструктировать, как вести дневник тревожных сигналов и как связаться с медицинскими работниками, если возникнут вопросы или у ребенка будут отмечены эпизоды апноэ. Многие мониторы сохраняют информацию, позволяя медицинским работникам оценить тип и частоту эпизодов, сравнить их с теми, о которых рассказали и записали в дневник родители, и определить, нужно ли другое лечение, или можно снять монитор.
Недостатки позиционной терапии
Позиционная терапия – это то, с чем теоретически можно поэкспериментировать самостоятельно, даже не обращаясь к врачу. Однако без специального сомнологического обследования и консультации у специалиста вы так и не узнаете, насколько вам показаны и в какой степени эффективны были принятые вами меры. Даже если вы станете храпеть меньше, это не значит, что вы в достаточной мере защитили себя от эпизодов апноэ и кислородного голодания. Подобное лечение в первую очередь показано пациентам с позиционным храпом и апноэ сна умеренной степени. При тяжелой форма синдрома обструктивного апноэ сна позиционная зависимость обычно отсутствует и такое лечение по определению неэффективно. А установить все эти нюансы сможет только врач после проведения диагностического исследования.
К тому же, как любая лечебная методика, позиционная терапия имеет и свои «минусы». Рассмотрим основные из них на примере устройств, которые позволяют исключить периоды сна на спине.
Во-первых, теннисные мячики, рюкзаки и валики для спины на время сна не подходят людям с больным позвоночником. Ведь в положении лежа на боку межпозвоночные диски испытывают большую нагрузку, чем в позе на спине. Особенно, если больной спит на обычном, а не на ортопедическом матрасе, поддерживающем естественную кривизну позвоночника. А попытки перевернуться на спину, когда там закреплена дополнительная механическая конструкция, могут еще больше усугубить имеющиеся проблемы.
Во-вторых, неприятные ощущения при попытке перевернуться на спину нередко становятся причиной пробуждения. В свою очередь, регулярно нарушающийся сон – далеко не лучшая альтернатива храпу.
В-третьих, нельзя не упомянуть дискомфорт при попытке повернуться с боку на бок. Обычно это происходит посредством переката через спину. Но если на спине закреплен специальный рюкзак, валик или вшитый мячик, человек вынужден ворочаться через живот. Это неестественно и требует периода привыкания и также может нарушать сон.
В-четвертых, даже наиболее современные портативные приспособления, действие которых основано на позиционной вибрации, хоть и переносятся лучше, но и они нередко становятся причиной неудовлетворительного мна.
И наконец, еще раз подчеркнем, что позиционная терапия эффективна, только если храп действительно возникает только или преимущественно в положении лежа на спине. Как правило, такое лечение рекомендуют при неосложненном позиционном храпе или легкой степени обструктивного апноэ, тогда как пациентам со средне-тяжелым и тяжелым апноэ сна приходится прибегнуть к другим методам.
Если позиционная терапия не работает, значит, храп вызван не тем или не только тем, что вы спите на спине. В этом случае стоит попробовать другие варианты терапии. Для пациентов с достаточно тяжелыми формами сонного апноэ это лечение с помощью СИПАП-аппарата – устройства, которое подает в дыхательные пути воздух под положительным давлением, что препятствует спадению мягких структур глотки и их вибрации. Выбрать нужную именно вам модель такого устройства, а также подобрать правильный терапевтический режим опять же поможет специалист-сомнолог после предварительного обследования пациента.
Из всего сказанного можно сделать вывод, что чем бы ни был вызван храп, борьбу с ним нужно начинать с визита к профильному врачу. Это уменьшит риски, которым подвергается ваш организм, сократи время лечения и даст уверенность в правильности и эффективности выбранных мер.
Основные признаки обструктивного апноэ:
громкий храп и периодические остановки дыхания во сне, чаще всего это сочетается с избыточной массой тела;
неспокойный, с частыми пробуждениями сон;
ощущение разбитости, усталости утром, частые головные боли после пробуждения
в течение дня отмечается мучительная сонливость, рассеянность, раздражительность;
артериальная гипертония, особенно в ночные и утренние часы.
Первоначально артериальная гипертензия у пациента с обструктивным апноэ отмечается только в ночное и утреннее время, но при отсутствии лечения может распространиться и на период бодрствования. Таким образом, если человек громко храпит, а потом утром или даже посередине ночи просыпается с высоким артериальным давлением, а назначаемые врачами таблетки помогают плохо, то следует задуматься – а не является ли виной всему этому обструктивное апноэ сна.
Именно в таких случаях вопрос, как лечить храп и апноэ, наиболее актуален. Нередко только правильное и эффективное лечение апноэ сна у врача позволит вам привести свое артериальное давление к норме и избежать как самой гипертонии, так и ее грозных осложнений.
Эпилепсии во сне, похожие на нарушения сна
Какие формы эпилепсии часто пропускают, а лечение проводят как неэпилептические нарушения во сне:
- Симптоматическая фокальная височная эпилепсия, сложные фокальные приступы со сложной симптоматикой.
- Симптоматическая фокальная лобная эпилепсия, сложные фокальные приступы.
- Аутосомно-доминантную ночную лобную эпилепсию.
Клинические проявления при этих фокальных эпилепсиях схожи с нарушением сна неэпилептического генеза. Но ещё и в диагностике возникает сложность: при проведении ЭЭГ, в том числе ЭЭГ сна с депривацией сна, далеко не всегда можно выявить наличие эпиактивности. Данные МРТ головного мозга тоже не всегда могут выявить морфологический дефект.
Для точной диагностики эпилепсии во сне следует:
- тщательно собирать анамнез,
- изучить жалобы с подробным описанием приступов,
- настоятельно рекомендовать пациентам сделать видеозапись приступов во сне и продемонстрировать на приёме врача,
- проведение неврологического осмотра;
- ЭЭГ с депривацией сна с записью сна, при возможности и необходимости запись видео ЭЭГ мониторинга;
- МРТ головного мозга;
- индивидуально, по показаниям проводить другие диагностические методы (биохимический анализ, консультация отоларинтолога, генетика и прочие).
В сложных случаях назначаем пробное лечение противоэпилептическими препаратами и оцениваем эффект от терапии.
А иногда, когда есть явные сомнения в правильности диагноза эпилепсия, в условиях стационара следует отменить ранее назначенные противосудорожные; и сделать заключение по эффекту от отмены.
Итак, из всего разнообразия и сложности темы ночной эпилепсии отметим, что около трети пациентов с эпилепсией имеют приступы во сне; ночные приступы могут быть проявлениями разных форм эпилепсии, чаще идиопатической генерализованной у детей или фокальных (височных и лобных) эпилепсий; ночные приступы могут быть как проявлением эпилепсии, так и нарушением сна неэпилептического генеза.
Из статьи мы узнали: что такое ночная эпилепсия или эпилепсия во сне, какие бывают приступы эпилепсии во сне, причины эпилепсии во сне, об эпилепсии во сне у детей, какие приступы во сне не являются эпилепсией, об отличиях эпилепсии во сне от нарушений сна, о нарушениях сна при эпилепсии, о парасомнии.
Диагностика синдрома ночного апноэ в клинике «Эхинацея»
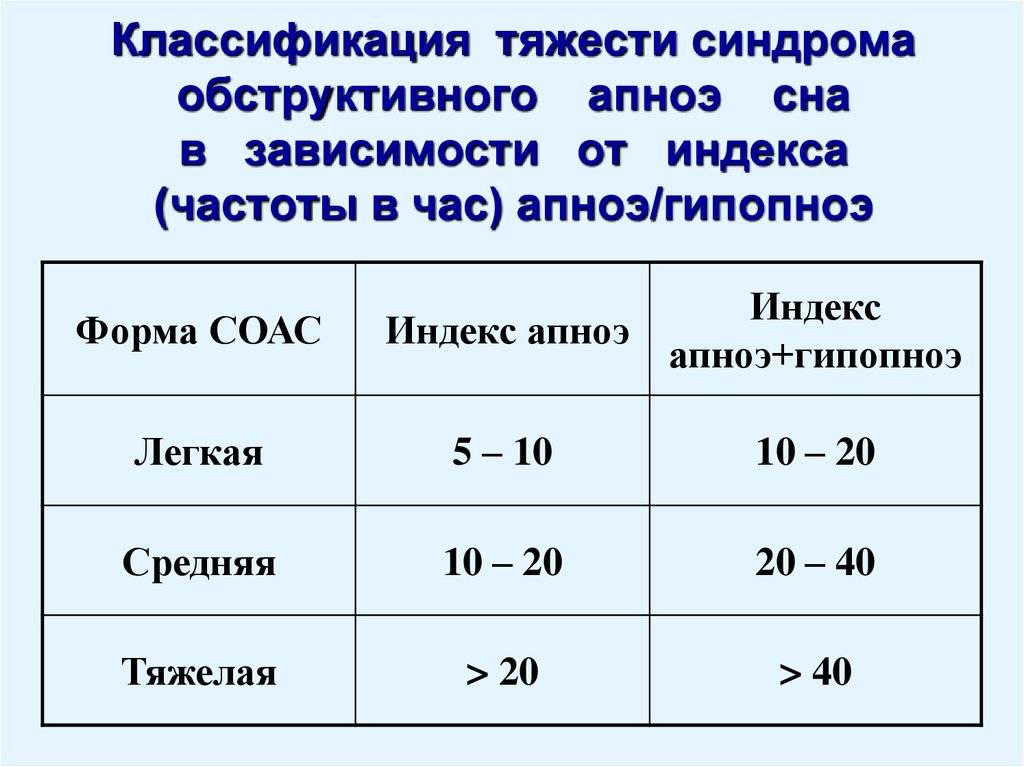
Врач сомнолог может диагностировать синдром обструктивного апноэ сна, определить степень тяжести (на основании количества и продолжительности остановок дыхания в час) и рекомендовать подходящее лечение.
Мы рекомендуем провести ночное полисомнографическое исследование. При полисомнографическом исследовании в разных сочетаниях регистрируются следующие параметры в течение всего времени сна:
- Электроэнцефалограмма,
- Электроокулограмма (ЭОГ),
- Электромиограмма с подбородочных мышц,
- Рото-носовой воздушный поток,
- Дыхательные движения грудной клетки и брюшной стенки,
- Положение тела исследуемого,
- Насыщение крови кислородом (SpO2),
- электрокардиография (ЭКГ),
- Миограмма с передних большеберцовых мышц,
- Наличие и продолжительность периодов храпа с помощью вибро-датчиков.
Мы отдаём предпочтение проведению ночной полисомнографии в домашних условиях т.к. нам важны показатели во время нормального и комфортного для Вас сна.
Профилактика сомнамбулизма
Как известно, любое заболевание лучше предупредить, чем потом лечить. Снохождение у детей – тоже не исключение. Профилактические меры, ежедневное выполнение которых направлено на предотвращение лунатизма либо снижения частоты эпизодов до минимума:
- Соблюдение режима дня. Отход ко сну нужно выработать только в определенное время, независимо от дня недели или праздников.
- В спальне не должно быть никаких внешних раздражителей – телевизор, компьютер, яркий свет и т.п.
- Температура воздуха допускается в пределах +20 ºС, именно она считается самой комфортной для здорового сна.
- Питание должно быть полноценным и соответствовать возрасту ребенка. Последний прием пищи желательно произвести не позже, чем за два часа до сна, с питьем тоже не стоит усердствовать. Сладкие, газированные напитки, чай, кофе, шоколад запрещается употреблять в вечернее время.
- Для ускорения засыпания можно использовать негромкую спокойную музыку, спеть колыбельную или почитать книгу. Успокоительный эффект дает обсуждение с ребенком событий прошедшего дня.
- Наладить взаимоотношения всех членов семьи. Ребенок подсознательно чувствует негативную психологическую обстановку и переживает по этому поводу.
Могут также помочь умеренные физические нагрузки. Регулярные занятия спортом, плюс прогулки на свежем воздухе, а потом прохладный душ – залог крепкого и здорового сна. При этом если малыш спит днем, то придется от этого отказаться.
Для лучшего засыпания можно использовать аромосвечи и эфирные масла. Хороший эффект дают ромашка, лаванда, шалфей, мирра, мелисса.
Из, так называемых, народных советов, самым распространенным способом профилактики снохождения считается: помимо всего вышесказанного, нужно каждую ночь стелить перед кроватью мокрое полотенце. Вставая с постели, ребенок соприкоснется с холодной и мокрой поверхностью и проснется. Рассуждая логически, это должно работать, но научно эффективность такого метода не доказана.
2.Симптомы болезни
Симпотмы апноэ сна условно можно разделить на две группы – те, которые Вы можете заметить сами, и те, которые могут обнаружить Ваши близкие, когда Вы спите.
Какие признаки апноэ сна можно заметить самостоятельно?
- Чрезмерная дневная сонливость;
- Пробуждение с чувством усталости и недосыпа;
- Проблемы с памятью и концентрацией внимания;
- Головные боли утром или по ночам;
- Изжога или кислый вкус во рту по ночам;
- Отеки ног;
- Потливость и боли в груди в время сна;
- Ночные пробуждения для похода в туалет.
Ваши близкие могут заметить следующие симптомы апноэ сна:
- Отсутствие дыхания во сне, которое может повторяться и 5, и более чем 50 раз в течение часа. Частота остановок дыхания свидетельствует о степени тяжести заболевания;
- Громкий храп. Почти все люди с апноэ сна храпят во сне. Но сам по себе храп во сне не обязательно свидетельствует о том, что у Вас апноэ сна.
- Беспокойство во время сна, человек часто ворочается;
- Удушье, нехватка дыхания в сне (человек как будто задыхается).
Механизм появления храпа:
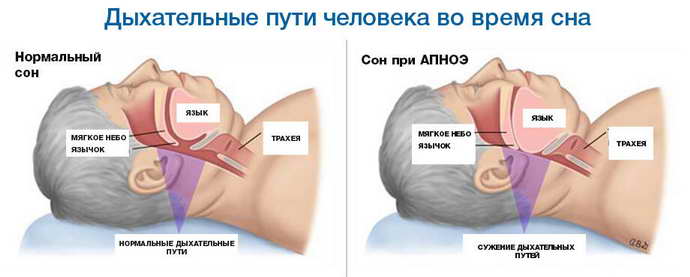
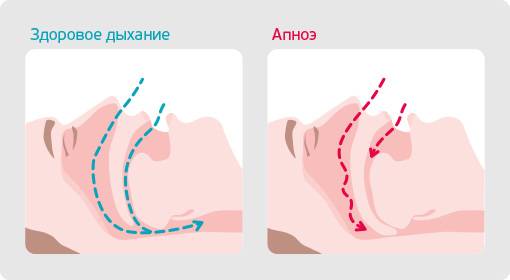
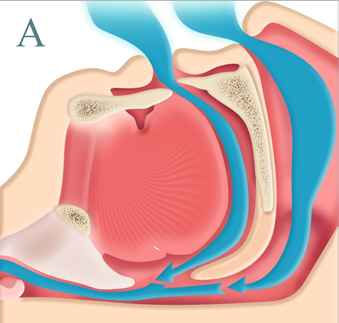
Когда человек бодрствует, мышцы его глотки, мягкого нёба и языка находятся в тонусе. Благодаря этому просвет верхних дыхательных путей сохраняется свободным, а дыхание – легким и бесшумным. Но после засыпания мускулатура расслабляется, из-за чего происходит некоторое сужение просвета глотки и увеличение подвижности глоточных структур. У здоровых это не приводит к каким-либо объективным изменениям, но у некоторых людей при расслаблении мышц во сне частично нарушается прохождение воздуха по верхним дыхательным путям. Наиболее подвижные структуры глотки (мягкое небо и небный язычок) начинают вибрировать под током воздуха. Эти колебания и рождают звук храпа.
Нормальное дыхание во сне (А) Храп (Б)

Как меняется сон при апноэ?
Если человек страдает синдромом ночного апноэ, его сон заметно меняется, утрачивает четкую структуру и становится рваным, поверхностным, беспокойным. Почему так происходит? Во сне мышечный тонус снижается. Это касается и мышц, отвечающих за проходимость верхних дыхательных путей. В результате расслабившиеся стенки глотки сильно колеблются в потоке проходящего через верхние дыхательные пути воздуха (примерно так же, как колышется флаг от порывов ветра), временами полностью смыкаясь и перекрывая доступ воздуха к легким.
Чтобы не задохнуться во сне от снижения поступления кислорода, в мозгу включает защитный механизм – микропробуждение. То есть мозг «просыпается» на несколько секунд, хотя сам человек может этого не осознавать и утром не вспомнить. Но в этот момент тонус мышц увеличивается, глотка открывается и дыхание восстанавливается. Затем человек опять засыпает. Но стоит ему уснуть, как мышцы вновь расслабляются и цикл «засыпание – кислородное голодание – микропробуждение – восстановление дыхания – засыпание» повторяется снова и снова.
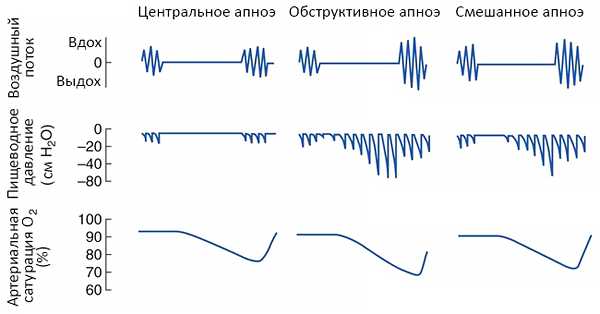
Виды апноэ
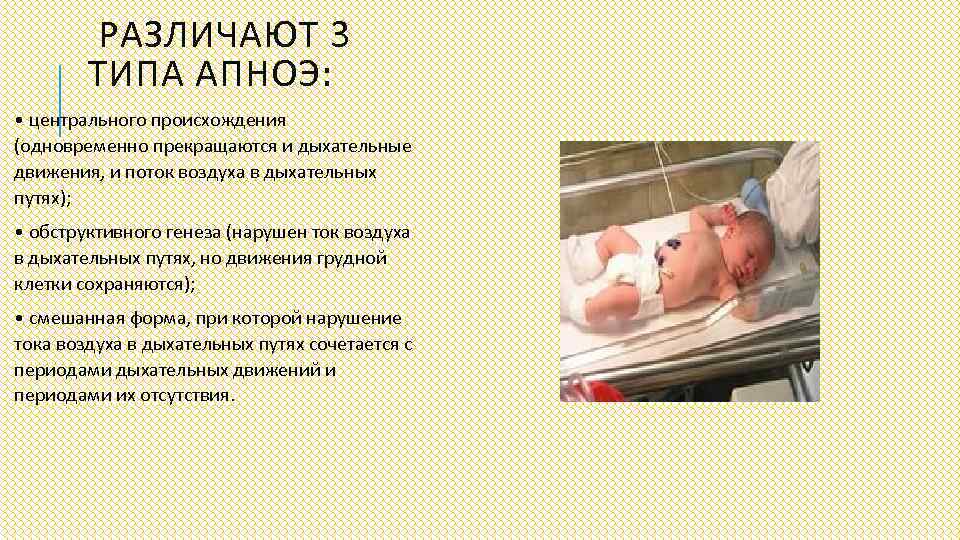
Классифицируют три вида заболевания:
- центральное;
- обструктивное;
- смешанное.
Они отличаются причинами развития и симптоматикой.
Центральное
Когда человек спит, диафрагмальный нерв и непосредственно сама диафрагма приостанавливают работу. Вызвано это дыхательной недостаточностью, которую провоцирует нарушение функций головного мозга. Он не отправляет сигналы мышцам, поэтому человек не пытается дышать. Главной опасностью такого заболевания является риск полной остановки дыхания. В медицине центральное апноэ связывают с нарушениями головного мозга в нижней стволовой части.
Обструктивное
Задержку дыхания вызывает непроходимость верхних дыхательных каналов. Во время сна происходит многократное пробуждение, человек жалуется на усталость, головные боли. Обструктивное апноэ часто сопровождается гипертензией и половой слабостью. Уровень проходимости дыхательных путей напрямую связан с тонусом мышц гортани и размеров дыхательного отдела.
Смешанное
Комплексная форма апноэ (смешанная) предполагает наличие у пациента центрального и обструктивного расстройства. Временная остановка сна сопровождается падением уровня кислорода, что способствует развитию респираторной гипоксемии. При этом у больного происходят перепады давления, сбои сердечного ритма. Такое состояние может вызывать тяжелые последствия.
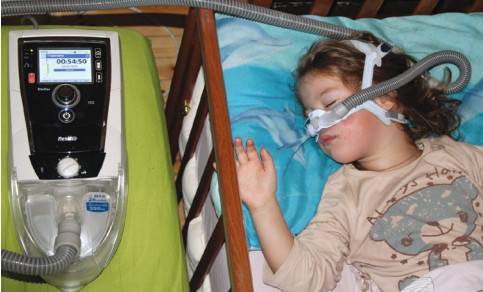
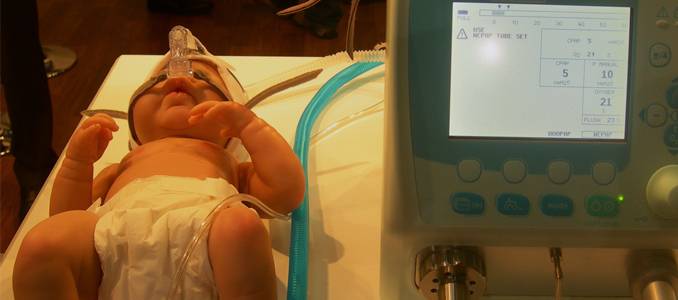
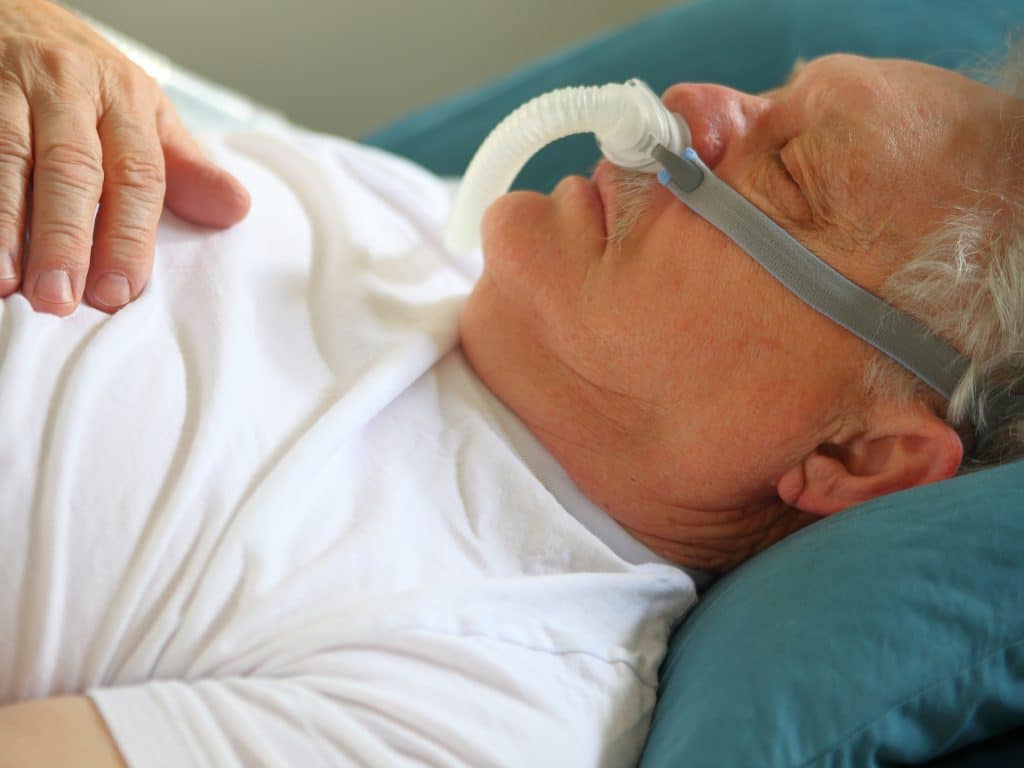
CPAP-терапия
Метод эффективен для лечения ночного апноэ. Человек, страдающий апноэ, надевает специальное оборудование – маску, закрывающую рот либо одновременно нос и рот. Прибор обеспечивает постоянный приток воздуха под давлением. Это препятствует опусканию мягких тканей и предотвращает остановку дыхания. Некоторые устройства оснащены увлажнителями воздуха, работают тихо и не мешают спокойному сну.
Применение аппарата помогает снизить риск инфаркта на 20%, инсульта – на 40%. При этом использование аппарата может провоцировать:
- появление насморка;
- заложенность носа;
- затруднение дыхания через нос;
- вздутие живота и боли в желудке;
- головную боль.
При появлении подобных проявлений следует сообщить лечащему врачу.