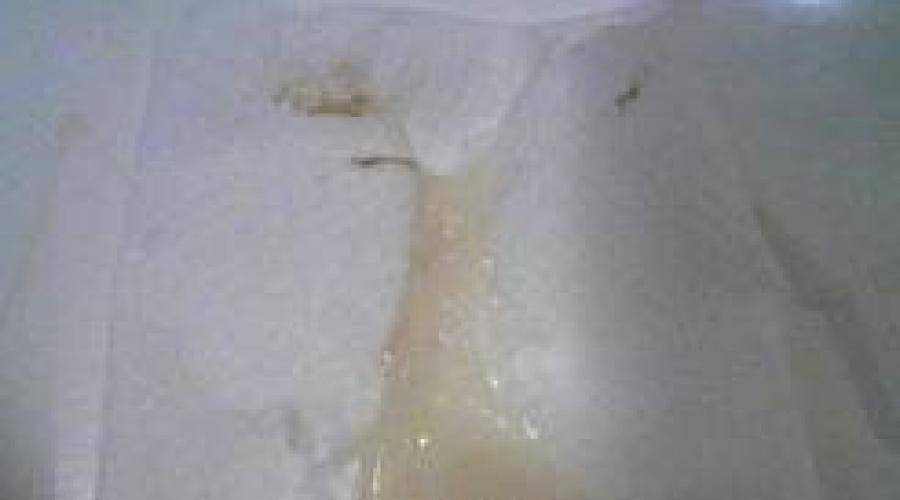
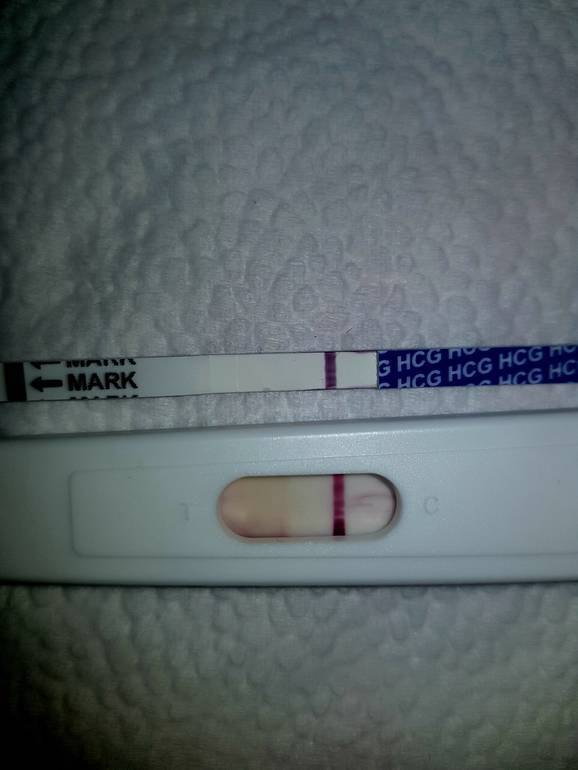
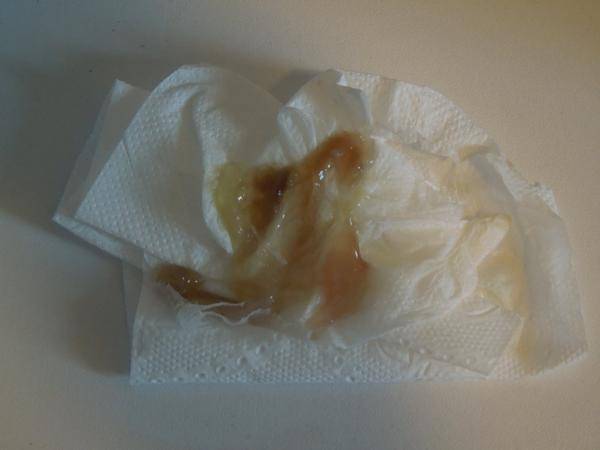
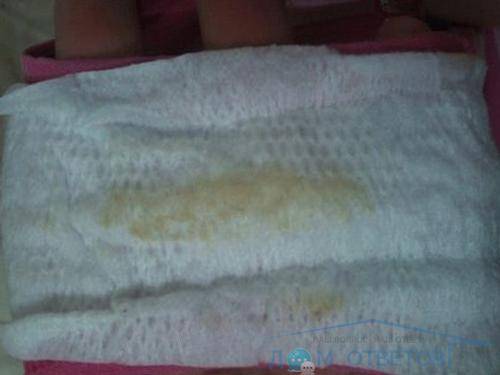
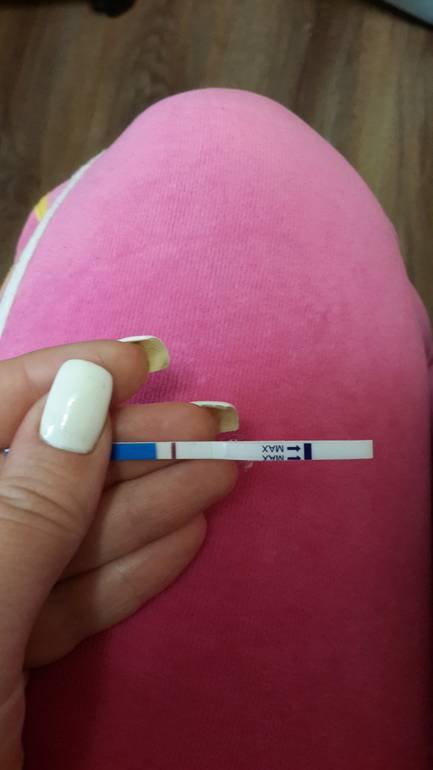
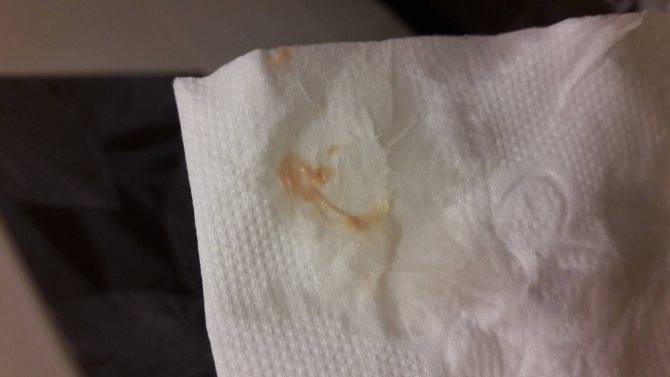
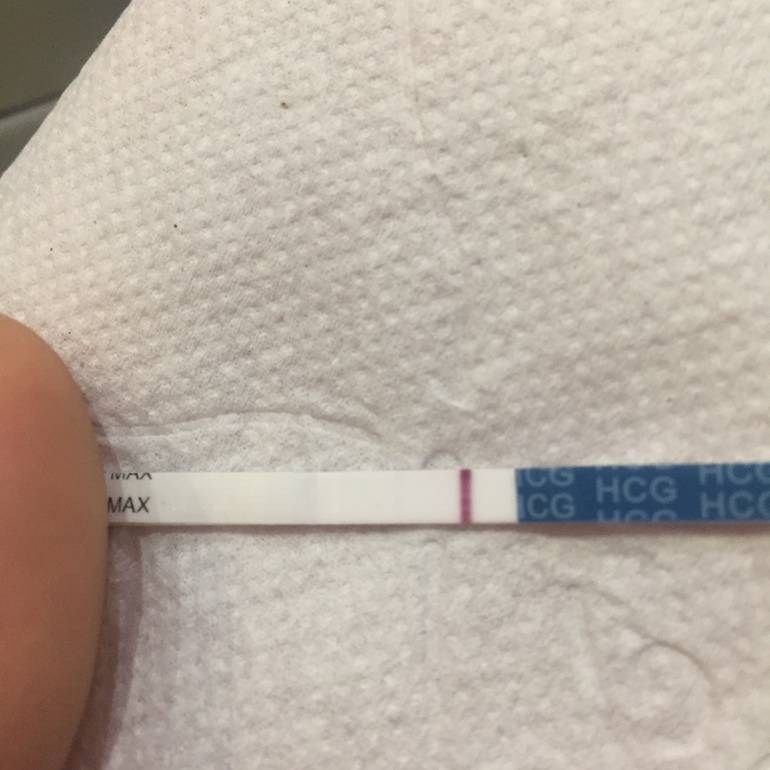
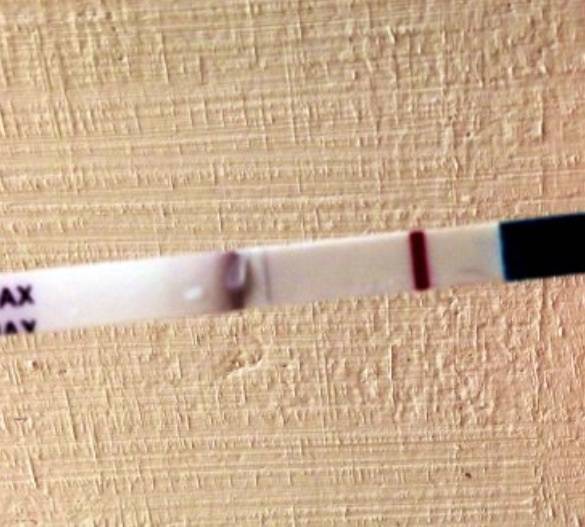
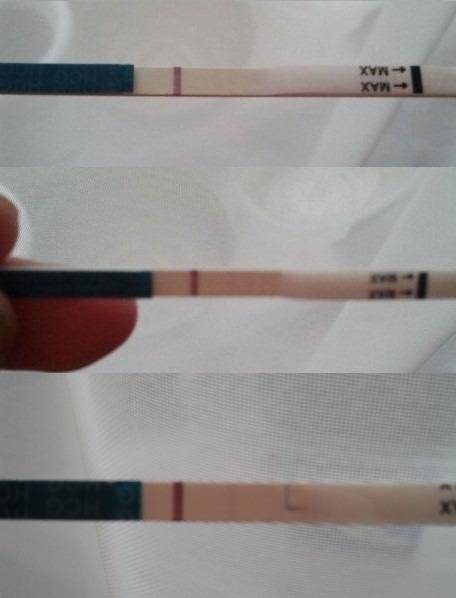
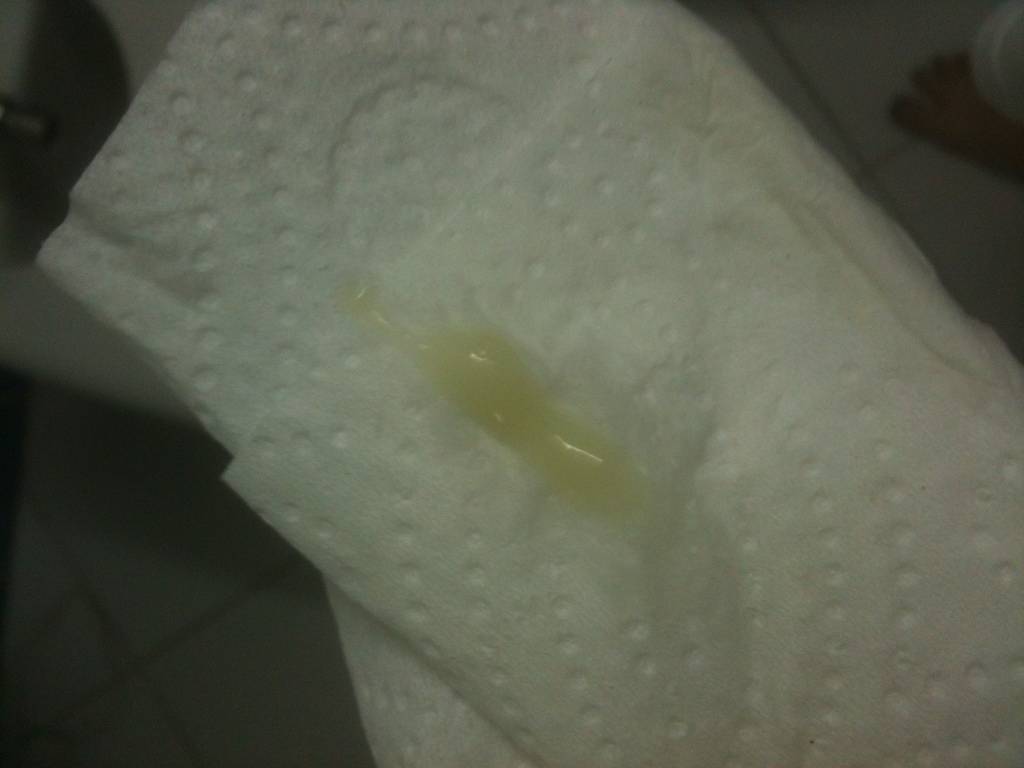
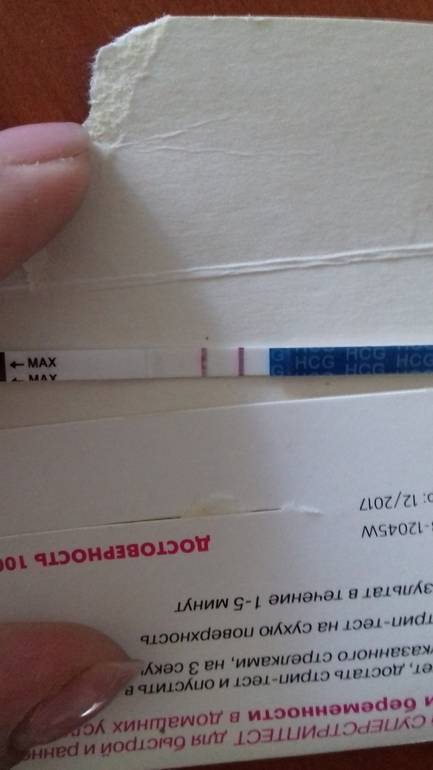
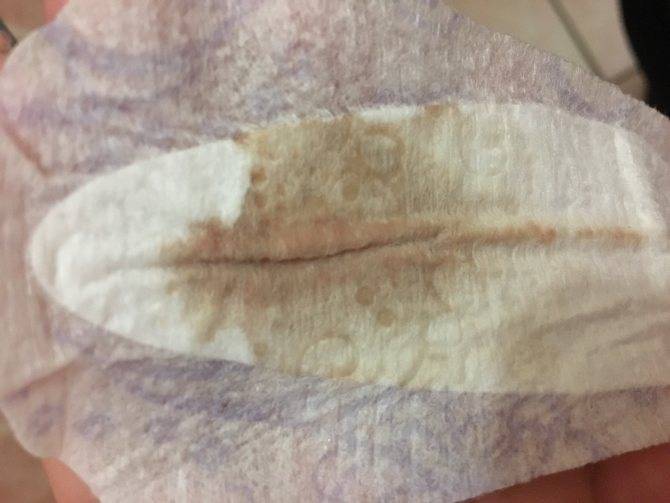
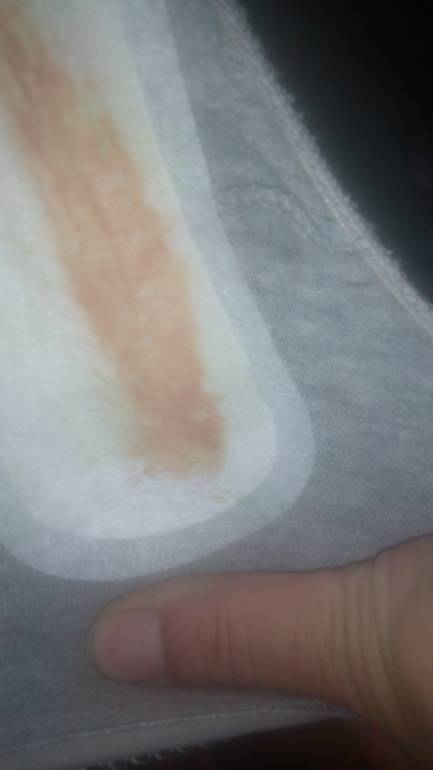
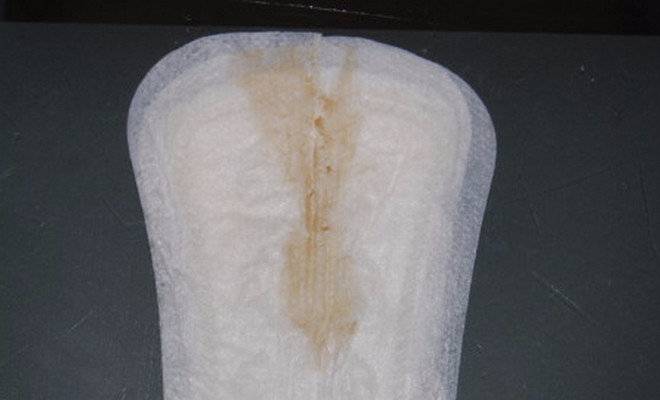
Желтые жидкие выделения
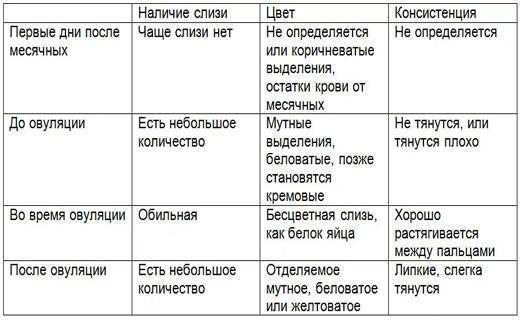
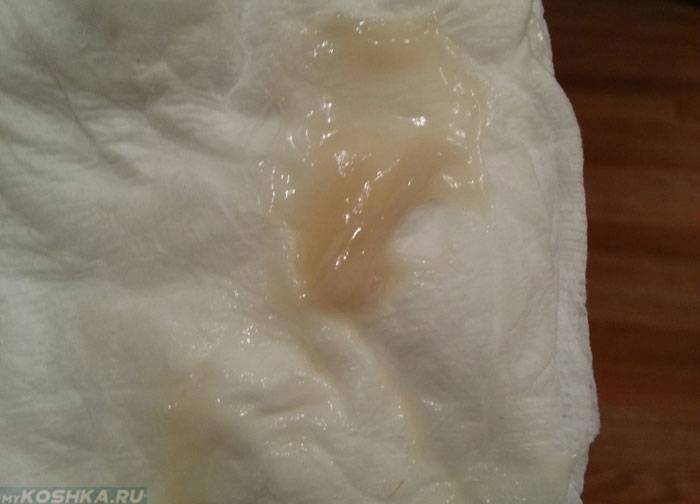
Можно считать нормой выделения желтого цвета, когда они однородные, не жидкие и не чересчур густые. Жидкий желтый секрет, выделяющийся в большом количестве, может свидетельствовать об эрозии шейки матки, сопровождающейся воспалением.
Воспалительные заболевания маточных труб (сальпингит) и яичников (аднексит) также могут спровоцировать жидкий желтоватый влагалищный секрет. Эти патологии нуждаются в длительном и своевременном лечении, поскольку чреваты опасными осложнениями в виде бесплодия.
Команда опытных и высококвалифицированных гинекологов медицинского центра Диана готова оказать весь спектр медицинской помощи женщинам, столкнувшимся с необычными влагалищными выделениями. Наши специалисты проведут комплексную диагностику, точно установят причину патологических проявлений и разработают эффективную и безопасную схему лечения заболеваний женской половой системы.
Диагностика возможных заболеваний
- Опрос о причинах возникновения боли и кровомазания, о наследственных заболеваниях полового аппарата, перенесенных патологиях, родах, абортах, особенностях половой жизни.
- Осмотр на гинекологическом кресле, с использованием зеркал.
- УЗИ мочеполовой системы
- Анализы крови общий, для выявления признаков внутреннего кровотечения или воспалительной реакции.
- Проведение анализа мазка.
- Выполнение простой и расширенной кольпоскопии.
- Лапароскопия.
- Анализы морфологические клеток и тканей.
- Анализ крови на ИППП.
Полезная информация по теме:
- Выделения у женщин
- Густые выделения у женщин
- Зеленые выделения у женщин
- Слизистые выделения у женщин
- Прозрачные выделения у женщин
- Выделения с запахом у женщин
- Причины выделений у женщин
- Зуд и выделения у женщин
- Выделения без запаха у женщин
- Белые выделения у женщин
Живот на 9 неделе беременности: тянет, болит
Боли в животе разного характера для беременных на ранних сроках – не редкость. Но, одно дело, если боли эти сопряжены с ослаблением и растяжением связок, удерживающих матку, ведь такие боли опасности с собой никакой не несут. Возникают в этом случае болезненные ощущения периодически, локализуются чаще по бокам живота, но могут отдавать и в поясницу, создавать дискомфорт в области паха.
Хуже, когда живот тянет и болит на 9 неделе беременности, схоже, как он умеет болеть в дни месячных. Тупая, ноющая или схваткообразная боль над лобком, внизу живота чаще всего указывает на повышенный тонус матки и связанный с этим риск самопроизвольного аборта. При появлении и не прекращении таких симптомов следует в обязательном порядком отправляться к врачу на обследование, и, если будет предложено – обязательно ложиться на сохранение.
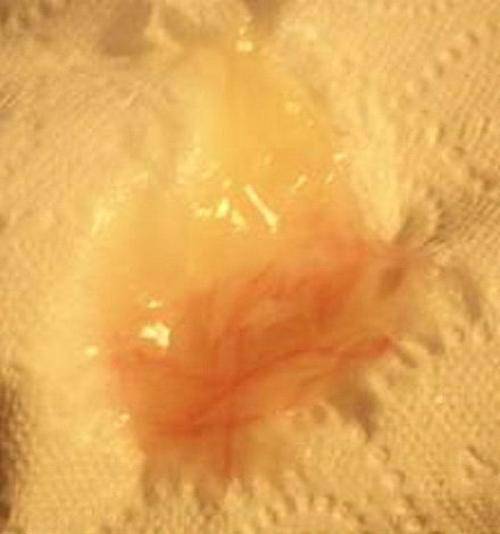
Незамедлительного реагирования требует также появление на фоне тянущих болей в животе мажущих коричневых выделений, или, чего хуже – крови. Влагалищное кровотечение, да еще и при наличии спазмов внизу живота – признак начавшегося выкидыша, вызов бригады скорой помощи в такой ситуации необходим.
Профилактика неприятных ощущений во время секса
Чтобы избежать появления дискомфорта при интимной близости, рекомендуется соблюдать следующие правила:
- Регулярно проходить гинекологическое обследование, чтобы вовремя обнаруживать возможные заболевания и патологии.
- Носить нижнее белье из натуральных материалов.
- Соблюдать правила интимной гигиены.
- Пользоваться лубрикантами. Интимный гель-смазка «Гинокомфорт» с гиалуроновой и молочной кислотами устраняет дискомфорт во время интимной близости и обеспечивает длительное комфортное скольжение, а также поддерживает нормальный уровень pH влагалища, повышает эластичность тканей обоих партнеров и устраняет раздражения.
Выделения
Выделения на 9 неделе беременности, не представляющие собой никакой опасности – выделения в умеренных количествах, светлые, молочного цвета, без резкого выраженного запаха. Появление вместо них желтых, зеленых или гнойных, пузырящихся или творожистых выделений с неприятным запахом, да еще и на фоне выраженного дискомфорта в виде жжения или зуда в области половых путей – свидетельство развития одного из подстерегающих женщину инфекционных заболеваний. Без участия медицины тут не обойтись – определив возбудитель и диагностировав заболевание, врач назначит адекватное лечение во избежание попадания инфекции к плоду.
Конечно же, вовсе не может быть речи о кровянистых выделениях на 9 неделе беременности: менструации давно уже нет и не должно быть, и кровь на трусиках, даже в виде мажущих коричневых выделений – повод для наискорейшего обращения за медицинской помощью. Особенно следует реагировать оперативно, если мажущие коричневые выделения или кровотечения появляются параллельно с болью в животе – практически наверняка речь пойдет о риске выкидыша.
Кровянистые выделения могут быть вызваны также и эрозией шейки матки, свидетельствовать о каких-либо неблагополучных новообразованиях. Вот только, если появление крови сопряжено с эрозией шейки матки, боль в животе при этом отсутствует. Как бы там ни было, кровоотделений не должно быть в норме никаких, а причину их появления следует доверить устанавливать врачу, к которому и следует направляться сразу же по выявлению крови.
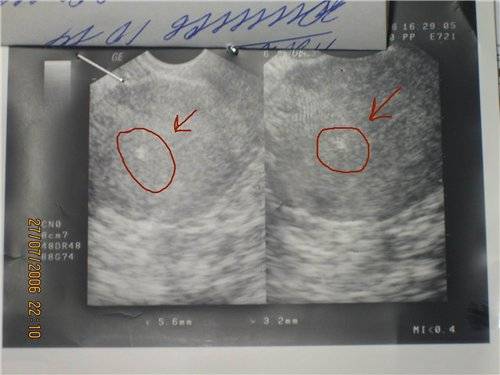
УЗИ на 9 неделе беременности
Порой для диагностики и оценки протекания беременности может понадобиться ультразвуковое исследование. С помощью УЗИ специалист оценит состояние матки и плода, составить прогнозы на будущее, более точно установить срок беременности.
Кроме того, сейчас есть возможность оценить двигательную активность эмбриона – ультразвуковое исследование покажет, как кроха двигает ручками и ножками, отобразит, спит малыш или бодрствует. Хоть «бодрствования» этого женщина, конечно, пока не почувствует – движения и толчки ребеночка станут ощутимы лишь к 4-5 месяцу беременности.
Зато вот нынче, во время сеанса УЗИ будущая мама уже может увидеть очертания малютки, услышать, как быстро бьется его малюсенькое сердечко: на этом этапе частота сокращений сердца у плода составляет в среднем 130-150 ударов в минуту.
Специально для beremennost.net – Елена Кичак
Совет врача: боль во время секса, видео
МЕЖДИСЦИПЛИНАРНЫЙ ПОДХОД К ТЕРАПИИ ДИСПАРЕУНИИ. Федорова А. И. // журнал акушерства и женских болезней. – 2006. – №4. – С. 101-104.
- ОРГАНИЧЕСКАЯ И ПСИХОСОМАТИЧЕСКАЯ ДИСПАРЕУНИЯ. Федорова А. И. // российский семейный врач. – 2006. – С. 21-25.
Женская сексопатология. Свядощ А.М. // Изд-во «Штиинца».— 1991.— С. 184.
Психосоматическая медицина. Бройтигам В., Кристиан П., Рад М. // М.: Гэотар Медицина.— 1999.— С. 376.
Функциональная женская сексопатология. Здравомыслов В.И., Анисимова З.И., Либих С.С. // Алма-Ата: Казахстан.— 1985.— С. 272.
Популярные вопросы
Здравствуйте подскажите пожалуйста сегодня я застал свою жену с другим мужчиной, жена мне пытается объяснить что у них ничего не было. Можно ли это как-то подтвердить? Я думаю, что что-то было и скорее всего использовался презерватив.Здравствуйте! Это вопрос доверия и откровенности межу супругами. Принудить её к проведению экспертизы Вы не можете.
Добрый день! скажите пожалуйста, мне 19 лет и я только начала жить половой жизнью. Через месяц такой жизни, у меня появились обильные белый слизи-образные выделения с запахом, и зуд только во влагалище. Не подскажите, что за болезнь? Заранее благодарна Вам!
Здравствуйте, Ольга! Т.к. Вы девушка молодая, то надо беречь свое здоровье. Старайтесь использовать барьерные методы контрацепции, а именно презерватив, тогда проблем станет гораздо меньше. Сейчас Вам необходимо посетить гинеколога и сдать мазки, по результатам которых будет составлен план лечения. По Вашим симптомам может быть и бактериальный вагиноз, и анаэробный вагинит, и вагинит смешанной этиологии, возможно ИППП и т.п. Надо обследоваться. Сейчас, до похода к доктору и далее во время этиотропного лечения, применяйте “Гинокомфорт” гель восстанавливающий с маслом чайного дерева. Он устранит явления зуда и жжения, ускорит процесс восстановления микрофлоры во влагалище.
Здравствуйте! После полового акта,был дискомфорт потом увидела что идет кровь, оказалось на слизистой влагалища язвочка и она кровит. Несколько дней обрабатывала и все прошло. Спустя две недели из ранки открылось сильное кровотечение, что это может быть?
Здравствуйте! Порекомендую обратиться на прием к специалисту и провести обследование на инфекции с поверхности ранки – анализ ПЦР к генитальному герпесу, кровь на сифилис. При исключении ИППП для профилактики травм слизистых половых путей можно использовать гель Гинокомфорт с экстрактом мальвы. Это окажет не только эффект дополнительного увлажнения, но и предотвратит травмы слизистых.
После бассейна возникает дискомфорт в интимной зоне, ощущается жжение, подскажите как можно себя правильно подготовить к посещению?
Здравствуйте! Вероятнее всего это проявление аллергической реакции на антисептические средства, растворимые в воде. Перед посещением бассейна не стоит проводить депиляцию или использовать кремы на данную зону. Можно до и после бассейна наносить на слизистые тонким слоем гель Гинокомфорт с экстрактом мальвы. Это средство защитит от раздражения данную зону.
Обследования и анализы
Если женщина, сделавшая тест на беременность и получившая положительный результат, на этом сроке до сих пор не дошла до врача, то сейчас самое время это сделать. Акушер-гинеколог произведет визуальный осмотр, назначит все необходимы анализы и при необходимости направит на УЗИ. Выявить наличие каких-либо аномалий в развитии плода на восьмой неделе беременности невозможно (это делается на первом скрининге в 11-13 недель), но исследование поможет убедиться в том, что у малыша есть сердцебиение и исключит замершую беременность. Возможно, вам даже отдадут первое фото вашего крохи, но разглядеть на нем подробности вряд ли удастся.
При постановке на учет по беременности будущей маме будет необходимо сдать ряд лабораторных исследований. В обязательный перечень входит мазок на диагностику микрофлоры влагалища, анализ мочи, общий и биохимический анализ крови, кровь на ВИЧ, сифилис, гепатит, определение группы крови и резус-фактора. Кроме того, врач, который будет вести беременность, предложит сделать ЭКГ и пройти осмотры у узких специалистов: окулиста, стоматолога, эндокринолога и других, если будет выявлена такая необходимость.
pixabay.com  / 
Мамино здоровье — под угрозой!
В организме будущей мамы происходят изменения, направленные на вынашивание беременности. Одновременно создаются предпосылки для развития заболеваний органов брюшной полости.
Что меняется?
Под воздействием гормонов снижается двигательная активность кишечника, протоков желчного пузыря и поджелудочной железы. Содержимое этих органов застаивается.
Несколько подавлена работа иммунной системы — необходимое условие для вынашивания беременности, чтобы мамин организм не отторгал плод.
Застой и сниженный иммунитет способствуют развитию воспаления и размножению условно-патогенных микроорганизмов (постоянно живут в нашем организме, не нанося вреда в обычных условиях).
Где таится опасность?
Вместе с внутренними органами смещается и большой сальник, призванный ограничивать воспаление в брюшной полости. Возникший воспалительный процесс может быстро распространиться на близлежащие органы. Развивается перитонит/воспаление брюшины — тонкой пленки, покрывающей все внутренние органы и стенки брюшной полости.
При смещении внутренних органов месторасположение болей может меняться по сравнению с типичными проявлениями заболеваний.
Из-за нехватки времени у докторов, либо в силу каких-то других причин определенные моменты все же остаются не до конца выясненными. Постараемся осветить некоторые вопросы, ответы на которые вас могут интересовать. |
Острый аппендицит — воспаление червеобразного отростка
Аппендикс находится в правой нижней части живота, но с увеличением срока беременности он постепенно смещается в верхние отделы живота.
Заболевание начинается с внезапной и резкой боли в животе, но затем боль становится ноющей и перемещается туда, где находится аппендикс. В положении на правом боку боль усиливается — вследствие давления беременной матки на воспаленный червеобразный отросток.
Часто боль сопровождается тошнотой и рвотой, повышением температуры тела.
При неоказании своевременной медицинской помощи развивается перитонит: температура тела нарастает, боль в животе усиливается, рвота не приносит облечения.
Холецистит — воспаление желчного пузыря
Характерны боли и чувство тяжести справа под ребром. При шевелениях плода боли могут усиливаться.
Часто возникает горечь во рту, изжога, тошнота и/или рвота, отрыжка воздухом, вздутие живота.
При остром холецистите (приступе) боли схваткообразные. Приступ может быть спровоцирован тряской во время езды или погрешностями в питании (употребление жирной, жареной и/или жирной пищи).
При хроническом холецистите боли тупые и ноющие, периодически усиливающиеся и утихающие.
Панкреатит — воспаление поджелудочной железы
Боль располагается в верхней части живота (подложечной области, правом или левом подреберье). Может быть опоясывающей, охватывая не только живот, но область спины. Нередко сопровождается тошнотой/рвотой, нарушением стула (чаще поносом).
Острый панкреатит: боль сильная, резкая схваткообразная или пульсирующая.
Хронический панкреатит: боль ноющая, усиливающаяся при погрешностях в питании.
Цистит — воспаление мочевого пузыря
Острый цистит
Боль режущая, сочетающаяся с учащенным мочеиспусканием и выделением мочи небольшими порциями. Часто возникают ложные позывы на мочеиспускание.
Хронический цистит
Боль тянущая, усиливающаяся при наполнении мочевого пузыря и достигающая наибольшей интенсивности в конце мочеиспускания. Характерна тяжесть внизу живота — прямо над лобком.
Вместе с радостным ожиданием немало беспокойства будущей маме может принести неожиданное появление кровянистых выделений из влагалища. И тогда она, не на шутку встревожившись, задает себе вопросы: не опасно ли кровотечение, бежать к доктору на прием или сразу вызвать скорую помощь? |
Пищевые отравления
Вызываются болезнетворными микроорганизмами, попадающими в организм с некачественной пищей, загрязнённой водой или через грязные руки.
Появляются тянущие или схваткообразные боли в животе, обычно располагающиеся вокруг пупка. Нередко они сопровождаются жидким стулом, тошнотой/рвотой, повышением температуры тела.
Что делать?
При любых болях в животе всегда обращаться к врачу!
Для диагностики заболеваний выполняется УЗИ внутренних органов, общие анализы крови и мочи, а также другие исследования в зависимости от беспокоящих симптомов.
Опасные ситуации с болями в животе во время беременности встречаются нечасто, но почти все они несут угрозу для мамы и малыша. Чтобы избежать беды, своевременно обращайтесь к докторам. Даже если тревога окажется ложной, дополнительная консультация не помешает. Лучше перебдеть, чем недобдеть.
педиатр, врач-ординатор детского отделения
Почему на УЗИ не виден эмбрион?
Рассмотреть даже нормально развивающийся плод сразу после зачатия невозможно – он слишком небольшой, чтобы ультразвуковой сканер смог различить его на фоне окружающих тканей и органов. Поэтому стандартно первое УЗИ для подтверждения беременности делается на 6-7 неделе после зачатия. До этого момента о том, что женщина будет матерью, можно судить только по уровню хорионического гонадропина человека, который начинает выделяться хорионом (плодной оболочкой эмбриона) на 6-7 день после зачатия. В норме при успешном развитии беременности концентрация ХГЧ в организме растет вместе с развитием плода.
Чтобы понять механизм анэмбрионии, необходимо разобраться со строением самого эмбриона и его ранним развитием. Оно происходит в несколько этапов:
- Зигота – по сути, это оплодотворенная яйцеклетка, образующаяся в момент зачатия;
- Морула – следующая стадия, характеризующаяся делением зиготы на несколько однотипных клеток;
- Бластула – зародыш, в котором клетки уже разделены на внутреннюю клеточную массу (эмбриобласт) и наружный слой (трофобласт);
Именно на стадии бластулы образуется будущее тело эмбриона и окружающие его защитные оболочки. Когда зародыш покидает фаллопиеву трубу и опускается в маточную полость, выделяемые наружными клетками ферменты частично растворяют эндометрий, и происходит его имплантация. Далее эмбрион и околоплодные оболочки развиваются параллельно, постепенно образуя сформировавшийся плод и плаценту.
При анэмбрионии этот процесс нарушается – внешняя оболочка (плодное яйцо) продолжает расти, выделяя ХГЧ, в то время как эмбрион либо не формируется вообще, либо его развитие прекращается на ранней стадии. Из-за этого некоторое время анализы дают ложный результат, показывая нормальную беременность. Лишь через некоторое время хорион прекращает выделять ХГЧ, уровень которого постепенно начинает снижаться.
Причины остановки роста эмбриона, приводящие к пустому плодному яйцу, изучены не полностью. Сегодня к ним относят:
- Генетические аномалии. В большинстве случаев к анэмбрионии приводят патологические хромосомные мутации, либо изначально свойственные родителям, либо появляющиеся вследствие неудачной рекомбинации генов в их организме. Также возможны генетические нарушения в самом эмбрионе, возникающие на ранних стадиях его развития.
- Инфекции. Среди них наиболее опасны для эмбриогенеза болезни, входящие в комплекс TORCH – краснуха, герпес, цитомегаловирус, токсоплазмоз, сифилис, гепатиты В и С и т. д. Инфекционные возбудители могут поражать материнский организм, нарушая его репродуктивную функцию (например, вызывая хронический эндометрит), или сам эмбрион, приводя к сбоям в его развитии.
- Внешние факторы. В первую очередь это относится к ионизирующему излучению (радиации) и токсичным химическим веществам (ядам, некоторым лекарствам). Они вызывают функциональные расстройства репродуктивной системы матери или генетические мутации в эмбрионе, останавливая его нормальное развитие.
- Эндокринные нарушения. Расстройства желез внутренней секреции женщины также может привести к анэмбрионии. Особенно вероятно появление плодного яйца без эмбриона при дефиците или нарушении обмена прогестерона – полового гормона, играющего важную роль в децидуализации (морфологическом изменении) эндометрия в точке имплантации зародыша.
- Иммунные нарушения. Довольно часто причиной неправильного развития эмбриона является его повреждение защитной системой материнского организма. Это может происходить опосредованно – например, когда зародыш попадает под «перекрестный огонь» иммунных клеток, атакующих инфекцию. Иногда эмбрион сам расценивается иммунитетом женщины как чужеродный объект, ведь его генетический код наполовину состоят из генома другого человека (отца).
Анэмбриония может вызываться как одним из этих факторов, так и их комплексным воздействием. Предугадать развитие этой патологии невозможно – она наблюдается даже у абсолютно здоровых женщин, уже имевших опыт успешной беременности.
Данную аномалию следует отделять от замершей беременности. При анэмбрионии зародыш не формируется вообще, а во втором случае его развитие прекращается на ранней стадии. При этом по внешним проявлениям и на УЗИ эти патологии могут выглядеть одинаково.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Питание на 8 неделе беременности
Как правильно питаться и что кушать на 8 неделе беременности – актуальные вопросы для многих будущих мам, которые боятся набрать лишние килограммы.
Напомним, что в течение 20-ти недель с начала беременности женщины прибавляют 30% всего веса, и еженедельная прибавка составляет в среднем 300 г. Диеты, на которых вы «сидели» до беременности, исключены!
Питание на 8 неделе беременности должно обеспечивать организм всем необходимым: белками, жирами, углеводами, микроэлементами, витаминами. Энергетическая ценность рациона на таком сроке не должна быть ниже 2000 ккал в день.
Если сейчас начать перечисление всех продуктов, полезных для беременных, то читать этот список у вас просто не хватит сил… Так что будем кратки: нужно употреблять мясо, рыбу и морепродукты, злаки (каши и зерновой хлеб), молочные продукты (не очень жирные), растительное масло (сырого отжима) и, конечно, овощи, фрукты и ягоды – в любом виде. Как говорится, ничего нового. И вы заметьте, ни один диетолог не порекомендует при беременности тортиков, конфет, пирожных-мороженых или хот-догов. Да, еще – сладких газированных напитков!
В общем, что кушать на 8 неделе беременности, вы теперь приблизительно знаете. А мы коротко остановимся на том, чем питание может помочь в решении таких проблем беременных, как запор и метеоризм (вздутие живота).
В первом случае (при запорах) необходимы: клетчатка в виде цельнозерновых злаковых блюд (гречка, овсянка, хорошо разваренная перловая крупа), хлеб с отрубями, бобовые (горох, фасоль и т.д.), свежий кефир (по стакану каждый день), капуста (любая) и весь наш привычный сезонный овощной набор, начиная со свеклы. Не забывайте есть яблоки, груши, сливы (чернослив) и цитрусовые, а также орехи и семечки (совсем понемногу).
А теперь, чего не стоит есть, чтобы не мучило вздутие живота на 8 неделе беременности: жиров животного происхождения; ржаного и свежевыпеченного белого хлеба; пшенной и овсяной каш; фасоли, гороха и прочих бобовых (включая арахис); капусты (любой); молока (свежего и сухого) и мороженого; картофеля (особенно жареного); редиса и шпината. А также винограда, даже в виде изюма.
Сейчас – методом сравнения – вы легко составите свой собственный список в зависимости от наличия или отсутствия запоров и метеоризма. А вот что нужно абсолютно всем, так это витамины на 8 неделе беременности.
[], []
Главные виды боли вне присутствия месячных
При отсутствии месячных выделяются два типа боли – в груди и внизу живота. Их причины имеют разную природу. Обязательно следует проверить грудь на предмет ее уплотнения. Если вы что-то обнаружили, обязательно обратитесь в клинику. Дадите свободу патологическим процессам – придется делать операцию. Также боли в груди могут появляться вследствие диеты, либо занятий спортом. В этом случае вы должны пересмотреть свои привычки и образ жизни. А боли внизу живота чаще всего ацикличны. Такие боли имеют весьма продолжительный характер. Основные причины ее появления:
- мочекаменная болезнь;
- эндометриоз;
- спайки в области малого таза;
- колиты.
Примерно такого же рода симптомы, но уже не такие продолжительные могут свидетельствовать о присутствии миомы матки. Болезнь совсем сама уйти не может, поэтому обязательно обратитесь в нашу клинику, где вам помогут начать лечение на самых ранних этапах.