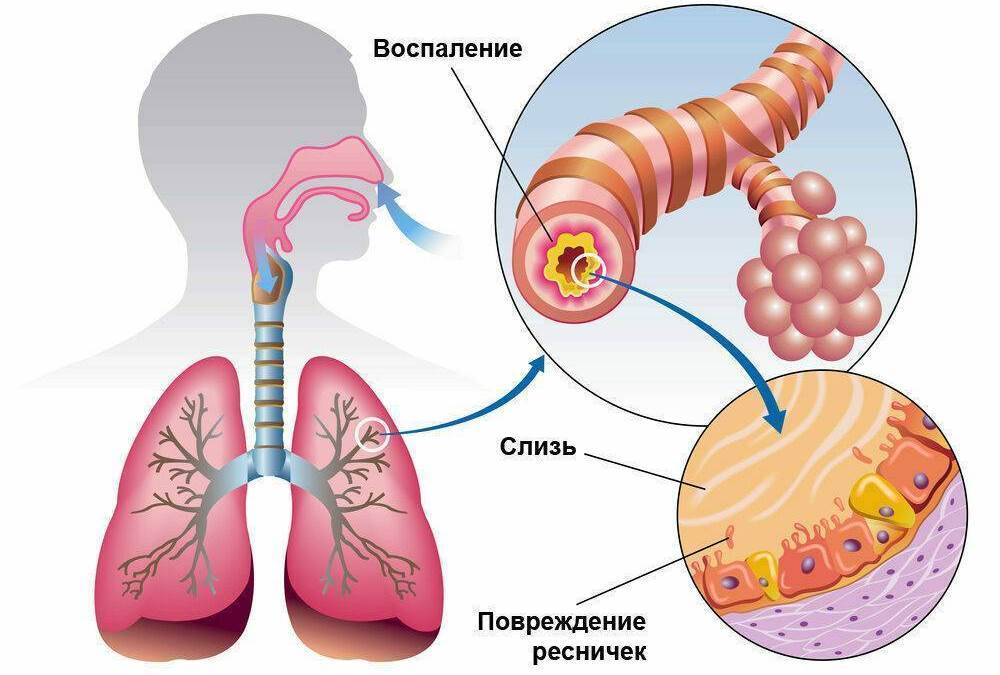
Патогенез (что происходит?) во время Обструктивного бронхита у детей:
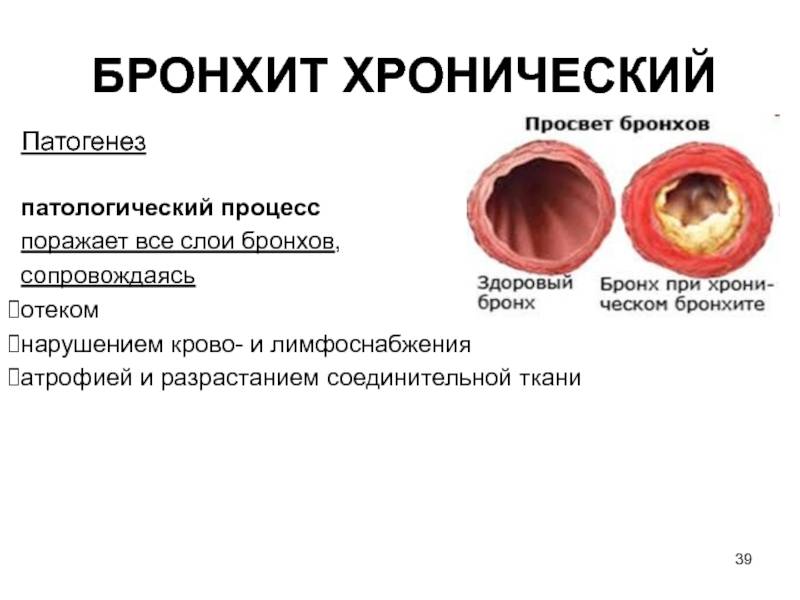
Анатомически обструктивный бронхит отличается от обычного изменением во всей толще бронха, что вызывает его сужение, отек и нарушение бронхиальной проводимости.
Генетическая склонность плюс влияние факторов окружающей среды приводит к тому, что развивается воспалительный процесс, в который вовлечены мелкие и средние бронхи, а также перибронхиальная ткань. Результат – нарушение движения ресничек мерцательного эпителия, а позже и его метаплазия, утрата клеток реснитчатого типа и увеличение количества бокаловидных клеток. Дальше изменяется состав бронхиального секрета, развивается мукостаз и блокада мелких бронхов, как результат – нарушение вентиляционно-перфузионного равновесия.
Уменьшается содержание неспецифических факторов местного иммунитета в секрете бронхов, а они отвечают за защиту организма от вирусов и микробов. К таким факторам относится интерферон, лактоферин, лизоцим. В вязком и густом бронхиальном секрете снижены бактерицидные свойства, потому в нем развиваются патогенны: бактерии, вирусы, грибки. Важная роль в патогенезе принадлежит активации холинергических факторов вегетативной нервной системы, которые провоцируют бронхоспастические реакции.
Описанные выше механизмы в комплексе вызывают отек слизистой бронхов, гиперсекрецию слизи и спазм гладкой мускулатуры. В сумме это обструктивный бронхит.
Острый бронхиолит
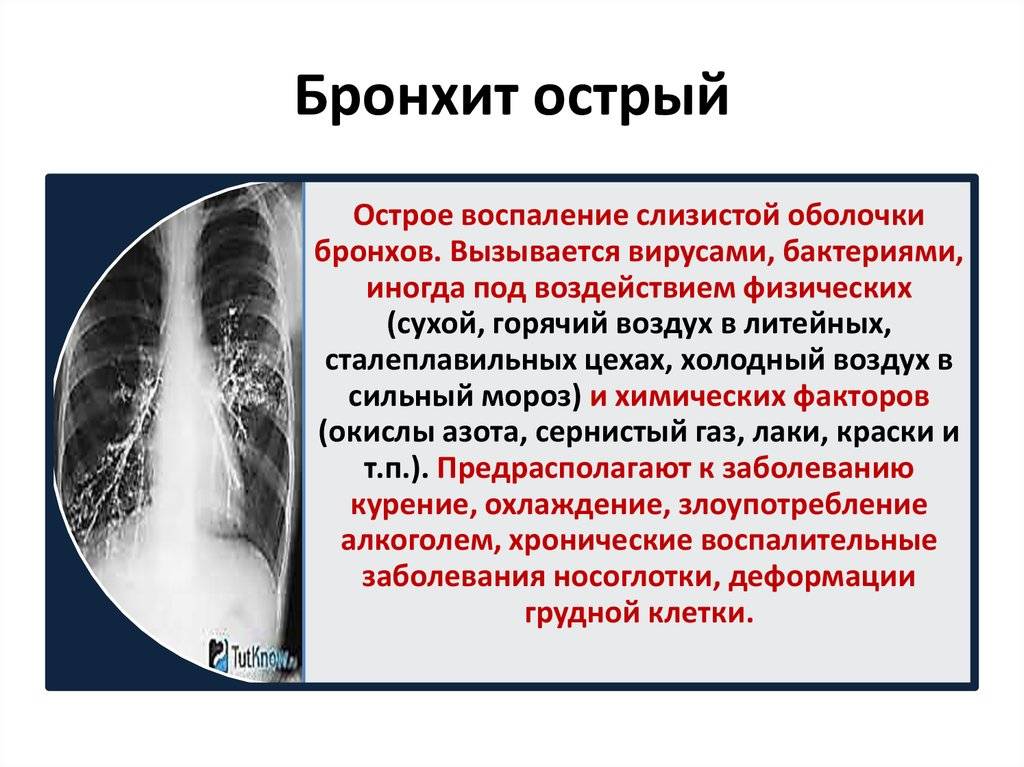
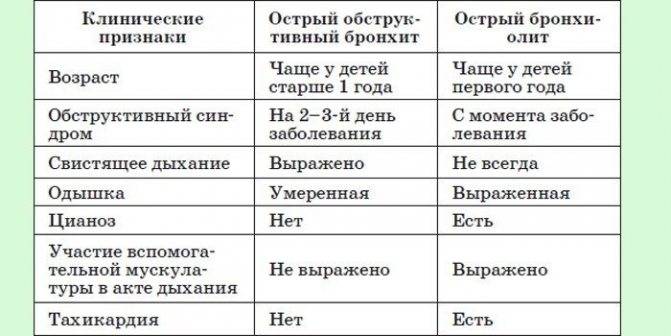
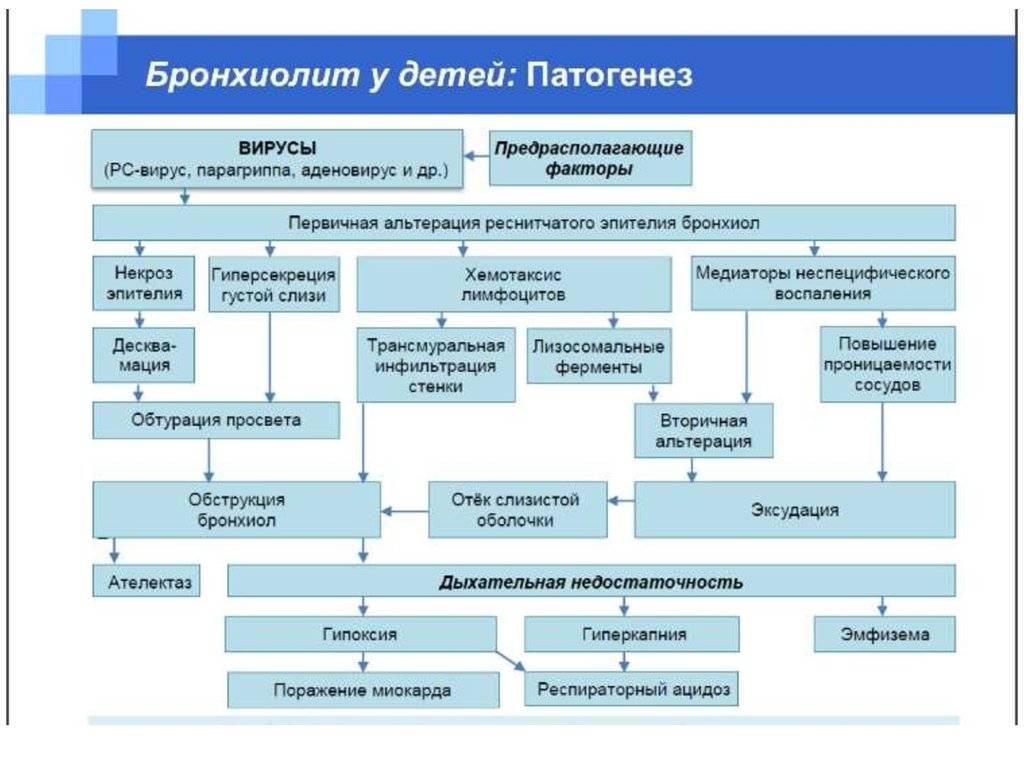
Острый бронхиолит – острое воспаление мелких бронхов и бронхиол, протекающее с дыхательной недостаточностью и обилием мелкопузырчатых хрипов. Заболевание развивается преимущественно у детей на первом году жизни. Наиболее часто бронхиолит вызывают респираторно-синцитиальный вирус, вирусы парагриппа, несколько реже – аденовирусы, ещё реже – микоплазмы и хламидии.
Клиническая картина острого бронхиолита
Обычно лихорадка продолжается 2-3 дня (при аденовирусной инфекции – до 8-10 дней). Состояние детей довольно тяжёлое, выражены признаки дыхательной недостаточности: цианоз носогубноготреугольника, одышка экспираторная или смешанная, тахипноэ. Часто наблюдают вздутие грудной клетки, участие вспомогательной мускулатуры вдыхании, втяжение уступчивых мест грудной клетки. При перкуссии выявляют коробочный перкуторный звук, при аускультации – рассеянные влажные мелкопузырчатые хрипы на вдохе и выдохе. Значительно реже выслушивают средне- и крупнопузырчатые влажные хрипы, количество которых изменяется после откашливания.
Осложнения осторого бронхиолита у детей могут развиться при прогрессировании дыхательных расстройств. Увеличение РаС02, развитие гиперкапнии, свидетельствующие об ухудшении состояния, могут привести к апноэ и асфиксии; очень редко возникают пневмоторакс и медиастинальная эмфизема.
Лабораторные и инструментальные исследования
При рентгенографии органов грудной клетки определяют признаки вздутия лёгких, в том числе повышение прозрачности лёгочной ткани. Возможны ателектазы, усиление прикорневого лёгочного рисунка, расширение корней лёгких. При исследовании газового состава крови выявляют гипоксемию, снижение Ра02и РаС02 (последнее из-за гипервентиляции). Спирографическое обследование в раннем возрасте провести обычно не удаётся. Показатели периферической крови могут быть не изменены или выявляют невыраженные увеличение СОЭ, лейкопению и лимфоцитоз.
Острый обструктивный бронхит у детей
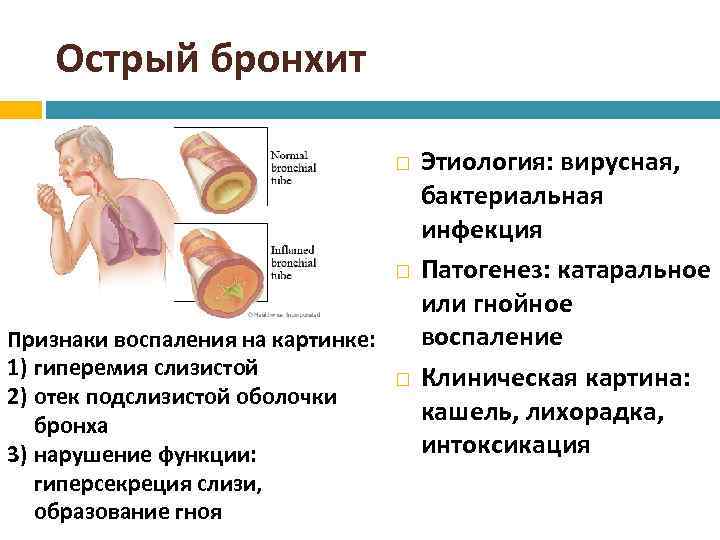
Острый обструктивный бронхит – острый бронхит, протекающий с синдромом бронхиальной обструкции. Обычно развивается у детей на 2-3-м году жизни.
Клиническая картина острого обструктивного бронхита
Признаки бронхиальной обструкции нередко развиваются уже в первый день ОРВИ (раньше, чем при бронхиолите), реже – на 2-3-й день болезни. У ребёнка наблюдают шумное свистящее дыхание с удлинённым выдохом, слышное на расстоянии (дистанционные хрипы). Дети могут быть беспокойными, часто меняют положение тела. Однако общее их состояние, несмотря на выраженность обструктивных явлений, остаётся удовлетворительным. Температура тела субфебрильная или нормальная. Выражены тахипноэ, смешанная или экспираторная одышка; в дыхании может участвовать вспомогательная мускулатура; грудная клетка вздута, втягиваются её уступчивые места. Перкуторный звук коробочный. При аускультации выявляют большое количество рассеянных влажных средне- и крупнопузырчатых, а также сухих свистящих хрипов.
Лабораторные и инструментальные исследования
На рентгенограмме органов грудной клетки выражены признаки вздутия лёгких: повышение прозрачности лёгочной ткани, горизонтально расположенные рёбра, низкое расположение купола диафрагмы. При исследовании газового состава крови обнаруживают умеренную гипоксемию. В анализе периферической крови возможны небольшое увеличение СОЭ, лейкопения, лимфоцитоз, при аллергическом фоне – эозинофилия.
Диагностика
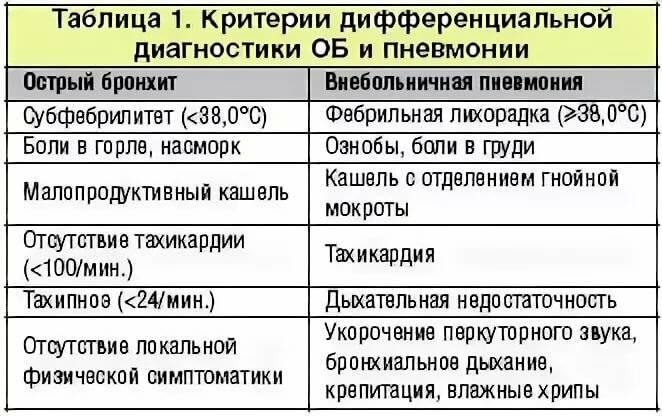
Чаще всего острый бронхит у детей необходимо дифференцировать с острой пневмонией. Для бронхита характерен диффузный характер физикальных данных при удовлетворительном общем состоянии детей, тогда как при пневмонии физикальные изменения асимметричны, выражены признаки инфекционного токсикоза, значительно нарушено общее состояние. Лихорадка более длительная, в периферической крови выражены воспалительные изменения: нейтрофильный лейкоцитоз, увеличение СОЭ. Рентгенологически определяются локальные инфильтративные изменения лёгочной ткани.
При повторных эпизодах бронхиальной обструкции необходимо проводить дифференциальную диагностику с бронхиальной астмой.
Online-консультации врачей
| Консультация неонатолога |
| Консультация массажиста |
| Консультация эндоскописта |
| Консультация специалиста банка пуповинной крови |
| Консультация анестезиолога |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация аллерголога |
| Консультация сосудистого хирурга |
| Консультация специалиста по лазерной косметологии |
| Консультация эндокринолога |
| Консультация доктора-УЗИ |
| Консультация дерматолога |
| Консультация диетолога-нутрициониста |
| Консультация кардиолога |
| Консультация педиатра-аллерголога |
Новости медицины
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Digital Pharma Day. Будьте во главе digital-трансформации фармацевтической индустрии,
09.10.2020
В сети EpiLaser самые низкие цены на ЭЛОС эпиляцию в Киеве,
14.09.2020
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
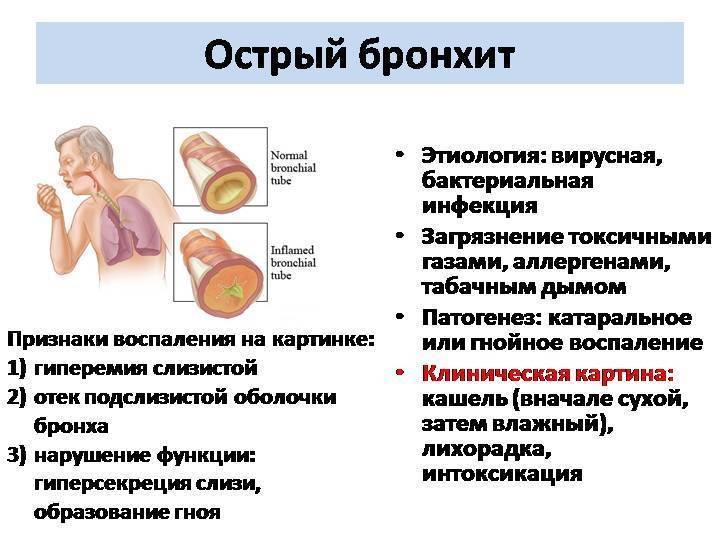
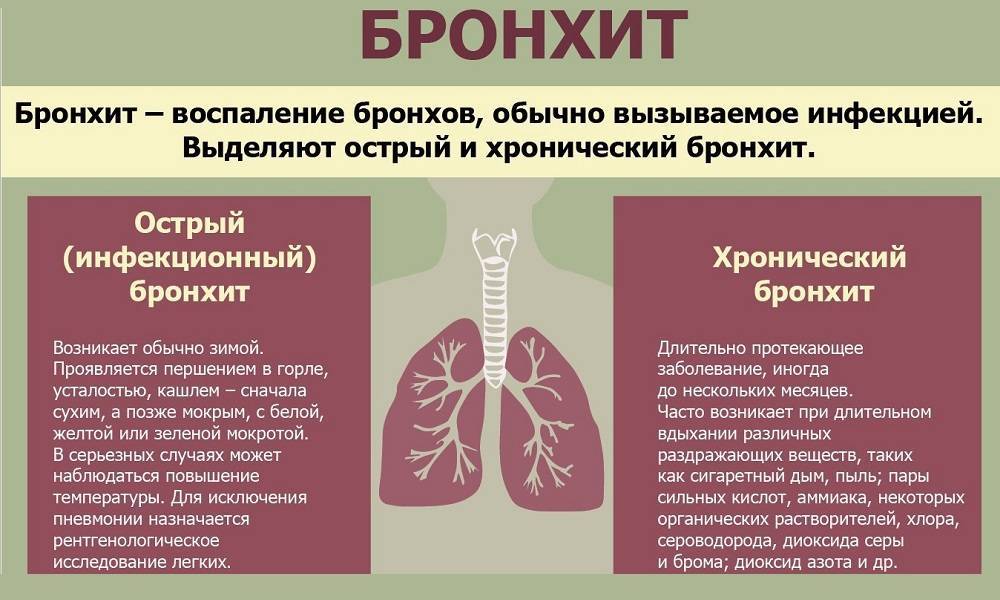
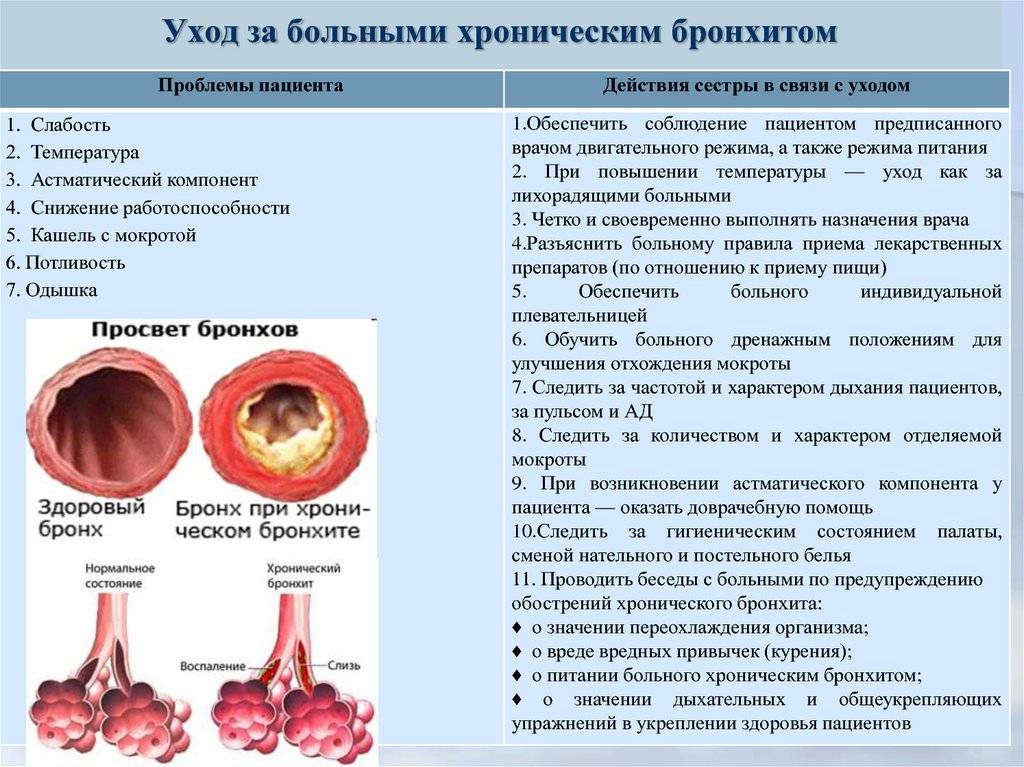
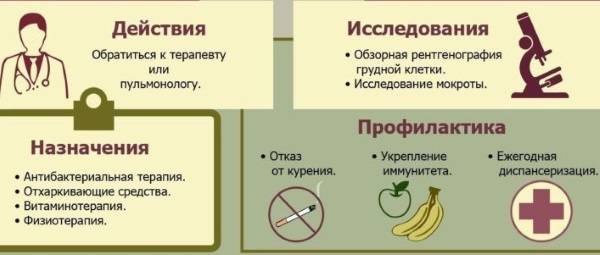
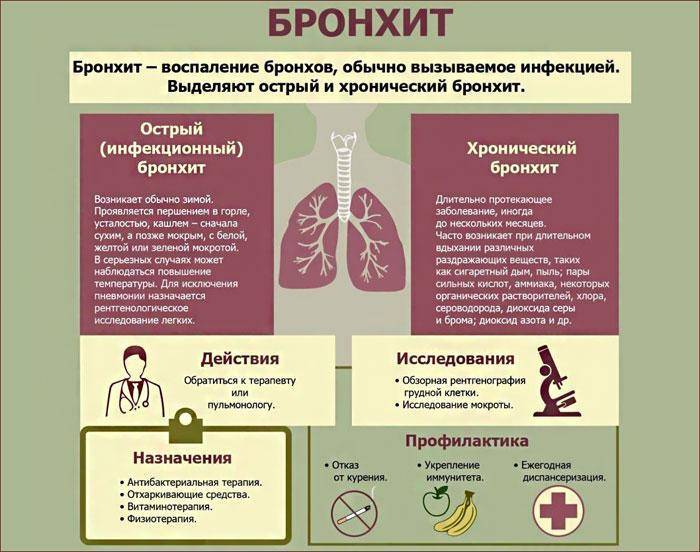
Что такое Обструктивный бронхит у детей –
Заболевания дыхательных путей касаются рано или поздно каждого ребенка. Это не только ОРВИ, но и ларингиты, бронхиты, пневмонии и трахеиты. Бронхиты представляю собой осложнения болезней верхних дыхательных путей. Обструкция – это нарушение проходимости чего-либо, сужение, которое влияет на функционирование органа.
Обструктивный бронхит у детей – болезнь легких, которая проявляется сужением или спазмом бронхов, как результат – накоплением слизи, что негативно влияет на дыхательный процесс, усложняя его.
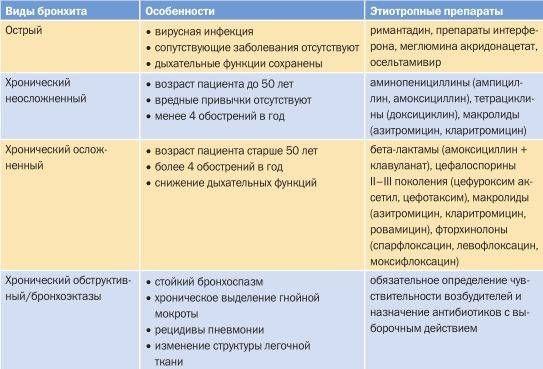
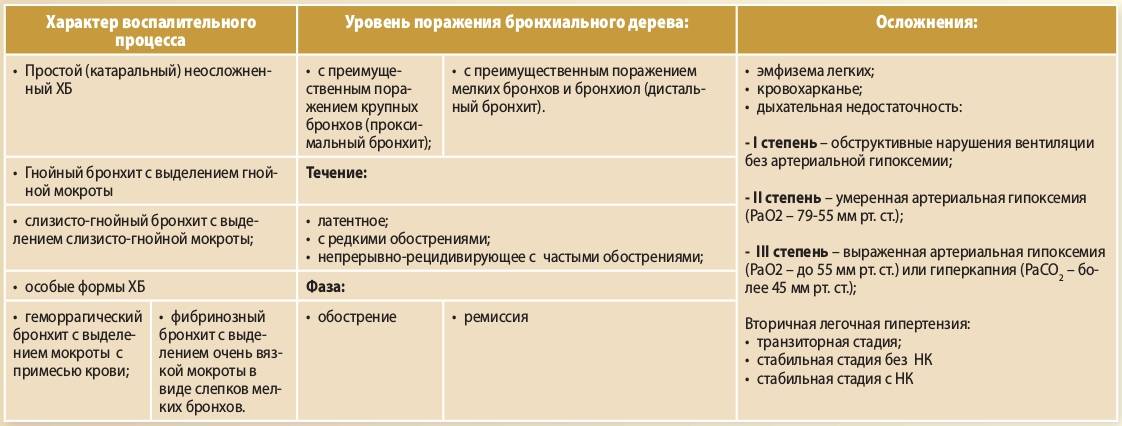
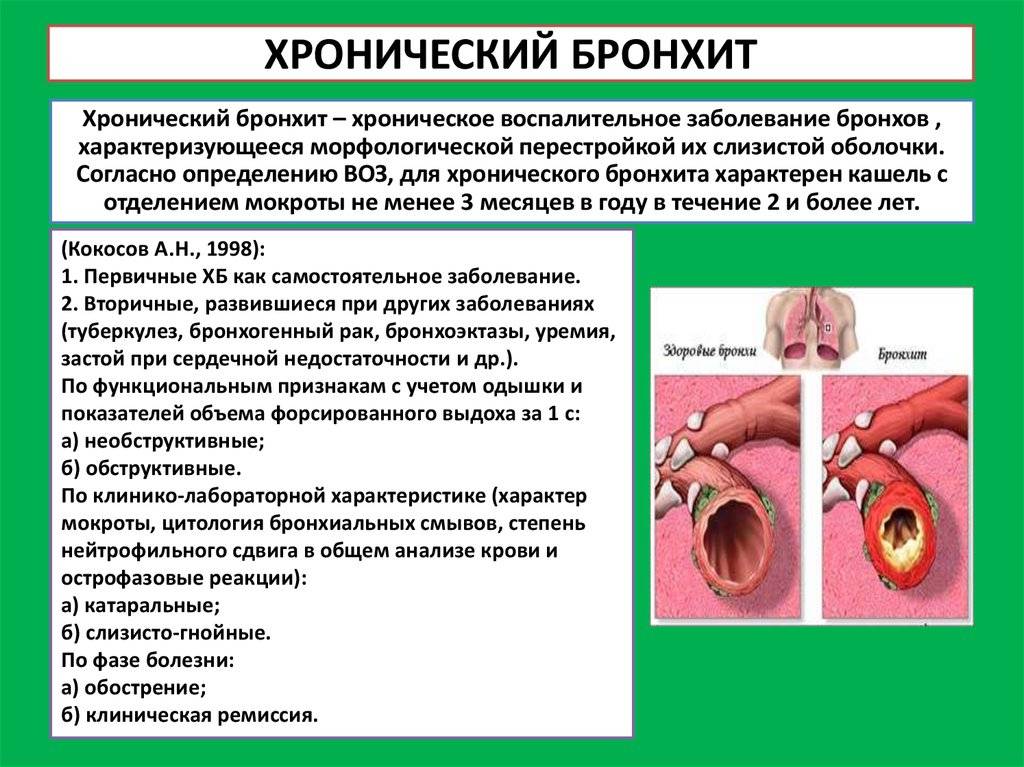
Обструктивный бронхит бывает острым и хроническим. Это заболевание характерно, в основном, для детей младшего возраста.
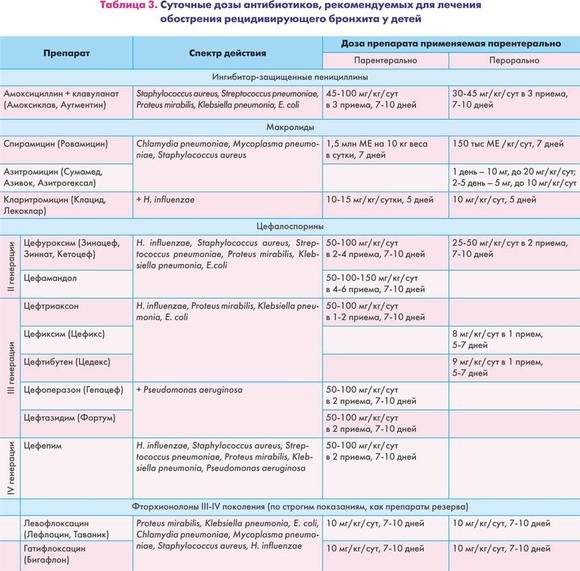
Лечение рецидивирующего бронхита у детей:
Лечение рецидивирующего бронхита должно начинаться как можно раньше. Ребенок, перенесший на 1-2-м году жизни острую респираторную вирусную инфекцию или острую пневмонию и повторно болеющий респираторными заболеваниями, протекающими с кашлем, требует совместного обсуждения с рентгенологом и ЛОР-специалистом для уточнения диагноза и комплексного лечения.
При обострении бронхита назначается постельный режим на 5-10 дней, необходимо создание оптимального воздушного режима в помещении с частым проветриванием. Длительность антибактериальной терапии должна составлять 8-10 дней при условии одновременного лечения сопутствующих заболеваний. Показаны средства, разжижающие мокроту и способствующие ее отхаркиванию. Аэрозоли содо-солевых растворов или щелочных минеральных вод применяются в первые 7-10 дней болезни, затем продолжают аэрозоли фитонцидов или настоя ромашки с шалфеем. При гнойных эндобронхитах осуществляют курс бронхологических санаций. Необходимо применять препараты, повышающие неспецифическую резистентность организма и стимулирующие клеточный иммунитет. При стойкой гипогаммаглобулинемии проводится курс лечения гамма-глобулином. После обострения и в летний период рекомендуется лечение в местных пульмонологических санаториях. Более стойкая клиническая ремиссия наблюдается после лечения на Южном берегу Крыма или в Анапе.
В период клинической ремиссии необходимы постоянное соблюдение режима дня, утренняя гимнастика, занятия ЛФК с применением упражнений для укрепления дыхательных мышц, а также диафрагмы и мышц грудной клетки. Необходимы длительные прогулки на воздухе, подвижные игры, плавание, лыжные и пешие прогулки.
Прогноз рецидивирующего бронхита можно считать благоприятным . По нашему опыту, дети, заболевшие рецидивирующим бронхитом до 5-летнего возраста, часто и длительно болеющие, требуют продолжительного диспансерного наблюдения у педиатра-пульмонолога, несмотря на кажущееся клиническое благополучие, т. е. уменьшение частоты обострений. Перед снятием больного с диспансерного учета необходимо контрольное рентгенологическое и функциональное исследование. Необходима своевременная профессиональная ориентация подростков с объяснением невозможности работы по профессиям, связанным с охлаждением, работой на поле, в запыленной или загрязненной атмосфере крупных промышленных предприятий и кабинах сельскохозяйственных машин.
Диагностика рецидивирующего бронхита у детей:
При цитологическом исследовании бронхиального содержимого в период обострения преобладают нейтрофильные лейкоциты, клетки бронхиального эпителия и уменьшается количество макрофагов. При длительности болезни свыше 10 лет в период клинической ремиссии появляются дистрофически измененные клетки бронхиального эпителия и снижается количество макрофагов.
Микробиологическое и вирусологическое исследования подтверждают значение инфекции в обострении рецидивирующего бронхита. Из мокроты и бронхиального секрета чаще высеваются ассоциации микробов: стрепт. пневмонии, гемофильная палочка, стафилококк, стрептококк.
Рентгенологические изменения отмечаются только в период обострения, при этом регистрируются расширение корней легких и нечеткость контуров прилежащих бронхов. У половины подростков при длительности заболевания 10 лет и больше имелась стойкая деформация корней, определяющаяся развитием склероза в прикорневых отделах.
При бронхоскопическом исследовании у детей, как правило, обнаруживаются воспалительные изменения в трахее и крупных бронхах. У подавляющего большинства (84 %) воспалительные изменения в бронхиальном дереве имеют негнойный характер и представлены эндоскопически катаральным эндобронхитом.
Сравнительно редко и преимущественно в период обострения заболевания наблюдается катарально-гноиный или гнойный эндобронхит. Воспалительная реакция слизистой оболочки трахеобронхиального дерева носит обычно диффузный характер, но степень эндобронхита может быть более выраженной в одном из легких. В период ремиссии бронхоскопические признаки бронхита чаще выражены слабо, но сохраняются у большинства больных, указывая на тенденцию заболевания к латентному течению.
Бронхографическая картина при обострении характеризуется множественными периферическими «обрывами» заполнения бронхов, уменьшением числа периферических ветвей, фрагмен-тированным заполнением периферических бронхов. Указанные изменения свидетельствуют о наличии воспаления (гиперсекреции) вследствие поражения бронха и Fie отражают глубины поражения его стенки. Перечисленные бронхографические признаки обратимы, и в период ремиссии бронхограмма может быть нормальной.
Исследования вентиляционной функции у больных рецидивирующим бронхитом подтверждают отсутствие изменений в период ремиссии и обструктивные нарушения в период обострения у половины больных.
Перспективно изучение функциональных особенностей бронхов с использованием ингаляционных проб с бронхоконстрик-торами и бронходилататорами.
По данным ряда авторов и нашим наблюдениям, у 80-85 % больных рецидивирующим бронхитом наблюдается патология ЛОР-органов, По-видимому, поражения верхних дыхательных путей являются проявлением единого патологического процесса в респираторной системе. Школьники, страдающие рецидивирующим бронхитом, болеют острой пневмонией гораздо чаще, чем здоровые дети.
Что такое Рецидивирующий бронхит у детей –
Рецидивирующим бронхитом называют воспаление бронхов, повторяющееся в течение года 3 и более раз, при длительности каждого обострения не менее 2 нед. Большинство отечественных и зарубежных педиатров считают, что для детского возраста” характерен именно рецидивирующий бронхит, а хронические бронхиты у детей всегда вторичны, развиваются при других заболеваниях и патологических состояниях бронхолегочной системы . Другие, преимущественно зарубежные, авторы полагают, что у детей бывает не только рецидивирующий, но и первичный хронический бронхит, который, в соответствии с определением ВОЗ, характеризуется повторяющимися в течение последних двух лет обострениями (кашель с мокротой), продолжающимися не менее Змее в году.
Наши наблюдения подтверждают мнение о том, что такой диагноз, поставленный амбулаторно, очень часто бывает неточным и при стационарном обследовании примерно в 50 % случаев выясняется, что в действительности имеется вторичный бронхит, осложняющий бронхоэктазии, врожденные аномалии бронхолегочной системы, муковисцидоз или другие заболевания.
Частота рецидивирующего бронхита у детей колеблется в разных странах от 1,6 до 9 %. В Ленинграде, по данным сотрудника ВНИИП В. В. Казанской, частота рецидивирующего бронхита составляет 4,5 %.
Что провоцирует / Причины Обструктивного бронхита у детей:
1. Частые и недолеченные бронхиты
2. Врожденные пороки развития бронхов
3. Гипоксия во время беременности и в процессе родов
4. Недоношенность
5. Ранние инфекции
6. Родовые травмы
Причинами острого обструктивного бронхита у детей часто являются вирусы гриппа, респираторно-синцитиальные вирусы, аденовирусы, вирусы парагриппа третьего типа, вирусно-бактериальныеассоциации, риновирусы. При рецидивирующих обструктивных бронхитам в смывах с бронхов часто обнаруживают микоплазмы, герпесвирусы, хламидии.
В группе риска – дети:
- имеющие ослабленный иммунитет
- с повышенным аллергическим фоном
- страдающие ОРВИ
- с генетической предрасположенностью
Факторы, которые способствуют развитию заболевания:
- загрязненность атмосферного воздуха (в основном – двуокисью серы)
- пассивное курение (в основном – когда курят родители)
- дефицит антипротеаз
- контакт с кадмием, кремнием
Профилактика Обструктивного бронхита у детей:
1. Приучайте малыша регулярно мыть руки, особенно зимой и осенью, когда очень распространены вирусные заболевания.
2. На случай, если нет возможности вымыть руки, при ребенке всегда должно быть антибактериальное дезинфицирующее средство. Аптеки и супермаркеты предоставляют широкий выбор таких средств разной ценовой категории.
3. Ограничить контакт ребенка с больными людьми.
4. Избегайте курения возле ребенка и, в особенности, курения в квартире. Даже если в комнате ребенка не чувствуется дым, он может там присутствовать, негативно сказываясь на дыхательной системе вашего сына или дочери.
5. Не водите ребенка в заведения, где курят.
6. Обсудите с вашим педиатром возможности вакцинации. Вакцины от гриппа и пневмонии снизят вероятность бронхита как осложнения данных заболеваний.
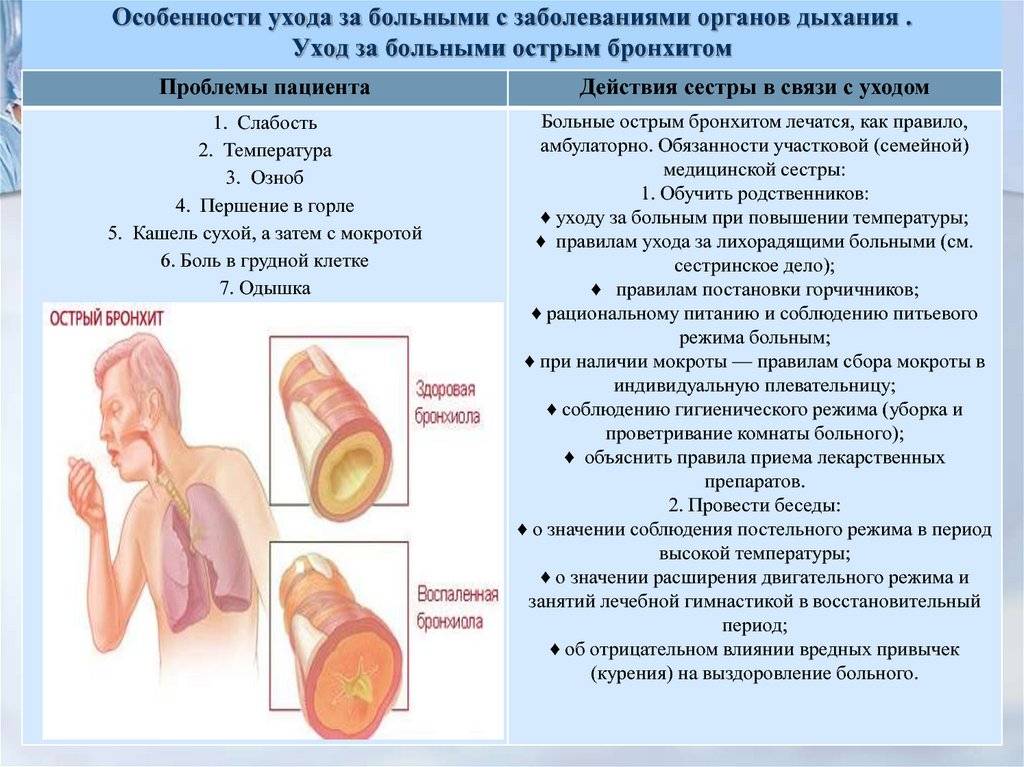
Лечение острого бронхита
Антибиотики НЕ показаны для лечения острого бронхита.
Данные рекомендации являются систематически дополняемыми утверждениями, призванными помочь врачу и пациенту принять верное решение в конкретных клинических условиях. К ним следует прибегать как в дополнение к объективному клиническому осмотру
Лечение в основном симптоматическое. Например:
- отказ от курения;
- повышение влажности воздуха;
- достаточная гидратация;
- прием анальгетиков/антипиретиков;
- противокашлевые средства облегчат состояние, но не сократят длительность заболевания;
- бронхолитики помогут смягчить длительно не проходящий кашель.
Кортикостероиды (как спреи, так и пероральные) НЕ рекомендованы в силу недоказанности их эффективности в отношении острого бронхита. Отхаркивающие средства также обычно НЕ рекомендуются в силу ограниченной эффективности.
Патогенез (что происходит?) во время рецидивирующего бронхита у детей:
Рецидивы бронхита связывают также и с аллергической наследственностью, генетически обусловленной недостаточностью иммунного ответа на инфекцию или дисгаммаглобулинемией или групповым дефицитом противовирусных антител и различными системными заболеваниями.
Из экзогенных факторов придают значение климатическим особенностям (высокая влажность, низкое атмосферное давление, температура воздуха + 7 -7°С), загрязнению воздушной среды, пассивному курению, неблагоприятным социально-бытовым условиям.
Рецидивирующий бронхит значительно чаще развивается у детей дошкольного возраста после повторных вирусных инфекций или острых пневмоний, кори и коклюша, первичного туберкулеза. В патогенезе рецидивирующего бронхита важнейшая роль, по-видимому, принадлежит состоянию иммунокомпетент-ной системы, однако многие вопросы еще остаются нерешенными. В ряде исследований установлен адекватный ответ гуморального и клеточного иммунитета на инфекцию в период обострения этого бронхита. Другие авторы, напротив, подчеркивают своеобразие иммунологической реактивности ребенка: снижение неспецифических факторов защиты легких, нарушение гуморального или местного (секреторного) иммунитета. Нами совместно с И. В. Походзей изучалось состояние иммунологической реактивности и факторов неспецифической защиты в процессе длительного диспансерного наблюдения у 144 детей. При этом было установлено, что рецидивирующее течение болезни определяется снижением факторов естественной резистентности, нарушением в системе клеточного иммунитета и постепенно развивающейся транзиторной недостаточностью гуморального иммунитета.
ПАТОЛОГИЧЕСКАЯ АНАТОМИЯ
Представление о патологоанатомических изменениях при рецидивирующем бронхите основаны на единичных публикациях. Характерны неравномерность проявлений воспаления слизистой оболочки бронхов, утолщение базальной мембраны, метаплазия бронхиального эпителия, лимфоцитарные инфильтраты в стенке бронхов.
А. Г. Бобков в лаборатории патоморфологии ВНИИП исследовал биоптаты слизистой оболочки у 28 больных рецидивирующим бронхитом. Обнаружены гиперплазия желез и бокаловидных клеток, преобладание в железах слизистого компонента над серозным, слабо или умеренно выраженная лимфоплазмоцитар-ная инфильтрация, некоторое утолщение базальной мембраны. Склероз и плоскоклеточная метаплазия встречались значительно реже. Эти данные подтверждают возможность формирования хронического бронхита «взрослого» типа в детском возрасте при длительно текущем рецидивирующем бронхите.
Диагностика Обструктивного бронхита у детей:
Диагностируют обструктивный бронхит у детей по типичным симптомам, но обязательны такие исследования:
- физикальные
- эндоскопические
- функциональные
- рентгенологические
- лабораторные
Физикальные данные отличаются в зависимости от стадии и формы обструктивного бронхита у ребенка. Когда болезнь прогрессирует, появляется коробочный перкуторный звук над легкими, ослабевает дрожание голоса, уменьшается подвижность легочных краев. Аускультативные методы выявляют свистящие хрипы при форсированном выдохе, жесткое дыхание, а в стадии обострения еще и влажные хрипы. После откашливания меняются количество или тональность хрипов.
Чтобы исключить локальные и диссеминированные поражения легких, применяют рентгенографию. Этот метод позволяет также выявить сопутствующие болезни. Через 2-3 года продолжения заболевания обнаруживают деформацию корней легких, усиление бронхиального рисунка, эмфизему легких.
При диагностировании хронического обструктивного бронхита у детей исследуют функцию внешнего дыхания. Применяют спирометрию, включая ингаляционные пробы, пневмотрахометрию, пикфлоуметрию. С помощью данных, которые получены этими методами, определяют нарушения легочной вентиляции, наличие, степень и обратимость бронхиальной обструкции, стадию хронического обструктивного бронхита.
При обструктивном бронхите с помощью лечебно-диагностической бронхоскопии осматривают слизистую бронхов, делают забор мокроты и бронхоальвеолярный лаваж. Бронхографию применяюь лишь в некоторых случаях – чтобы исключить бронхоэктазы.
Лабораторная диагностика:
- биохимические показатели крови (фибриноген, общий белок и белковые фракции, билирубин, сиаловые кислоты, глюкоза, аминотрансферазы и т.д.)
- общий анализ крови
- общий анализ мочи
Степень дыхательной недостаточности при заболевании обструктивным бронхитом определяют при помощи газового состава крови и КОС
Врачи могут назначить бактериологическое и микроскопическое исследование мокроты и лаважной жидкости. Чтобы дифференцировать заболевание с туберкулезом легких, применяют такие методы как ПЦР и КУБ
Обострение хронического обструктивного бронхита при диагностике отличают от бронхиальной астмы, бронхоэктатической болезни, туберкулеза, пневмонии, рака легких у детей.
Также в разделе
Фосфат-диабет, почечный несахарный диабет. Симптомы. Диагностика. Лечение. Тубулопатии (канальцевые дисфункции) – группа нефропатий, обусловленных нарушением транспортных процессов в канальцах. Выделяют первичные… | |
| Перинатальные поражения центральной нервной системы. Причины. Симптомы. Диагностика. Лечение. Профилактика. Перинатальные поражения нервной системы – группа патологических состояний, обусловленных воздействием на плод (новорождённого) неблагоприятных факторов в… | |
| Смешанное вскармливание. Питание детей старше года. Режим питания детей старше года. При недостаточности молока у матери вводят докорм теми же молочными смесями, что и при искусственном вскармливании. Сначала ребёнку дают грудь и только после… | |
| Мочевая инфекция Мочевая инфекция – воспалительный процесс, вызванный микроорганизмами и локализующийся на любом участке слизистой оболочки мочевого тракта (в… | |
| Субфебрильная температура у ребенка О субфебрильной температуре у ребенка говорят такие показатели на градуснике: +37°C и +38°C. Такие показатели (как у детей, так и у взрослых) являются… | |
| Неревматические кардиты у детей. Врожденные кардиты. Приобретённые кардиты – острый кардит, подострый кардит, хронический кардит. Клиника. Диагностика. Лечение. Неревматические кардиты – воспалительные поражения сердца различной этиологии, не связанные с ревматизмом или иными заболеваниями системного характера…. | |
| Иммунодефицит у детей: виды и лечение Первичные иммунодефициты Подтверждение диагноза при иммунодефиците Вторичные иммунодецифиты Иммунодефициты – снижение функциональной… | |
| Пограничные состояния у новорожденных Гормональный (половой) криз Гормональный криз наблюдают у 2/3 новорождённых. Эти изменения обусловлены переходом эстрогенов от беременной к плоду в последние… | |
| Лимфатико-гипопластический диатез. Причины возникновения. Симптомы. Диагностика. Лимфатико-гипопластический диатез – аномалия конституции, сопровождающаяся диффузной гиперплазией лимфоидной ткани (генерализованное увеличение… | |
| Постгеморрагические анемии у детей Постгеморрагические анемии обусловлены острой или хронической потерей крови. Острые кровопотери развиваются у детей довольно часто и бывают… |