Методы борьбы с бесплодием неясного генеза
Иногда супруги, узнав о подобном диагнозе, решают отказаться от терапии и попробовать еще раз зачать ребенка самостоятельно. В данном случае огромное значение имеет возраст. Для молодой женщины такая стратегия может оказаться вполне эффективной, но следует иметь в виду, что с каждым годом вероятность наступления естественной беременности все ниже. Для пациенток старше 35 лет подобный подход неприемлем вообще: с возрастом овариальный резерв сокращается, репродуктивная функция слабеет
Поэтому если женщина твердо решила стать мамой, необходимо выяснить запас ее яйцеклеток и – что немаловажно – их качество, которое также снижается с течением времени. Кроме того, с каждым годом растет риск рождения ребенка с пороками развития
Таким образом, стратегия ожидания актуальна только для женщин до 30 лет.
В борьбе с бесплодием применяют:
- внутриматочную инсеминацию – семенная жидкость вводится в матку искусственным путем. Таким образом в полости матки оказывается большое количество жизнеспособных сперматозоидов, что увеличивает шансы на оплодотворение;
- стимуляцию овуляции – в классическом цикле при овуляции выходит одна яйцеклетка. Применение стимулирующих гормональных препаратов позволяет добиться выхода нескольких яйцеклеток, увеличивая таким образом шансы на зачатие;
- ЭКО – самый эффективный способ лечения идиопатического бесплодия. При использовании данной методики существенно увеличиваются шансы на успех, так как есть возможность в лабораторных условиях оценить качество биоматериала, выявить и подсадить наиболее жизнеспособные эмбрионы, заморозить остальные для следующих попыток ЭКО.
Вся информация носит ознакомительный характер. Если у вас возникли проблемы со здоровьем, то необходима консультация специалиста.



Признаки пролежней
Чаще всего пролежни образуются над костными выступами тела, которые прикрыты небольшим слоем мягких тканей, в том числе подкожной жировой клетчатки. Они образуются на тех частях тела, которые непосредственно соприкасаются с кроватью или инвалидным креслом и испытывают наибольшее давление.
Например, у людей, прикованных к постели, наиболее часто появляются пролежни на следующих частях тела:
- плечи или лопатки;
- локти;
- затылок;
- края ушей;
- разгибательная поверхность коленей, пятки;
- выступы позвоночника;
- крестец и копчик (в нижней части спины).
У людей в инвалидном кресле пролежни чаще всего образуются на следующих частях тела:
- седалищные бугры (под ягодицами);
- задняя поверхность рук и ног;
- нижняя часть спины (область крестца).
Стадии пролежней
Степень тяжести пролежней оценивают по специальной шкале. Наиболее распространенной является шкала Европейской экспертной комиссии по пролежням (EPUAP). Чем выше степень, тем тяжелее поражение кожи и мягких тканей под ней.
I стадия — наиболее поверхностный пролежень. Пораженный участок кожи меняет цвет — у людей с белой кожей он становится красным, со смуглой — приобретает фиолетовый или синий оттенок. При надавливании пролежень не бледнеет. Целостность кожи не нарушается, но пораженный участок может зудеть или болеть. Он также может быть горячим и нетипично мягким или твердым на ощупь.
II стадия — поражен участок верхнего слоя кожи — эпидермиса — или более глубокого слоя — дермы, — что приводит к ее повреждению. Пролежень похож на открытую рану или пузырь, заполненный жидкостью.
III стадия — разрушение всех слоев кожи. Также страдает подкожная жировая клетчатка, но мышцы не повреждаются. Пролежень похож на глубокую полую рану.
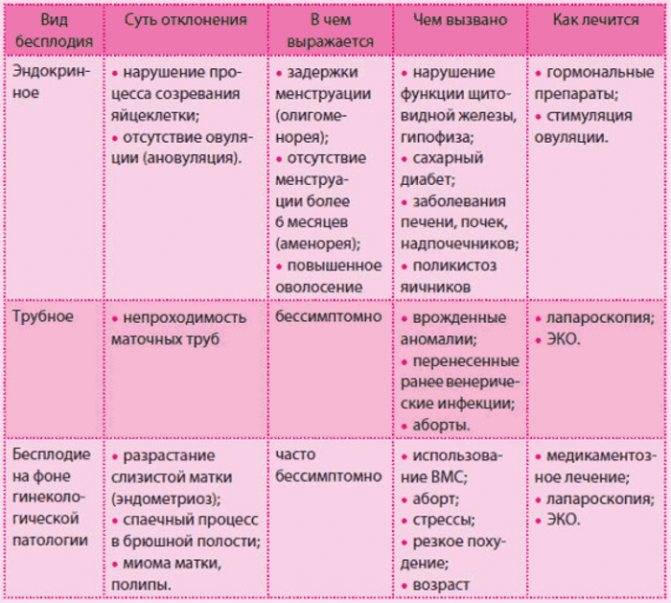
Причины ненаступления беременности
Среди пациентов с подобным диагнозом есть те, кто обладает отличным репродуктивным здоровьем, но беременность не происходит. Таких людей очень мало; гораздо больше тех, кто имеет какие-либо проблемы, но их удается обнаружить не сразу. Процесс зачатия, несмотря на кажущуюся простоту, является на самом деле очень сложным, и его результат зависит от множества обстоятельств. Чаще всего беременность становится невозможна по причине:
- низкого овариального резерва;
- неполного созревания яйцеклетки;
- генетических патологий;
- дефицита гормонов, необходимых для созревания яйцеклетки;
- невыхода яйцеклетки (так как фолликул не может лопнуть);
- гибели сперматозоида во влагалище; либо сперматозоид не может встретиться с яйцеклеткой;
- проблем с эмбрионом – например, эмбрион прекращает деление, не попадает в матку, не прикрепляется к ее стенке.
Как определить плоскостопие, какой врач проводит диагностику
Прежде всего, важны симптомы плоскостопия (у детей или взрослых), которые включают:
- боль в ногах;
- быстрое утомление ног, особенно в узкой обуви или на каблуках;
- боль в области сводов и пяток;
- отеки в нижней части стопы;
- затруднение и дискомфорт при стоянии;
- боль в коленях, бедрах и пояснице;
- деформация первых пальцев с формированием «косточек» по внутренней поверхности стоп;
- невозможность оторвать пятки от земли.
Кроме того, обувь снашивается с внутренней стороны, сильно деформируется. Все эти жалобы – повод для посещения ортопеда и диагностики плоскостопия.
Для выявления плоскостопия врач попросит встать на пальцы ног и опуститься на пол, посмотрит, касается ли ступня земли. Если врач заметит, что дуги нет или она слабо выражена, он порекомендует следующие тесты:
- Рентгенологическое исследование: рентген позволяет получить изображения костей и суставов стопы. Это также помогает выявить деформации суставов.
- Ультразвуковое сканирование: если врач подозревает какие-либо аномалии в сухожилиях, он порекомендует ультразвуковое сканирование. Это метод визуализации, при котором звуковые волны используются для создания изображений и визуализации поврежденного сухожилия.
- КТ: обследование с помощью компьютерной томографии помогает обнаружить травмы или переломы стопы и лодыжки. Он обеспечивает гораздо более подробные рентгеновские изображения, чем стандартный рентген при плоскостопии.
- МРТ: магнитно-резонансная томография дает более подробные изображения, чем ультразвуковое сканирование и компьютерная томография. В процедуре используются радиоволны и магнитные поля для получения изображений внутренних структур.
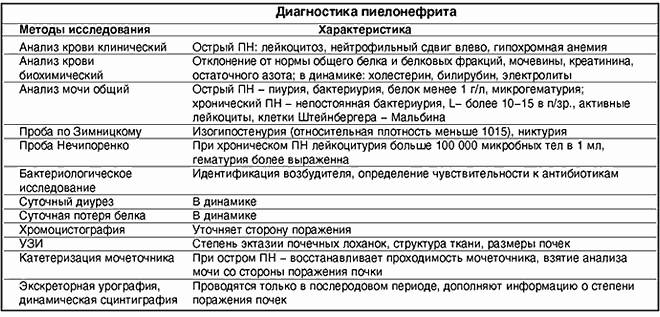
Диагностика бесплодия I степени
Первичное бесплодие обычно устанавливается у молодых пациенток, которые впервые задумались о рождении ребенка. При этом достаточно часто прислушиваясь к советам родственников и подруг, девушки не спешат обращаться к врачу. Такое халатное отношение часто приводит к усугублению причинной патологии, что в дальнейшем может осложнить терапию.
Если естественное зачатие не происходит в течение года активной половой жизни, женщине необходимо обратиться к гинекологу или репродуктологу. Стандартный протокол диагностики первичного бесплодия включает следующие обследования:
- Гинекологический осмотр;
- Мазок на флору и определение чистоты влагалища;
- Анализ крови на наличие инфекционных заболеваний;
- Анализ крови на ВИЧ, RW и гепатит;
- УЗИ органов малого таза – определение анатомо-функционального состояния яичников и матки;
- Установление наличия овуляции (построение графиков базальной температуры, УЗ-определение овуляторной деятельности, проведение специальных тестов, биопсия эндометрия);
- Изучение гормонального фона (определение лютеинизирующего и фолликулостимулирующего гормонов, а также пролактина, эстрадиола, тестостерона и гормонов щитовидной железы);
- Ультразвуковая гистеросальпингоскопия (УЗГСС) – исследование проходимости маточных труб;
- Микроскопическое исследование цервикальной слизи, с целью определения вязкости и наличия антиспермальных антител;
- Гистероскопия – осмотр полости матки при помощи специального оптического прибора;
- Диагностическая лапароскопия;
- Посткоитальный тест.
Профилактика пролежней
Один из наиболее эффективных методов профилактики пролежней у лежачих больных — регулярно и часто менять положение тела. Если пролежень уже появился, регулярные перемещения помогут уменьшить давление на него и ускорят заживление раны. Лежачим больным следует менять положение тела не реже, чем один раз в 2 часа. Людям, прикованным к инвалидному креслу, следует менять позу хотя бы раз в 15–30 минут.
При появлении пролежня важно стараться максимально уменьшить давление на него, чтобы рана быстрее заживала. Если человек сам не в состоянии перемещаться, ему должен помогать родственник или сиделка
Для лежачих больных используют противопролежневые матрасы. Под те части тела, которые наиболее подвержены сдавливанию, подкладывают поролоновые подушки различной толщины от 3 до 10 см. Постель должна быть заправлена чистым хлопчатобумажным бельем. Необходимо следить, чтобы простынь не собиралась в складки, в кровати не было крошек и других предметов, которые оказывают трение и давление на тело. Нижнее белье лежачего больного должно быть из натуральных тканей, без грубых швов и резинок.
Необходимо строго следить за гигиеной кожи, ежедневно принимать водные процедуры с жидким мылом. Во время мытья нельзя тереть кожу. При необходимости используют подгузники или впитывающие пеленки, чтобы сохранить тело сухим и чистым.
Людям, склонным к появлению пролежней, необходимо каждый день проверять кожу на наличие признаков их появления, таких как пятна. Труднодоступные части тела, например, ягодицы и подошвы стоп, можно осматривать при помощи зеркала. При обнаружении каких-либо признаков поражения следует обратиться к врачу.
Питание при пролежнях
Здоровый сбалансированный рацион, включающий должное количество белка и разнообразные витамины и минералы, поможет избежать поражения кожи и ускорить заживление. При отсутствии аппетита из-за какого-либо заболевания следует воспользоваться приведенными ниже советами:
- Питаться маленькими порциями в течение всего дня вместо двух—трех больших приемов пищи. Можно составить график приема пищи, а не ждать появления чувства голода. Необходимо потреблять достаточное количество питательных веществ.
- Перед едой не следует выпивать много жидкости, так как это создаст ложное чувство насыщения.
- При затруднении глотания можно попробовать специальные питательные напитки или пюре и супы.
- Вегетарианцам необходимо потреблять достаточно растительного белка. Примеры продуктов, богатых белком: сыр, йогурт, арахисовое масло, бобовые и орехи.
Какие симптомы вегето-сосудистой дистонии встречаются чаще всего?
Среди представительниц прекрасного пола заболевание более распространено, но симптомы ВСД у женщин и мужчин различаются мало чем. Чаще всего болезнь имеет следующие проявления:
- Боли в сердце. При вегето-сосудистой дистонии они бывают разными: колющие, ноющие, распирающие, жгучие. Иногда они продолжаются буквально одно мгновение («кольнуло сердце»), а в других случаях длятся часами, сутками. Обычно боль провоцирует переутомление, смена погоды, нервное напряжение, употребление алкоголя.
- Тревога, ухудшение настроения, слабость, беспокойство – симптомы, которые часто сопутствуют болям в сердце. Если болевой приступ выражен сильно, возникает страх, усиленное сердцебиение, чувство нехватки воздуха.
- Одышка. Обычно больные вегето-сосудистой дистонией жалуются неврологу, что их беспокоит «одышка», но на самом деле под этим словом они понимают частое поверхностное дыхание. Возникает чувство, как будто вдох затруднен, хочется глубоко вдохнуть.
- Ощущение комка в горле. Этот симптом довольно мучительный, человек чувствует, как будто его «горло что-то сдавливает», при этом беспокоит головокружение, слабость, тревога, страх смерти. Хочется пошире открыть окно, выйти на улицу.
- Неприятные ощущения в сердце. Это может быть чувство усиленного сердцебиения, как будто сердце «выпрыгивает», «переворачивается».
- Слабость. Характерные признаки вегето-сосудистой дистонии: постоянная усталость, сонливость, сниженное настроение, снижение работоспособности.
- Сосудистые нарушения. Многие больные ВСД отмечают колебания артериального давления. Возникают головные боли, головокружение, похолодание, зябкость в руках и ногах.
- Плохое самочувствие, когда в комнате, на улице высокая или низкая температура.
- Снижение работоспособности. Как умственной, так и физической. Больной быстро устает.
- Нарушения со стороны органов пищеварения. Среди симптомов вегето-сосудистой дистонии встречаются такие, как тошнота и рвота, отрыжка, икота, боли в животе. Может ухудшаться аппетит, из-за этого больной худеет.
ВСД может начинаться по-разному. В одних случаях все симптомы возникают сразу, они очень сильно выражены. Могут они нарастать и постепенно – человек даже затрудняется точно сказать, когда он понял, что болен.
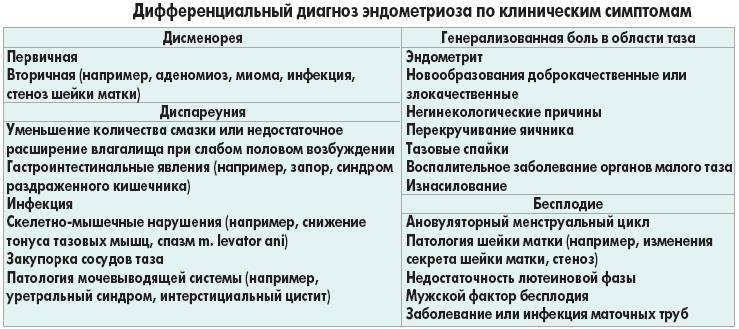
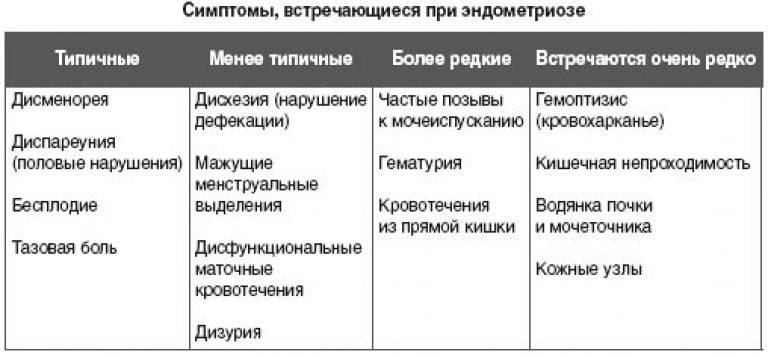
Симптомы бесплодия у женщин
Хотя признаки бесплодия у женщин многообразны, можно выделить наиболее распространенные из них:
Болевые ощущения или тазовые боли
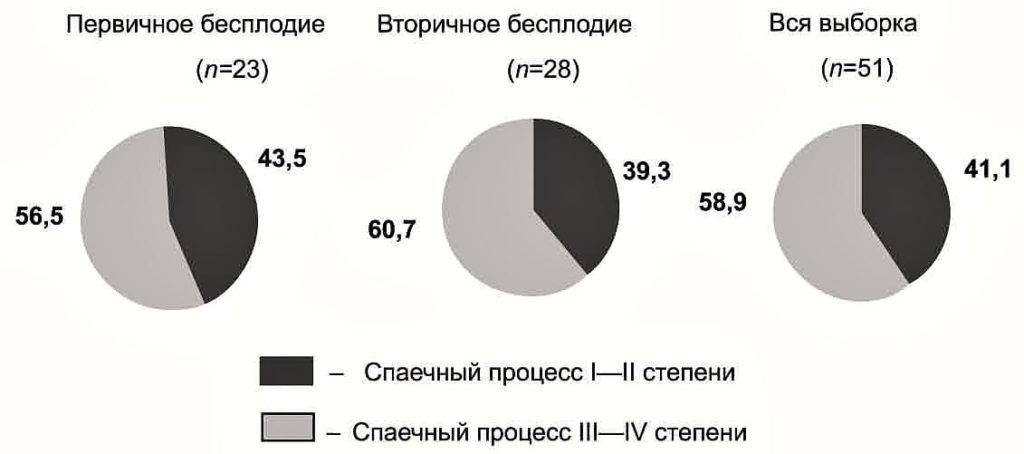
Многие женщины полагают, что некоторые неудобства (боль, дискомфорт внизу живота) во время менструации — обычное явление. Но надо запомнить, что болезненные менструации не являются нормой, и это повод незамедлительно обратиться к врачу. Ведь самые ранние признаки эндометриоза (причины бесплодия в 15% случаев) — это как раз болезненные менструации.
Эндометриоз — коварное заболевание, которое не всегда легко обнаружить. В зависимости от локализации патологического очага, диагностика проводится разными способами, от гинекологического осмотра до МРТ и УЗ-обследования на сканере Voluson S10.
Нарушения месячного цикла
Менструальный цикл — это повторяющиеся биологические изменения в организме. В первую фазу менструального цикла созревает доминантный фолликул. В середине цикла наступает овуляция, происходит выход яйцеклетки из яичников, а на месте лопнувшего фолликула образуется желтое тело, основной функцией которого является поддержание гормоном прогестероном беременности в случае ее наступления.
В случае ненаступления беременности через 14 дней — а это длительность второй фазы менструального цикла — происходит отторжение эндометрия в виде менструации
Важно запомнить, что первым днем цикла является первый день менструации. Любые нарушения менструального цикла могут привести к бесплодию у женщин
Инфекционные заболевания
Инфекции половых путей также могут привести к бесплодию. К примеру, хламидии поражают маточные трубы и делают невозможными зачатие и беременность.
Выделения из молочных желез
Появление почти бесцветных выделений из молочных желез может говорить о гормональном нарушении. Часто это является симптомом галактореи. Это состояние требует изучения и дополнительного обследования, например, исследования крови на гормоны и УЗИ молочных желез (и /или маммографии).
Гормональный дисбаланс
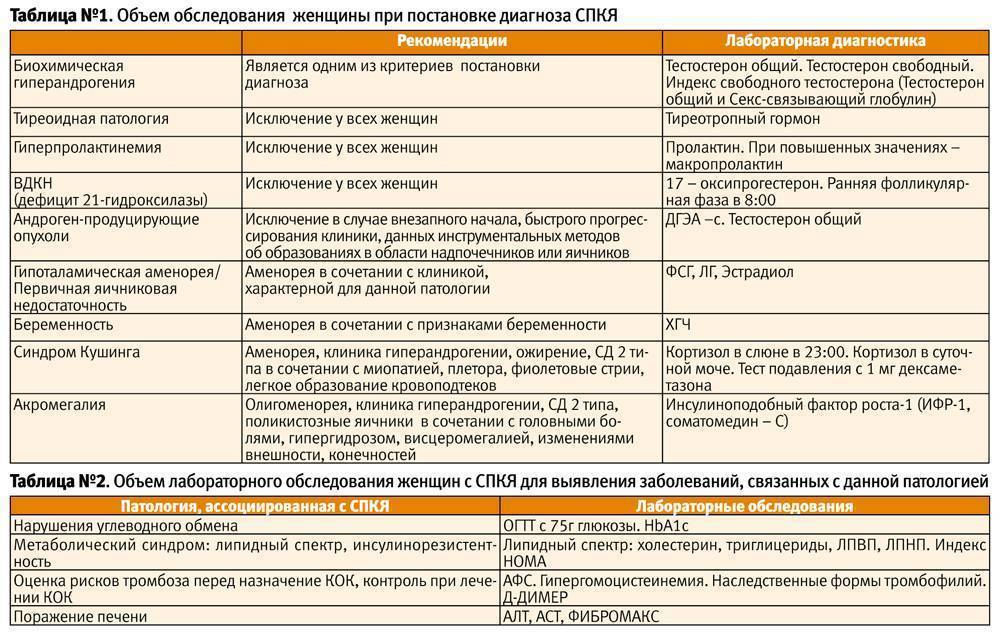
Дисбаланс возникает из-за увеличения в крови женщины уровня андрогенов, т.е. мужских половых гормонов. Характеризуется такими внешними проявлениями, как повышенная жирность кожи, угревая сыпь, избыточный рост волос на теле. Гормональный дисбаланс приводит к тому, что яичники перестают вырабатывать яйцеклетки и беременность не наступает.
Нарушение веса у женщины
Значительные колебания веса нередко приводят к гормональным нарушениям. Как при ожирении, так и при анорексии блокируется производство гормонов, отвечающих за зачатие и беременность.
Из нашего видеосюжета вы узнаете о широчайших возможностях клиники “МедикСити” в сфере диагностики и лечения бесплодия и других заболеваний женской половой сферы. В штате клиники работают врачи-акушеры-гинекологи, гинекологи-эндокринологи, репродуктологи, специалисты ультразвуковой диагностики и врачи других направлений. Мы знаем, как помочь вашему малышу появиться на свет!
Лечение бесплодия у женщин
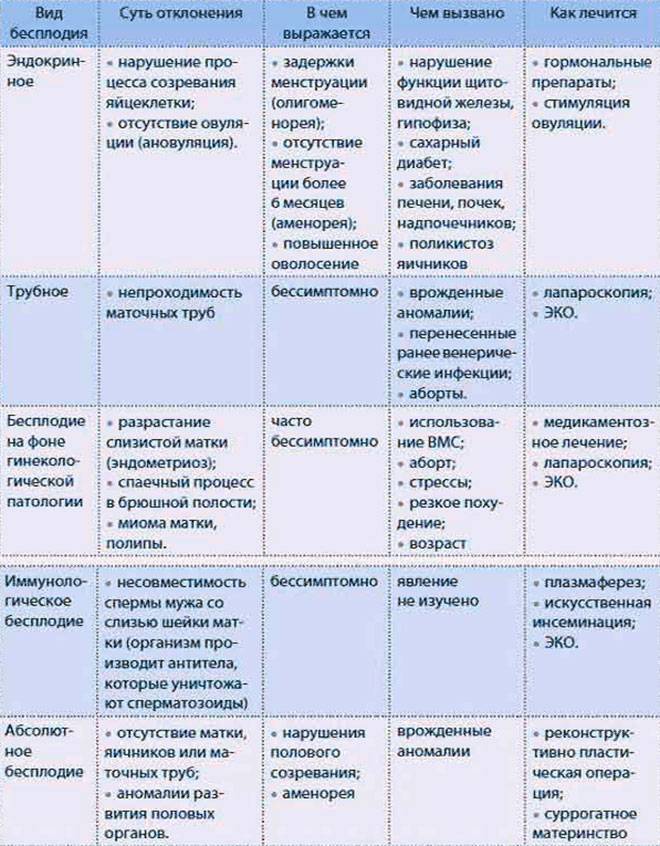
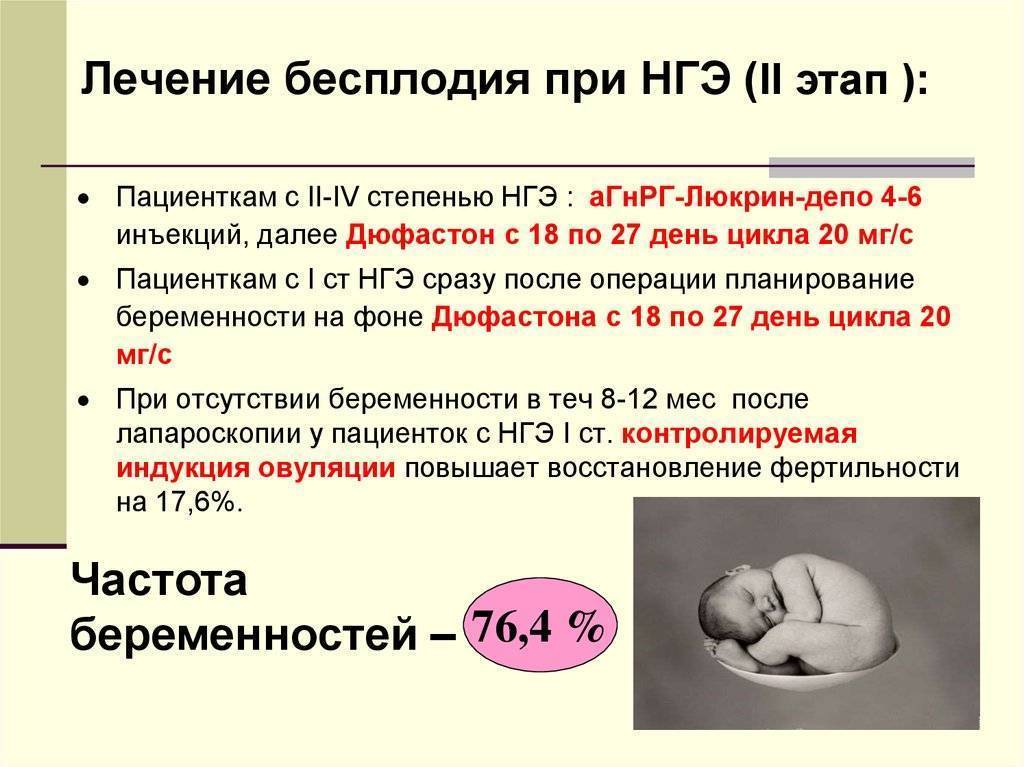
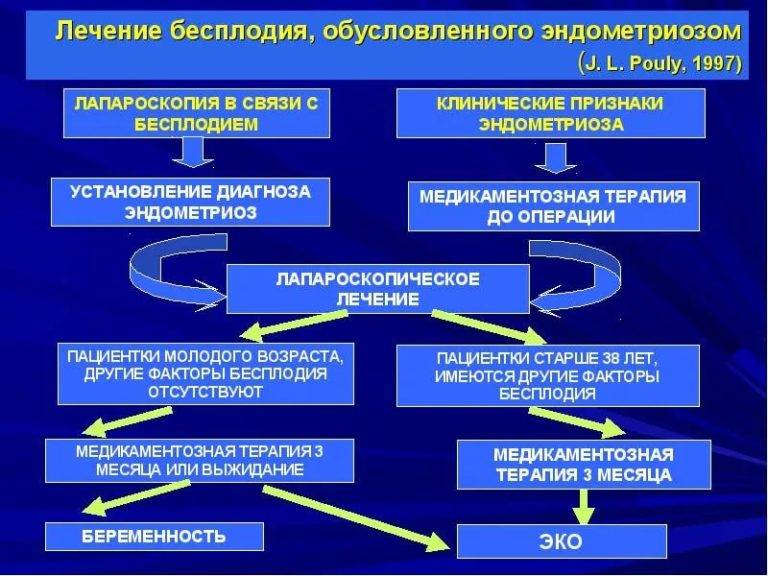
Направленность лечения зависит от вида и характера обусловившего бесплодие патологического процесса. При непроходимости маточных труб вследствие хронического воспаления эффективно применение ультразвуковых методов. Применяют также индуктотермию, электрофорез йода, лечебные гидротубации с растворами антибиотиков, лидазой и гидрокортизоном. При недостаточном развитии органов половой сферы применяют электростимуляцию шейки матки, индуктотермию, грязелечение, гинекологический массаж. Находит свое применение и гормонотерапия по характеру выявленных изменений. При синдроме Штейна-Левенталя выполняют клиновидную резекцию яичников. Наличие миомы матки у женщин молодого возраста в сочетании с бесплодием требует оперативного лечения. Лечение эндометриоза проводят комбинированными эстрогено-гестагенными препаратами, а в случае его неэффективности — оперативно. Трубное бесплодие также лечат хирургически, если консервативная терапия оказалась безуспешной.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.


- Сибутрамин (препарат для лечения ожирения). Режим дозирования: внутрь, утром, не разжевывая и запивая достаточным количеством жидкости по 10-15 мг.
- Метформин (гипогликемическое средство). Режим дозирования: внутрь, по 500 мг 3 раза в сутки.
- Дидрогестерон (гестагенное средство). Режим дозирования: внутрь, по 10 мг/сут. с 14-го по 25-й день цикла.
- Ярина (эстроген-гестагенное средство). Режим дозирования: внутрь, каждый день примерно в одно и то же время, запивая небольшим количеством воды по одной таблетке непрерывно в течение 21 дня. В циклическом режиме применяют в течение 3-4 месяцев.
- Кломифен (индуктор овуляции). Режим дозирования: внутрь по 50 мг 1 раз в день перед сном, начиная с 5 дня менструального цикла, в течение 5 дней (при отсутствии цикла — в любое время). При отсутствии эффекта (овуляция не развивается в течение 30 дней) увеличивают дозу до 150 мг/сут. или удлиняют курс до 10 дней. Курсовая доза не должна превышать 1 г. Курс лечения 3-4 месяца.
Общая симптоматика
Конечно, каждое заболевание репродуктивной системы имеет свою характерную симптоматику. Но есть несколько общих симптомов, при появлении которых женщина должна обязательно показаться врачу:
- В первую очередь это боли любого характера (острые, тупые, ноющие), локализующиеся в нижней части живота и поясничном отделе.
- Любые виды маточных кровотечений. а также кровянистые выделения, не связанные с месячными и возникающие в середине менструального цикла.
- Болезненные ощущения и чувство дискомфорта во время полового акта.
- Снижение сексуального влечение или же полное его отсутствие.
- Нарушение менструального цикла – он становится или слишком продолжительный, или слишком короткий, количество выделений тоже изменилось (их стало больше или они почти отсутствуют).
- Появился зуд и ощущение жжения в области гениталий.
И, конечно же, при обнаружении каких-либо изъязвлений или новообразований на внешних половых органах (шанкр, уплотнения, узлы, язвы), женщина должна срочно обратиться к врачу.
Следует упомянуть о том, что многие заболевания в начале своего развития никак себя не проявляют и не дают ярко выраженных симптомов. Поэтому все специалисты настоятельно рекомендуют женщинам проходить плановый осмотр у гинеколога хотя бы раз в год, но в идеале проверяться надо каждые полгода.
Как вылечить бесплодие?
Для того, чтобы определиться с тем, как лечить бесплодие 1 степени, необходимо установить его причину. Для установления диагноза приходится сдавать массу анализов и проходить УЗИ, но результат стоит того, чтобы сделать это. Первое, что врачи советуют сделать для преодоления бесплодия 1 степени – это устранить излишние эмоциональные и физические нагрузки, нормализовать образ жизни и пересмотреть рацион. Постоянное состояние стресса также может мешать зачатию ребенка. Врач может назначить прием специальных лекарственных препаратов и прохождение медицинских процедур. Крайний мерой решения проблемы бесплодия 1 степени может стать применение ЭКО или суррогатное материнство.
Для того, чтобы узнать как вылечить бесплодие, советуем вам обратиться в репродуктивную клинику «Центр ЭКО». Лечение здесь проводится с использованием современных методик и под наблюдением опытных и высококвалифицированных врачей. Тактика терапии индивидуальна и напрямую зависит от причин бесплодия.
Лечение остеопении
Наличие остеопении требует изменения образа жизни и обеспечения диеты, с достаточным содержанием кальция и витамина D в рационе. Лечение основного заболевания, вызывающего нарушение всасывания, например, целиакии, может увеличить плотность костей. Не каждому пациенту с остеопенией требуется специализированное медикаментозное лечение, так как далеко не у всех пациентов остеопения приводит к перелому костей или переходит в остеопороз, а длительный прием специализированных препаратов, имеющих побочные действия, может привести к нежелательным осложнениям.
Тем не менее, при наличии остеопении, врач может назначить медикаментозное лечение. Решение о выборе тактики лечении проводится в каждом конкретном случае на индивидуальной основе, в зависимости от особенностей отдельного человека. С учетом всех факторов риска (наличие генетических факторов риска, изначально субтильного телосложения, наличие хронических соматических заболеваний) врач определяет риск возможности переломов в ближайшие 10 лет и проводит подбор лечения. Диагноз остеопения это серьезный звонок для внесения определенных изменений образа жизни
Изменения стиля жизни являются важной частью профилактики и лечения остеопении. Эти изменения образа жизни включают в себя регулярные физические нагрузки (например, ходьба или поднятие тяжестей), отказ от курения, умеренность в употреблении алкоголя, а также обеспечение адекватного ежедневного потребления кальция и витамина D
Если рацион не является адекватным, то возможно применение добавок.
Витамин D
- 800 МЕ (международных единиц) в день для женщин в возрасте старше 71
- 600 МЕ в день для женщин в других возрастных групп, мужчин и детей
- 400 МЕ в день для детей в возрасте до 12-месячного возраста
Кальций
- 1200 мг (миллиграмм) в день для взрослых женщин в возрасте старше 50 и мужчин 71 лет и старше. Кальций необходимо принимать дробно, не более 600 мг одновременно, что обеспечит оптимальную кишечную абсорбцию.
- 1000 мг в день для женщин старше 45 лет и мужчин старше 55 лет.
Специализированные медикаменты для лечения остеопении и остеопороза
- Бисфосфонаты (в том числе алендронат , ризедронат , ибандронат и золедроновая кислот )
- Кальцитонин (Miacalcin, Fortical, Calcimar)
- Терипаратид (Forteo)
- Деносумаб (Prolia)
- Заместительная гормональная терапия эстрогенами и прогестероном
- Ралоксифен (Evista)
Алендронат (Фосамакс), ризедронат (Actonel), золедроновая кислота (Reclast), и ралоксифен (Evista) назначаются также для профилактики остеопороза и для лечения остеопороза.).
Побочные эффекты алендроната (Фосамакса) и других бисфосфонатов (ризедронат, золедроновая кислот и ибандронат) имеют определенные особенности (например, асептический некроз челюсти), но встречаются достаточно редко. Как правило, эти препараты используются только тогда, когда преимущества профилактики переломов костей значительно перевешивают возможный риск побочных действий препаратов.
Часто остеопения не требует лечения лекарствами. В таких случаях необходимо проводить динамическое наблюдение за плотностью костной ткани с помощью денситометрии.
В чем разница между степенями бесплодия?
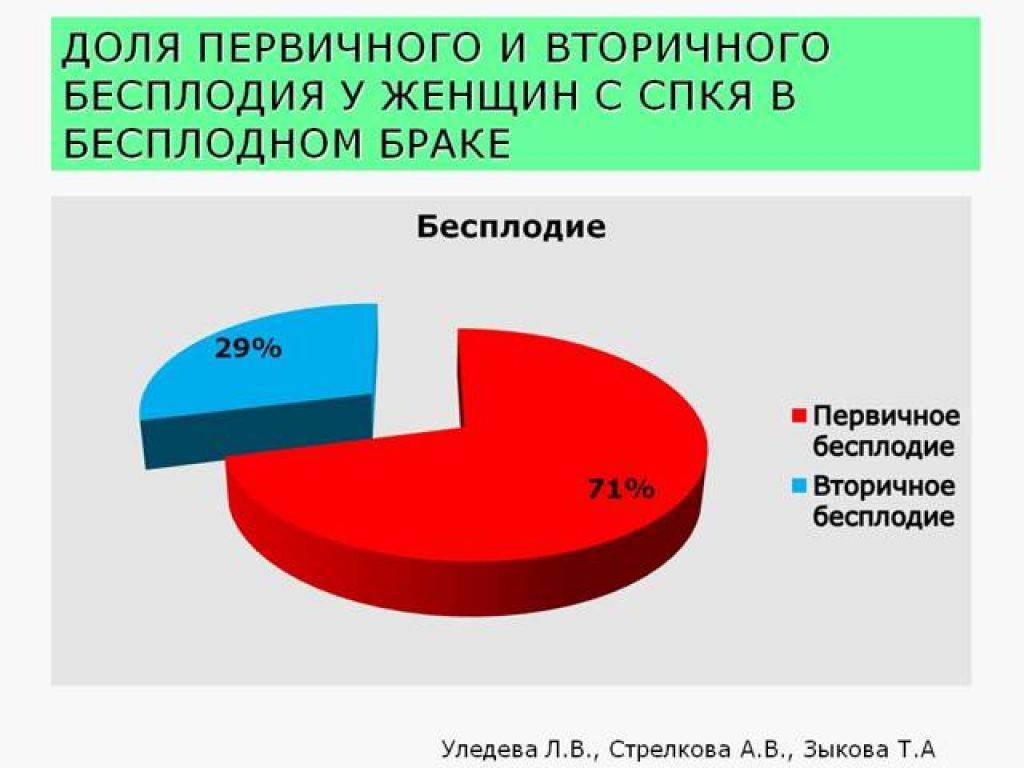
Между бесплодием 1 и 2 степени (первичным и вторичным) особой разницы нет. Хотя при бесплодии 2 степени шансы забеременеть выше. Наличие беременностей в анамнезе означает только одно: у супружеской пары или отдельно взятого пациента нет врожденных заболеваний, несовместимых с беременностью. За счет этого сразу исключаются некоторые, обычно наиболее тяжелые и не поддающиеся лечению, формы нарушения фертильности.
В остальном никаких различий нет. Бесплодие 2 степени может иметь те же самые причины, что бесплодие 1 степени. Отсутствие беременности в прошлом не означает, что она не была достигнута именно причине проблем с репродуктивной системой. Некоторые пациенты предохраняются долгие годы, и лишь в позднем репродуктивном возрасте решают зачать ребенка.
Причины у мужчин
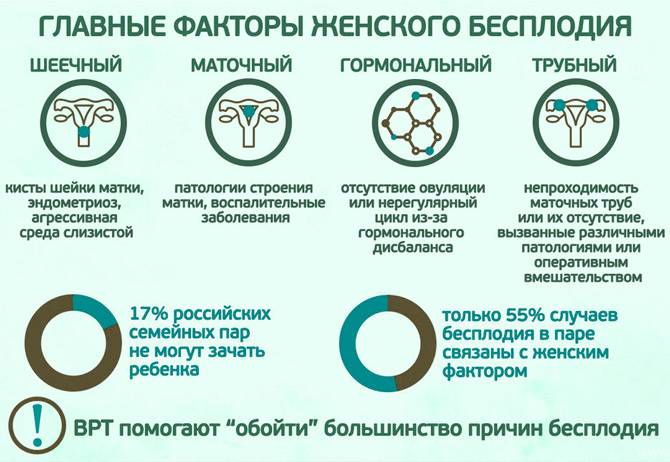
Нередко бесплодие пары обусловлено мужским бесплодием. Хотя оно встречается реже, чем женское. По данным ВОЗ:
- в 41% бесплодной оказывается женщина;
- в 24% случаев мужчина;
- в 24% оба партнера сразу;
- в 11% не удается выяснить, кто из супругов страдает заболеваниями репродуктивной системы, так как применяющиеся методы диагностики не обнаруживают признаков патологии, но беременность всё же не наступает.
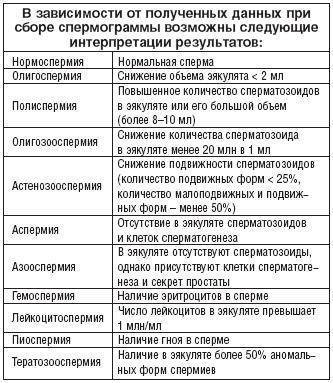
Причины бесплодия 1 степени у мужчин весьма разнообразны. Тяжелые нарушения в спермограмме возможны не только на фоне заболеваний, но при отравлении токсинами, из-за вредных привычек или нездорового образа жизни./p>
Некоторые причины первичного мужского бесплодия:
- инфекции;
- токсины;
- врожденные и генетические причины;
- лекарства;
- голодание;
- радиация;
- эндокринные расстройства;
- варикоцеле;
- простатит;
- болезни печени, легких, почек;
- травмы яичка;
- иммунное бесплодие в результате повреждения гематотестикулярного барьера;
- операции на яичках.