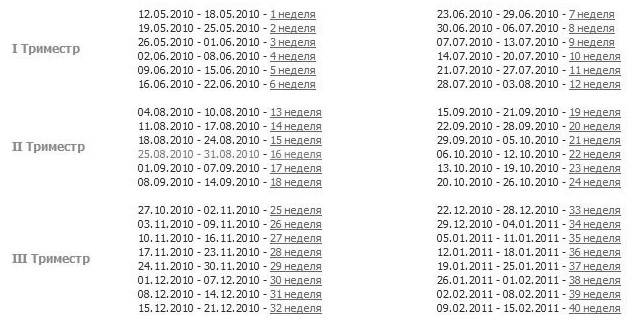
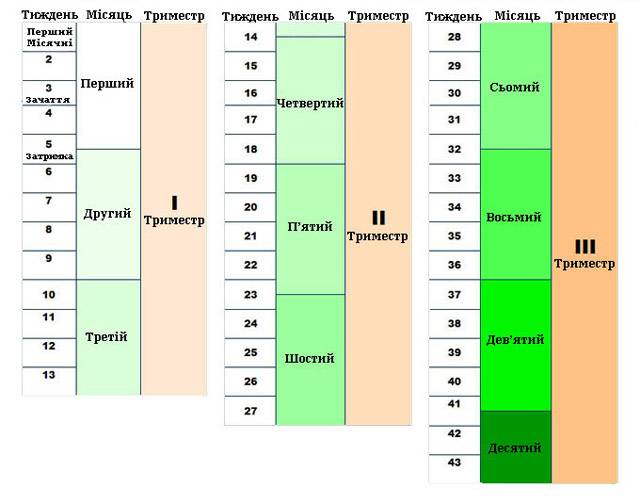
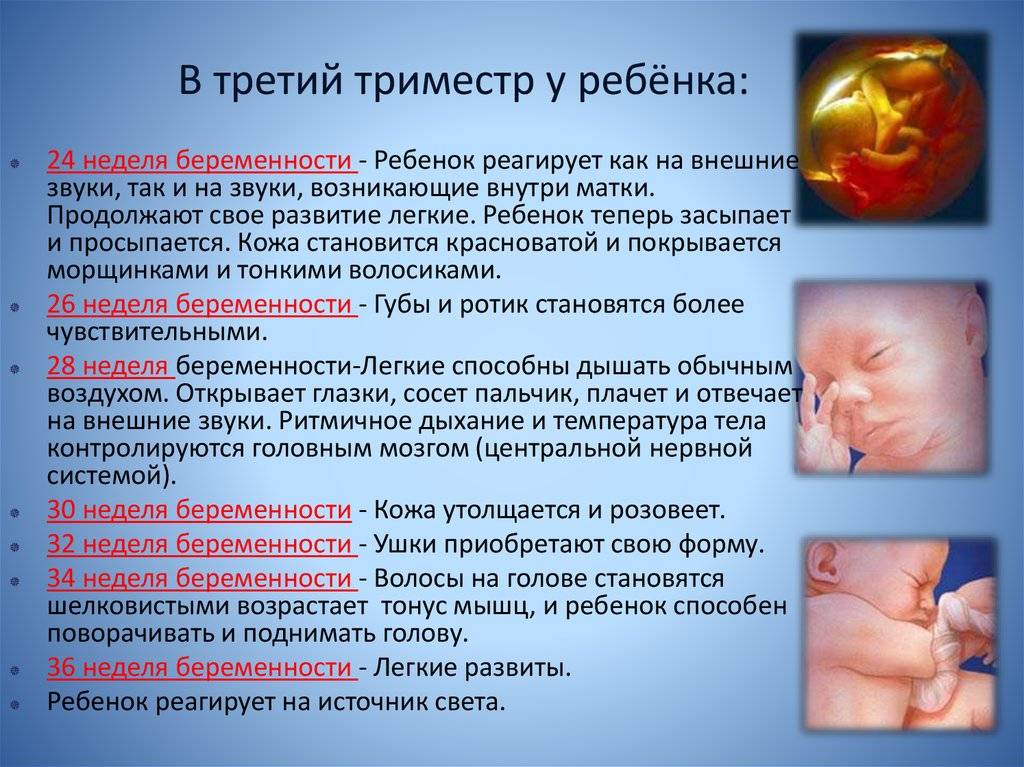
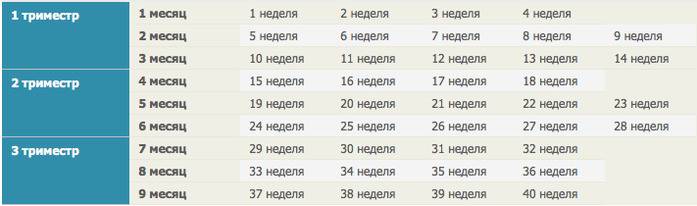
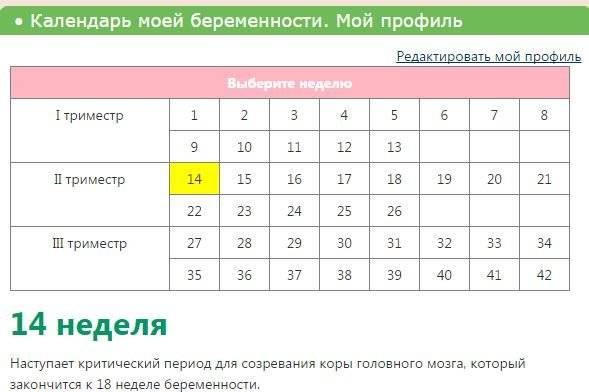
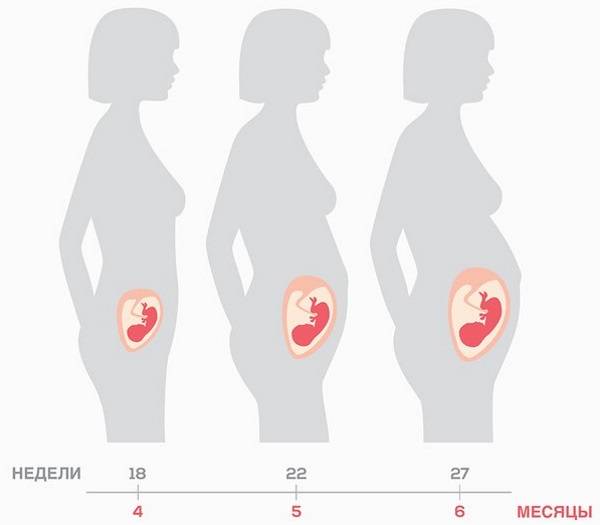
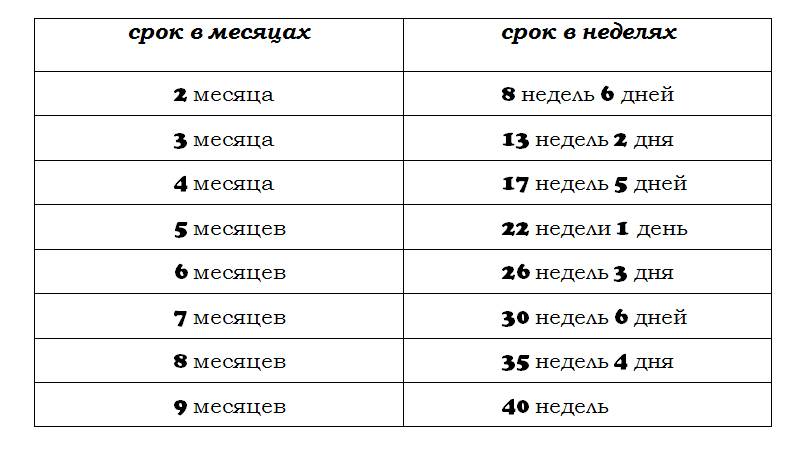
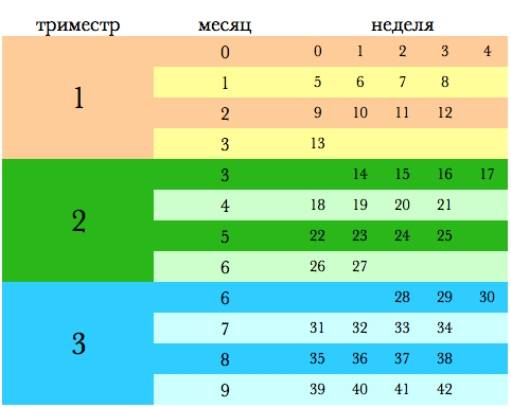
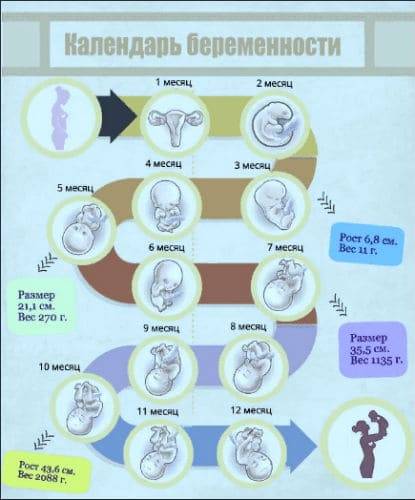
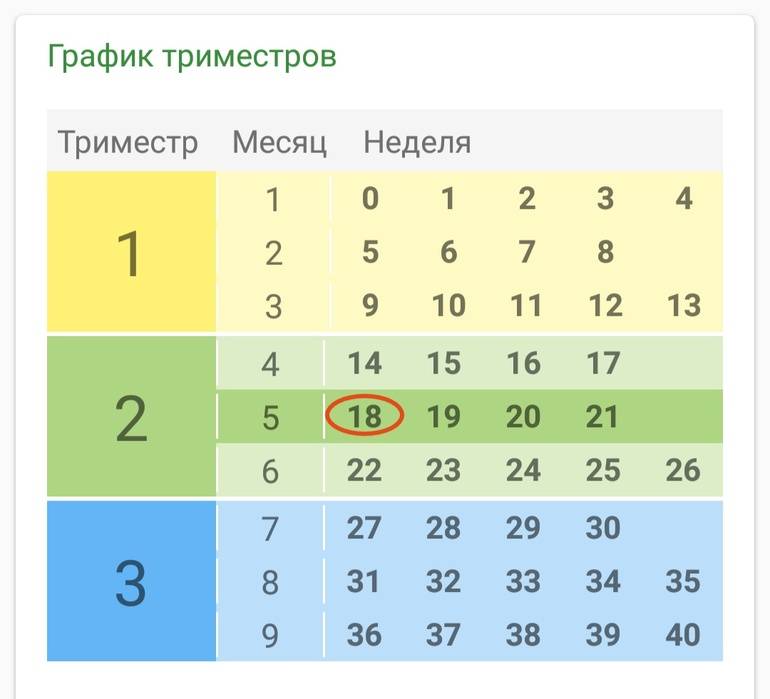
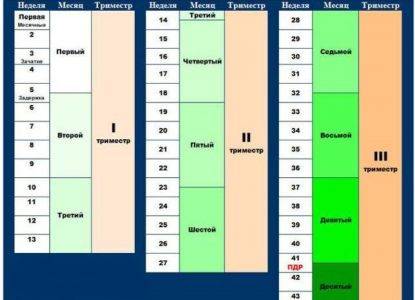
Как проходит процедура во время беременности?
Для проведения исследования женщина ложится на кушетку на спину. Ноги слегка сгибаются в коленях. Трансвагинальный способ УЗИ (применяется на ранних сроках) предполагает введение во влагалище специального датчика, с надетым презервативом. Для трансабдоминального обследования на оголённую часть живота пациентки наносится специальный гель. Далее врач начинает водить датчиком по животу пациентки.
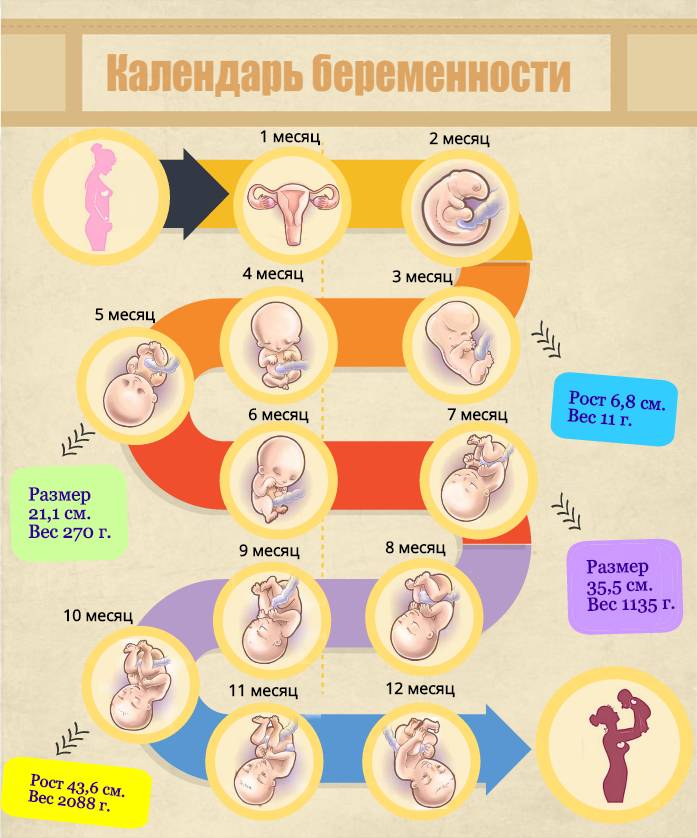
3D и 4D УЗИ
3D и 4D УЗИ, которые можно делать во время беременности при наличии определённых показаний (нечасто, обычно 1-2 раза за весь период вынашивания), демонстрируют более точно как размеры плода, так и структуру его внутренних органов. На экране монитора появляется трёх-/четырёхмерное изображение плода. На нём можно детально оценить его строение, увидеть мимику, пересчитать пальчики на руках и ногах, подробно рассмотреть пол ребёнка. При выявлении каких-либо пороков сердца (или других органов) на 2D УЗИ процедура 3D или 4D УЗИ позволяет более детально оценить степень тяжести этих пороков и дать точный прогноз дальнейшего течения беременности.
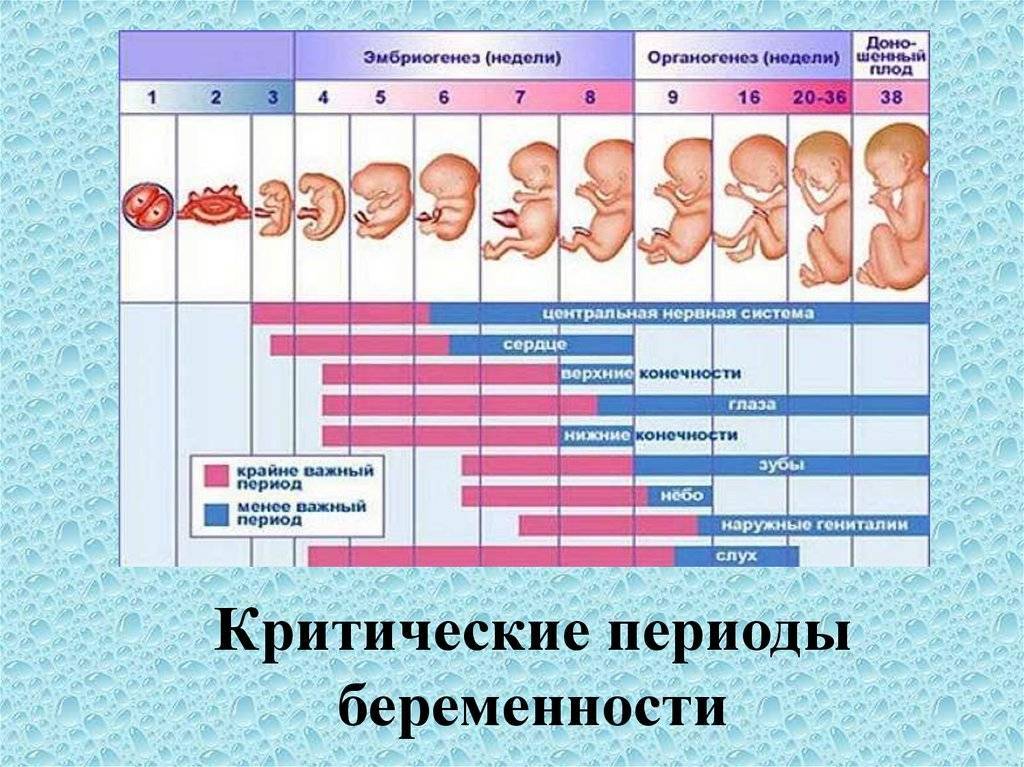
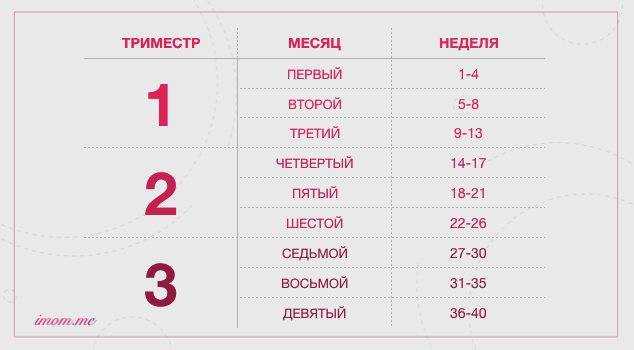
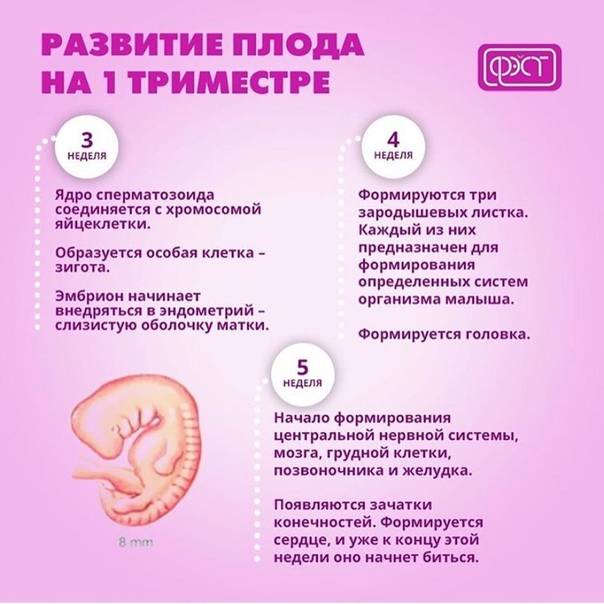
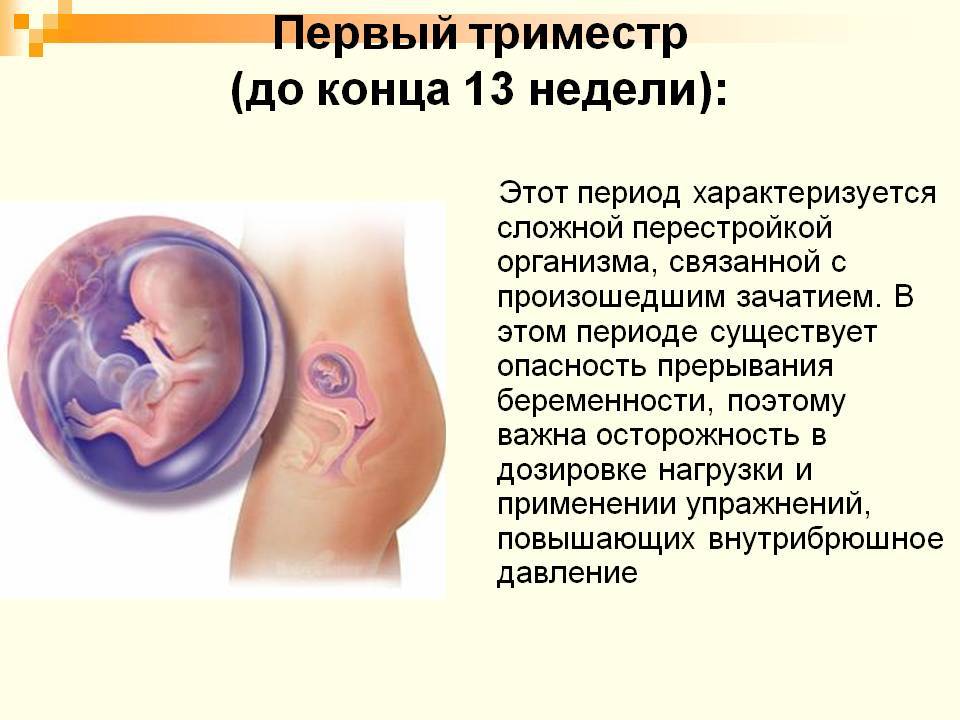
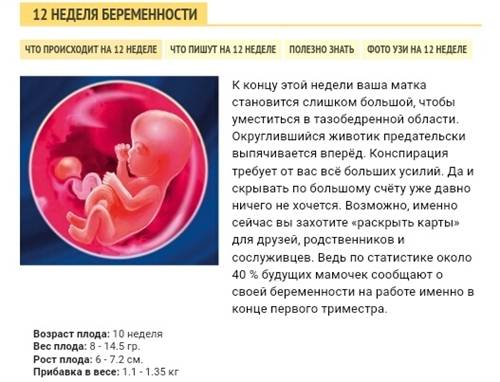
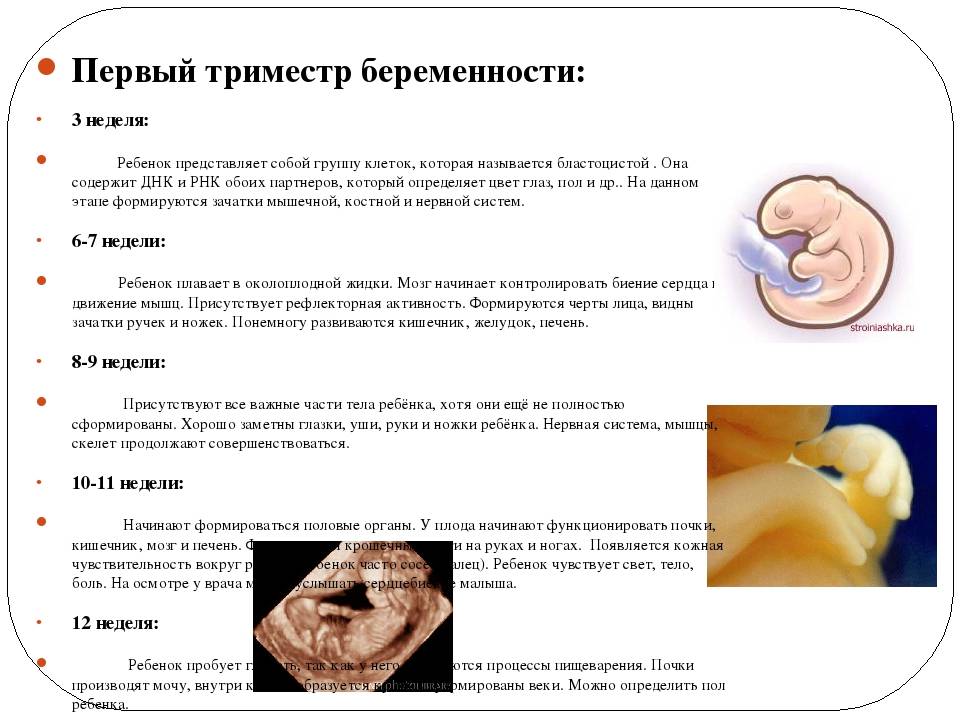
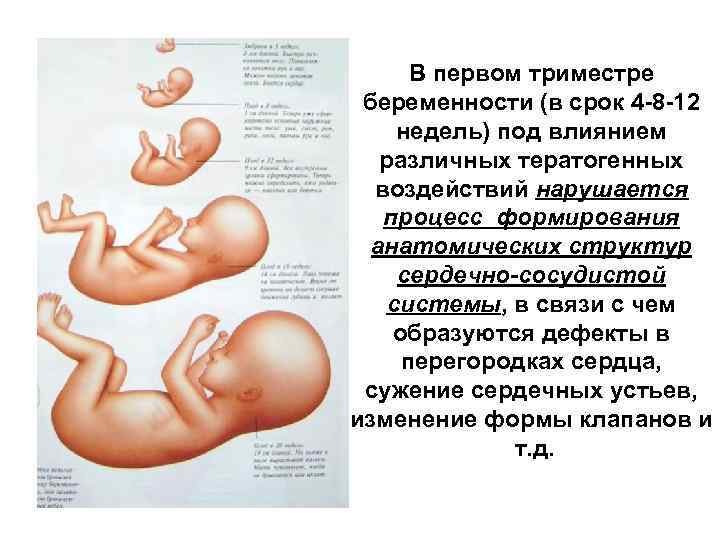
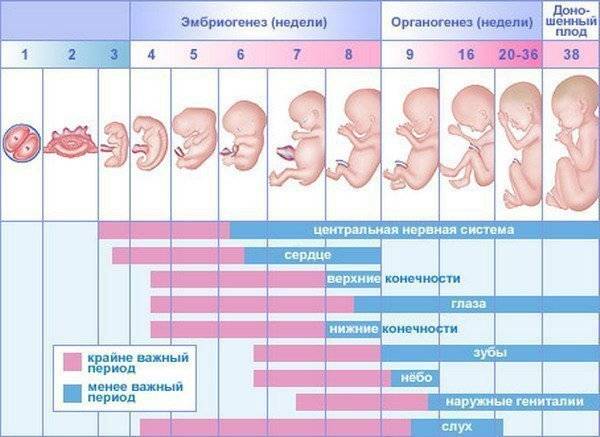
Что происходит с плодом в первом триместре беременности?
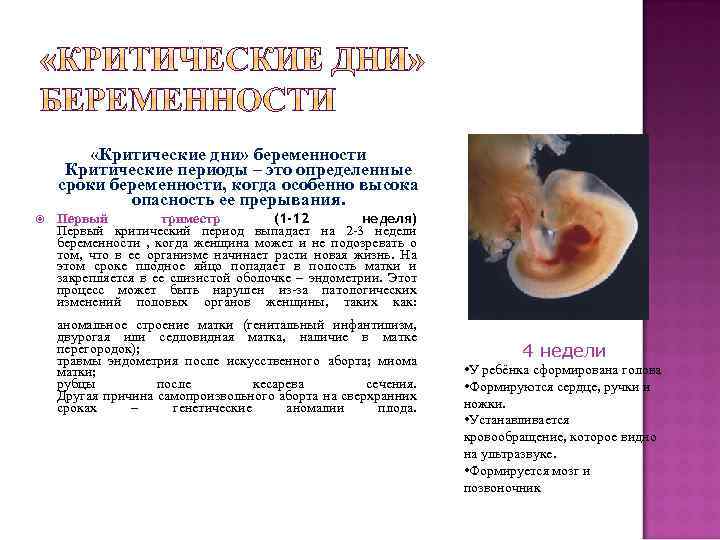
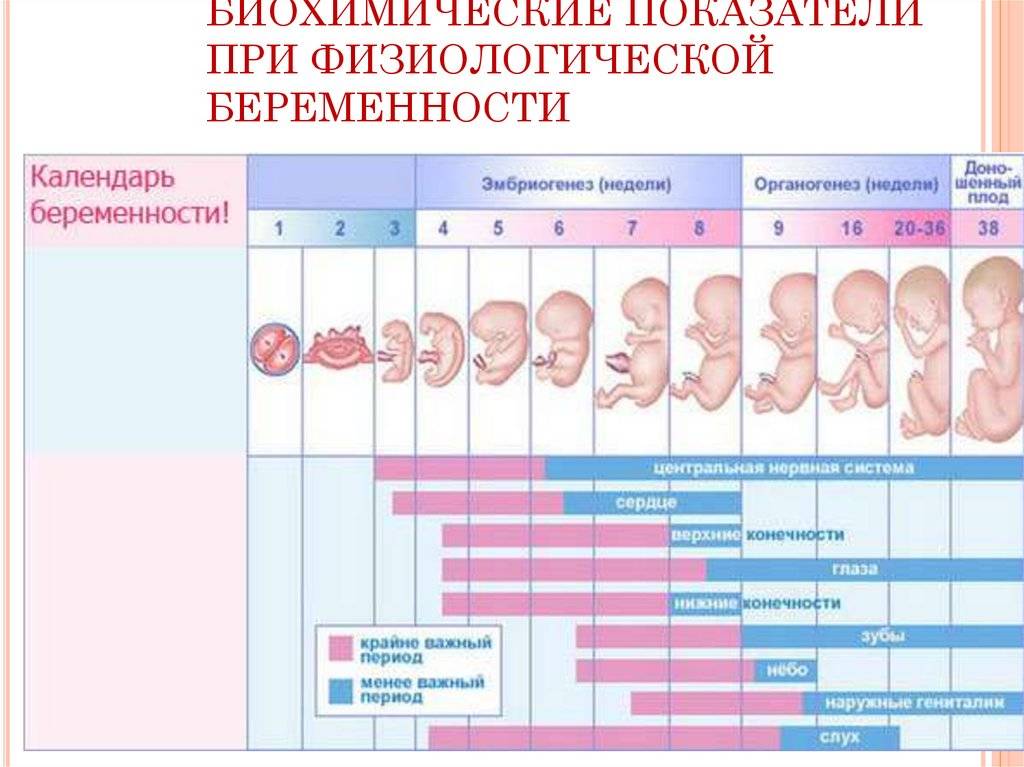
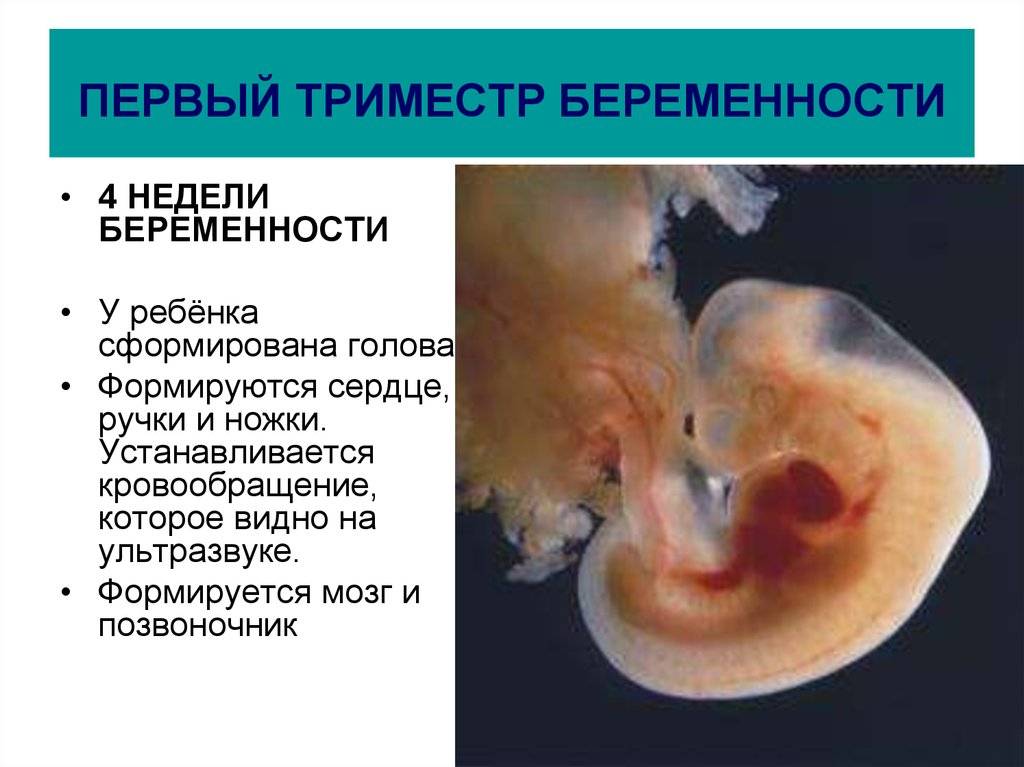
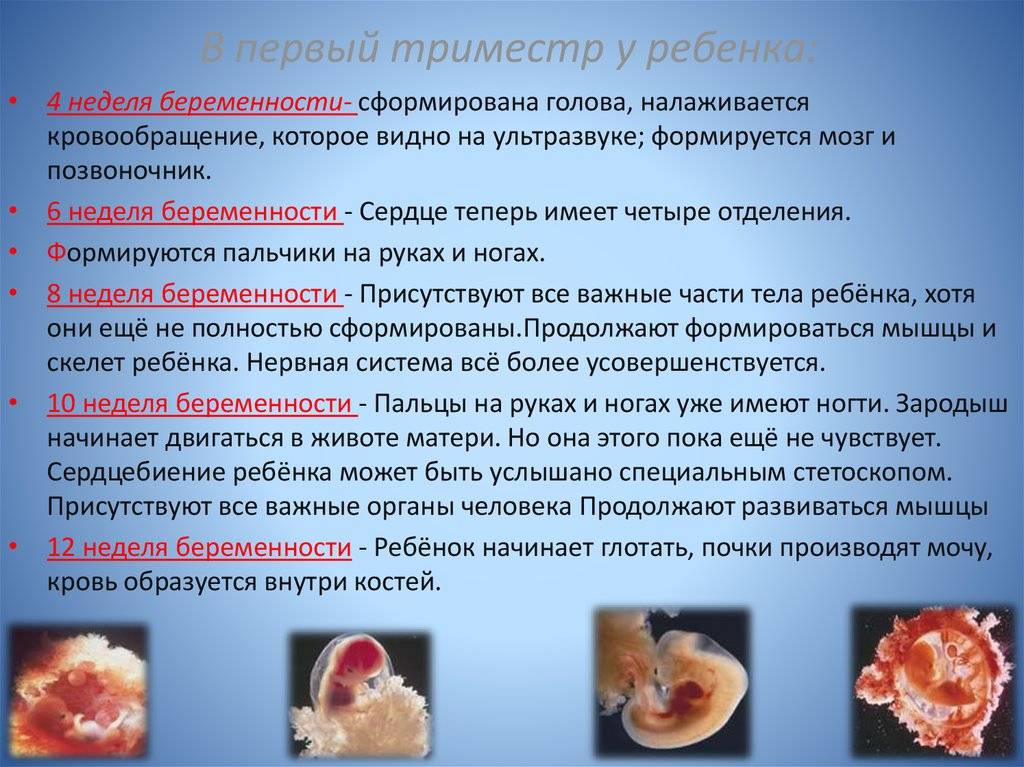
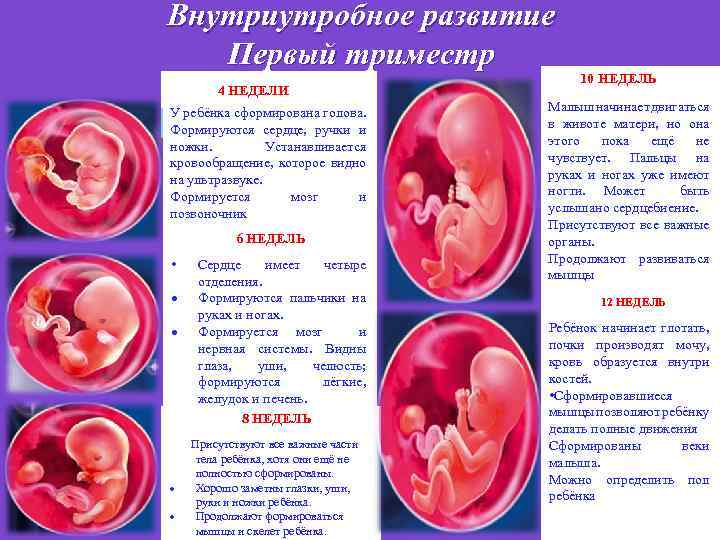
Оплодотворенная яйцеклетка развивается в эмбрион, который становится плодом через 8 недель беременности. В течение первых 8 недель беременности формируется рудиментарный мозг и позвоночник, а также глаза, нос и рот. Размер плода составляет 2,5-3,8 см в 8 недель. К концу первого триместра формируются все основные системы органов, хотя они еще полностью не развиты.
Начинают формироваться мышцы и кости, образуются наружные половые органы. Ультразвуковое исследование не может определить пол плода на этой ранней стадии, но анализ крови может. Плод в конце первого триместра становится 7,6–10,2 см в длину. Хотя плод начинает двигаться в первом триместре, он обычно слишком мал, чтобы беременная женщина могла почувствовать какое-либо движение. Однако некоторые беременные женщины сообщают, что чувствуют движение очень рано, особенно если они были беременны раньше.
Причины замершей беременности?
Не всегда даже врачам удается с точностью узнать, почему случилась замершая беременность. В современной медицине существует целый ряд причин, которые могут вызывать такую патологию. Все их делят на несколько больших групп:
- Генетические патологии. Именно эти причины наиболее часто провоцируют остановку развития плода. Патологические гены или присутствие лишней хромосомы у эмбриона могут стать причиной развития множества пороков, которые являются несовместимыми с жизнью, что приводит к прерыванию беременности. Часто генетические патологии становятся причиной остановки развития беременности на восьмой-десятой неделе.
- Инфекции. Замершая беременность также нередко может случиться из-за наличия инфекционных заболеваний, так как в период вынашивания ребенка у женщины происходит достаточно серьезный спад иммунной защиты. Особенно опасными для этого периода считаются ТORCH-инфекции, к которым относятся краснуха, цитомегаловирус, герпес и токсоплазмоз. Наибольшую опасность для плода представляет первая «встреча» матери с инфекцией в уже беременном состоянии. Поэтому при постановке на учет беременным настоятельно рекомендуют пройти обследование на такие виды инфекций. Даже, казалось бы, такие простые и привычные заболевания, как грипп или ОРВИ могут стать причиной патологии, особенно на ранних сроках, когда у плода формируются жизненно важные органы. Инфекция может воздействовать непосредственно на плод, вызывая различного вида аномалии, или на плодные оболочки, что приводит к существенному недостатку поступления кислорода или питательных веществ плоду.
- Гормональные нарушения. Гормональный баланс крайне важен для нормального вынашивания ребенка. Поэтому при недостатке прогестерона или избытке мужских гормонов (андрогенов) существенно повышается вероятность невынашивания ребенка. Любые гормональные сбои рекомендуется пролечить еще до наступления беременности.
- Антифосфолипидный синдром. Из-за них же может снижаться образование плацентарных сосудов или их закупорка, что приводит к нарушению получения плодом необходимого питания.
- Тератозооспермия. Эта причина замершей беременности связана с патологиями в семенной жидкости мужчины. При тератозооспермии сперматозоиды имеют неправильное строение, поэтому оплодотворение такой клеткой приводит к аномалиям развития эмбриона.
- Образ жизни. Наличие вредных привычек, а также образ жизни во время вынашивания ребенка (и периода планирования) также могут негативно сказаться на развитии эмбриона, провоцируя его замирание. Употребление алкогольных напитков, курение, стрессы, производственные вредности, режим дня, сидячий образ жизни, несбалансированное питание – все это считается негативными факторами для беременности.
- Другие факторы. Замирание беременности может произойти также из-за резкой смены климата, наличия в анамнезе абортов (особенно если их было несколько).
В некоторых случаях может быть обнаружено сразу несколько причин, которые могли привести к замиранию беременности.
Питание и витамины
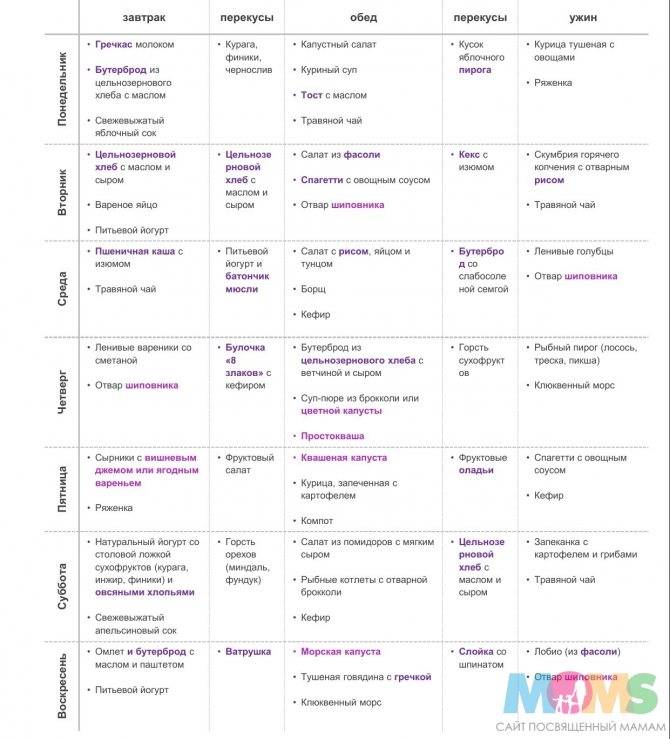
Если вы привыкли к жирной, сладкой, острой или соленой пище, с наступлением беременности в гастрономические привычки следует внести серьезные коррективы. Желательно сделать акцент на фрукты, овощи, исключить еду с искусственными консервантами, ГМО, усилителями вкуса и другими химическими добавками.
Выражение, что беременная женщина должна «есть за двоих», вовсе не стоит воспринимать буквально. В идеале, вес по окончании первого триместра должен остаться на прежней отметке или чуть-чуть увеличиться. Необходимо полностью исключить алкоголь, следить за свежестью употребляемых продуктов.
Важная добавка к рациону будущей мамы – витамины. В первом триместре особенно необходимы такие вещества, как фолиевая кислота, йод, витамины группы C, A и Е. Не следует выбирать витаминные комплексы самостоятельно, необходимые рекомендации по данному вопросу должен дать акушер-гинеколог.

Питание должно быть сбалансированным
Польза винограда для беременных
Виноград – это очень вкусная ягода. Но помимо вкусовых качеств, каждая ягодка – это источник антиоксидантов, минералов и витаминов. Черные и красные сорта содержат ресвератрол – природный антиоксидант, который имеет схожие с витамином Е свойства, только его действие в несколько десятков раз интенсивнее.
Содержащиеся в виноградинках полезные вещества способствуют укреплению стенок околоплодного пузыря, а это снижает риск подтекания вод. Еще одно неоспоримое преимущество употребления винограда во время беременности в том, что он обладает мочегонным эффектом, а ведь именно отеки становятся проблемой многих женщин в положении. Все содержащиеся в ягоде полезные вещества необходимы будущей маме и ее малышу:
- калий необходим для правильной работы сердца;
- кальций незаменим при построении костей и зубов и поддержании их прочности;
- фосфор обеспечивает полноценное усваивание организмом кальция;
- железо входит в структуру гемоглобина, транспортирующего кислород по организму;
- витамин С помогает железу усвоиться;
- витамин Е отвечает за выработку прогестерона – главного гормона беременности;
- в кожице ягоды много пектина, который отлично очищает кишечник;
- стильбены в составе виноградинок повышают иммунитет;
- флавоноиды предотвращают образование тромбов;
- фитостерол снижает уровень вредного холестерина.
Польза винограда при беременности неоспорима, но существует одна оговорка: кушать ягодки нужно в меру.
Вред винограда для беременных
Теперь вы знаете, чем полезен виноград для беременных. Однако, несмотря на этот огромный список полезных свойств, все же гинекологи настоятельно не рекомендуют употреблять эту ягоду в больших количествах. Почему же беременным нельзя есть виноград?
Дело в том, что этот продукт имеет высокий гликемический индекс, то есть после съеденной грозди уровень сахара в крови быстро подскочит. Такие продукты способствуют стремительному набору веса, что при беременности крайне нежелательно. К тому же виноград – весьма калориен. В сто граммах ягодок содержится около 70 ккал, по этому показателю виноград лишь немного уступает питательным бананам. Но основной недостаток не в калориях, а в том, что сахар в винограде представлен не фруктозой, а сахарозой и глюкозой, которые очень быстро усваиваются организмом.
Особенно осторожным нужно быть, употребляя при беременности черный виноград. Этот сорт – один из наиболее популярных в виноделии, из него производят благородные вина рубинового цвета. Плотные гроздья иссиня-черных ягод, покрытых светлым налетом, после срывания с лозы очень быстро становятся объектом внимания плодовых мушек – дрозофил. А все потому что виноград быстро начинает бродить. В этом и заключается одна из его опасностей для будущей мамы.
Брожение винограда в кишечнике может доставить немало дискомфорта и маме и малышу. Повышенное газообразование, вздутие, ощущение тяжести, не только доставляют неудобства женщине, но еще и усиливают давление на матку, а это может привести ее в тонус и спровоцировать преждевременные роды. С особой аккуратностью употреблять продукты из списка нерекомендуемых гинекологами нужно на последних неделях срока. Так, виноград при беременности в 3 триместре вообще лучше полностью исключить из рациона.
Не стоит забывать и о том, что виноград – это аллерген. Если у вас есть склонность к аллергии, не стоит кушать этот продукт в период вынашивания малыша. И даже если у вас никогда ранее не было проявлений пищевой аллергии, при беременности существует вероятность ее развития. Этот запрет распространяется и на виноградный сок.
Кроме того, все знают, что плоды поспевают осенью, последние грозди на виноградниках России срезают в октябре. То есть в зимне-весенний период виноград, выращенный в естественных условиях, невозможно. Те грозди, что можно увидеть на прилавках супермаркетов, вероятнее всего, приехали из теплых стран, а сохраниться им помогает химическая обработка. Не стоит кушать такие ягодки беременным женщинам. Из них вы вряд ли получите пользу, да еще и рискуете заполучить пищевое отравление.
Итак, можно ли есть виноград при беременности? Определенно, эта полезная ягода имеет право присутствовать в рационе будущей мамочки, но это вовсе не обозначает, что можно съесть «за один присест» целый килограмм. Рекомендуем кушать виноград только в сезон его созревания и ограничить его употребление на поздних сроках беременности.
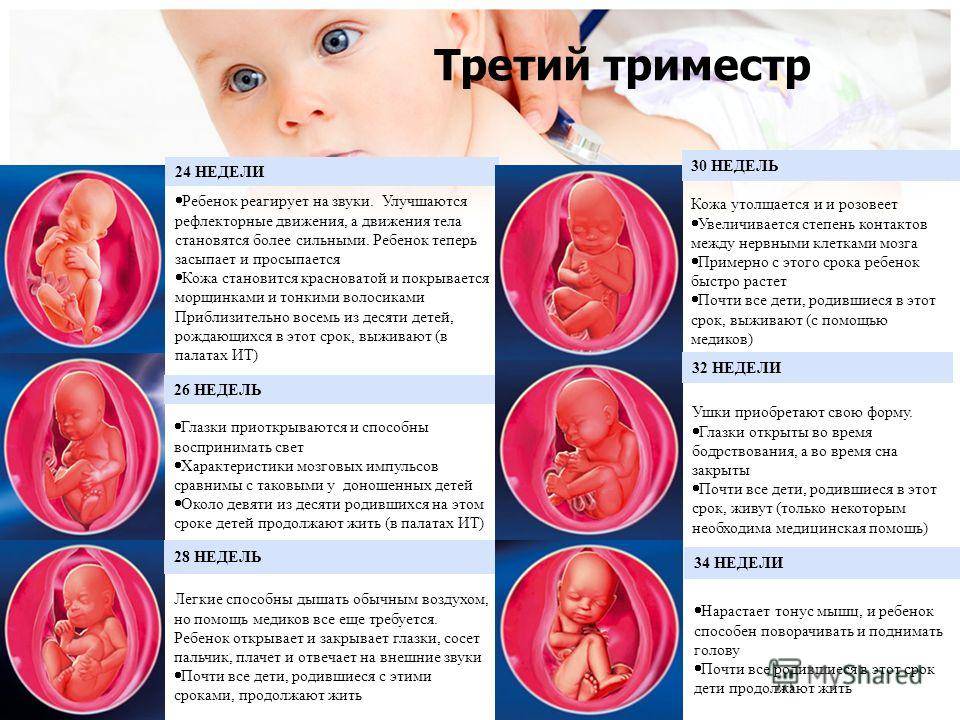
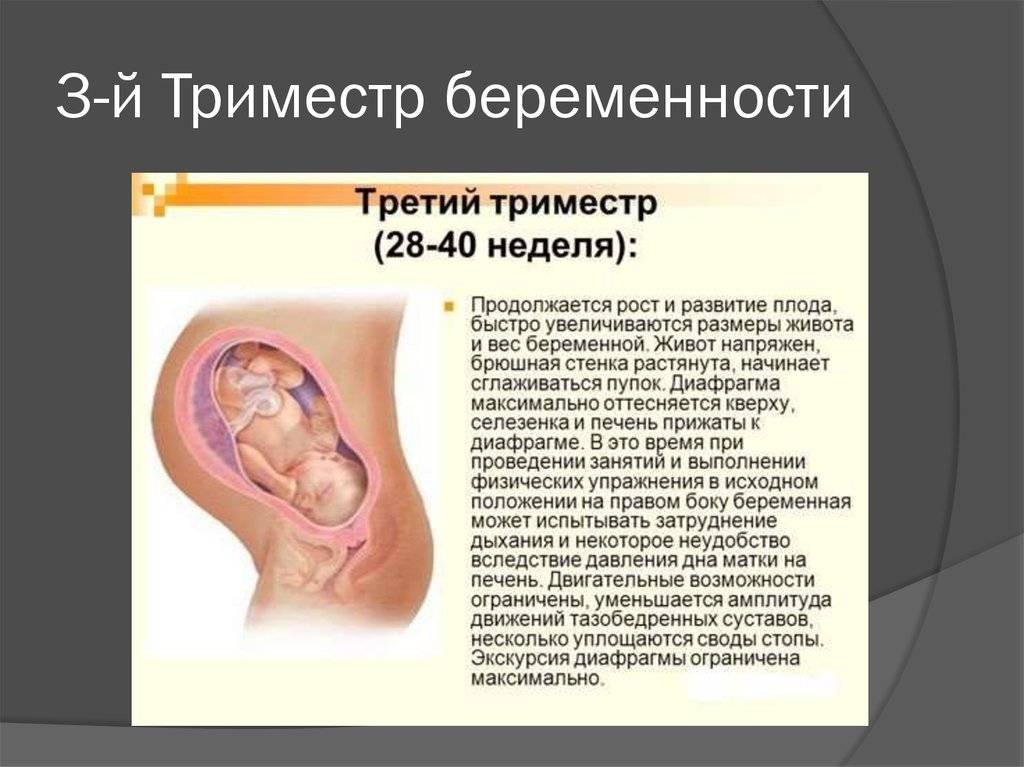
Чек-лист третьего триместра беременности
- Подготовьте вещи для роддома, предварительно узнав, что можно и нельзя брать с собой в выбранное вами медицинское учреждение.
- Посетите день открытых дверей в роддоме, спланируйте маршрут до него, оценив сколько времени займет дорога.
- Отлучаясь далеко из дома, всегда берите с собой пакет документов – обменную карту, паспорт, медицинский полис, родовой сертификат.
- Чтобы справиться с усталостью, спите не менее 8-9 часов ночью, днем находите время и возможность для послеобеденного отдыха.
- Не забывайте о посильной двигательной активности и упражнениях Кегеля, которые являются лучше профилактикой разрывов и послеродовых осложнений.
- Воспользуйтесь нашим счетчиком схваток – инструментом, который поможет вам определить, ложные они или истинные, подсчитать интервал между ними, чтобы вовремя отправиться в роддом.
Сохраняйте спокойствие и думайте только о хорошем
Вы прошли серьезный путь и совсем скоро увидите такого важного для себя человека. Желаем здоровья вам и вашему ребенку! По всем вопросам, связанным с беременностью и подготовкой к родам, вы можете обратиться в Медицинский женский центр
Причины токсикоза
Как мы поняли, пол ребенка никакого отношения к появлению и проявлениям токсикоза не имеет. Так в чем же кроются истинные причины этого явления?
Акушеры-гинекологи связывают возникновение токсикоза с ответной реакцией, которую иммунитет выдает в ответ на появление в организме нового объекта, которым для него является эмбрион.
Среди основных факторов, провоцирующих токсикоз и осложняющих его течение, называют следующие:
Изменение гормонального фона. После того, как произошло оплодотворение, гормональный фон женщины претерпевает значительные метаморфозы, направленные на то, чтобы максимально эффективно подготовить организм к вынашиванию малыша. Работа всех систем теперь подчинена одной главной цели — выносить и родить здорового ребенка. Гормональные всплески отражаются не только на самочувствии, но и на настроении будущей мамы — она становится более чувствительной и ранимой, может расплакаться из-за пустяка.
Возраст. Времена, когда ко всем роженицам старше 27 лет применяли обидный термин «старородящая» остались в прошлом, предоставив женщинам право самим решать, когда рожать и рожать ли вообще, тем более что вспомогательные репродуктивные технологии шагнули далеко вперед. Однако факт остается фактом — после 35 лет риск осложнений при беременности возрастает, и токсикоз переносится тяжелее.
Генетическая предрасположенность. Если мать страдала от тошноты на ранних сроках беременности, эта участь с большой долей вероятности не минует и ее дочь.
Вредные привычки. Алкоголь и табачный дым оказывают пагубное влияние не только на плод, но и на самочувствие матери. Врачи рекомендуют полностью пересмотреть свой образ жизни, бросить курить и употреблять спиртное как минимум за полгода до начала планирования.
Многоплодная беременность чаще сопровождается токсикозом, чем одноплодная.
Стрессы, переутомление, постоянное эмоциональное напряжение. Недостаток сна также отрицательно сказывается на самочувствии.
Нехватка свежего воздуха и неправильное питание.
pixabay.com  / xusenru
Классификация токсикозов беременных
Стоит отметить, что классификация токсикозов беременных довольно обширная. А именно, их подразделяют на несколько групп в зависимости от сроков беременности и степени тяжести. Кроме того, выделяют редкие формы этого заболевания. В зависимости от сроков беременности выделяют ранний и поздний токсикоз. Что касается раннего, то он может появиться уже в первые дни задержки или наблюдаться на 5-6 неделях беременности. Более того, некоторые женщины начинают чувствовать ухудшение и раньше — практически сразу после зачатия. Заканчивается оно обычно к 13-14 неделе, но могут быть и исключения.
Поздний токсикоз чаще всего наблюдается на 30 неделе беременности. Но в некоторых случаях он может появиться даже во втором триместре и протекать гораздо сложнее. Кстати, на этом сроке он гораздо труднее поддается лечению. Выделяют следующие виды позднего токсикоза: водянка, нефропатия, преэклампсия, эклампсия. Водянка беременных — это задержка жидкости в организме, которая приводит к появлению стойких отеков. Выделяют три основных степени этой патологии.
Для первой характерно появление отеков на голенях, а при надавливании на ткани в области берцовой кости можно заметить прогиб. Во время второй степени водянки происходит распространение отеков на туловище, а вдавления становятся заметными уже на животе. Третья степень самая тяжелая — во время нее появляются отеки на лице и туловище. При этом ухудшается общее состояние женщины: появляются одышка, утомляемость и повышенное сердцебиение.
Стоит отметить, что водянку необходимо распознавать на первой стадии, поскольку в итоге она может привести к развитию нефропатии. Для этой формы токсикоза характерными являются отеки, повышение артериального давления и уровня белка в мочи. При этом нефропатия может проявляться как одним симптомом, так и всеми тремя сразу. Наиболее сложными формами позднего токсикоза являются преэклампсия и эклампсия. Для первой патологии характерными являются боли в животе, тошнота, понос и рвота. Вторая форма еще более опасная, поскольку для нее характерными являются судороги и даже потеря сознания.
Выделяют также более редкие виды токсикозов, которые наблюдаются далеко не при каждой беременности. К ним, прежде всего, относят различные дерматозы, желтуху, для которой характерно желтушное окрашивание кожи и видимых слизистых оболочек, желтую атрофию печени — заболевание печени с перерождением печеночных клеток, бронхиальную астму, которая проявляется одышкой, приступами удушья и затруднением дыхания, тетанию — судорожные приступы, вызванные нарушением обмена кальция в организме, остеомаляцию — заболевание, для которого характерно размягчение костной системы из-за нарушения фосфорно-кальциевого обмена.
Когда говорить о беременности?
Говорить другим людям, в том числе друзьям и родным, о беременности или нет, это решение женщины. Некоторые женщины захотят рассказать, что они беременны, как только узнают об этом, в то время как другие предпочитают подождать несколько недель. Многие женщины не говорят о беременности до конца первого триместра. Причина этого заключается в том, что риск потери беременности в первом триместре очень высок. Тем не менее, женщина должна обратиться к врачу по поводу своей беременности в течение нескольких недель после того, как узнает о беременности. Врач поможет обеспечить ей здоровую беременность.
Хотя признаки беременности могут быть довольно интенсивными в течение первого триместра, у большинства женщин беременность не заметна до конца первого триместра. В некоторых случаях беременность может быть незаметна для окружающих гораздо позже.
Возможные осложнения
В большинстве случаев второй триместр беременности проходит спокойно для мамы и малыша. Омрачить ваше состояние могут дискомфорт внизу живота, головокружения, боли в спине. Будьте внимательны к себе и при малейших сомнениях обращайтесь к специалисту.
Боли в животе и пояснице
Дискомфорт в области живота может возникать в середине триместра. Из-за растущей матки увеличивается нагрузка на удерживающий связочный аппарат. Другой причиной может быть повышенный тонус матки при беременности, когда женщина ощущает, что живот будто каменеет. Если боли проходят самостоятельно, волноваться не стоит. Но если они носят постоянный характер и усиливаются, стоит обратиться к врачу и пройти лечение в условиях стационара.
Из-за смещения центра тяжести возрастает нагрузка на позвоночник. Чтобы помочь себе, при длительных прогулках надевайте бандаж, выбирайте обувь на низком каблуке, выполняйте упражнения для укрепления мышц спины.
Почему важно следить за артериальным давлением при беременности?
Повышенное давление вкупе с отечностью может быть симптомом гестоза беременных. Это нарушение в работе сердечно-сосудистой и мочевыделительной системы, опасное для жизни матери и плода. Другой его симптом – наличие белка в моче.
При низком давлении, когда женщина страдает от головных болей, головокружения и даже может потерять сознание, традиционные препараты для лечения гипотонии принимать запрещено. Врач посоветует вам скорректировать свой образ жизни и питания, следить за уровнем сахара и гемоглобина в крови.
Заболевания
Из-за большой нагрузки на организм иммунитет будущей матери заметно слабеет. Поэтому женщина легко может подхватить простуду, которая будет сопровождаться такими неприятными симптомами, как головная боль, кашель, насморк и общее состояние простуды.
Паниковать не стоит, ведь на третьем триместре беременности она уже не так страшна, как в первые недели вынашивания ребенка. Однако стоит заметить, что покупать себе лекарства самостоятельно не стоит. Лучше сразу обратиться за помощью к врачу, который назначит правильное и безопасное лечение.
Однако все же существуют несколько довольно опасных ситуаций, к которым ведет обычная простуда. К примеру сильная заложенность носа может спровоцировать кислородное голодание на внутриутробном уровне, а сильный кашель и вовсе способен вызвать преждевременные роды из-за непроизвольного сокращения матки. Поэтому с лечением лучше не затягивать и обратиться к специалисту.
Но что же делать беременной женщине, которая столкнулась с таким неприятным явлением как молочница? По словам врача, ее последствия для ребенка могут оказаться весьма неприятными.
Поскольку женщинам в таком деликатном состоянии нельзя принимать сильнодействующие препараты, пациенткам прописывают бифидобактерии и молочнокислые бактерии. Нормальное лечение путем санации, по его словам, может проводиться только с 37 недель.
pixabay.com  / 
Чек-лист второго триместра беременности
- Пройдите второй пренатальный скрининг с 16 до 20 недели вынашивания.
- Следите за уровнем гемоглобина и употребляйте продукты, богатые железом, чтобы не допустить развития анемии.
- Приобретите специальную подушку для беременных и спите на левом боку.
- Чтобы предупредить развитие осложнений, перед сезоном простуд пройдите вакцинацию против гриппа.
- Выбирайте удобную, не сковывающую движений одежду для растущего животика.
- Если вы собирались в путешествие, то второй триместр – лучшее время: перелеты абсолютно не опасны.
- Подумайте о фотосессии для беременных: округлившийся животик и хорошее настроение второго триместра вам в помощь.
- Чтобы предупредить отеки, сведите к минимуму потребление соли, которая задерживает воду в организме.
Приглашаем вас на занятия в Школу материнства при Медицинском женском центре. Узнайте, как правильно вести себя в родах, как ухаживать за новорожденным. Пообщайтесь с практикующим акушерами-гинекологами, педиатрами и другими будущими мамами.